
Тема 9. Анемии / Ключевые моменты раздел анемии
.pdfЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ. ПРИЧИНЫ, КЛИНИЧЕСКАЯ КАРТИНА, ДИАГНОСТИКА, ТЕРАПИЯ.
Анемия – патологическое состояние системной гипоксии, связанное с дефицитом транспортной функции эритроцитов при снижении концентрации гемоглобина <130 г/л у мужчин и <120 г/л у женщин (<100 г/л у родильниц, <110 г/л у беременных).
Клинические проявления (зависят от возраста, причины и скорости развития, сопутствующих заболеваний):
•симптомы, связанные с гипоксией: слабость, повышенная утомляемость, головная боль, головокружение, появление «мушек» перед глазами, чувство нехватки воздуха.
•компенсаторные симптомы (бледность кожных покровов, тахикардия, одышка, СН).
Классификация анемий:
•по степени тяжести (зависит от Hb): легкая >90 г/л, средняя 70-90 г/л, тяжелая <70 г/л
•по среднему содержанию гемоглобина в эритроците (MCH, N=27-34 пг): гипо-, нормо, гиперхромные
•посреднемуобъемуэритроцита(MCV, N=80–100 фл): микро-,нормо-,макроцитарная
•по количеству ретикулоцитов (N = 1-20‰, 750000-100000/мкл): гипо-, нормо- и гиперрегенераторные
Железодефицитная анемия (ЖДА) – анемия, развивающаяся в результате абсолютного дефицита железа и сопровождающаяся развитием сидеропенического синдрома. Эпидемиология. ≈2,5 млрд человек – скрытый дефицит железа; 1 млрд – ЖДА (у женщин в 2-5 раз чаще); 80% от всех анемий. Потребность в Fe: 8 мг/сут (для женщин 18 мг/сут)
Этиология:
•Хроническаякровопотеря(обильные/длительныеменструации >100 мл, метроррагии, желудочно-кишечные (реже бронхолегочные и мочевые) кровотечения при эрозивноязвенном, опухолевом или инфекционном поражении, нарушения гемостаза, болезнь Рандю-Ослера, донорство крови, редко –кровоизлияния в закрытые полости)
•Мальабсорбция (хронические энтериты, резекция желудка) и нарушение поступления Fe с пищей (например, веганство, голодание)
•Повышенная потребность (быстрый рост; беременность);
•Редко: хронический внутрисосудистый гемолиз, наследственное нарушение выработки трансферрина, у детей – недостаточный исходный уровень Fe в организме
Стадии дефицита железа:
•Предрасположенность к развитию железодефицита
•Предлатентный дефицит железа (абсорбция 59Fe3+ в ЖКТ >50% при N=10–15%)
•Латентный дефицит Fe (сидеропенический синдром, лабораторные признаки железодефицита).
•ЖДА: регенераторная (начальная) и гипорегенераторная стадии
Сидеропенический синдром:
•мышечная слабость, не соответствующая степени анемии;
•извращение вкуса (pica chlorotica), пристрастие к необычным запахам;
•выпадение волос и сухость кожи с образованиемтрещин, особенно часто в уголках рта (ангулярный стоматит);
•изменения ногтей: ломкость, исчерченность, вогнутость (койлонихии);
•болезненность и очаговое покраснение слизистой языка с атрофией сосочков;
•дисфагия с затруднением глотания сухой пищи и развитием болезненных спазмов пищевода (синдром Пламмера-Уилсона), гастрит;
•дизурические расстройства (недержание мочи, ночной энурез).
Дифференциальный диагноз: анемия хронической болезни (АХБ, перераспределение железа в связи с системным воспалением), функциональный дефицит железа (ФДЖ, при терапии витаминами В9 и В12, препаратами эритропоэтина), наследственные гемоглобинопатии (талассемии), дефицит витамина В6, отравление тяжелыми металлами, сидеробластные анемии, миелодиспластический синдром.
Лабораторные критерии ЖДА:
•гипохромная анемия (МСН <27 пг, МСV <80 фл)
•абсолютный дефицит железа: сывороточное железо < 12 мкмоль/л, ферритин сыворотки <20 мкг/л, насыщение трансферрина железом (НТЖ) <17-20%.
Для подтверждения диагноза крайне важно установление этиологии ЖДА!!!
Принципы заместитальной терапии препаратами железа (ПЖ)
•ПероральныеПЖ(200-300мгэлементарногоFe/сут)– предпочтительныдлярутинного использования (недостатки: диспептические явления, противопоказания/ неэффективность при заболеваниях ЖКТ; длительность лечения): у двухвалентного железа ↑эффективность, у трехвалентного Fe - ↑переносимость.
•Парэнтеральные (внутривенные) ПЖ. (требования: введение в условиях стационара, верификация абсолютного дефицита Fe, назначение расчетной дозы по формуле Ганзони), чаще 100 мг/сут через день, при противопоказаниях к пероральным ПЖ (нарушение глотания, мальабсорбция, эрозивно-язвенное поражение желудка и т.д.) или их неэффективности
•Обязательно параллельное воздействие на причину развития ЖДА (ее устранение)
•Трансфузия эритроцитарной массы – только при наличии тяжелой анемии, сопровождающейся выраженным циркуляторно-гипоксическим синдромом и/или невозможности устранить причину анемии.
•Сроки лечения (зависят от степени тяжести) – от 3 до 6 месяцев; при невозможности устранения причины – переход на профилактический прием
•Показатель эффективности – прирост Hb на ≥10 г/л/мес до нормализации, ферритин >30 мкг/л (при ФДЖ и АХБ >100 мкг/л); при необходимости – эрадикация H.pylori
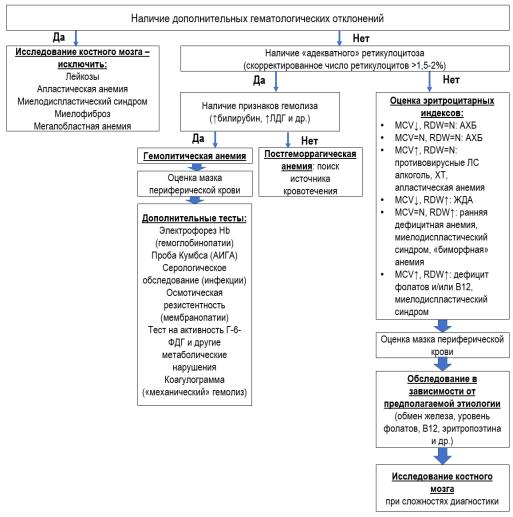
ДИФФЕРЕНЦИАЛЬНЫЙ ПОДХОД К ДИАГНОСТИКЕ ЭТИОЛОГИИ АНЕМИИ

ОБМЕН ЖЕЛЕЗА В ОРГАНИЗМЕ ЗДОРОВОГО ЧЕЛОВЕКА
Примечание. Не изображено железо миоглобина (130 мг, 3,5%), не участвующее в регулярном обмене
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ МАКРОЦИТАРНЫХ АНЕМИЙ
ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ ПРИ МЕГАЛОБЛАСТНОЙ АНЕМИИ
Кобаламин (пг/мл) |
Фолаты |
Интерпретация / дополнительные тесты |
|
(нг/мл) |
|
>300 |
>4 |
Дефицит В12/фолатов маловероятен |
<200 |
>4 |
Дефицит В12 высоковероятен |
200-300 |
>4 |
Исключить дефицит В12: ↑метилмалоновой кислоты |
>300 |
<2 |
Дефицит фолатов высоковероятен |
<200 |
<2 |
Дефицит фолатов ± В12 (↑метилмалоновой кислоты) |
>300 |
2-4 |
Подтвердить дефицит фолатов (↑ гомоцистеина) |
МЕГАЛОБЛАСТНЫЕ АНЕМИИ. ПРИЧИНЫ РАЗВИТИЯ, КЛИНИКА, ДИАГНОСТИКА, ЗАМЕСТИТЕЛЬНАЯ ТЕРАПИЯ.
Мегалобластные анемии – макроцитарные анемии, характеризующиеся нарушением кроветворения в костном мозге, связанным с нарушением синтеза ДНК в результате дефицита витамина В12 (до 90% случаев) и/или фолиевой кислоты.
Эпидемиология. Заболеваемость 1:7500 человек в год в развитых странах.
Этиология
•НарушениеабсорбциивитаминаВ12(дефицитвнутреннегофактораприатрофическом аутоиммунном гастрите, резекции желудка, инвазии широким лентецом).
•Синдром мальабсорбции (энтериты, органические изменения и резекция тонкого кишечника, ВЗК)
•Фолиеводефицит при нарушении диеты, хронической алкогольной интоксикации.
•Повышенное потребление (беременность, злокачественные новообразования) Патогенез – нарушение пролиферации и дифференцировки кроветворных элементов и внутрикостномозговая гибель ядросодержащих клеток красного ряда (неэффективный эритропоэз), нарушение созревания гранулоцитов и мегакариоцитов.
Клиническая картина:
•воспалительно-атрофические изменения слизистых: глоссит («ошпаренный язык», афтозные высыпания и трещины), стоматит, эзофагита (одинофагия), гастрит (боли и тяжесть в эпигастрии), энтерит (расстройства стула)
•лимонныйоттеноккожи– костномозговойраспадмегалобластов,гемолизмегалоцитов
•при дефиците В12 – нарушения проприоцепцтивной и вибрационной чувствительности,вдальнейшем– мышечнаяслабость,спастичность,гиперрефлексия; возможен паралич черепно-мозговых нервов, дисфункция сфинктеров, деменция и
нейропсихические расстройства (вне зависимости от наличия и тяжести анемии).
Диагностика
• Золотой стандарт – морфологическое исследование пунктата костного мозга.
oГиперклеточный («синий») костный мозг с преобладанием клеток эритроидного ростка, мегалобластический эритропоэз (изменение ядер эритробластов, большое количество митозов, многоядерных мегалобластов), гигантские предшественники гранулоцитов, атипичные мегакариоциты.
•Периферическая кровь: макроцитоз, интенсивно окрашенные мегалоциты (иногда мегалобласты), пойкилоцитоз, лейкоэритробласты (при экстрамедуллярном гемопоэзе). Иногда – шизоциты и эритроциты с остатками ядер (кольца Кэбота, тельца Жолли; ретикулоцитопения; лейкопения со сдвигом влево до миелоцитов и наличием гигантских нейтрофилов с гиперсегментированным ядром, тромбоцитопения.
•Биохимический анализ крови: витамин В12 <160 нг/л, фолаты <2,5 мкг/л; повышение гомоцистеина, метилмалоновой кислоты.
•Выявление аутоантител к внутреннему фактору Касла при пернициозной анемии
•Дополнительно: ретикулоцитарный криз через 5-7 сут после начала лечения. Дифференциальный диагноз: миелодиспластические синдромы, эритремический миелоз, лечение антиметаболитами (6-МП, азатиоприн и др.), наследственные нарушения метаболизма, пиридоксин-чувствительная и рефрактерная сидеробластная анемии.
Лечение В12-дефицитной анемии:
• в/м витамин В12 1000 мкг/сут в течение 2 нед, затем – 1 р/нед до клиникогематологической ремиссии; далее – поддерживающее лечение (500 мкг 1-2 р/мес в/м).
Лечение фолиеводефицитной анемии:
•воздействие на причину фолиеводефицита
•препараты фолиевой кислоты 2-5 мг/сут перорально до нормализации показателей крови (при сохранении причины переход на профилактический прием курсами)
Гемотрансфузии: при пернициозной анемической коме, выраженном циркуляторногипоксическом синдроме.
ПРИЗНАКИ ГЕМОЛИЗА. ВИДЫ ГЕМОЛИТИЧЕСКИХ АНЕМИЙ, ОСНОВЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ.
Гемолитическая анемия (ГА) – ускоренное разрушение эритроцитов, характеризующееся повышением продуктов распада гема и компенсаторной активацией кроветворения. Причины гемолиза: нарушения строения эритроцитов (мембранопатии, энзимопатии, гемоглобинопатии), внешние факторы (аутоантитела, токсины, васкулиты, ЛС). Клиническая картина: анемический (±циркуляторно-гипоксический) синдром, желтуха, оссалгии (боли в костях)
Лабораторные признаки: непрямая гипербилирубинемия, ↑ЛДГ, ретикулоцитоз > 1000/00, наличие нормобластов; ↑эритро-лейкоцитарного соотношения в миелограмме (1/2-1/1).
Внутриклеточный гемолиз (в макрофагах селезенки): спленомегалия, уробилинурия,
±положительная проба Кумбса, микросфероцитоз.
Внутрисосудистый гемолиз: гемоглобинемия и гипогаптоглобулинемия, ↓компонентов комплемента (С3, С4, С9) гемоглобин-, и гемосидеринурия вплоть до развития ОПП. Наследственный сфероцитоз – мембранопатия эритроцитов, при которой происходит нарушение их проницаемости и изменение формы, приводящие к повышенному их разрушению в капиллярах селезенки.
•Эпидемиология. Распространенность 1:4500 населения, чаще в Сев. Европе и Америке, наследование по аутосомно-доминантному типу.
•Клиника: желтуха, спленомегалия, желчекаменная болезнь, реже – рецидивирующие гемолитические кризы с изменениями лицевого скелета
•Диагностика: изменение формы эритроцитов в мазке крови, сниженная осмотическая резистентность эритроцитов (в умеренно гипотоническом растворе), молекулярногенетическое исследование.
•Лечение: спленэктомия в возрасте 10-25 лет.
Дефицит глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) – энзимопатия эритроцитов, при которой ↓активности Г-6-ФД приводит к чрезмерному внутриклеточному окислительному стрессу и внутрисосудистому гемолизу при воздействии некоторых ЛС.
•Эпидемиология. 200 млн. человек, чаще в Средиземноморье, Африке, на Ср. Востоке, Индии, Юго-Вост. Азии. X-сцепленное наследование (проявления чаще у мужчин).
•Клиника:гемолитическиекризы(присниженииактивностиГ-6-ФДГдо<1/4отнормы) через 2-3 сут после приема противомалярийных ЛС (хинин, примахин), сульфаниламидов, нитрофуранов и др.
o Кризы разной степени выраженности в зависимости от генетического варианта, видаидозыЛСвплотьдоразвитияшокаиОППсвыделениеммочичерногоцвета. o Другие возможные триггеры гемолиза – инфекции с лихорадкой, употребление
бобов Fava (фавизм); редко – хронический гемолиз.
•Диагностика. Внутриэритроцитарные включения (тельца Гейнца) в ранней фазе гемолиза с возможным появлением сфероцитов и фрагментированных эритроцитов; снижение активности Г-6-ФДГ в эритроцитах; скрининг-тесты (проба с бриллиантовым крезиловым синим, восстановительно-ингибирующий тест с глютатионом).
•Лечение: отмена и избегание приема провоцирующих ЛС; при тяжелых кризах –
профилактика и лечение ОПП (инфузионная терапия), ±гемотрансфузии.
Аутоиммунные гемолитические анемии (АИГА) - приобретенные ГА, вызванные воздействием аутоантител против неизмененных антигенов мембраны эритроцитов. Эпидемиология. Частота составляет 1:80000 населения, чаще болеют женщины.
Виды антител:
•по структуре: IgG, реже – IgM и IgA;
•по температуре активности: тепловые, холодовые, двухфазные
•по виду антител: агглютинины (полные и неполные), гемолизины
•по этиологии: идиопатические, симптоматические (при лимфпролиферативных, онкологических, аутоиммунных, инфекционных заболеваниях, воздействии ЛС).
АИГА с неполными тепловыми агглютининами – наиболее распространенная форма.
•Постепенное начало с признаками внутриклеточного гемолиза, анемией, субфебрильной температурой. Реже – острое начало с признаками СН. Далее – рецидивирующеетечение(провоцируютсяинфекциями, операциями, беременностью).
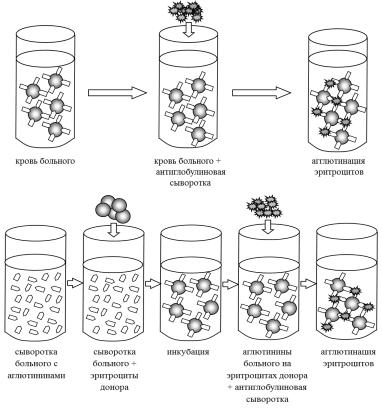
•Диагностика: возможно ↓осмотической резистентности (сфероцитоз), нейбольщой лейкоцитоз при кризах, (выраженная при синдроме Фишер-Эванса), положительная прямая антиглобулиновая проба Кумбса; исключение лекарственных причин (α- метилдопа, цефалоспорины, рифампицин, анальгин, хинидин, парацетамол и др)
•Лечение: преднизолон 1-1,5 мг/кг/сут до нормализации Hb, исчезновения желтухи и лабораторных признаков гемолиза (3-4 нед); далее ↓дозы на 2,5-5 мг в 2-3 сут до отмены; при неэффективности ГКС (в течение 2 нед) или рецидиве – спленэктомии; иммуносупрессоры (6-МП 100-150 мг/сут, циклофосфамид 200 мг/сут, хлорамбуцил 5- 10 мг/сут, циклоспорин 5 мг/кг/сут и др.); ритуксимаб в/в 375 мг/м2/нед в течение 4 нед;втяжелыхслучаях – плазмаферез,внутривенный Ig,переливаниеинкубированной
вплазме больного эритроцитарной массы, дающей отрицательную пробу Кумбса.
АИГА с полными тепловыми гемолизинами
•Гемолитические кризы (±абдоминальные боли, лихорадка, тромбозы)
•Положительный тест на аутогемолиз в термостате при 370С через 30–40 мин
•Лечение ГКС и иммуносупрессорами
АИГА с полными холодовыми агглютининами (10-20%)
•Плохая переносимость холода (акроцианоз, синдром Рейно); хроническое течение с постепенным развитием анемии (внутриклеточный + внутрисосудистый гемолиз)
•Агглютинациядонорскихэритроцитовгруппы0сывороткойбольноговразведении.от 1:1000 до 1:1000000 на холоде (IgM против антигенов типа I\i).
•Лечение: избегание холода; иммуносупрессоры (хлорамбуцил, циклофосфамид), переливание отмытой в физиологическом растворе эритроцитарной массы.
Пароксизмальная холодовая гемоглобинурия (ПХГ)
•Эпизоды внутрисосудистого гемолиза, которые провоцируются местным или общим охлаждением с острыми проявлениями (озноб, рвота, лихорадка, миалгии)
•Гемолиз при 370С предварительно охлажденной крови, положительная проба Кумбса при низкой температуре (двухфазные IgG против Р-антигена эритроцитов)
•Лечение: предотвращение переохлаждения
ПРЯМАЯ (А) И НЕПРЯМАЯ (Б) ПРОБА КУМБСА
ГЕМОГЛОБИНОПАТИИ: ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ, ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Серповидноклеточная анемия (СКА) – наследственная гемоглобинопатия, связанная с нарушением строения Hb, при котором он приобретает кристаллическое строение (HbS). Эпидемиология: общее число носителей HbS – 300 млн человек; большая часть – в центральной и восточной Африке; наследование по аутосомно-кодоминантому типу.
Патогенез: замена в β-цепи Hb глютаминовой кислоты на валин → уменьшение растворимости HbS в восстановленном состоянии при низком PаO2 (<60 мм рт. ст.) c изменением формы эритроцитов на серповидую в периферическом микроциркуляторном русле, их адгезия и агглютинация с тромбообразованием; внутриклеточный гемолиз.
Клинические проявления (через 6 мес после рождения, у носителей-гетерозигот HbАS - только в условиях экстремальной гипоксии (подъем на большую высоту, наркоз)):
•Вазоокклюзионные кризы (ишемия / некроз, чаще костей и суставов – дактилит, асептический некроз головок бедренной и плечевой костей, трофические язвы нижних конечностей; ДН при болезнях легких; инфаркты головного мозга, почек, сетчатки)
•Хроническийанемическийсиндром(астеническоетелосложение,увеличениеразмеров живота из-за гепатоспленомегалии, ±башенный череп, ±гипогонадизм).
•Тяжелые инфекции (ввиду окклюзии сосудов селезенки - функциональный аспленизм)
•Гипергемолитическиекризы(резкое↓Hbиусилениежелтухи,чащенафонеинфекций)
•Апластические кризы (↓Hb, панцитопения, ↓ретикулоцитов, парвовирусная инфекция)
•Секвестрационные кризы (↓Hb ввиду нарушения оттока крови от печени и селезенки)
Диагностика.
•Мазок крови: нормохромная анемия, возможно эритроциты в форме серпа, мишеневидные эритроциты, нормобласты и эритроциты с базофильной пунктацией и тельцами Хавел-Жолли; умеренный лейкоцитоз, замедление СОЭ; ретикулоцитоз
•Гипербилирубинемия и уробилинурия
•Гиперплазия эритроидного ростка кроветворения в костном мозге
•Пробы на серповидность (с метабисульфитом; наложением жгута)
•Выявление HbS при электрофорезе гемоглобина
•Молекулярно-генетическое исследование
Лечение
•Предотвращение кризов (адекватное питание, иммунизация, противомалярийная профилактика,антибактериальнаятерапия,приемфолиевойкислоты,гемотрансфузии)
•Гидроксимочевина 10-15 мг/кг/сут под контролем общего анализа крови
•Ингибитор полимеризации HbS вокселотор; моноклональные АТ к P-селектину кризанлизумаб
•При болевых кризах в/в инфузионная терапия (5% раствор глюкозы), седативные и сосудорасширяющие ЛС, антикоагулянты, анальгетики (НПВС, опиоиды)
•При секвестрационных кризах со снижением Hb <60 г/л – гемотрансфузия.
•При спленомегалии и гиперспленизме – спленэктомия
•При ЛГ – антагонисты эндотелина (бозентан), ингибиторы фосфодиестеразы-5 (силденафил)
•Трансплантация костного мозга (используется редко)
•Генная терапия (перспективный метод)
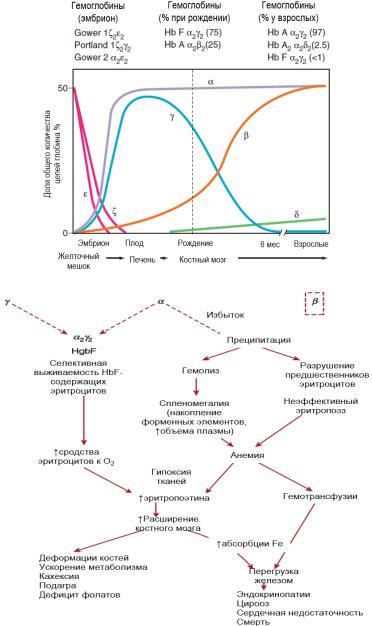
Талассемии – это группа наследственных заболеваний, относящихся к количественным гемоглобинопатиям, при которых имеет место нарушение синтеза α- или β-глобина.
α-талассемия
•Патогенез: потеря одного или нескольких 4 генов α-глобина на 16 хромосоме
•Клинические проявления прямо коррелируют со степенью нарушения синтеза α- глобиновых цепей (гомозиготная форма несовместима с жизнью).
•Диагностика: эритробластемия, гипохромия, макроцитоз, мишеневидность, анизо- и пойкилоцитоз; β4-тетрамер (или HbH) при электрофорезе; генетическое исследование.
β-талассемии
•Патогенез: снижение синтеза β-цепей – β+-талассемия или их отсутствие (β0- талассемия) при аутосомно-доминантных мутациях в локусе β-глобина, выпадение в осадок тетрамеров из α-цепей с лизисом эритроцитов и их предшественников
•Клинические признаки:
oХроническая анемия ± отставание в психическом и физическом развитии.
oЖелтуха, значительная гепатоспленомегалия, трофические язвы.
oДеформации скелета («башенный череп», признаки «монголоидности») с истончением кортикального слоя при рентгенологическом исследовании.
•Диагностика: в мазке крови – гипохромия, анизоцитоз, мишеневидность эритроцитов, базофильная пунктация. При электрофорезе – HbF, HbA2, большое количество свободных α-цепей, молекулярно-генетические методы.
•Лечение
oПри тяжелой и среднетяжелой формах β-талассемии – аллогенная трансплантация
костного мозга (чаще от брата или сестры)
oПериодические трансфузии эритроцитарной массы (целевой уровень Hb 100-110 г/л) + хелатирующие ЛС (дефероксамин) для профилактики гемохроматоза
o Спленэктомия при выраженной спленомегалии, ↑потребности в гемотрансфузиях
ДИНАМИКА СИНТЕЗА ЦЕПЕЙ ГЛОБИНА В НОРМЕ
ПАТОГЕНЕЗ β-ТАЛАССЕМИИ
