
doc115492480_497592693
.pdfантибиотикорезистентности. Обычно мастит развивается в одной молочной железе, двусторонний мастит встречается редко.
Классификация мастита
I. Отёчная форма.
II. Инфильтративная форма.
III.Гнойно-деструктивная форма:
1)абсцедирующий мастит;
2)флегмонозный мастит;
3)гангренозный мастит.
IV. Острый мастит, хронический мастит.
Этиология и патогенез
Возбудителем мастита чаще является стафилококк в виде монокультуры и в ассоциациях с кишечной палочкой и стрептококком, реже - в изолированном виде кишечная палочка или стрептококк, иногда встречаются протей, синегнойная палочка, анаэробная флора, грибы. Выделяют также специфические редко встречающиеся формы мастита - туберкулёзный, сифилитический. Источником инфекции являются бактерионосители и больные со стёртыми формами гнойно-воспалительных заболеваний из окружения пациента. Первостепенное значение в возникновении мастита имеет внутрибольничная инфекция.
Входными воротами инфекции чаще всего являются трещины сосков. Возможно и интраканаликулярное проникновение инфекции при кормлении грудью или сцеживании молока, реже распространение инфекции происходит гематогенным или лимфогенным путём из эндогенных очагов инфекции. Наличие патогенных бактерий на коже и сосках матери, а также в ротовой полости ребёнка не всегда приводит к маститу. Предрасполагающими факторами для развития заболевания являются ослабление организма матери сопутствующими заболеваниями, снижение иммунобиологической реактивности организма, тяжело протекающие роды (особенно первые или крупным плодом), различные осложнения родов и послеродового периода (кровопотеря, инфекция родовых путей и др.). Существенным фактором, способствующим заболеванию, является нарушение оттока молока с развитием его застоя, что нередко наблюдается у первородящих в связи с недостаточностью млечных протоков, неправильным строением сосков и нарушениями функциональной деятельности молочной железы. При проникновении микробов в расширенные млечные протоки молоко свёртывается, стенки протоков отекают, что усугубляет застой молока и при повреждении эпителия протоков способствует проникновению микроорганизмов в ткань железы.
Особенностями гнойного процесса в железистых органах являются слабовыраженная способность к его отграничению и почти безудержное распространение с вовлечением в воспаление всё большего количества железистой ткани. Это распространение нередко не останавливается и при вскрытии очага, после чего образуются всё новые и новые абсцессы в паренхиме железы.
390

Воспалительный процесс в железе может ограничиваться воспалением млечных протоков (галактофоритом), которое сопровождается выделением молока с примесью гноя, или воспалением желёз околососкового кружка (ареолиом). При переходе процесса на ткань и его развитии могут последовательно наблюдаться фазы серозного и гнойного воспаления, нередко с выраженными деструктивными изменениями. В фазе серозного воспаления ткань железы пропитана серозной жидкостью, вокруг сосудов отмечается скопление лейкоцитов. При прогрессировании воспалительного процесса серозное пропитывание паренхимы молочной железы сменяется диффузной гнойной инфильтрацией с мелкими очагами гнойного расплавления, которые в последующем сливаются, образуя абсцессы. Последние вследствие резкого истончения междольковых перегородок, обусловленного воспалительным процессом и увеличением секреторного аппарата во время лактации, могут сливаться и прорываться в подкожную клетчатку или ретромаммарное пространство (рис. 117). Наиболее частая локализация гнойников - интрамаммарная, субареолярная. При расположении абсцесса в дольках на задней поверхности железы он может вскрываться в клетчаточное пространство позади неё с образованием редкой формы - ретромаммарного абсцесса. Иногда вследствие вовлечения в воспалительный процесс сосудов и их тромбирования происходит некроз отдельных участков железы, развивается гангренозная форма мастита.
В основе хронического гнойного мастита лежит образование мелких абсцессов с выраженной индурацией окружающих тканей. Развивается он как следствие неправильно леченого острого мастита (нерациональное местное применение антибиотиков путём их повторных введений в воспалительный инфильтрат).
Рис. 117. Локализация гнойников при мастите:
1 - подкожный; 2 - интрамаммарный; 3 - ретромаммарный; 4 - галактофорит.
Различают острый и хронический мастит. Воспалительным процессом может поражаться преимущественно паренхима (паренхиматозный мастит) или интерстиций молочной железы (интерстициальный мастит). Однако разграничить эти формы на основании клинических данных практически не представляется возможным, тем более что чаще всего они комбинируются.
Для практических целей наиболее приемлема клиническая классификация острого мастита с учётом течения воспалительного процесса: серозный (начальная стадия),
острый инфильтративный и деструктивный - абсцедирующий, флегмонозный,
гангренозный. В группе хронических маститов различают гнойную и негнойную формы.
391
Клинические проявления и диагностика
Своевременная диагностика начальных форм мастита и рано начатое лечение позволяют в большинстве случаев добиться обратного развития процесса, предупреждают его переход в гнойную, деструктивную фазу.
Острый воспалительный процесс в молочной железе необходимо дифференцировать с острым застоем молока. У первородящих застой молока встречается в 2 раза чаще. Больные жалуются на ощущение тяжести и напряжения в железе, которое постепенно усиливается. Опухолевидное образование соответствует контурам долек молочной железы, оно достаточно подвижное, с чёткими границами, бугристой поверхностью, безболезненное. При надавливании на него молоко выделяется свободно, сцеживание безболезненно. После сцеживания наступает облегчение. Общее состояние страдает незначительно, температура тела, клинические анализы крови чаще остаются нормальными. Острый застой молока чаще бывает двусторонним и развивается в сроки прилива молока (на 3-5-й день после родов).
Отдифференцировать начальные формы мастита от острого застоя молока не всегда легко, поэтому любое нагрубание молочных желёз, протекающее с повышением температуры тела, следует считать серозной стадией мастита. Это позволяет своевременно начать лечение и предупредить переход процесса в гнойную фазу.
При проникновении гноеродной микрофлоры застой молока через 2-4 дня переходит в воспаление - серозная фаза мастита. Заболевание начинается остро, с озноба, повышения температуры тела, потливости, слабости, разбитости, резкой боли в железе. Железа увеличена, пальпация её болезненна, инфильтрат определяется нечётко. Сцеживание молока болезненно и не приносит облегчения. В крови лейкоцитоз до 10,0- 12,0х109/л, СОЭ до 20-30 мм/ч. При несвоевременно начатом лечении через 3-6 дней процесс может перейти в инфильтративную фазу с выраженными клиническими признаками воспаления, тяжёлым общим состоянием. Возникает повышение температуры тела до 38-40 °?C. Пальпируемое опухолевидное образование имеет более чёткие контуры.
Воспалительный процесс приводит к изменению кислотности молока в сторону увеличения рН, что связано с повышением активности щелочной фосфатазы. При микроскопическом изучении клеточного состава секрета молочных желёз определяется большое количество лейкоцитов.
Переход начальных форм мастита в гнойную фазу воспаления (рис. 118, см. цв. вкл.) характеризуется усилением общих и местных симптомов воспаления. Температура тела постоянно высокая или гектического характера. Инфильтрат в железе увеличивается, гиперемия кожи нарастает, появляется флюктуация в одном из участков железы.
Крайне тяжёлое состояние больных наблюдается при гангренозной форме мастита: температура тела повышается до 40-41 °C, пульс - до 120-130 в минуту, молочная железа резко увеличена, кожа отёчная, с пузырями, наполненными геморрагическим содержимым, с участками некроза. Отёчность распространяется на окружающие ткани. В крови высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево и токсической зернистостью лейкоцитов, в моче появляется белок.
Течение мастита может осложняться лимфангиитом, лимфаденитом и (редко) сепсисом. После вскрытия гнойников, особенно самопроизвольного, могут
392
образовываться молочные свищи, которые закрываются самостоятельно в течение длительного времени.
Лечение
Лечение начальных форм мастита консервативное, гнойных - оперативное. При появлении признаков застоя молока железе придают возвышенное положение с помощью иммобилизирующих повязок или бюстгальтера, который должен поддерживать, но не сдавливать железу. Для опорожнения железы отсасывают молоко молокоотсосом, кормление грудью не прекращают, ограничивают приём жидкости, назначают окситоцин и дротаверин. При серозном и инфильтративном мастите применяют антибиотики (полусинтетические пенициллины, аминогликозиды, цефалоспорины, макролиды), сульфаниламиды (в сочетании с антибиотиками), инфузионную терапию с введением кровезамещающих жидкостей, белковых препаратов, солевых растворов. Используют также средства, повышающие защитные силы организма (γ-глобулин и др.). Обязательно регулярное сцеживание молока (для предупреждения застоя в железе). Обратному развитию процесса способствуют ретромаммарные прокаиновые блокады с антибиотиками и протеолитическими ферментами: 70-80 мл 0,5% раствора прокаина, 500000 ЕД канамицина и 10 мг трипсина или химотрипсина. При серозной и инфильтративной формах мастита для ускорения обратного развития процесса применяют УВЧ-терапию, УЗ, УФ-облучение железы. Все процедуры проводят после опорожнения железы. При тяжёлом течении мастита рекомендуют подавление лактации комбинацией эстрогенов с андрогенами.
При гнойном мастите показана операция, которую выполняют под наркозом, лишь при небольших поверхностно расположенных гнойниках можно использовать инфильтрационную анестезию, дополненную ретромаммарной прокаиновой блокадой. Производят широкие и достаточно глубокие разрезы молочной железы, удаляют все некротизированные ткани и скопления гноя (рис.). Интрамаммарные гнойники вскрывают радиарными разрезами. Гной удаляют, полость гнойника обследуют пальцем, разделяют перемычки, промывают раствором пероксида водорода и осушают. Затем края разреза разводят крючками и при хорошем освещении осматривают полость абсцесса, надавливая на железу. Если обнаружится сообщение гнойника с другим глубоко расположенным абсцессом, то отверстие, из которого поступает гной, расширяют корнцангом. Иссекают и удаляют некротизированные ткани, связанные с тканью железы, свисающие в полость абсцесса. При наличии нескольких интрамаммарных абсцессов каждый из них вскрывают отдельным разрезом.
Ретромаммарный и глубоко расположенные интрамаммарные абсцессы вскрывают из полуовального разреза по нижней переходной складке (рис.). При этом отслаивают железу от большой грудной мышцы. Интрамаммарные гнойники вскрывают сзади, полость гнойника дренируют, рану зашивают до дренажей. Такой метод вскрытия гнойников позволяет избежать пересечения внутридольковых млечных протоков, обеспечивает хорошие условия для оттока гноя и отхождения некротизированных тканей, даёт хороший косметический результат. При локализованных формах острого мастита и, особенно, хроническом мастите возможны иссечение гнойного очага в пределах здоровых тканей и наложение глухого шва с оставлением тонкого дренажа для введения антибиотиков.
Лечение ран после вскрытия гнойника проводят с учётом фазы раневого процесса. Применение вторичных швов сокращает сроки лечения и улучшает косметические результаты операции.
393
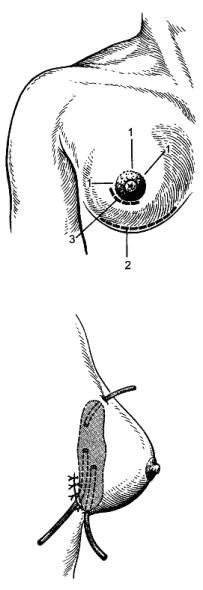
Рис. 119. Разрезы, применяемые при гнойном мастите: 1 – радиальные; 2 – по Барденгейеру; 3 – параареолярный.
Рис. 120. Проточно-аспирационное дренирование ретромаммарного абсцесса.
Профилактика
Профилактику мастита начинают в женских консультациях задолго до родов. Основой профилактических мероприятий является повышение сопротивляемости организма беременной. Важное место занимают санация эндогенных очагов инфекции, обучение женщин, особенно первородящих, правилам кормления ребёнка грудью, уходу за молочными железами, закаливание организма, иммунизация стафилококковым анатоксином, УФ-облучение тела и т.д. Особое внимание нужно уделять беременным из группы высокого риска развития мастита (с маститом, гнойной инфекцией различной локализации в анамнезе), а также с мастопатией, аномалией развития молочных желёз, соска, осложнениями беременности.
В комплекс профилактических мероприятий входят предупреждение родового травматизма и кровопотери, обезболивание родов, борьба с застоем молока, обработка сосков до и после кормления ребёнка грудью, профилактика и своевременное лечение трещин сосков. С учётом значения внутрибольничной инфекции в развитии мастита чрезвычайно важное место отводят санитарно-эпидемиологическому режиму стационаров с целью профилактики гнойно-воспалительных заболеваний новорождённых и родильниц.
394
В первую очередь это своевременное выявление и санация бактерионосителей, тщательное выполнение санитарно-гигиенических требований при уходе за роженицами, регулярная влажная уборка, проветривание палат, использование бактерицидных ламп и т.д.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ, ЛИМФАТИЧЕСКИХ И КРОВЕНОСНЫХ СОСУДОВ
Лимфангиит
Лимфангиит (lymphangiitis) - воспаление лимфатических сосудов, осложняющее воспалительные заболевания. Проникновение микробов в межтканевые пространства и лимфатические сосуды происходит всегда, при любом заболевании, но клинические проявления возможны лишь при выраженных воспалительных изменениях сосудов.
Этиология и патогенез
Наиболее частым возбудителем лимфангиита является стафилококк, другие гноеродные возбудители встречаются реже.
Лимфангиит - заболевание вторичное. Он осложняет течение такой патологии, как фурункулёз, карбункулёз, абсцессы флегмоны, панариции, нагноившиеся раны и т.д.
Воспалительным процессом поражаются как поверхностные, так и глубокие лимфатические сосуды. В стенке лимфатического сосуда и окружающих тканях возникают отёк, инфильтрация тканей лимфоцитами с явлениями перилимфангиита.
Клинические проявления и диагностика
Присоединение острого лимфангиита при том или ином гнойном процессе указывает на прогрессирование основного заболевания и усугубляет тяжесть его течения. Как правило, температура тела повышается до 39-40 °C, сопровождаясь ознобом, головной болью, повышенной потливостью, слабостью, высоким лейкоцитозом. При сетчатом лимфангиите наблюдается выраженная гиперемия кожи, похожая на рожистую, но без чётких границ, иногда можно определить сетчатый рисунок в зоне интенсивной красноты (рис. 121, см. цв. вкл.). При стволовом (трункулярном) лимфангиите гиперемия имеет вид отдельных полос, идущих от очага воспаления к зоне регионарных лимфатических узлов - к подмышечной ямке или паховой складке, кожа отёчна. При пальпации отмечаются болезненные уплотнения в виде тяжей или шнуров по ходу лимфатических сосудов. Регионарные лимфатические узлы увеличены, плотные, болезненные при пальпации. При вовлечении в процесс глубоких лимфатических сосудов гиперемия кожи отсутствует, определяются боли в конечности, отёк, болезненность при глубокой пальпации и раннее появление лимфаденита.
При перилимфангиите определяются участки уплотнения тканей по ходу лимфатических сосудов.
Лечение
Лечение направлено прежде всего на ликвидацию первичного очага: вскрытие абсцесса, флегмоны, гнойных затёков, дренирование гнойников. Антибактериальную терапию назначают с учётом характера микробной флоры и её лекарственной
395
устойчивости. Важны создание покоя, возвышенное положение поражённого органа, с этой целью используют иммобилизацию конечности.
Профилактика
Профилактика лимфангиита сводится к тщательной и своевременной первичной хирургической обработке ран, иммобилизации конечности, своевременному вскрытию и дренированию гнойных очагов, региональной антибактериальной терапии.
Лимфаденит
Лимфаденит (lymphadenitis) - воспаление лимфатических узлов. Возникает как осложнение различных гнойно-воспалительных заболеваний (гнойной раны, фурункула и карбункула, панариция, рожи, остеомиелита, тромбофлебита, трофической язвы и др.) и специфических инфекций (туберкулёза, чумы, актиномикоза).
Этиология и патогенез
Возбудителями заболевания являются гноеродные микроорганизмы, проникающие в лимфатические узлы по лимфатическим сосудам. Крайне редко микроорганизмы проникают в узлы гематогенным путём. Возможно контактное распространение инфекции.
Воспалительный процесс начинается с серозного отёка (простой, катаральный лимфаденит), который может перейти в гнойный, а при гнойном воспалении окружающих тканей развивается аденофлегмона.
Клинические проявления и диагностика
Острый лимфаденит начинается с болезненности и увеличения лимфатических узлов, головной боли, слабости, недомогания, повышения температуры тела. Нередко заболевание протекает одновременно с лимфангиитом. При серозном (катаральном) лимфадените общее состояние больных страдает мало. Они отмечают тупую боль в зоне регионарных лимфатических узлов. Они увеличены, плотны и болезненны при пальпации, не спаяны с окружающими тканями, кожа над ними не изменена.
При гнойном лимфадените боль бывает резкой. Кожа над узлами гиперемирована, пальпация узлов болезненна, ранее чётко пальпировавшиеся лимфатические узлы сливаются между собой и окружающими тканями, становятся неподвижными. При аденофлегмоне определяются разлитая гиперемия кожи, плотный, без чётких границ инфильтрат с очагами размягчения. Температура тела высокая, появляются озноб, тахикардия, головная боль, выраженная слабость. При гнилостной флегмоне пальпацией выявляют крепитацию в очаге поражения. Гнойный лимфаденит может привести к распространению гнойного процесса на клетчаточные пространства (забрюшинное, средостение и др.) и сепсису.
Лечение
Лечение начальных форм лимфаденита консервативное: создание покоя для поражённого органа, УВЧ-терапия, активное лечение основного очага инфекции (своевременное вскрытие абсцессов, флегмон, рациональное дренирование гнойника, вскрытие гнойных затёков), антибиотикотерапия. Гнойный лимфаденит лечат
396
оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, рану дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран.
Воспаление вен
Воспаление венозной стенки называется флебитом (phlebitis), a воспаление вены с одновременным тромбообразованием - тромбофлебитом (thrombophlebitis). Флеботромбозом (phlebothrombosis) называется внутрисосудистое образование тромба без воспалительных изменений стенки вены.
Этиология и патогенез
Развитие тромбофлебита обусловлено гноеродной флорой, проникающей в стенку вены прямым (гематогенным) путём или вследствие перехода воспалительного процесса на стенку вены с окружающих тканей при флегмоне, абсцессе, остеомиелите и др. Возможен и лимфогенный путь инфицирования - из первичного гнойного очага. Асептическое воспаление вены может возникнуть вследствие механического раздражения внутренней оболочки сосуда длительно стоящим в вене катетером. Для развития тромбофлебита необходим ряд условий: 1) замедление тока крови; 2) изменение её состава; 3) повреждение сосудистой стенки; 4) нервно-трофические и эндокринные расстройства, аллергические реакции; 5) инфекция.
Тромбофлебит нередко развивается у больных с варикозным расширением вен, геморроем, опухолями, после оперативных вмешательств на органах малого таза, при длительной катетеризации вен, ранениях и травмах, внутривенном введении антибиотиков или концентрированных растворов других лекарственных средств. В результате воспаления происходят не только повреждение эндотелия и активация свёртывающей системы крови, но также уменьшение синтеза ингибиторов фибринолиза, гепарина натрия и активаторов фибринолиза, что приводит к снижению активности противосвёртывающей системы.
Воспалительный процесс в вене может развиваться двумя путями: от внутренней оболочки (эндофлебит) или от окружающих вену тканей (перифлебит). При поражении всей толщи стенки вены развивается панфлебит. При эндофлебите эндотелиальный слой вены инфильтрирован полиморфно-ядерными лейкоцитами, к нему прилежат тромботические массы, наружная оболочка интактна. При перифлебите поражена наружная оболочка стенки вены и vasa vasorum, которые подвергаются тромбозу. При гнойном тромбофлебите в тромботических массах и стенке вены находят колонии микробов. Гнойный тромбофлебит может быть источником генерализации инфекции и образования гнойников в различных органах и тканях (сепсис).
Исходом тромбофлебита является склероз венозной стенки, тромба и соединительной ткани, окружающей сосудисто-нервный пучок. Степень восстановления кровотока зависит от величины тромба. При пристеночном тромбозе происходит полное восстановление просвета вены. Обтурирующий тромб после завершения его организации приводит к облитерации вены или неполному восстановлению её просвета.
Клинические проявления и диагностика
Тромбофлебит развивается главным образом в венах нижних конечностей, таза и геморроидальных венах. Реже поражаются вены верхних конечностей, воротная вена, вены кишечника и головного мозга.
397
При обследовании больного следует выяснить факторы, способствующие развитию заболевания (замедление тока крови, изменение её состава, повреждение внутренней оболочки сосуда). Подобные состояния отмечают при хирургических вмешательствах (чаще у женщин) по поводу заболеваний матки, на почках и мочевых путях, при переломе шейки бедра. Венозный застой, замедление тока крови могут возникать вследствие неподвижности больного, при сердечной недостаточности и беременности. Источником инфекции могут являться острые и хронические инфекционные заболевания (брюшной тиф, пневмония, грипп, септицемия и др.). Повреждение внутренней оболочки сосудов наблюдают при травмах - переломах, ушибах, гематомах, сдавлении, иммобилизации, при катетеризации сосудов. Состав крови изменяется при заболеваниях системы крови (анемиях, лейкозах и др.), лечении некоторыми ЛС (препаратами наперстянки, ртутными диуретиками, витамином К, глюкокортикоидами и антибиотиками, особенно пенициллинами).
Острый поверхностный тромбофлебит, как правило, не представляет затруднений для диагностики. Больные жалуются на боли, болезненные уплотнения по ходу вен. Боли усиливаются при ходьбе, активных и пассивных движениях. Чаще поражаются варикозно расширенные вены бедра и голени. Температура тела повышается, при осмотре конечности определяются плотные инфильтраты по ходу вены, болезненные при пальпации. Кожа гиперемирована, отёчна (рис. 122, см. цв. вкл.). При поражении неизменённых вен, особенно у полных больных, прощупывается болезненное шнуровидное уплотнение.
Лечение
Консервативная терапия в остром периоде при высокой температуре тела включает покой с приподнятой ногой, противовоспалительную и антикоагулянтную терапию (ацетилсалициловая кислота, фенилбутазон, рутозид, троксерутин, повязки с мазями гепарина натрия или рутозида, прокаиновая блокада с гепарином натрия), физиотерапевтические процедуры (УВЧ, электрофорез трипсина, калия йодида), умеренную ходьбу с забинтованной эластическим бинтом конечностью,
Показаниями к операции считают локализацию тромбоза в области устья подкожных вен (угроза перехода процесса на глубокие вены и тромбоэмболии), гнойный тромбофлебит (угроза сепсиса). Производят иссечение тромбированной вены или перевязку её устья при впадении в глубокую вену.
Для тромбофлебита поверхностных вен конечностей доминирующим является воспаление, в клиническом проявлении тромбофлебита глубоких вен определяющей является острая и хроническая венозная недостаточность (см. Недостаточность венозного кровообращения в главе 13).
ГНОЙНЫЕ ЗАБОЛЕВАНИЯ КИСТИ
Воспаление тканей пальцев принято называть панарицием (panaricium), воспаление тканей возвышений большого пальца, мизинца, срединного ладонного пространства и тыльной стороны кисти - флегмонами кисти.
Острые гнойные заболевания кисти и пальцев в амбулаторной хирургической практике занимают одно из ведущих мест: частота панарициев и флегмон колеблется от 15-18% до 20-30% среди причин обращения пациентов в хирургические кабинеты поликлиник. Среди заболеваний, вызывающих снижение трудоспособности у занимающихся
398
физическим трудом, 8-10% обусловлено гнойно-воспалительными заболеваниями пальцев и кисти. Являясь следствием незначительной («скрытой») микротравмы, панариции и флегмоны кисти приводят к утрате трудоспособности, что наносит ущерб здоровью и требует больших материальных затрат на лечение.
Классификация
Панариции
1.Поверхностная форма: а) кожный; б) подкожный; в) околоногтевой; г) подногтевой.
2.Глубокая форма: а) сухожильный; б) костный; в) суставной; г) пандактилит.
Гнойные заболевания кисти
1.Гнойные заболевания кожи и подкожной клетчатки: а) кожный абсцесс («намин»);
б) мозольный абсцесс; в) межпальцевая (комиссуральная) флегмона; г) надапоневротическая флегмона ладони.
2.Гнойные заболевания фасциально-клеточных пространств: а) флегмона срединного ладонного пространства; б) флегмона тенера; г) флегмона гипотенера.
3.Гнойные заболевания тыльной поверхности кисти: а) подкожная флегмона; б)
подапоневротическая флегмона.
Этиология и патогенез
Возбудителем панариция в большинстве случаев является стафилококк, реже - другая микрофлора. Входными воротами инфекции становятся мелкие повреждения кисти (уколы, ссадины, потёртости). Внедрению инфекции и развитию воспаления способствуют инородные тела - занозы, мелкие осколки стекла, металлическая стружка. В месте внедрения инфекции вокруг инородных тел развиваются отёк, воспалительная инфильтрация тканей с последующей гнойной инфильтрацией. Образовавшийся гной вследствие особенностей строения клетчатки (вертикальное положение прочных соединительнотканных тяжей) прорывается наружу или распространяется вглубь на подлежащее сухожилие, сустав, кость, приводя к развитию сухожильного, суставного панариция. Возможно первичное развитие воспалительного процесса в сухожильном влагалище или суставе (при их проникающих повреждениях и инфицировании). Воспалительный процесс проходит обычные стадии развития, его распространение определяется особенностями анатомического строения кисти.
В тяжёлых случаях в воспалительный процесс могут вовлекаться все ткани пальца (пандактилит). Сдавление тканей при развитии воспаления способствует образованию так называемых сухих некрозов при панарициях. Своевременно и правильно выполненная операция предупреждает прогрессирование воспалительного процесса.
Особенности анатомического строения кисти
Сложное анатомическое строение кисти, тонкие и многообразные функции обусловили и специфику её кожи, значительно отличающуюся по строению от остального кожного покрова человека. Кожа тыльной поверхности кисти эластичная, подвижная, легко растягивается и собирается в складки. Подкожная клетчатка развита слабо и состоит
399
