
Факультет Лечебный
Кафедра детских болезней лечебного и стоматологического факультетов
РЕФЕРАТ
по дисциплине «Педиатрия»
Тема «Инструментальные методы исследования желудочно-кишечного тракта у детей»
СМОЛЕНСК 2017
Содержание
Рентгенологическое исследование 3
Радиологическое исследование 5
Ультразвуковое исследование 5
Эндоскопические методы 6
Дуоденальное зондирование 9
Биохимические методы 11
Копрологические исследования 16
Список литературы 18
Рентгенологическое исследование
Рентгенологическое исследование занимает одно из ведущих мест в диагностике заболеваний желудочно-кишечного тракта. Его выполняют как при неотложных состояниях, так и в порядке планового исследования. Показания к рентгенологическому исследованию при неотложных состояниях следующие:
1) синдром кишечной непроходимости;
2) клинические проявления «острого живота»;
3) желудочно-кишечные кровотечения.
Показаниями к плановому исследованию являются:
1) подозрение на аномалии развития желудочно-кишечного тракта;
2) боли в животе;
3) синдром рвоты и срыгиваний;
4) подозрение на опухоль.
Как правило, исследование начинается с обзорной рентгеноскопии органов груди и живота, а затем больной получает через рот рентгено-контрастирующие препараты (чаще водную взвесь бария сульфата), и наряду с рентгеноскопией обязательно проводится рентгенография.
Вначале исследуют пищевод. При этом обращают внимание на проходимость контрастирующего вещества (аномалии развития, стриктуры, ахалазия, сдавление опухолью), рельеф слизистой оболочки (эзофагит, варикозное расширение вен, изъязвления, дивертикулы ), перистальтику, размеры пищевода (короткий пищевод), пищеводно-желудочную недостаточность.
Затем определяют форму и положение желудка (пороки развития), его размеры, контуры слизистой оболочки (гастрит, дефект наполнения истинные и ложные опухоли, чаще полипы), «нишу» (язвенная болезнь, дивертикул), наличие желудочного содержимого, перистальтику и скорость эвакуации, состояние привратника (пилоростеноз), пролапс слизистой оболочки в двенадцатиперстную кишку.
После этого тщательно осматривают луковицу двенадцатиперстной кишки(у детей наиболее частая локализация язвенной болезни), оценивают эвакуацию контрастирующего вещества (бульбои дуоденостаз), рельеф слизистой оболочки (дуоденит, гастрит, язвенная болезнь двенадцатиперстной кишки), наличие рефлюксов, форму, величину и положение различных отделов двенадцатиперстной кишки (ранние формы незавершенного поворота кишечника, синдром Лееда, кольцевидная поджелудочная железа, мегадуоденум).
Наряду с обычным исследованием часто используют релаксационную дуоденографию. Гипотония достигается использованием метацина, аэрона, пирилена. Гипотоническая дуоденография позволяет с большей достоверностью диагностировать язвенную болезнь двенадцатиперстной кишки, отличить органические стенозы от функциональных стенозов и деформаций,более тщательно исследовать рельеф слизистой оболочки, определить вели-
чину и форму большого сосочка двенадцатиперстной кишки.
Затем исследуют тонкую кишку. Определяют скорость и форму прохождения контрастирующей массы, местоположение кишки в брюшной полости, рельеф слизистой оболочки. Исключают аномалии развития (атрезия, стеноз, дивертикул подвздошной кишки), устанавливают уровень кишечной непроходимости, различные формы незавершенного поворота кишечника, энтероколит, целиакию. Особое внимание уделяют исследованию терминального отдела подвздошной кишки, состоянию илеоцекального клапана, слепой кишки, червеобразного отростка.
Для исследования толстой кишки применяют ирригографию, при которой контрастирующее вещество вводят ретроградно (per rectum). Ирригография позволяет диагностировать аномалии развития, исключить инвагинацию, полипоз и другие опухоли, а по изменению рельефа слизистой оболочки определить язвенный колит, болезнь Крона и др.
Для исследования гепатобилиарной системы используют холецистографию. Контрастирующее вещество дают через рот (холевид, билитраст) накануне исследования (за 12-14 ч) (пероральная холецистография) или перед исследованием (за 15-45 мин) вводят внутривенно билиграфин (внутривенная холангиохолецистография). Производят рентгенограммы, на которых удается определить форму, размеры и положение желчного пузыря, а иногда и желчных ходов. Затем дают желчегонный завтрак (яичные желтки), и снимки выполняют повторно. Это позволяет судить о сократимости желч-ного пузыря (в норме поперечник желчного пузыря уменьшается вдвое). Холецистография позволяет выявлять пороки и аномалии развития билиарной системы, дискинетические нарушения гипои гипермоторную дискинезию.
Поджелудочная железа почти не доступна для рентгенологического исследования. О ее размерах можно косвенно судить по форме и положению двенадцатиперстной кишки. Кроме того, в ней иногда удается обнаружить уплотнения или кисты.
Радиологическое исследование
В последние годы все большее применение в клинике получают радиологические методы исследования. Короткоживущие нуклиды используют и у детей, так как они создают небольшое облучение. С их помощью определяют эвакуаторную функцию желудка. Этот же метод позволяет выявлять различные рефлюксы.
Более информативно исследование гепатобилиарной системы с использованием радиологических фармакологических препаратов (РФП): динамическая гепатобилиихолецистография. В этих случаях РФП вводят внутривенно и регистрируют скорость накопления и величину радиоактивности над печенью. Этот метод позволяет определить поглотительную и транспортную функцию гепатоцитов, скорость пассажа меченой желчи по протокам до желчного пузыря, время поступления в двенадцатиперстную кишку и дальнейший транспорт. По времени накопления РФП в желчном пузыре и его выведения оценивают функцию пузыря.
При сцинтиграфии можно определить форму и размеры желчного пузыря (до и после желчегонного завтрака или других фармакологических проб). Этот метод наиболее физиологичен, точен и обладает большой информативностью для диагностики поражений печени (гепатиты, цирроз, кисты и опухоли), выявляет холестатические процессы, различные виды дискинетических нарушений, пороки развития желчного пузыря и т. д.
Ультразвуковое исследование
Ультразвуковое исследование печени, желчного пузыря и поджелудочной железы получило широкое распространение в педиатрии. Оно практически безвредно и позволяет судить о размерах печени, о состоянии ее паренхимы (устанавливает разрастание соединительной ткани цирроз печени, наличие кист, опухолей), состоянии желчного пузыря (размеры и форму, толщину стенок), определять диаметр общего желчного протока, а также размеры, положение и гомогенность паренхимы поджелудочной железы. Изменение размеров печени, желчного пузыря (толщины его стенок), поджелудочной железы способствует диагностике их поражения.
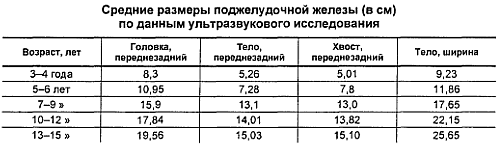
При портальной гипертензии определяют диаметр ствола воротной вены печени и селезеночной вены, а также толщину стенок желудка; их утолщение более 4 мм свидетельствует о воспалении (гастрит, гастродуоденит), а также позволяет диагностировать опухолевые поражения, определить размеры головки, тела и хвоста поджелудочной железы (увеличение указывает на воспаление панкреатит).
Средневозрастные размеры поджелудочной же лезы при ультразвуковом исследовании представлены в таблице:
Эндоскопические методы
Эндоскопия различных отделов органов пищеварения (верхних и нижних), а также осмотр брюшной полости (лапароскопия) являются наиболее информативными методами для уточнения диагноза, глубины и распространенности поражения. Во время эндоскопии для верификации диагноза производят прицельную биопсию с последующим гистологическим исследованием слизистой оболочки или других образований, что позволяет окончательно верифицировать диагноз. Для диагностики поражения верхних отделов пищеварительного тракта применяют эзофагогастродуоденоскопию, которая позволяет провести осмотр слизистой оболочки пищевода, желудка, двенадцатиперстной кишки и проксимальных отделов тощей кишки на глубину около 1 м за угол дуоденальноеюнальной складки. Для осмотра используют специальные гибкие фиброскопы из волоконной оптики.
Показания к эзофагогастродуоденоскопии:
1) кровотечение из верхних отделов пищеварительного тракта, для установления источника кровотечения и лечения;
2) подозрение на заболевания пищевода, желудка и двенадцатиперстной кишки;
3) дисфагия и боли в животе неясного происхождения;
4) несоответствие клинических, рентгенологических и функциональных показателей при заболеваниях верхних отделов пищеварительного тракта;
5) динамический контроль за течением заболеваний верхних отделов пищеварительного тракта (особенно язвенной болезни, опухолей, эзофагитов, гастритов, дуоденитов, гастродуоденитов).
Выделяют следующие эндоскопические формы поражений желудка и двенадцатиперстной кишки:
■ поверхностные;
■ «гипертрофические»;
■ эрозивные;
■ субатрофические (у детей очень редко наблюдаются истинно атрофические);
■ смешанные формы гастритов и дуоденитов.
Эндоскопия позволяет также оценить стадийность язвенного поражения («свежая», начало эпителизации, рубцевания при выраженном гастродуодените, выздоровления отсутствие изменений).
Для исследования нижних отделов желудочно-кишечного тракта применяют ректороманоскопию и колонофиброскопию. Если при ректороманоскопии удается осмотреть (а при необходимости и сделать прицельную биопсию слизистой оболочки) прямую кишку, и частично сигмовидную, то при колонофиброскопии проводят осмотр всех отделов толстой кишки, включая илеоцекальный клапан, терминальный отрезок (20-25 см) под вздошной кишки. Эти методы применяют для диагностики колитов (особенно неспецифического язвенного, болезни Крона), опухолей (наиболее часто полипов), реже для уточнения диагноза аппендицита, недостаточности илеоцекального клапана, туберкулезного поражения.
Лапароскопию (осмотр брюшной полости) производят при подозрении на прикрытую прободную язву, опухоли желудочнокишечного тракта, гепатиты (особенно хронические и цирроз печени), холецистит, спаечный процесс в брюшной полости, непроходимость, аппендицит, мезаденит и др.
Для выполнения всех эндоскопических исследований необходима специальная подготовка больного, премедикация, а в большинстве случаев анестезия (у маленьких детей общий наркоз).
Все чаще и шире применяют операционную лапароскопию, при которой удаляют пораженный червеобразный отросток, желчный пузырь и др.
Функциональные методы
Среди функциональных методов исследования наибольшее распространение получило определение секретообразования желудка, поджелудочной железы, печени, а также изучение процессов резорбции различных пищевых веществ в тонкой кишке.
Секрето- , кислото- и ферментообразование в желудке.
Для функционального исследования желудочной секреции используют беззондовые и зондовые методы, а также интрагастральную рН метрию). Беззондовые методы исследования обычно применяют при противопоказаниях к зондированию. Они позволяют лишь ориентировочно определить кислотои ферменто-образующую функцию. Зондовые же методы дают более точное представление о функциональном состоянии желудочной секреции.
Некоторые характеристики желудочной секреции приведены в таблицах.
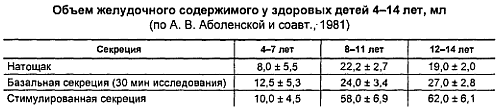
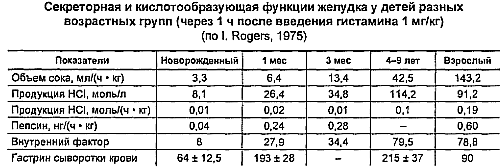
Используют многомоментное (фракционное) исследование отдельных порций желудочного сока (натощак, базальной и стимулированной порций), получаемых непрерывной аспирацией желудочного содержимого в течение 2 ч. В качестве стимулятора желудочной секреции в настоящее время используют пентагастрин или субмаксимальную дозу гистамина. Энтеральные раздражители (мясной бульон, капустный отвар и др.) все меньше применяют в клинической практике вследствие их недостаточного стимулирующего эффекта. Исследуют объем секрета (в миллилитрах), кислотность (титрационный метод), ферментообразование (по В. Н. Туголукову) натощак, затем каждые 15 мин в течение часа до введения стимулятора (базальная секреция) и в течение часа после введения стимулятора (стимулированная секреция).
Кислотность в титрационных единицах переводят в миллиграммы или миллимоли хлористоводородной кислоты (1 ммоль соответствует 36,5 мг кислоты). Проводят расчет дебита хлористоводородной кислоты в базальной и стимулированной порциях желудочного сока.
Обычно базальный дебит хлористоводородной кислоты соответствует 15% от общего числа функционирующих желудочных желез. Дебит пепсина в желудочном соке выражают в миллиграммах или миллимолях в базальной и стимулированной порциях.
Наряду с титрованием извлеченного желудочного содержимого, большое значение для диагностики имеет интрагастральная рН-метрия, выполняемая либо зондом, на котором смонтированы датчики рН, либо радиокапсулой с рН-радиотелеметрической системой.
Зонд с датчиками рН позволяет замерить этот показатель в различных отделах желудка (дно, привратниковая пещера). Радиокапсула, наряду с данными о рН, во время прохождения различных отделов по желудку позволяет зарегистрировать ее переход в двенадцатиперстную кишку, т.е. оценить также эвакуаторную способность.
При гастроскопии используют пробу с конго красным для оценки кислотообразования. Этот краситель изменяет цвет на отдельных участках слизистой оболочки желудка от красного до темно-красного, что соответствует кислотности среды.
О протеолитической активности желудочного содержимого дает представление скорость гидролиза белка (яичного, казеина, сыворотки крови и др.).
Последняя может быть определена методом Горшкова или радиотелеметрической системой.
