
ЭКГ для %22чайников%22
.pdf
29.Вопросы 1.Какие изменения выявлены на ЭКГ?
2.Как следует этого пациента лечить?
29. Ответы
•1.На ЭКГ зарегистрирована желудочковая тахикардия (ЖТ). Типичные находки - отсутствие RS-комплексов в
отведениях V1-V6, увеличение продолжительности RS более 100 мсек в любом грудном отведении, а-в (AV) диссоциация. ЭКГ-критерии ЖТ включают:
•- атриовентрикулярную диссоциацию;
•- QRS-ось между -90 градусов и + или - 180 градусов;
•- положительную конкордантность QRS (положительные QRSV1-V6);
•- QRS-продолжительность > 140 мсек с паттерном блокады ПН п Гиса и > 160 мсек с признаком блокады ЛН п
Гиса;
•- комбинацию блокады ЛН п Гиса и отклонения электрической оси сердца вправо;
•- монофазный или бифазный QRS-комплекс с паттерном блокады правой ножки пучка Гиса и смазанным или
удлиненным зубцом S в VI с морфологией блокады ЛН п Гиса;
•- сливные комплексы (показывают активацию желудочков из 2 фокусов, подразумевая, что один из них
желудочковый). Когда два импульса распространяются в желудочках синхронно, каждый активирует часть желудочка и результирующий QRS-комплекс имеет конфигурацию - между QRS-комплексом эктопического импульса и QRS-комплексом из синусового импульса;
•- захваченные импульсы (это мгновенная активация желудочков посредством синусового импульса в течение
AV-диссоциации. В течение ЖТ более медленные синусовые импульсы не могут быть проведены антероградно в желудочки. Синусовый импульс может случайно достигнуть AV-узла, когда не удлинен рефрактерный период и возможны проникновение и захват желудочков, что приводит к захваченному импульсу;
•- захваченный импульс напоминает QRS-комплекс нормального синусового импульса с предшествующим Р-
зубцом. Присутствие сливных комплексов и захваченных импульсов обеспечивает наилучшими признаками диагноза ЖТ.
•2. Лечение ЖТ зависит от ГД нарушений. ЖТ с потерей сознания, гипотензией, отеком легких - требует
немедленной кардиоверсии 200 - 360 Дж монофазным импульсом или эквивалентной бифазной дозой энергии. При стабильной ГД можно проводить медикаментозную терапию. При снижении функции ЛЖ - амиодарон или лидокаин предпочтительнее новокаинамида. Если медикаментозная терапия неуспешна - выполнить синхронизирующую кардиоверсию после седации сознания. Необходима оценка постоперационной ишемии или ИМ.

Случай 30
Мужчина 53 лет, находится в отделении неотложной терапии с жалобами на загрудинный дискомфорт в течение последних 30 мин. Из анамнеза: страдает АГ, гиперлипидемией и СД. Физикально: потливость кожи, значительный дискомфорт в груди. t°тела в норме, ЧСС - 92 уд/мин, частота дыхания - 20 в мин, АД - 101/66 мм рт. ст. При обследовании сердца обнаружены подъем яремного венозного давления, S4-галоп и Grade II/VI-систолический шум на верхушке. В легких хрипов нет.

30. Вопросы
1.Какой наиболее вероятный диагноз?
2.Какое диагностическое обследование должно быть следующим?
3.Какие изменения выявлены на ЭКГ?
4.Какое оптимальное лечение для этого пациента?
30. Ответы
•1.Наиболее вероятный клинический диагноз – ОКС (может включать
нестабильную стенокардию, ИМ миокарда без подъема сегмента ST и ИМ с подъемом сегмента ST.
•2.ЭКГ, нужно сделать в течение 10 мин после госпитализации.
•3. на ЭКГ - нормальный синусовый ритм, изменения ST-сегмента и/или Т-зубца,
подтверждающие повреждение миокарда (предполагающие переднебоковую ишемию миокарда).
•4. Больным с подъемом сегмента ST на ЭКГ в 12 отведениях необходимо как
можно раньше назначить реперфузионную терапию до появления результатов биохимических маркеров сердечной мышцы. Желательно направлять таких пациентов для проведения первичной ангиопластики. Если такой возможности нет и вероятное время транспортировки больного в стационар составляет больше 60 мин, должны быть назначены фибринолитики.
•Первичная чрескожная коронарная ангиопластика должна проводиться
пациентам при ИМ с подъемом сегмента ST (включая ИМ в нижней стенке ЛЖ) или ИМ с впервые возникшей или предположительно новой блокадой ЛН п Гиса не позднее 12 ч после появления симптомов ИМ.
•Этот пациент имеет симптоматическую брадикардию, поэтому нуждается в
установке временного трансвенозного водителя ритма.
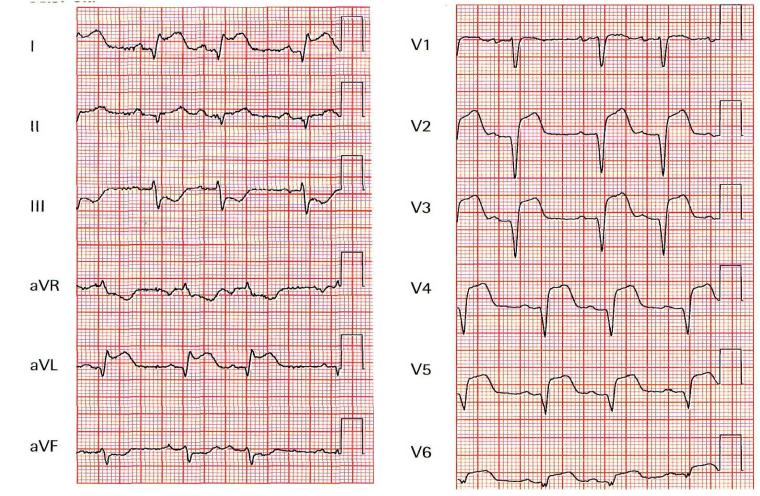
Случай 31
Мужчина, 69 лет, находится в отделении неотложной терапии с жалобами на загрудинную боль в течение последних 3 ч. Из анамнеза: страдает АГй, гиперлипидемией и перенес инсульт. Физикально: кожные покровы влажные, умеренный дискомфорт. t° тела в норме, ЧСС96 уд/мин, частота дыхания - 20 в мин, АД - 154/96 мм рт. ст. При обследовании сердца - небольшое повышение яремного венозного давления, S4-галоп и мягкий Grade I/VI-систолический шум. При аускультации легких - незначительное количество застойных хрипов. В анализе крови уровень глюкозы - 144 мг/дл, Hb - 14,2 г/дл, Тр - 328 х 109/л, креатинина - 1,2 мг/дл.

31.Вопросы
1.Какой диагноз наиболее вероятен?
2.Какой диагностический тест должен быть следующим?
3.Какие изменения выявлены на ЭКГ?
4.Какое оптимальное лечение для этого пациента?
31.Ответы
•1. Наиболее вероятный диагноз – ОКС (может включать НС, ИМ без подъема сегмента ST и ИМ с подъемом сегмента ST.
•2. ЭКГ сделать в течение 10 мин после госпитализации. ЭКГ (показать опытному врачу отделения неотложной терапии).
•3. На ЭКГ - нормальный синусовый ритм с синусовой аритмией и переднебоковой ИМ с подъемом сегмента ST в отведениях V2-V6, I, aVL, а также изменения сегмента ST и/или Т-зубца, предполагающие возможность миокардиального повреждения. Если представлен только подъем сегмента ST, без патологического зубца Q, изменения на ЭКГ следует расшифровывать как миокардиальное повреждение, а не как ИМ.
•4. Больным с подъемом сегмента ST на ЭКГ в 12 отведениях необходимо как можно раньше назначить реперфузионную терапию до появления результатов биохимических маркеров сердечной мышцы. Желательно направлять таких пациентов для проведения первичной ангиопластики. Если такой возможности нет и вероятное время транспортировки больного в стационар составляет больше 60 мин, должны быть назначены фибринолитики.
•Первичная чрескожная коронарная ангиопластика должна проводиться пациентам при ИМ с подъемом сегмента ST (включая ИМ в нижней стенке ЛЖ) или ИМ с впервые возникшей или предположительно новой блокадой ЛН п Гиса (LBBB) не позднее 12 ч после появления симптомов ИМ.

Случай 32
Женщина, 73 лет, находится в отделении неотложной терапии с загрудинным дискомфортом в течение последнего часа. Из анамнеза: страдает АГ, гиперлипидемией, СД 2 типа. Физикально: потливость кожи, больная испытывает значительный дискомфорт. t°тела в норме, ЧСС - 98 уд/мин, частота дыхания - 20 в мин, АД - 98/66 мм рт. ст. При обследовании сердца выявляются повышение яремного венозного давления, S4-галоп и систолический шум Grade II/VI на верхушке. При аускультации легких хрипов нет. В анализе крови уровень глюкозы - 167 мг/дл, Hb - 13,3 г/дл, Тр - 268 х 109/л, креатинин - 1,3 мг/дл

32. Вопросы
1. Какой диагноз наиболее вероятен?
2. Каким должен быть следующий диагностический тест?
3.Какие изменения выявлены на ЭКГ?
4.Какое оптимальное лечение для этой пациентки?
32.Ответы
•1. Наиболее вероятный диагноз – ОКС (может включать НС, ИМ без подъема сегмента ST и ИМ с подъемом сегмента ST.
•2. Обследование: ЭКГ в течение 10 мин после госпитализации.
•3. На ЭКГ в 12 отведениях выявлены нормальный синусовый ритм с преждевременными желудочковыми комплексами, нижний инфаркт миокарда с острым подъемом сегмента ST,
сподъемом сегмента ST в отведениях II, III, aVF, ОИМ боковой стенки с подъемом сегмента ST в отведениях V4-V6,
а также изменения сегмента ST и/или Т-зубца, предполагающие повреждение миокарда. На ЭКГ зафиксирована задержка внутрижелудочковой проводимости.
• 4. Тактика как в случаях 30,31.

Случай 33
Мужчина, 55 лет, находится в отделении неотложной терапии с жалобами на загрудинный дискомфорт в течение последнего часа. Из анамнеза: страдает АГ, гиперлипидемией и ЯБ. Физикально: потливость кожи, чувствует умеренный дискомфорт. t°тела в норме, ЧСС - 48 уд/мин, частота дыхания - 20 в мин, АД - 88/56 мм рт ст. повышение яремного венозного давления и S4-галоп. При аускультации легких хрипов нет. В анализе крови уровень глюкозы - 134 мг/дл, Hb - 12,8 г/дл, Тр - 271 х 1О9/л, креатинин - 1,1 мг/дл.

33.Вопросы 1.Какой диагноз наиболее вероятен?
2.Каким должен быть следующий диагностический тест? 3.Какие изменения выявлены на ЭКГ?
4.Какое оптимальное лечение для этого пациента?
33.Ответы
•1. Наиболее вероятный диагноз – ОКС.
•2. Обследование ЭКГ в течение 10 мин после госпитализации.
•3. На ЭКГ зарегистрированы синусовая тахикардия и ОИМ задней стенки с депрессией сегмента ST в отведениях V1-V4 и нарушениями сегмента ST и/или Т- зубца, позволяющими предположить повреждение миокарда. ЭКГ не имеет отведения, которое прямо бы проецировалось на заднюю стенку сердца. Следовательно, нарушения деполяризации будут вызывать реципроктные или зеркальные изменения в передних отведениях (т.е. VI, V2, V3, из которых V2 наиболее важно).
•4. Больным с подъемом сегмента ST на ЭКГ в 12 отведениях или с изменениями сегмента ST, совместимыми с истинно задним инфарктом миокарда, необходимо как можно раньше назначить реперфузионную терапию до появления результатов биохимических маркеров сердечной мышцы. Желательно направлять таких пациентов для проведения первичной ангиопластики. Если такой возможности нет
ивероятное время транспортировки больного в стационар составляет больше 60 мин, должны быть назначены фибринолитики. Первичная чрескожная коронарная ангиопластика должна проводиться пациентам при ИМ с подъемом сегмента ST (включая ИМ в нижней стенке ЛЖ) или ИМ с впервые возникшей или предположительно новой блокадой ЛН п Гиса не позднее 12 ч после появления симптомов ИМ.

Случай 34
Мужчина, 67 лет, находится в отделении неотложной терапии с жалобой на дискомфорт в левой руке в течение последних 30 мин. Из анамнеза: страдает АГ, гиперлипидемией, СД2тип, легкая форма. Физикально: выглядит испытывающим умеренный дискомфорт. t° тела в норме, ЧСС - 48 уд/ мин, частота дыхания - 18 в мин, АД - 78/56 мм рт. ст. При обследовании сердца выявлены повышение яремного венозного давления и S4-галоп. При аускультации легких хрипов нет.
