
- •Предисловие
- •Часть I Общие вопросы клинической фармакологии
- •Глава 1
- •Фармакодинамика и фармакокинетика лекарственных препаратов
- •Производное
- •Глава 2 Изменённое действие лс
- •2.1. Побочное действие лс
- •1. Пд от лс, связанные с фармакологическими свойствами лс.
- •2. Пд лс из-за их передозировки.
- •5. Синдромальные проявления пд лс.
- •2.2. Взаимодействие лс
- •Часть II Частные вопросы клинической фармакологии
- •Глава 1
- •Клиническая фармакология антиангинальных средств
- •1.1. Понятие об ишемической болезни сердца
- •1.2. Первая медицинская помощь при ангинозной боли и в случае развития ангинозного статуса
- •1.3. Клиническая фармакология органических нитратов и нитритов
- •1.4. Клиническая фармакология антагонистов ионов кальция
- •Классификация бкк
- •Глава 2 Клиническая фармакология антагонистов бета - адренорецепторов
- •2.1. Признаки активности симпатоадреналовой и парасимпатической систем
- •Волокон периферической нервной системы и биофаз лекарственных средств
- •2.2. Клиническая фармакология баб
- •2.3. Тактика фармакотерапии оим
- •Глава 3 Клиническая фармакология гипотензивных средств
- •3.1. Основные механизмы развития и виды аг
- •3.2. Клиническая фармакология антигипертензивных лс
- •3.2.1. Артериальные вазодилататоры
- •3.2.2. Ганглиоблокаторы
- •3.2.3. Симпатолитики
- •3.2.4. Антагонисты альфа–адренорецепторов
- •1. Неселективные альфа - адреноблокаторы.
- •3.2.5. Антагонисты бета - адренорецепторов
- •3.2.6. Гипотензивные лс центрального действия
- •3.2.7. Лекарственные средства, снижающие активность раас
- •Глава 4 Клиническая фармакология мочегонных лекарственных средств и тактика фармакотерапии аг
- •4.1. Клиническая фармакология диуретиков
- •4.1.1. Мочегонные лс, действующие в основном в проксимальных (начальных) отделах нефрона
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •4.1.3. Диуретики, действующие в основном в области дистальных сегментов нефрона
- •4. 2. Тактика фармакотерапии аг
- •4. 3. Неотложная терапия при гипертоническом кризе
- •Глава 5 Клиническая фармакология кардиотонических лс
- •5.1. Понятие о хронической сердечной недостаточности
- •5. 2. Клиническая фармакология сердечных гликозидов
- •5.3. Клиническая фармакология негликозидных кардиотоников
- •5.3.1. Симпатомиметики
- •5.3.2. Ингибиторы фосфодиэстеразы
- •5.3.3. Средства, повышающие чувствительность сократительных белков к ионам кальция
- •5.3.4. Стимуляторы глюкагоновых рецепторов миокарда
- •5.4. Тактика фармакотерапии хсн
- •Глава 6 Клиническая фармакология лс для лечения бронхообструктивного синдрома
- •6.1. Понятие о бронхообструктивном синдроме
- •6.2. Клиническая фармакология бронходилататоров
- •6.2.1. Агонисты адренорецепторов
- •6.2.2. Агонисты бета – адренорецепторов
- •6.2.3. Антагонисты м – холинорецепторов
- •6.2.4. Антагонисты а1 – рецепторов
- •Глава 7
- •7.1.2. Стабилизаторы клеточных мембран
- •7.1.3. Гормональные лс, применяемые для лечения бос
- •На метаболизм арахидоновой кислоты
- •7.1.4. Антагонисты н1 - гистаминовых рецепторов
- •7.2. Тактика фармакотерапии бос
- •7.3. Медицинская помощь при астматическом статусе
- •Глава 8 Клиническая фармакология лс для лечения гастродуоденальной патологии
- •8.1. Патогенез, особенности течения и лечения гастродуоденальной патологии
- •8.2. Антагонисты н2 - гистаминовых рецепторов
- •(Ингибиторы протонного насоса)
- •8.4. Антагонисты м-холинорецепторов
- •8.5. Лс, защищающие слизистую оболочку желудка и двенадцатиперстной кишки
- •8.6. Антацидные, обволакивающие, вяжущие и адсорбирующие лс
- •8.7. Лекарственные средства, регулирующие двигательную функцию жкт
- •8.8. Тактика фармакотерапии гастродуоденальной патологии
- •Алгоритм лечения язвенной болезни желудка и двенадцатиперстной кишки
- •Комбинации для семидневного курса лечения:
- •8.9. Симптоматика и первая медицинская помощь при прободной язве желудка
- •Глава 9 Основные виды и принципы антибактериальной терапии
- •Установление вида инфекционного возбудителя и его чувствительности к лечению противомикробными лс
- •Принципы проведения антибактериальной терапии
- •Комбинирование антибиотиков I, II и III групп друг с другом
- •Глава 10 Клиническая фармакология антибиотиков
- •10.1. Клинико - фармакологическая характеристика
- •Бета – лактамных антибиотиков
- •10.1.1. Пенициллины
- •2. Полусинтетические пенициллины:
- •10.1.2. Цефалоспорины
- •10.1.3. Карбапенемы
- •10.1.4. Монобактамы
- •10.2. Макролиды
- •10.3. Линкозамиды
- •10.4. Аминогликозиды
- •10.5. Полимиксины
- •10.6. Хлорамфеникол
- •10.7. Тетрациклины
- •10.8. Рифамицины
- •10.9. Фузидин
- •10.10. Гликопептидные антибиотики
- •10.11. Ристомицин
- •10.12. Фосфомицин
- •10.13. Оксазолидиноны
- •10.14. Кетолиды
- •10.15. Спектиномицины
- •10.16. Мупироцин
- •10.17. Бацитрацин
- •10.18. Грамицидин
- •10.19. Фузафунжин
- •Глава 11 Клиническая фармакология синтетических противомикробных лс
- •11.1. Сульфаниламиды
- •11.2. Фторхинолоны
- •11.3. Нитрофураны
- •11.4. Нитроимидазолы
- •11.5. Хиноксалины
- •Алфавитный указатель использованных терминов и сокращений
- •1. В русской транскрипции
- •2. В иностранной транскрипции
- •Литература
- •Оглавление
- •Глава 2. Клиническая фармакология антагонистов бета - рецепторов
- •Глава 3. Клиническая фармакология гипотензивных средств.................. 31
- •Глава 4. Клиническая фармакология мочегонных лекарственных
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •Глава 5. Клиническая фармакология кардиотонических (инотропных)
- •5.3.3. Средства, повышающие чувствительность сократительных
- •Глава 6. Клиническая фармакология лекарственных средств для
- •6.2. Клиническая фармакология бронходилататоров...............................56
- •Глава 7. Клиническая фармакология противовоспалительных
- •7.2. Тактика фармакотерапии бронхообструктивного синдрома................66
- •Глава 8. Клиническая фармакология лекарственных средств для
- •Глава 9. Основные виды и принципы антибактериальной терапии............77
- •Глава 10. Клиническая фармакология антибиотиков.......................................81
- •Глава 11. Клиническая фармакология синтетических
Часть II Частные вопросы клинической фармакологии
Глава 1
Клиническая фармакология антиангинальных средств
1.1. Понятие об ишемической болезни сердца
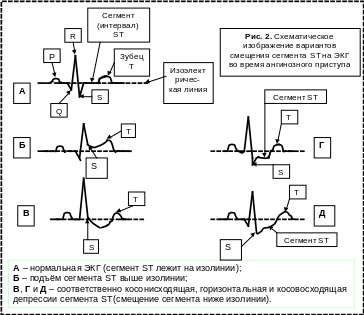
Ишемическая болезнь сердца (ИБС) – это острое или хроническое несоответствие между потребностью миокарда в кислороде и уровнем его доставки по коронарным сосудам. Стенокардия (angina pectoris) – наиболее частый вариант ИБС, характеризующийся приступами ангинозной боли длительностью от нескольких секунд до 15 мин, купирующимися (снимающимися) сублигвальным приёмом нитроглицерина. Во время приступа на ЭКГ могут наблюдаться смещения сегмента ST относительно изоэлектрической линии и изменение формы зубца Т (см. рис. 2). Острый инфаркт миокарда (ОИМ) – крайняя степень проявления ИБС характеризующаяся образованием в сердце одного или нескольких очагов некроза из-за острого нарушения коронарного кровообращения.
Различают стабильную и нестабильную стенокардию.
К стабильной стенокардии относят четыре функциональных класса (ФК) стенокардии напряжения:
I ФК – пациент хорошо переносит обычные физические нагрузки, а ангинозные приступы возникают только в ответ на тяжёлую физическую нагрузку и быстро проходят самостоятельно после её прекращения;
II ФК – физическая нагрузка незначительно ограничена, ангинозные приступы возникают при ходьбе по ровному месту на расстояние более 500 м, при спокойном подъёме по лестнице более, чем на один этаж, при ходьбе против ветра и в холодную погоду;
III ФК – выраженное ограничение физической активности, ангинозные приступы появляются при ходьбе по ровному месту на расстояние 100 – 500 м или при подъёме на один этаж;
IV ФК – ангинозные приступы появляются при незначительной физической нагрузке: ходьбе по ровному месту менее чем на 100 м или в покое (стенокардия покоя).
Выделяют спонтанную вазоспастическую стенокардию (вариантную стенокардию Принцметала), которая характеризуется возникновением ангинозных приступов без видимой связи с физической или эмоциональной нагрузкой. Приступы при этом протекают более интенсивно и труднее поддаются купированию нитроглицерином. Они могут возникать в одно и то же время суток, сериями по 2 – 5 приступов подряд с интервалом в 10 – 15 мин. В межприступный период у пациентов отмечается высокая толерантность (устойчивость) к физическим нагрузкам. Считают, что в основе этого типа стенокардии лежит спазм крупных коронарных артерий.
Период обострения ИБС называют острым коронарным синдромом (в виде нестабильной стенокардии или ОИМ). В большинстве случаев это состояние обусловлено расщеплением или разрывом атеросклеротической бляшки с образованием пристеночного тромба.
Варианты нестабильной стенокардии:
1). Прогрессирующая стенокардия - увеличение числа и интенсивности приступов стабильно протекавшей в течение длительного времени стенокардии напряжения.
2). Появление приступов в состоянии покоя в тех случаях, когда ранее имелась только стенокардия напряжения.
3). Возникновение одного или нескольких (свыше 15 мин) интенсивных ангинозных приступов, требующих более активных лечебных мер, чем только приём нитроглицерина.
4). Впервые возникшая стенокардия: приступы стенокардии появляются впервые в жизни, особенно в тех случаях, когда они возникают в покое, или появляются после длительного (многие месяцы или годы) перерыва, либо после успешной операции аортокоронарного шунтирования (АКШ).
5). Появление стенокардии в раннем (до 2-х недель) постинфарктном периоде.
6). Вазоспастическая, вариантная стенокардия Принцметала, приступы которой сопровождаются электрокардиографическими признаками трансмуральной ишемии миокарда (охватывающей всю толщу миокарда), а именно стойким подъёмом сегмента ST (см. рис. 2.), постепенным уменьшением и исчезновением зубца R, патологическим зубцом Q с увеличением его амплитуды и продолжительности.
Обычно проявлением ОИМ является длительный приступ интенсивной боли за грудиной (ангинозный статус), который не исчезает от повторного приёма нитроглицерина. Приступ сопровождается резкой слабостью, страхом смерти, одышкой, двигательным беспокойством или скованностью, иногда профузным потом, тошнотой и рвотой. Как правило, отмечаются тахикардия, различные нарушения сердечного ритма и проводимости. Первоначально отмечается повышение АД и анэозинофилия, как признаки стресса. Затем АД прогрессивно снижается из-за развивающихся сердечной и рефлекторной острой сосудистой недостаточности. Резкое снижение АД связано с развитием кардиогенного шока.
Характерные изменения на ЭКГ могут запаздывать и проявляться в течение нескольких часов или даже суток после стихания интенсивных болей.
Некротический распад кардиомиоцитов сопровождается ранним, но кратковременным (в течение нескольких часов от начала приступа) повышением уровня миоглобина в плазме крови и в моче, а также повышением активности ряда ферментов в плазме крови. Уже в первые часы возрастает активность креатинфосфокиназы (особенно её МВ - фракции), несколько позже - лактатдегидрогеназы, а к концу первых суток заболевания начинает существенно повышаться активность аспартатаминотрансферазы (АСТ) и в меньшей степени аланинаминотрансферазы (АЛТ). В течение 1 – 2 недель повышено содержание сердечных тропонинов (белков сердечных миоцитов) и определяется в крови патологический С - Реактивный белок (СРБ).
Диагностическое значение имеют также признаки резорбтивного действия продуктов распада кардиомиоцитов: повышение температуры тела; лейкоцитоз со сдвигом влево, возникающий в первый день и постепенно уменьшающийся с 3 – 4 дня, когда начинает повышаться скорость оседания эритроцитов (СОЭ) (образуется симптом «ножниц» или «перекрёста» в динамике количества лейкоцитов и СОЭ).
