
- •Предисловие
- •Часть I Общие вопросы клинической фармакологии
- •Глава 1
- •Фармакодинамика и фармакокинетика лекарственных препаратов
- •Производное
- •Глава 2 Изменённое действие лс
- •2.1. Побочное действие лс
- •1. Пд от лс, связанные с фармакологическими свойствами лс.
- •2. Пд лс из-за их передозировки.
- •5. Синдромальные проявления пд лс.
- •2.2. Взаимодействие лс
- •Часть II Частные вопросы клинической фармакологии
- •Глава 1
- •Клиническая фармакология антиангинальных средств
- •1.1. Понятие об ишемической болезни сердца
- •1.2. Первая медицинская помощь при ангинозной боли и в случае развития ангинозного статуса
- •1.3. Клиническая фармакология органических нитратов и нитритов
- •1.4. Клиническая фармакология антагонистов ионов кальция
- •Классификация бкк
- •Глава 2 Клиническая фармакология антагонистов бета - адренорецепторов
- •2.1. Признаки активности симпатоадреналовой и парасимпатической систем
- •Волокон периферической нервной системы и биофаз лекарственных средств
- •2.2. Клиническая фармакология баб
- •2.3. Тактика фармакотерапии оим
- •Глава 3 Клиническая фармакология гипотензивных средств
- •3.1. Основные механизмы развития и виды аг
- •3.2. Клиническая фармакология антигипертензивных лс
- •3.2.1. Артериальные вазодилататоры
- •3.2.2. Ганглиоблокаторы
- •3.2.3. Симпатолитики
- •3.2.4. Антагонисты альфа–адренорецепторов
- •1. Неселективные альфа - адреноблокаторы.
- •3.2.5. Антагонисты бета - адренорецепторов
- •3.2.6. Гипотензивные лс центрального действия
- •3.2.7. Лекарственные средства, снижающие активность раас
- •Глава 4 Клиническая фармакология мочегонных лекарственных средств и тактика фармакотерапии аг
- •4.1. Клиническая фармакология диуретиков
- •4.1.1. Мочегонные лс, действующие в основном в проксимальных (начальных) отделах нефрона
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •4.1.3. Диуретики, действующие в основном в области дистальных сегментов нефрона
- •4. 2. Тактика фармакотерапии аг
- •4. 3. Неотложная терапия при гипертоническом кризе
- •Глава 5 Клиническая фармакология кардиотонических лс
- •5.1. Понятие о хронической сердечной недостаточности
- •5. 2. Клиническая фармакология сердечных гликозидов
- •5.3. Клиническая фармакология негликозидных кардиотоников
- •5.3.1. Симпатомиметики
- •5.3.2. Ингибиторы фосфодиэстеразы
- •5.3.3. Средства, повышающие чувствительность сократительных белков к ионам кальция
- •5.3.4. Стимуляторы глюкагоновых рецепторов миокарда
- •5.4. Тактика фармакотерапии хсн
- •Глава 6 Клиническая фармакология лс для лечения бронхообструктивного синдрома
- •6.1. Понятие о бронхообструктивном синдроме
- •6.2. Клиническая фармакология бронходилататоров
- •6.2.1. Агонисты адренорецепторов
- •6.2.2. Агонисты бета – адренорецепторов
- •6.2.3. Антагонисты м – холинорецепторов
- •6.2.4. Антагонисты а1 – рецепторов
- •Глава 7
- •7.1.2. Стабилизаторы клеточных мембран
- •7.1.3. Гормональные лс, применяемые для лечения бос
- •На метаболизм арахидоновой кислоты
- •7.1.4. Антагонисты н1 - гистаминовых рецепторов
- •7.2. Тактика фармакотерапии бос
- •7.3. Медицинская помощь при астматическом статусе
- •Глава 8 Клиническая фармакология лс для лечения гастродуоденальной патологии
- •8.1. Патогенез, особенности течения и лечения гастродуоденальной патологии
- •8.2. Антагонисты н2 - гистаминовых рецепторов
- •(Ингибиторы протонного насоса)
- •8.4. Антагонисты м-холинорецепторов
- •8.5. Лс, защищающие слизистую оболочку желудка и двенадцатиперстной кишки
- •8.6. Антацидные, обволакивающие, вяжущие и адсорбирующие лс
- •8.7. Лекарственные средства, регулирующие двигательную функцию жкт
- •8.8. Тактика фармакотерапии гастродуоденальной патологии
- •Алгоритм лечения язвенной болезни желудка и двенадцатиперстной кишки
- •Комбинации для семидневного курса лечения:
- •8.9. Симптоматика и первая медицинская помощь при прободной язве желудка
- •Глава 9 Основные виды и принципы антибактериальной терапии
- •Установление вида инфекционного возбудителя и его чувствительности к лечению противомикробными лс
- •Принципы проведения антибактериальной терапии
- •Комбинирование антибиотиков I, II и III групп друг с другом
- •Глава 10 Клиническая фармакология антибиотиков
- •10.1. Клинико - фармакологическая характеристика
- •Бета – лактамных антибиотиков
- •10.1.1. Пенициллины
- •2. Полусинтетические пенициллины:
- •10.1.2. Цефалоспорины
- •10.1.3. Карбапенемы
- •10.1.4. Монобактамы
- •10.2. Макролиды
- •10.3. Линкозамиды
- •10.4. Аминогликозиды
- •10.5. Полимиксины
- •10.6. Хлорамфеникол
- •10.7. Тетрациклины
- •10.8. Рифамицины
- •10.9. Фузидин
- •10.10. Гликопептидные антибиотики
- •10.11. Ристомицин
- •10.12. Фосфомицин
- •10.13. Оксазолидиноны
- •10.14. Кетолиды
- •10.15. Спектиномицины
- •10.16. Мупироцин
- •10.17. Бацитрацин
- •10.18. Грамицидин
- •10.19. Фузафунжин
- •Глава 11 Клиническая фармакология синтетических противомикробных лс
- •11.1. Сульфаниламиды
- •11.2. Фторхинолоны
- •11.3. Нитрофураны
- •11.4. Нитроимидазолы
- •11.5. Хиноксалины
- •Алфавитный указатель использованных терминов и сокращений
- •1. В русской транскрипции
- •2. В иностранной транскрипции
- •Литература
- •Оглавление
- •Глава 2. Клиническая фармакология антагонистов бета - рецепторов
- •Глава 3. Клиническая фармакология гипотензивных средств.................. 31
- •Глава 4. Клиническая фармакология мочегонных лекарственных
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •Глава 5. Клиническая фармакология кардиотонических (инотропных)
- •5.3.3. Средства, повышающие чувствительность сократительных
- •Глава 6. Клиническая фармакология лекарственных средств для
- •6.2. Клиническая фармакология бронходилататоров...............................56
- •Глава 7. Клиническая фармакология противовоспалительных
- •7.2. Тактика фармакотерапии бронхообструктивного синдрома................66
- •Глава 8. Клиническая фармакология лекарственных средств для
- •Глава 9. Основные виды и принципы антибактериальной терапии............77
- •Глава 10. Клиническая фармакология антибиотиков.......................................81
- •Глава 11. Клиническая фармакология синтетических
5. Синдромальные проявления пд лс.
● ПД ЛС, при котором лечебный эффект от ЛС изменяется на противоположный (парадоксальный) после резкого прекращения приёма ЛС, называется синдромом отмены. Синдром отмены могут вызвать некоторые противоаритмические ЛС, гипотензивные ЛС центрального действия, β – адреноблокаторы, органические нитраты, антагонисты Н2 – гистаминовых рецепторов, блокатор кальциевых каналов нифедипин, антикоагулянты непрямого действия.
● Синдромом «рикошета» характеризуется также сменой лечебного эффекта от ЛС на противоположный, но в ходе приёма препарата. Например, осмотический диуретик маннитол повышает осмотическое давление в плазме крови, что приводит к переходу воды из отёчных тканей в кровеносное русло. Но при накоплении маннитола в тканях в концентрации более высокой, чем в кровеносном русле, начинается обратный переход жидкости из сосудов в ткани с развитием повторного их отёка. Синдром «рикошета» в виде парадоксального бронхоспазма наблюдается при передозировке агонистов β – адренорецепторов, используемых для снятия приступов удушья при бронхиальной астме (см. стр. 58).
● Синдром «обкрадывания» (см. также стр. 20) возникает тогда, когда ЛС, улучшающее функциональное состояние одного органа, вызывает параллельное ухудшение функционального состояния других органов или систем. Подобным образом развивается, например, синдром коронарного «обкрадывания» (см. рис. 1), когда две ветви одной коронарной артерии имеют разную степень стеноза (сужения).
Рис. 1
Схема развития синдрома коронарного «обкрадывания»
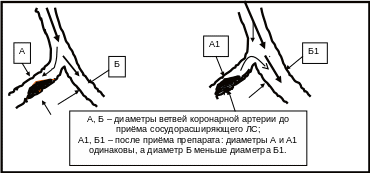
На рисунке – правая ветвь не поражена атеросклерозом и сохраняет способность сужаться или расширяться. Другая же ветвь имеет выраженный атеросклероз и поэтому постоянно максимально расширена. Назначение в этой ситуации пациенту какого-либо ЛС, расширяющего коронарные сосуды, может вызвать ухудшение питания той области миокарда, которая кровоснабжается поражённой атеросклерозом коронарной артерией.
6. Лекарственная зависимость (пристрастие – непреодолимое стремление к приёму ЛС) может развиться к одному или нескольким ЛС. При этом характерно и развитие толерантности к этому ЛС (снижение чувствительности организма к ЛС). Выделяют психическую и физическую лекарственную зависимость:
● психическая зависимость – состояние организма, характеризующееся патологической потребностью в приёме какого-либо психотропного вещества с тем, чтобы избежать нарушений психики или дискомфорта, возникающих при прекращении его приёма;
● физическая зависимость – состояние, характеризующееся развитием абстиненции при прекращении приёма ЛС или после введения его антагонистов. Абстиненция - симптомокомплекс психических, вегетативно-соматических и неврологических расстройств.
2.2. Взаимодействие лс
Под взаимодействием ЛС называют изменение фармакологического эффекта одного ЛС при его применении с др. ЛС. На взаимодействии ЛС, повышающим эффективность и/или безопасность фармакотерапии, основано рациональное комбинирование ЛС. Назначение одному пациенту нескольких ЛС называется полипрагмазией. Проведение лечения одним препаратом называется монотерапией.
Синергизм – вид взаимодействия ЛС, при котором усиливается фармакологический эффект и/или побочное действие одного или нескольких ЛС.
Четыре вида синергизма ЛС.
1. Сенситизация (сенситизирующее действие ЛС). При этом в результате применения комбинации ЛС, обладающих различными механизмами действия, усиливается фармакологическое действие лишь одного из них. Формула такого взаимодействия: 0 + 1 = 1,5.
2. Аддитивное действие ЛС. При этом взаимодействии фармакологический эффект комбинации ЛС больше, чем эффект каждого отдельного препарата, но меньше математической суммы их эффекта: 1 + 1 = 1,75.
3. Суммация эффектов от действия ЛС. Эффект комбинации ЛС равен сумме эффектов каждого из компонентов: 1 + 1 = 2.
4. Потенцирование эффекта от действия ЛС. Эффект комбинации ЛС больше математической суммы каждого из назначенных препаратов: 1 + 1 = 3.
Антагонизм ЛС – взаимодействие ЛС, приводящее к ослаблению или устранению фармакологических эффектов одного или обоих ЛС: 1 + 1 = 0,5.
Три вида взаимодействия ЛС.
1. Фармацевтическое или физико-химическое взаимодействие – механизм, объясняющий несовместимость ЛС в одном шприце или капельнице, в месте их инъекции, в просвете ЖКТ из-за образования осадка, нейтрализации, снижения фармакологической активности того или другого ЛС при их совместном применении или в силу их антагонизма.
2. Фармакодинамическое взаимодействие в виде конкуренции ЛС за связывание с рецептором между агонистом и агонистом, антагонистом и антагонистом, агонистом и антагонистом; блокады одним ЛС последующих этапов действия другого препарата; изменения чувствительности рецепторов к одному ЛС под влиянием действия другого.
3. Фармакокинетическое взаимодействие ЛС в виде изменения усвояемости, распределения, метаболизма, связывания с белками крови и клиренса одного ЛС под действием другого.
Взаимодействие ЛС при всасывании может происходить при их одновременном пероральном приёме или при интервале между приёмами ЛС менее 4 ч. Поэтому это взаимодействие можно избежать, если между приёмами ЛС делать интервал не менее 4 ч. Взаимодействие при всасывании особенно значимо для ЛС с коротким Т1/2 (менее 12 ч). Изменение всасывания практически не влияет на биодоступность ЛС с Т1/2 более 12 ч.
При приёме прокинетиков - средств, увеличивающих пассаж (опорожнение) желудка (метоклопрамида, домперидона), обычно увеличивается скорость всасывания из ЖКТ быстро всасывающихся (липофильных) ЛС. При стимуляции сокращений кишечника (например, слабительными средствами) всасывание многих ЛС снижается.
Взаимодействие ЛС на уровне распределения может происходить в том случае, когда одно из ЛС изменяет скорость кровотока и/или реологию (текучесть) крови, что в результате может влиять на быстроту и полноту воздействия другого ЛС на орган-мишень.
Некоторые ЛС могут значительно влиять на активность микросомальных ферментов печени, изменяя при этом метаболизм других ЛС. Индукция ими ферментов проявляется уменьшением первичного прохождения других ЛС, увеличением их клиренса, снижением периода полувыведения и средней равновесной концентрации ЛС. Индукторами ферментов являются, прежде всего, ЛС с высокой жирорастворимостью: противосудорожные ЛС (фенобарбитал, фенитоин и карбамазепин); НПВС - бутадион и амидопирин; ГКС; нейролептики (аминазин и трифтазин); многие транквилизаторы; противогрибковое ЛС гризеофульвин; противотуберкулезный антибиотик рифампицин и др. Способностью индуцировать ферменты печени обладают белковая и жирная пища; продукты, жаренные на углях; никотин (курение); овощи семейства крестоцветных (капуста, брокколи, брюссельская и цветная капуста), алкоголь и кофе.
К ингибиторам микросомальных ферментов относят: амиодарон, эритромицин, левомицетин, циметидин, омепразол, антидепрессанты – ингибиторы МАО, непрямые антикоагулянты кумаринового ряда (неодикумарин, синкумар), НПВС - индометацин, противотуберкулёзный препарат изониазид и др. Ингибиторами ферментов метаболизма являются также вегетарианская пища, грейпфрутовый сок.
Взаимодействие ЛС при их выведении из организма может осуществляться вследствие изменения скорости клубочковой фильтрации, канальцевой секреции или канальцевой реабсорбции. Например, фуросемид ингибирует активную канальцевую экскрецию аминогликозидов, что влечёт за собой резкое их увеличение в тканях почек и повышает риск их нефротоксичности вплоть до развития нефронекроза. Возможно, например, изменение выделения ЛС через почки за счёт изменения рН мочи: защелачивание мочи путём назначения пациенту гидрокарбоната натрия влечёт за собой ионизацию молекул ацетилсалициловой кислоты (АСК) и усиление её экскреции почками.
Усвояемость ЛС, их распределение и клиренс может изменять и пища. Обильная горячая, жирная твёрдая пища снижает скорость всасывания, а жидкая пища её увеличивает. Пища может снижать степень всасывания полярных (гидрофильных) ЛС. Если в инструкции к ЛС нет особых указаний по его приёму, то это ЛС рационально принимать за 0,5 ч до или через 30 – 40 мин после приёма пищи.
Железо, кальций и другие двух- или трёхвалентные ионы из молочных продуктов или пищевых добавок могут хелатировать некоторые препараты (образовывать с ними стойкие, мало диссоциирующие комплексы – хелаты), снижая тем самым степень их всасывания. Например, хинолоны, тетрациклины, парацетамол связываются антацидами и кальцием.
В некоторых продуктах содержатся вещества, которые действуют на те же самые рецепторы или участки, что и ЛС. Нерационален приём непрямых антикоагулянтов, действие которых связано с угнетением образования витамина К, с употреблением овощей, содержащих большое количество этого витамина (например, говяжья печень, авокадо, листовые зелёные овощи, яичный желток, брокколи, соя, чечевица шпината, салата, капусты, редька, репа). Несовместимо лечение антидепрессантами – ингибиторами МАО с употреблением тираминсодержащих продуктов, т. к. может развиться тираминовый («сырный») синдром с резким подъёмом АД.
Возможно изменение лекарственными препаратами метаболизма алкоголя. Биотрансформация алкоголя до СО2 и Н2О происходит с помощью фермента ацетальдегидрогеназы. Ряд ЛС (например, метронидазол, хлорамфеникол, фуразолидон, цефалоспорины, клотримазол, кетоконазол) ингибируют этот фермент. Поэтому применение алкоголя на фоне лечения этими ЛС может вызвать у пациента «синдром ацетальдегида» в виде реакции на дисульфирам (антабус) с бурными вегетативными проявлениями. При этом возможны: тошнота, рвота, диарея, покраснение лица, чувство жара, озноб, ощущение стеснения в груди, затруднение дыхания, шум в голове, сердцебиение, резкое снижение АД. Алкоголь также может вызывать седативный эффект (до угнетения дыхания) при приёме таких депрессантов ЦНС как бензодиазепины, антидепрессанты, антипсихотические ЛС, опиаты, клонидин (клофелин).
