
- •Предисловие
- •Часть I Общие вопросы клинической фармакологии
- •Глава 1
- •Фармакодинамика и фармакокинетика лекарственных препаратов
- •Производное
- •Глава 2 Изменённое действие лс
- •2.1. Побочное действие лс
- •1. Пд от лс, связанные с фармакологическими свойствами лс.
- •2. Пд лс из-за их передозировки.
- •5. Синдромальные проявления пд лс.
- •2.2. Взаимодействие лс
- •Часть II Частные вопросы клинической фармакологии
- •Глава 1
- •Клиническая фармакология антиангинальных средств
- •1.1. Понятие об ишемической болезни сердца
- •1.2. Первая медицинская помощь при ангинозной боли и в случае развития ангинозного статуса
- •1.3. Клиническая фармакология органических нитратов и нитритов
- •1.4. Клиническая фармакология антагонистов ионов кальция
- •Классификация бкк
- •Глава 2 Клиническая фармакология антагонистов бета - адренорецепторов
- •2.1. Признаки активности симпатоадреналовой и парасимпатической систем
- •Волокон периферической нервной системы и биофаз лекарственных средств
- •2.2. Клиническая фармакология баб
- •2.3. Тактика фармакотерапии оим
- •Глава 3 Клиническая фармакология гипотензивных средств
- •3.1. Основные механизмы развития и виды аг
- •3.2. Клиническая фармакология антигипертензивных лс
- •3.2.1. Артериальные вазодилататоры
- •3.2.2. Ганглиоблокаторы
- •3.2.3. Симпатолитики
- •3.2.4. Антагонисты альфа–адренорецепторов
- •1. Неселективные альфа - адреноблокаторы.
- •3.2.5. Антагонисты бета - адренорецепторов
- •3.2.6. Гипотензивные лс центрального действия
- •3.2.7. Лекарственные средства, снижающие активность раас
- •Глава 4 Клиническая фармакология мочегонных лекарственных средств и тактика фармакотерапии аг
- •4.1. Клиническая фармакология диуретиков
- •4.1.1. Мочегонные лс, действующие в основном в проксимальных (начальных) отделах нефрона
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •4.1.3. Диуретики, действующие в основном в области дистальных сегментов нефрона
- •4. 2. Тактика фармакотерапии аг
- •4. 3. Неотложная терапия при гипертоническом кризе
- •Глава 5 Клиническая фармакология кардиотонических лс
- •5.1. Понятие о хронической сердечной недостаточности
- •5. 2. Клиническая фармакология сердечных гликозидов
- •5.3. Клиническая фармакология негликозидных кардиотоников
- •5.3.1. Симпатомиметики
- •5.3.2. Ингибиторы фосфодиэстеразы
- •5.3.3. Средства, повышающие чувствительность сократительных белков к ионам кальция
- •5.3.4. Стимуляторы глюкагоновых рецепторов миокарда
- •5.4. Тактика фармакотерапии хсн
- •Глава 6 Клиническая фармакология лс для лечения бронхообструктивного синдрома
- •6.1. Понятие о бронхообструктивном синдроме
- •6.2. Клиническая фармакология бронходилататоров
- •6.2.1. Агонисты адренорецепторов
- •6.2.2. Агонисты бета – адренорецепторов
- •6.2.3. Антагонисты м – холинорецепторов
- •6.2.4. Антагонисты а1 – рецепторов
- •Глава 7
- •7.1.2. Стабилизаторы клеточных мембран
- •7.1.3. Гормональные лс, применяемые для лечения бос
- •На метаболизм арахидоновой кислоты
- •7.1.4. Антагонисты н1 - гистаминовых рецепторов
- •7.2. Тактика фармакотерапии бос
- •7.3. Медицинская помощь при астматическом статусе
- •Глава 8 Клиническая фармакология лс для лечения гастродуоденальной патологии
- •8.1. Патогенез, особенности течения и лечения гастродуоденальной патологии
- •8.2. Антагонисты н2 - гистаминовых рецепторов
- •(Ингибиторы протонного насоса)
- •8.4. Антагонисты м-холинорецепторов
- •8.5. Лс, защищающие слизистую оболочку желудка и двенадцатиперстной кишки
- •8.6. Антацидные, обволакивающие, вяжущие и адсорбирующие лс
- •8.7. Лекарственные средства, регулирующие двигательную функцию жкт
- •8.8. Тактика фармакотерапии гастродуоденальной патологии
- •Алгоритм лечения язвенной болезни желудка и двенадцатиперстной кишки
- •Комбинации для семидневного курса лечения:
- •8.9. Симптоматика и первая медицинская помощь при прободной язве желудка
- •Глава 9 Основные виды и принципы антибактериальной терапии
- •Установление вида инфекционного возбудителя и его чувствительности к лечению противомикробными лс
- •Принципы проведения антибактериальной терапии
- •Комбинирование антибиотиков I, II и III групп друг с другом
- •Глава 10 Клиническая фармакология антибиотиков
- •10.1. Клинико - фармакологическая характеристика
- •Бета – лактамных антибиотиков
- •10.1.1. Пенициллины
- •2. Полусинтетические пенициллины:
- •10.1.2. Цефалоспорины
- •10.1.3. Карбапенемы
- •10.1.4. Монобактамы
- •10.2. Макролиды
- •10.3. Линкозамиды
- •10.4. Аминогликозиды
- •10.5. Полимиксины
- •10.6. Хлорамфеникол
- •10.7. Тетрациклины
- •10.8. Рифамицины
- •10.9. Фузидин
- •10.10. Гликопептидные антибиотики
- •10.11. Ристомицин
- •10.12. Фосфомицин
- •10.13. Оксазолидиноны
- •10.14. Кетолиды
- •10.15. Спектиномицины
- •10.16. Мупироцин
- •10.17. Бацитрацин
- •10.18. Грамицидин
- •10.19. Фузафунжин
- •Глава 11 Клиническая фармакология синтетических противомикробных лс
- •11.1. Сульфаниламиды
- •11.2. Фторхинолоны
- •11.3. Нитрофураны
- •11.4. Нитроимидазолы
- •11.5. Хиноксалины
- •Алфавитный указатель использованных терминов и сокращений
- •1. В русской транскрипции
- •2. В иностранной транскрипции
- •Литература
- •Оглавление
- •Глава 2. Клиническая фармакология антагонистов бета - рецепторов
- •Глава 3. Клиническая фармакология гипотензивных средств.................. 31
- •Глава 4. Клиническая фармакология мочегонных лекарственных
- •4.1.2. Диуретики, действующие на всём протяжении петли Генле
- •Глава 5. Клиническая фармакология кардиотонических (инотропных)
- •5.3.3. Средства, повышающие чувствительность сократительных
- •Глава 6. Клиническая фармакология лекарственных средств для
- •6.2. Клиническая фармакология бронходилататоров...............................56
- •Глава 7. Клиническая фармакология противовоспалительных
- •7.2. Тактика фармакотерапии бронхообструктивного синдрома................66
- •Глава 8. Клиническая фармакология лекарственных средств для
- •Глава 9. Основные виды и принципы антибактериальной терапии............77
- •Глава 10. Клиническая фармакология антибиотиков.......................................81
- •Глава 11. Клиническая фармакология синтетических
Комбинирование антибиотиков I, II и III групп друг с другом
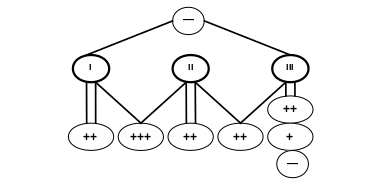
Нельзя комбинировать антибиотики I группы с антибиотиками III группы, т. к. первые действуют бактерицидно на микроорганизмы, находящиеся в фазе роста, а препараты III группы задерживают этот рост.
Так как антибиотики из II группы высокотоксичны, то часто происходит суммация не только желаемого, но и побочного эффекта.
● Для новорождённых и детей раннего возраста (до 1 года) антибиотиками первоочередного выбора должны быть: пенициллины, цефазолин (цефалоспорин I поколения), цефотаксим и цефтриаксон (цефалоспорины III поколения), эритромицин, линкомицин, нистатин, леворин.
● Необходимо поддерживать концентрацию антимикробного препарата в плазме крови и/или в тканях и жидкостях организма в 4 – 5 раз выше его минимальной концентрации, оказывающей на микроорганизмы бактерицидное или бактериостатическое действие.
Выделяют следующие 2 группы антимикробных ЛС:
— с концентрационнозависимой активностью (аминогликозиды, фторхинолоны и др.). У этих ЛС бактерицидная активность зависит от концентрации антибиотика в сыворотке крови. Поэтому целью выбора режима их дозирования является достижение максимально переносимой концентрации препарата в крови.
— с времязависимой антимикробной активностью (пенициллины, цефалоспорины и др.). При их применении наибольшее значение имеет длительное поддержание относительно небольшой концентрации в крови и очаге инфекции (в 3 – 4 раза выше МПК препарата). При этом повышение концентрации препарата в крови на эффективность терапии не влияет. Также необязательно, чтобы концентрация препарата превышала МПК в течение всего интервала времени между дозами, а достаточно, чтобы она поддерживалась в течение 40 – 60 % этого промежутка.
● Для эффективности лечения инфекционных заболеваний мочевыводящего тракта следует:
— назначать средства, закисляющие мочу (аскорбиновую кислоту, хлористый кальций, аминокислоту – метионин) и рекомендовать пациенту мясную диету при назначении пенициллинов, полимиксинов, рифампицинов, тетрациклинов, фосфомицина, т. к. они эффективны при кислой реакции мочи (рН 5,0 – 6,5);
— назначать щелочные минеральные воды, калия цитрат, диакарб и рекомендовать пациенту растительную диету при лечении препаратами группы аминогликозидов, линкозамидов, макролидов.
● Т. к. основным органом экскреции противомикробных ЛС из организма являются почки, то у пациентов с заболеваниями почек необходимо проводить коррекцию дозы препаратов по содержанию креатинина в сыворотке крови.
Если клиренс креатинина меньше 80 мл/мин (почечная недостаточность I – II степени), необходимо уменьшить разовую дозу и/или кратность назначения таких антибиотиков как аминогликозидов, полимиксинов В и Е, карбоксипенициллинов и уреидопенициллинов, цефалоспоринов I поколения, тетрациклинов (кроме доксициклина и миноциклина), ристомицина, гликопептидных препаратов, карбапенемов (при внутривенном введении) и монобактамов.
Если клиренс креатинина меньше 30 мл/мин (почечная недостаточность III степени), существует опасность применения таких антибиотиков, как аминопенициллинов, цефалоспоринов II и IV поколений, природных пенициллинов и карбапенемов (при внутримышечном введении). Сульфаниламиды и ко–тримоксазол противопоказаны при тяжёлой степени почечной недостаточности, когда клиренс креатинина менее 10 мл/мин.
Некоторые ЛС, выводимые почками в активном состоянии (например, тетрациклин), обладают особенно выраженной кумуляцией при нарушении функции почек и поэтому противопоказаны при почечной недостаточности.
Ряд противомикробных ЛС (пенициллины группы изоксазолпенициллинов, цефалоспорины III поколения, линкозамиды, почти все макролиды и др.) экскретируются из организма только печенью и могут применяться при почечной недостаточности в обычных дозах.
● Следует помнить о таких особенностях побочного действия противомикробных ЛС, как подавление нормальной микрофлоры, а при длительном их приёме подавление клеток крови и кишечника (как наиболее быстро регенерирующих клеток человека), из-за чего возможно развитие диареи, кандидоза полости рта или влагалища, дисбактериоза кишечника, лейкопении, нарушение сперматогенеза.
● Оценку эффективности терапии, как правило, производят на 2 – 3 день лечения. Если препарат эффективен, назначают полный курс лечения в соответствии с особенностями конкретной инфекции. Основным критерием для завершения антимикробной терапии служит клиническое выздоровление или улучшение состояния больного. В некоторых случаях используют результаты бактериологического исследования (например, при стрептококковом тонзиллофарингите, инфекциях мочевыводящих путей).
Если при проводимой антимикробной терапии желаемый эффект не достигнут, следует исключить следующие причины: ошибку в диагнозе или в выборе ЛС, наличие лекарственных взаимодействий, не соблюдение кратности введения противомикробного ЛС, формирование абсцесса, наличие инородного тела, неэффективность препарата, присоединение суперинфекции, лекарственную лихорадку.
Суперинфекция - это повторное заражение инфекционным заболеванием на фоне незавершённого лечения инфекционного первичного процесса, вызванное, как правило, другими патогенными микроорганизмами, устойчивыми к ЛС, применяемым для лечения первичной инфекции.
Лекарственная лихорадка (реакция бактериолиза, реакция Яриша – Герксгеймера или эндотоксическая реакция) проявляется в результате быстрой гибели возбудителей инфекции и выделения из них большого количества эндотоксинов. При этом развиваются озноб, лихорадка, обильное потоотделение. Такая реакция может быть в начале лечения брюшного тифа, сифилиса, бруцеллёза бактерицидными ЛС в высоких дозах.
● Профилактическое назначение антибиотиков проводится при ревматизме, бактериальном эндокардите, иммунодефицитных состояниях с лейкопенией менее 1,5 тыс., оперативных вмешательствах (особенно на кишечнике), рецидивах инфекций мочевыводящих путей.
● При сепсисе перед началом антимикробной терапии следует произвести взятие крови на бактериологическое исследование.
● Показанием к замене одного антимикробного препарата другим могут быть развитие побочных эффектов, угрожающих здоровью или жизни пациента, или применение препаратов с кумулятивной токсичностью, для которых установлена определённая длительность применения (например, потенциально нефротоксичных аминогликозидов).
