
Таблички
.docx






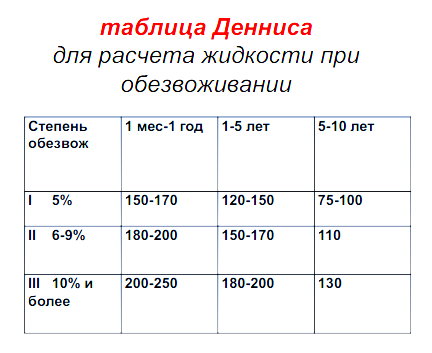
Табл Дениса

Оральная регидратация проводится в два этапа:
-
I этап – в первые 6 часов после поступления больного ликвидируют водно-солевой дефицит, возникающий до начала лечения. При дегидратации I ст. объем жидкости составляет 40-50 мл/кг, а при дегидратации II ст. – 80-90 мл/кг массы тела за 6 часов.
-
II этап – поддерживающая оральная регидратация, которую проводят весь последующий период болезни при наличии продолжающихся потерь жидкости и электролитов. Ориентировочный объем раствора для поддерживающей регидратации составляет 80-100 мл/кг массы тела в сутки.

Эффективность оральной регидратации оценивается по следующим признакам:
-
уменьшению объема потерь жидкости;
-
снижению скорости потери массы тела;
-
исчезновению клинических признаков обезвоживания;
-
нормализации диуреза;
-
улучшению общего состояния ребенка.
Оральная регидратация не показана:
-
при тяжелой дегидратации (II-III и III степени) с признаками гиповолемического шока;
-
при развитии инфекционно-токсического шока;
-
при обезвоживании, протекающем с нестабильной гемодинамикой;
-
при наличии неукротимой рвоты;
-
при олигоурии и анурии как проявлении острой почечной недостаточности;
-
при сахарном диабете;
-
при наличии врожденного или приобретенного нарушения всасывания глюкозы.
К парентеральному введению жидкости при ОКИ прибегают
-
при отсутствии эффекта от оральной регидратации,
-
при развитии дегидратации II и II-III степени,
-
при дегидратации I-II степени в сочетании с симптомами интоксикации.
Общий объем (мл)= ФП + ПП + Д, где ФП - суточная физиологическая потребность в воде; ПП - патологические потери (со рвотой, жидким стулом, перспирацией); Д – дефицит жидкости, который имеет ребенок до начала инфузионной терапии.
Количество жидкости необходимой, для возмещения имеющегося дефицита жидкости, зависит от выраженности дегидратации и ориентировочно определяется исходя из дефицита массы тела. Объем имеющегося дефицита корригируется постепенно, только при дегидратации I степени возможно возмещение дефицита в течение одних суток.
-
при эксикозе I степени для компенсации дефицита требуется 30-50 мл/кг в сутки,
-
при эксикозе II степени – 60-90 мл/кг в сутки,
-
при дегидратации III степени – 100-150 мл/кг в сутки.

Для более точного учета патологических потерь необходим тщательный учет всех наружных потерь (рвота, жидкий стул) путем их измерения или взвешивания.
Восполнение текущих патологических потерь осуществляется при выраженных массивных потерях каждые 4-8 часов, при умеренных потерях – каждые 12 часов.
Выбор стартового раствора инфузионной терапии определяется степенью гемодинамических расстройств и типом дегидратации. Выраженные расстройства гемодинамики при всех типах дегидратации корригируются сбалансированными изоосмолярными солевыми растворами (физиологическим раствором, раствором Рингера и т.д.), а при необходимости в сочетании с коллоидными растворами. Основным принципом инфузионной терапии при синдроме дегидратации является то, что возмещение потерь необходимо производить инфузионной средой, аналогичной теряемой. В качестве стартового раствора не следует использовать никакие низкоосмолярные растворы (растворы декстрозы 5%, полиионные растворы с низкой осмолярностью). В этом плане наиболее опасны 5% растворы декстрозы. Во-первых, из-за их гипоосмолярности; вовторых, утилизация глюкозы сопровождается образованием «свободной» воды, что еще больше усиливает внутриклеточную гипергидратацию (опасность отека мозга); в-третьих, недоокисление глюкозы в условиях тканевой гипоперфузии приводит к еще большему лактат-ацидозу.
Порядок оказания помощи при гиповолемическом шоке:
-
Обеспечение сосудистого доступа (на догоспитальном этапе при затруднении постановки периферического венозного катетера, необходимо обеспечить внутрикостное ведение растворов.
-
Начало инфузии с болюсного введения раствора Рингера или NaCl 0,9% - 20 мл/кг за 15 минут (но не более 500 мл); возможно повторные болюсные введения NaCl 0,9% (дважды) с последующей оценкой гемодинамического профиля.



Ограничить ФП при: • отеке головного мозга (и его угроза) – общий объем жидкости не должен превышать 2/3 ФП при этом в/в часть не более ½ ФП. • дыхательной недостаточности – при II ст. ограничить до ½ ФП, при ДН III ст. – 1/3 ФП. • сердечной недостаточности – максимальный V в/в инфузии не более ½ - 1/3 ФП, при гипосистолии полное прекращение ИТ. • почечной недостаточности – за исключением преренальной ОПН V в/в инфузии не более суммы "неощутимых" потерь (25 мл/кг/сут у детей младшего возраста и 10 мл/кг/сут – старшего возраста) и диуреза за предыдущие сутки


Коррекция кальция Кальций ФП=0.1-0.5 ммоль/кг/сут ( у новорожденных, недоношенных 1-3 ммоль/кг/сут) Ca хлорид 10%=1 мл =1 ммоль Ca глюконат 10%=1 мл = 0.25 ммоль Вводим 10% р-р 0.5 мл/год/сут (СаCl) -1 мл/год/сут (Са глюк.) (не более 10 мл), за 1-2 введения.
Коррекция калия Калий ФП= 1,0-2,0 ммоль/кг/сут Скорость введения К не должна превышать 0,5 ммоль/кг/час Вводим: - в растворе глюкозы - при наличии диуреза - суточную дозу делим на 2 введения - концентрация К в растворе не более 1% 7.5% р-р = 1 мл = 1 ммоль 1-2 мл/кг/сут 4% р-р = 1 мл = 0.5 ммоль 2-4 мл/кг/сут
Коррекция магния Магний ФП = 0.1-0.7 ммоль/кг/сут 25% = 1 мл = 2 ммоль Вводим в р-ре глюкозы 0,5-1 мл/кг/сут не более 20 мл за 2 раза
Натрий ФП = 2 – 4 ммоль/кг/сут 10% NaCl=1 мл = 1,71 ммоль 0,9% NaCl=10мл = 1,53 ммоль
Коррекция КОС Сода (коррекция декомпенсированного метаболического ацидоза) Объем 4% соды(мл) = Ве х массу/2 Полученный объем делим на 2, вводим его в р-ре глюкозы 1:1, повторяем КОС Если нет КОС , то вводим 2 мл/кг Нельзя вводить соду при нарушениях вентиляции Нельзя стремиться к полной и быстрой компенсации ацидоза, как только рН достигнет уровня 7,25 и более инфузию прекращают и вводят КCL, так как может возникнут гипокалиемия ввиду перехода К в клетку.

Контроль инфузионной терапии Клинический 1)Контроль веса 2 раза в сутки 2)Почасовой контроль диуреза 3)Нормализация гемодинамики (ЧСС, АД) Лабораторный 1)Биохимические показатели (Электролиты, глюкоза, мочевина, креатинин, белок, КЩС, коагулограмма) 2)ОАК с Ht 3)ОАМ с удельным весом

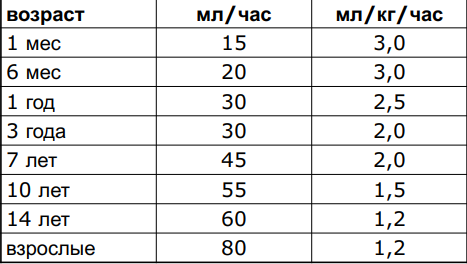
 Нормы
диуреза у детей
Абсолютное
количество мочи, выделенное за определенное
время, нужно соотносить с объемом
жидкости, введенным в организм за тот
же временной интервал.
Необходимо
вести таблицу учета
Нормы
диуреза у детей
Абсолютное
количество мочи, выделенное за определенное
время, нужно соотносить с объемом
жидкости, введенным в организм за тот
же временной интервал.
Необходимо
вести таблицу учета

Нарушения диуреза
-
ПОЛИУРИЯ выделение более чем в 2 раза превышающее возрастную норму
-
ОЛИГУРИЯ Диурез менее 50% возрастной нормы
-
ОЛИГОАНУРИЯ Диурез менее 30% возрастной нормы
-
АНУРИЯ Полное отсутствие диуреза или крайне малое количество мочи – у взрослого примерно 100мл/сут, у ребенка 5-10 лет не более 50 мл/сут
Особенности Если на фоне регидратации: • Диурез не повышается: исключить ОПН возможно введено избыточное количество солевых растворов • Диурез превышает объем полученной жидкости введен избыток растворов содержащих воду (5% глюкоза) из-за избытка концентрированных растворов глюкозы у больного развился осмотический диурез
