
Методички УГМУ / ДЕ_23 Тактика ведения в амбулаторных условиях больных с БА
.pdf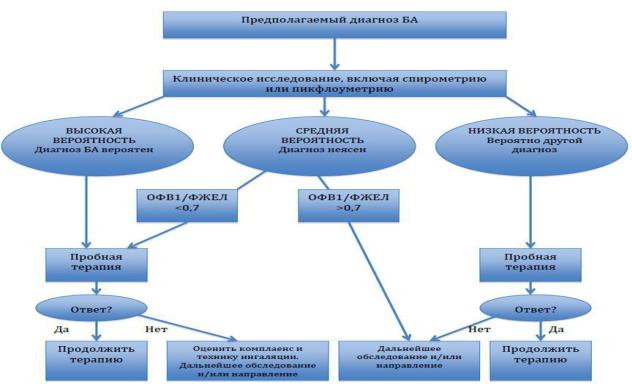
Алгоритм исследования пациента с подозрением на БА
Лечение.
Задачами лечения БА являются:
1.достижение и поддержание контроля над симптомами;
2.поддержание нормального уровня активности, включая физические нагрузки;
3.поддержание функции легких на нормальном или максимально приближенном к нормальному уровне;
4.предупреждение обострений БА;
5.предотвращение нежелательных эффектов противоастматических препаратов;
6.предупреждение смертей от БА.
Принципы лечения БА:
1.Обучение пациентов с БА
2.Выявление факторов риска и уменьшение их воздействия
3.Оценка состояния, лечение и мониторирование БА
4.Лечение обострение
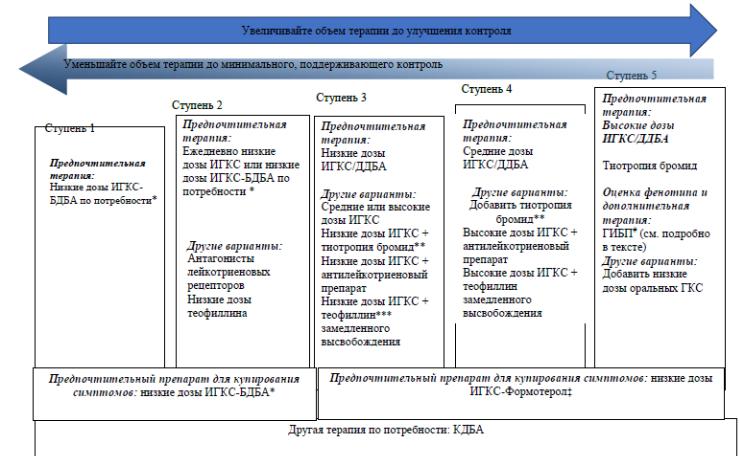
При лечении БА рекомендуется использовать ступенчатый подход, корректируя объем терапии в зависимости от уровня контроля и наличия факторов риска обострений БА.
Каждая ступень включает варианты терапии, которые могут служить альтернативами при выборе поддерживающей терапии БА, хотя и не являются одинаковыми по эффективности. Первоначальный выбор ступени терапии зависит от выраженности клинических проявлений БА. Увеличение объема терапии (переход на ступень вверх) показано при отсутствии контроля и/или наличии факторов риска обострений. Снижение объема терапии показано при достижении и сохранении стабильного контроля ≥ 3 месяцев и отсутствии факторов риска с целью установления минимального объема терапии и наименьших доз препаратов, достаточных для поддержания контроля.
При принятии решения, какой препарат снижать первым и с какой скоростью, должны быть приняты во внимание тяжесть БА, побочные эффекты лечения, продолжительность приема текущей дозы, достигнутый положительный эффект и предпочтения пациента.
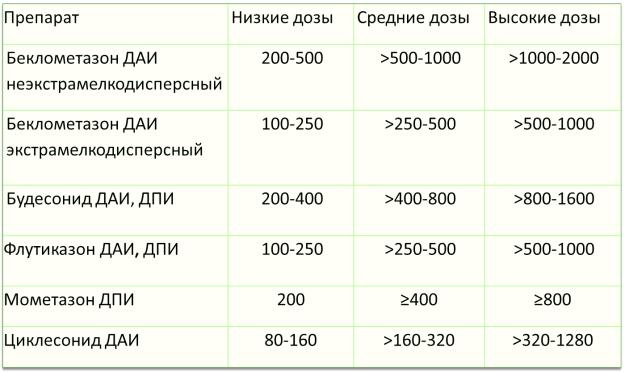
Снижение дозы ИГКС должно быть медленным в связи с возможностью развития обострения. При достаточном контроле возможно снижение дозы каждые три месяца, примерно на 25-50%.
Таблица 7. Эквипотентные дозы ИГКС (мкг).
Лечение обострений БА.
Обострение бронхиальной астмы – эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии.
Астматический статус - эпизод острой дыхательной недостаточности вследствие обострения БА.
Кфакторам риска развития обострений относятся :
симптомы неконтролируемой БА;
ИГКС не назначены, плохая приверженность терапии;
чрезмерное использование короткодействующих β2-агонистов (КДБА);
низкий ОФВ1, особенно <60 % от должного;
значительные психологические или социально-экономические проблемы;
внешние воздействия: курение, воздействие аллергена;
сопутствующие заболевания: риносинусит, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), подтвержденная пищевая аллергия, ожирение;
эозинофилия мокроты или крови;
беременность;
наличие одного и более тяжелых обострений за последние 12 месяцев
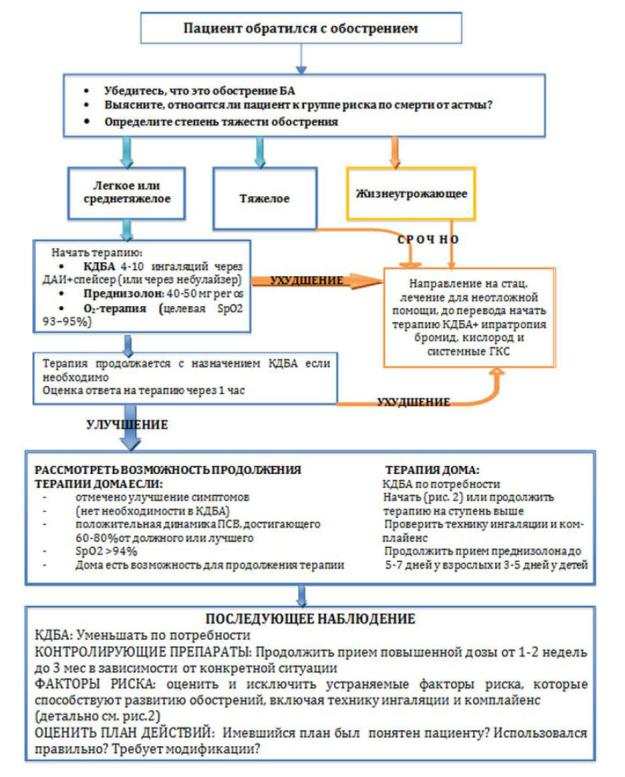
Целями лечения обострений БА является как можно более быстрое устранение бронхиальной обструкции и гипоксемии и предотвращение дальнейших рецидивов. Нетяжелые обострения, для которых характерно снижение ПСВ на 25-50%, ночные пробуждения из-за БА и повышенная потребность в КДБА, рекомендуется лечить в амбулаторных условиях.
При легком и среднетяжелом обострении БА всем пациентам рекомендуется многократное применение ингаляционных КДБА или комбинаций КДБА и ипратропия бромида.
Легкие обострения купируются 2–4 дозами КДБА с помощью ДАИ каждые 3–4 ч; обострения средней тяжести требуют назначением 6–10 доз КДБА каждые 1–2 ч. Дозы препаратов подбирают в зависимости от ответа конкретного пациента.
В случае отсутствия ответа на лечение рекомендуется направить пациента в медицинское учреждение, где может быть проведена интенсивная терапия. Системные ГКС рекомендуется использовать для лечения всех обострений БА, кроме самых легких. Назначение системных ГКС особенно показано, если начальная терапия ингаляционными β2-агонистами не обеспечила длительного улучшения; обострение развилось у пациента, уже получающего пероральные ГКС; предшествующие обострения требовали назначения пероральных ГКС.
Тяжелые обострения БА относятся к опасным для жизни экстренным ситуациям. Лечение тяжелых обострений БА рекомендуется проводить в стационарах с наличием ОРИТ.
Профессиональная БА.
Профессиональная астма – заболевание, характеризующееся наличием обратимой обструкции и/или гиперреактивности воздухоносных путей, которые обусловлены воспалением, вызванным исключительно факторами производственной среды и никак не связанным с раздражителями вне рабочего места. От 5 до 20% случаев вновь возникшей БА у взрослых возможно обусловлены воздействием факторов производственной среды
Классификация профессиональной БА:
1)IgЕ-обусловленная;
2)ирритантная астма, в том числе синдром реактивной дисфункции дыхательных путей, развившийся вследствие контакта с экстремально высокими концентрациями токсических веществ (паров, газов, дыма);
3)астма, обусловленная неизвестными патогенетическими механизмами
Связь симптомов аллергической БА с профессиональными факторами можно предполагать в тех случаях, когда имеется хотя бы один из следующих критериев:
Усиление симптомов заболевания или их проявление только на работе;
купирование симптомов в выходные дни или в отпускной период;
регулярное проявление астматических реакций после рабочей смены;
нарастание симптомов к концу рабочей недели;
улучшение самочувствия, вплоть до полного исчезновения симптомов, при смене характера выполняемой работы (прекращение контакта с причинными агентами).
Для ирритантной формы профессиональной БА обязательно указание в анамнезе на впервые развившиеся астмоподобные симптомы в течение 24 часов после ингаляции раздражающих газов, паров, дыма, аэрозолей в высоких концентрациях с персистенцией симптомов от нескольких дней до 3 месяцев.
Методы диагностики профессиональной БА аналогичны таковым при непрофессиональной астме.
С целью диагностики профессиональной БА рекомендуется проводить мониторинг ПСВ не менее 4-х раз в течение рабочей смены на протяжении 3- 4-х рабочих недель с последующим сравнением показателей в выходные дни и/или отпускной период.
Пациентам с профессиональной астмой рекомендуется перевод на работу вне контакта с причинным фактором.
Показания для выдачи больничного листа:
Любое обострение БА является показанием к выдаче больничного листа.
Показания для госпитализации больных БА
1.Неэффективность терапии в течение 1 – 2 часов после начала терапии
2.Нарастающее тяжелое сужение дыхательных путей (ПОС вед < 40% от прогнозируемого или наилучшего для данного больного)
3.Указания в анамнезе на тяжелую астму и госпитализацию по этому поводу
4.Прекращение длительного приема системных кортикостероидов (СКС)
5.Психические заболевания или психосоциальные проблемы
6.Невозможность оказания медицинской помощи в домашних условиях и неблагоприятные домашние условия
7.Трудности с обеспечением транспортом для доставки больного в стационар, если произойдет дальнейшее ухудшение состояния
Целевые показатели лечения БА: достижение контролируемого течения заболевания.
Экспертиза
Продолжительность пребывания на больничном листе: при обострениях БА:- легкой степени – 7 – 10 дней
-среднетяжелом – 14 – 18 дней
-тяжелом – 18 – 24 дня
Показания для направления на МСЭК:
сочетание БА и ХОБЛ у больных, принимающих постоянно СКС
осложнения при терапии СКС
прогрессирование дыхательной недостаточноститрудоустройство при профессиональном генезе астмы
Противопоказан тяжелый физический труд, работа, связанная с выраженным нервно-психическим напряжением, воздействием аллергенов, вызывающих
бронхоспазм, неблагоприятными микроклиматическими факторами (перепады температуры, давления, повышенная влажность и т.
п.), в условиях запыленности, загазованности; виды трудовой деятельности, внезапное прекращение которых в связи с приступом удушья может нанести вред больному и окружающим (авиадиспетчеры, водители автотранспорта, работа, связанная с пребыванием на высоте, обслуживанием движущихся механизмов, на конвейере и т. п.); длительные командировки. При развитии ДН II ст. противопоказана работа, связанная с физическим напряжением средней тяжести, значительной речевой нагрузкой в течение рабочего дня.
Диспансеризация
Объем и кратность диспансерного наблюдения зависит от ступени БА:
при БА I и II ступени рекомендуется 1-кратное обследование в
течение
года,
при БА III, IV ступени – 2-кратное обследование в течение года
Объем исследований:
1.анализ крови
2.анализ мочи
3.цитологическое исследование мокроты
4.определение ФВД
5.проведение бронходилатационного теста с 2-агонистом короткого действия
6.суточное мониторирование ПОСвыд
7.рентгенологическое исследование органов грудной клетки (1 раз/ год)
8.электрокардиография
9.консультация ЛОРврача
10.консультация аллерголога, иммунолога (по показаниям)
Разъяснение пациентам и членам их семей вопросов профориентации и рационального трудоустройства. Образование пациентов и членов их семей.
Профилактика и реабилитация лиц с БА
1.Всем пациентам с БА рекомендуется осуществлять контроль над факторами окружающей среды, выступающими в роли триггеров БА.
2.С целью предотвращения развития БА, симптомов БА или обострения БА всем пациентам с БА рекомендуется отказ от курения, выполнение элиминационных мероприятий в отношении причиннозначимых аллергенов, а также снижение массы тела при ожирении.
3.Всем пациентам с БА средней и тяжелой степенью тяжести рекомендовано проводить противогриппозную вакцинацию каждый год .
4.Пациентам с БА, особенно с сопутствующим хроническим бронхитом, эмфиземой легких, частых рецидивах респираторной инфекции, длительным приемом СГКС, рекомендуется проведение вакцинации против пневмококковой инфекции.
5.Программа обучения пациентов с БА должна включать
предоставление информации о заболевании, составление
индивидуального плана лечения для пациента, и обучение технике управляемого самоведения.
6.Физическая реабилитация улучшает сердечно-легочную функцию. В результате проведения тренировки при физической нагрузке увеличивается максимальное потребление кислорода и увеличивается максимальная вентиляция легких. По имеющимся наблюдениям применение тренировки с аэробной нагрузкой, плавание, тренировка инспираторной мускулатуры с пороговой дозированной нагрузкой улучшают течение БА.
Санаторно - курортное лечение больных БА
Санаторно - курортное лечение показано большинству больных лѐгкого и среднетяжѐлого течения в фазе ремиссии при удовлетворительных показаниях ФВД. БА тяжѐлого течения, гормонозависимый вариант, являются противопоказаниями к направлению на СКЛ.
При выборе зоны для отдыха и лечения больные астмой должны учитывать следующие факты:
Смена климата всегда приводит к возникновению адаптационной реакции (акклиматизации) во время которой может наступить кратковременное обострение болезни. Длительность акклиматизации на прямую зависит от степени изменения условий окружающей среды,
поэтому, больным астмой не рекомендуется резко менять климат.
Смена часовых поясов может негативно сказаться на здоровье (реакция десинхронизации). Поэтому при переезде на большие расстояния (особенно с запада на восток) рекомендуется передвигаться на поезде.
Во время путешествия на наземном транспорте организм успевает приспособиться к изменению часовых поясов.
При планировании лечения необходимо учитывать период цветения
растений в зоне лечения. Для больных бронхиальной астмой полезны зоны с лесным хвойным ландшафтом. Лучше всего подходят горные курорты с умеренным климатом
Одним из видов курортного лечения астмы является спелеотерапия. Суть метода заключается в благоприятном воздействии на дыхательную систему больного астмой воздуха из специальных пещер богатого минеральными веществами и газами. Галотерапия (от греч. halos - соль) по своей сути похожа на спелеотерапию. В случае галотерапии лечебные условия создаются искусственным образом.
Литература:
Основная:
1. Давыдкин И.Л., Блашенцева С.А., Гриценко Т.А. Поликлиническая терапия // учебник под ред. Давыдкина И.Л., Щукина Ю.В. – ГЭОТАР-медиа,
2016 – 688 с.
Дополнительная:
1.Глобальная стратегия лечения и профилактики бронхиальной астмы. Пересмотр 2014 года. Под ред. А.С. Белевского. – М: Российское респираторное общества. 2015. – 148 с., ил.
2.«Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы» Российское респираторное общество, 2018г
