- •Острый коронарный синдром
- •1. Введение. Актуальность
- •2.Этиология и патогенез ишемической болезни сердца. 2.1. Регуляция коронарного кровотока
- •2.2. Патофизиология ишемии миокарда
- •2.3. Факторы риска развития ишемической болезни сердца
- •3. Патогенез и клинические проявления хронической ишемической болезни сердца
- •3.1. Стабильная стенокардия напряжения
- •Классификация стабильной стенокардии напряжения. Канадская ассоциация кардиологов
- •3.2. Экг при хронической ишемической болезни сердца
- •3.3. Диагностические критерии, исключающие стенокардию
- •3.4. «Немая» ишемия миокарда
- •4. Патогенез, клинические и электрокардиографические проявления обострения ишемической болезни сердца – острого коронарного синдрома
- •4.1.Патогенез развития острого коронарного синдрома
- •4.2. Концепция оказания неотложной помощи при окс
- •4.3. Нестабильная стенокардия
- •4.3.1. Экг изменения при нестабильной стенокардии
- •4.4. Инфаркт миокарда
- •4.4.1. Клиника инфаркта миокарда
- •4.4.3. Экг при развивающемся остром крупноочаговом инфаркте миокарда
- •4.4.4. Экг при развивающемся остром трансмуральном инфаркте миокарда
- •5. Определение локализации инфаркта миокарда
- •6. Неотложная помощь при окс без подъема сегмента st
- •7. Неотложная помощь при остром коронарном синдроме с подъемом сегмента sт
- •8. Показания для проведения тромболитической терапии (тлт)
- •9. Эффективность тромболитической терапии (тлт)
- •10. Мероприятия на догоспитальном этапе
- •11. Возможные осложнения тромболитической терапии
- •12. Возможные осложнения при использовании морфина
- •13. Осложнения острого коронарного синдрома
- •13.1 Отек легких
- •13.2 Кардиогенный шок
- •Вопросы для самоконтроля по теме «Острый коронарный синдром»
- •Контрольный лист принятия решения о проведении тромболизиса при окс (с подъемом сегмента st) бригадой смп
- •Задача № 1
- •Задача № 2
- •Задача № 3
- •Задача № 4
- •Задача № 5
- •Экг после перенесенного инфаркта трехлетней давности экг на момент осмотра
- •Оглавление
3.4. «Немая» ишемия миокарда
Под термином «немая» ишемия миокарда понимают ту, которая возникает без клинических проявлений и фиксируется на ЭКГ в покое, при велоэргометрии, суточном мониторировании ЭКГ. Эпизоды «немой» ишемии миокарда могут возникать у больных с гемодинамически значимым стенозом коронарных артерий, близким к 70%, при физической нагрузке и в покое в отсутствие всяких клинических проявлений, жалоб, то есть на ранних стадиях ишемической болезни сердца. Кроме этого, эпизоды «немой» ишемии миокарда часто выявляются у больных с выраженным стенозом коронарных артерий при сниженной болевой чувствительности после перенесенного инсульта, либо вследствие поражения нервных окончаний при сахарном диабете. По статистике эпизоды немой ишемии выявляются у 40% больных со стабильной стенокардией и у 2,5-10% мужчин среднего возраста, не предъявляющих никаких жалоб. Немая ишемия миокарда опасна возросшим риском развития инфаркта миокарда и внезапной смерти из-за фибрилляции желудочков, поэтому раннее выявление и профилактика эпизодов ишемии имеет решающее значение в улучшении качества и продолжительности жизни пациентов.
Другие хронические проявления ишемической болезни сердца: постинфарктный кардиосклероз, особенно выраженный, с формированием аневризмы, постоянная форма фибрилляции предсердий опасны развитием хронической сердечной недостаточности.
Хронические формы ишемической болезни сердца оказания неотложной помощи не требуют. Для предупреждения возникновения ишемии миокарда и приступов стенокардии проводятся профилактические мероприятия, направленные на борьбу с факторами риска, а также назначаются лекарственные препараты уменьшающие потребность миокарда в кислороде (в первую очередь это блокаторы бета-адренергических рецепторов: бисопролол, метапролол, карведилол, небивалол), а также способствующие увеличению коронарного кровотока. Это антиагреганты, препятствующие склеиванию тромбоцитов и эритроцитов между собой и способствующие улучшению реологических свойств крови, а также статины, снижающие концентрацию холестерина в крови и уменьшающие размеры атеросклеротической бляшки. К антиагрегантам относятся препараты ацетилсалициловой кислоты (аспирин, кардиомагнил, тромбоасс, тромбопрол, аспирин-кардио и др) а также клопидогрел (плавикс). К статинам: симвастатины (вазилип и др.), аторвастатины (аторис, торвакард и др.), розувастатины (розулип, крестор, мертинил и др.), ловастатин, правастатин. Назначают также ингибиторы ангиотензин превращающего фермента обладающие кардиопротектроными свойствами, то есть способностью защищать и восстанавливать поврежденный миокард: периндоприл (престариум), рамиприл. Легко запомнить: А, Б, С и ингибиторы АПФ.( А – антиагреганты, Б – бета блокаторы, С – статины).
Р ис.5
Нестабильная атеросклеротическая
бляшка.
ис.5
Нестабильная атеросклеротическая
бляшка.
4. Патогенез, клинические и электрокардиографические проявления обострения ишемической болезни сердца – острого коронарного синдрома
4.1.Патогенез развития острого коронарного синдрома
Стабильная атеросклеротическая бляшка при определенных факторах, изложенных ниже, быстро становится нестабильной. Нестабильная атеросклеротическая бляшка характеризуется тем, что она рыхлая, эндотелиальный слой поврежден. В месте надрыва или разрыва эндотелия активизируются локальные механизмы свертывания крови, образуется тромб (рис. 5). Причем тромб образуется быстро, за несколько часов, что приводит к быстрому сужению просвета артерии, резкому нарушению коронарного кровотока и обострению течения ишемической болезни сердца, развитию острого коронарного синдрома.
Факторы, способствующие разрыву эндотелия и образованию тромба:
увеличение напряжения сосудистой стенки при повышении артериального давления, резком физическом напряжении, эмоциональном стрессе, тахикардиях;
усиление рыхлости атеросклеротической бляшки при быстром ее росте вследствие накопления холестерина, что бывает при несоблюдении диеты и прекращении приема статинов;
усиление коагуляционных свойств крови при отказе в приеме антиагрегантов, антикоагулянтов.
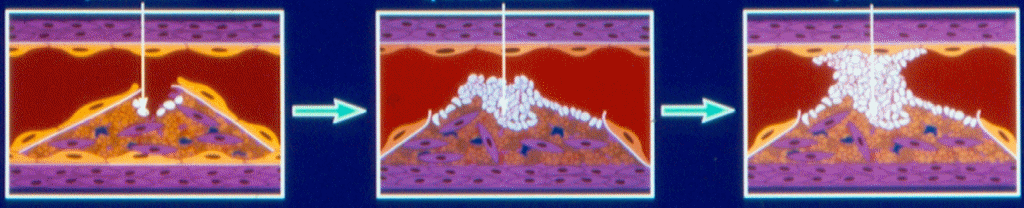
Три основные этапа развития ОКС (рис. 6):
разрыв или надрыв эндотелия в области дна рыхлой атеросклеротической бляшки;
образование тромба в области надрыва эндотелия. Он может быть пристеночным – не полностью закрывающим просвет артерии и окклюзионным – полностью закрывающего просвет сосуда;
коронарная вазоконстрикция спазм, как реакция на боль, усугубляющая ишемию и повреждение миокарда.
Начало адгезии тромбоцитов |
|
Частичная тромботическая окклюзия |
|
Полная тромботическая окклюзия |
|
||||
Рис.6. Артериальный тромбоз: от повреждения эндотелиального слоя до образования тромба, пристеночного и окклюзионного.