
- •2. Альтернирующие синдромы ножки мозга
- •2.Неврит лицевого нерва
- •Понятие об анализаторах
- •2. Методы исследования вегетативной нервной системы.
- •3.Туберкулезный менингит.
- •1.Синдром поражения шейного утолщения спинного мозга.
- •I. Гипотония
- •3.Полинейропатия
- •Симптомы поражения полосатого тела (стриарный синдром)
- •2.Плечевой плексит
Симптомы поражения полосатого тела (стриарный синдром)
При поражении стиарной системы возникает гипотонически-гиперкинетический синдром, что обусловлено дефицитом тормозящего влияния стриатума на нижележащие двигательные центры, вследствие чего развиваются мышечная гипотония и избыточные непроизвольные движения – гиперкинезы. Гиперкинезы – автоматические, чрезмерные движения, в которых участвуют отдельные части тела, конечности, – возникают непроизвольно, исчезают во сне и усиливаются при произвольных движениях. Различные виды гиперкинезов связывают с поражением соответствующих отделов стриарной системы. При поражении оральной части полосатого тела (corpus striatum) возникают насильственные движения в мускулатуре лица, при поражении средней части – в мускулатуре туловища и рук. Поражение каудальной части полосатого тела вызывает гиперкинезы в ногах. При исследовании гиперкинезов обращают внимание на сторону, ритм, характер, форму, симметричность, локализацию двигательного проявления. Атетоз – медленные, червеобразные, вычурные движения в дистальных отделах конечностей (в кистях, пальцах рук и стопах). Атетоз может наблюдаться в мускулатуре лица – выпячивание губ, перекашивание рта, гримасничанье, прищелкивание языком. Атетоз обычно связывают с поражением крупных клеток стриарной системы. Характерным признаком атетоза является образование преходящих контрактур (spasmus mobilis), которые придают кисти и пальцам своеобразное положение, у детей нередко наблюдается двойной атетоз при подкорковых дегенерациях. Гемиатетоз наблюдается значительно реже.
2.Плечевой плексит
Плечевое сплетение образуется передними ветвями четырех нижних шейных и первого грудного спинальных нервов: имеет сложное строение и значительные размеры. Оно занимает область от позвоночника до нижней границы подмышечной впадины, располагается над и под ключицей. На этом большом пространстве нервные волокна сплетения многократно меняют свое положение. Причины возникновения невралгии и неврита плечевого сплетения: охлаждение, инфекции, в том числе вирусные (цито-мегаловирус, herpes), микробные, интоксикации с переходом воспаления с соседних тканей. Причины механических раздражений нервов плечевого сплетения: опухоли подкрыльцовои впадины и шеи, аневризма аорты. Жгут Эсмарха, наложенный высоко под плечевым суставом на большой срок, может вызвать недостаточность кровоснабжения нервных стволов. Большую роль в развитии плексита играет травма: ножевые, огнестрельные (осколочные) ранения, давление головки вывихнутого плеча. Падение на вытянутую руку вызывает растяжение или разрыв верхнего первичного ствола сплетения и клиническую картину паралича Дюшенна—Эрба; перелом ключицы и длительное пользование костылями также вызывают эту клинику. К травматическим параличам следует отнести также посленаркозный паралич верхней конечности у лиц, оперированных под ингаляционным наркозом с руками, заложенными за голову. Классическим примером служит паралич руки новорожденных в связи с давлением ложки акушерских щипцов на сплетение. Именно верхний тип паралича плечевого сплетения первым описал Эрб. Наконец, иногда паралич плечевого сплетения вызывается давлением на нервные стволы добавочных шейных ребер, которые обнаруживают рентгенологически. Часто добавочные шейные ребра обусловливают возникновение неврологической симптоматики в виде боли и парестезии или вазомоторных нарушений, реже — двигательных расстройств под влиянием дополнительных воздействий (травма, инфекция, интоксикация). Не следует, однако, переоценивать самостоятельное значение шейных ребер, которые могут быть дизрафической конституцией при сирингомиелии. Мы наблюдали больную с двусторонним плечевым плекситом, якобы обусловленным шейными ребрами, которую оперировали по этому поводу, однако безрезультатно. В действительности у нее была обнаружена отчетливо выраженая сирингомиелия. Операция ускорила развитие процесса в спинном мозге и его клиническое проявление. Различают 3 формы плечевого плексита: верхний, нижний и тотальный. Верхний плечевой плексит Дюшенна—Эрба возникает при поражении верхних стволов плечевого сптеления , обычно в надключичной части. Симптомы. Расстройство чувствительности на наружной поверхности плеча и предплечья. Парез или паралич дельтовидной, двуглавой, плечевой, плечелучевой мышцы короткого супинатора, что делает невозможным отведение руки в плечевом и сгибание ее в локтевом суставах, поворот плеча внутрь и кнаружи. Чувствительность расстраивается по наружному краю плеча и предплечья. Заболевание начинается со спонтанной боли, усиливающейся при движении. Нижний плечевой плексит Клюмпке—Дежерина возникает при поражении нижних стволов плечевого сплетения. Симптомы. Паралич и атрофия мелких мышц кисти, сгибателей кисти и пальцев. Боль в дистальном отделе руки и на ее внутренней поверхности, а также в области сплетения. Снижается карпорадиальный рефлекс. Расстройство чувствительности по внутренней поверхности предплечья и плеча, на кисти. Нередко отмечается синдром Горнера на этой же стороне (птоз, миоз, энофтальм) в связи с поражением симпатических ветвей, идущих к звездчатому узлу. Это указывает на большую вероятность инфицирования вирусом. Тотальный плексит сопровождается симптоматикой верхнего и нижнего сплетения (периферический паралич или парез и анестезия или гипестезия соответствующей конечности). От плечевого плексита следует отличать невралгию плечевого сплетения. Невралгия характеризуется болью в руке, возникающей приступообразно, в зависимости от причины заболевания; между приступами обычно боли нет, иногда она постоянная. В большинстве случаев боль ощущается по всей руке, без определенной локализации, иногда она локализуется в плече или в предплечье, реже — в кисти или ограничивается областью распространения отдельных нервов сплетения. По характеру боль может быть стреляющей, сверлящей, ноющей, ломящей. Одновременно с болью наблюдаются различные парестезии в больной руке, особенно в дистальных отделах нервов сплетения. Почти всегда можно найти болевые точки: в надключичной (точка Эрба) и подключичной области, в подмышечной впадине, посредине плеча между двуглавой и трехглавой мышцами, в локтевой складке, желобке на внутреннем мыщелке. Заболевание плечевого сплетения обычно бывает односторонним. При инфекционно-токсических поражениях сплетения (плексит), кроме того, может наблюдаться расстройство чувствительности, ослабление или утрата рефлексов, двигательные расстройства (атрофические парезы и параличи), сосудодвигательные и трофические нарушения (лоснящаяся, атрофичная кожа, повышенная потливость, цианоз, отечность кисти, ослабление пульса на лучевой артерии, изменение ногтей). Следует особо отметить, что боль, напоминающая брахиалгию, нередко является результатом первичного инфекционно-токсического процесса в окружающих тканях с вовлечением шейного и плечевого сплетения. В таких случаях при пальпации на соответствующей стороне шеи можно обнаружить увеличенные и болезненные лимфатические железы. Течение. Невралгия и неврит плечевого сплетения возникают в основном остро после охлаждения. Одновременно с болью и парестезиями в руке появляются общая слабость, недомогание, лихорадочное состояние, длящееся несколько дней. Вследствие боли, то усиливающейся, то ослабевающей, движения становятся ограниченными, больной щадит руку. При давлении на плечевое сплетение и на нервные стволы обнаруживается резкая болезненность, при этом боль иррадиирует на периферию. При воспалительном процессе нарушается чувствительность, появляются атрофические парезы и параличи. Острый период продолжается обычно 10—15 дней. В благоприятных случаях боль постепенно исчезает, движения в руке становятся свободными и наступает полное выздоровление. Прогноз часто хороший. При запоздалом или недостаточно правильном лечении течение болезни затяжное, наблюдаются последствия: мышечная гипотония с неполной атрофией, которая зависит от причины заболевания, и пр.
Лечение анальгетики, противовоспалительные средства, препараты для восстановления нервной проводимости, улучшения кровообращения и трофики, витамины В1 и В12. В зависимости от причины может быть назначена терапия специфическими препаратами.
Также используются такие методы: лазеро — и криотерапия, различные виды рефлексотерапии, электролечение,массаж, лечебная физкультура и т.д.
Задача №10
1.Методология неврологического диагноза.
Порядок размещения элементов диагноза:1) основное заболевание, травма; 2) этиология заболевания; 3) морфологическая и патогенетическая характеристики процесса; 4) клинический синдром, осложнение основного заболевания; 5) топика процесса; 6) характер течения болезни; 7) стадия или период болезни; 8) степень компенсации; 9) сопутствующие болезни
2.Невралгия тройничного нерва
(тригеминальная невралгия, болезнь Фозергиля) — хроническое заболевание, проявляющееся приступами интенсивной, стреляющей боли в зонах иннервации тройничного нерва[2]. Международной Ассоциацией по изучению боли (IASP-International Assosiation for the Study of Pain[3]) тригеминальная невралгия определяется как синдром, характеризующийся внезапными, кратковременными, интенсивными, повторяющимися болями в зоне иннервации одной или нескольких ветвей тройничного нерва, обычно с одной стороны лица[4]. Приступы нестерпимой боли вынуждают больных прекращать активную деятельность, отказываться от приема пищи, пренебрегать правилами личной гигиены, что приводит к моральной и физической депрессии.
Эпидемиология
Распространённость в популяции оценивается в 1 случай на 15 тысяч человек (может быть занижена из-за неверной диагностики). Чаще всего возникает у людей старше 50 лет, но может встречаться и у молодых при рассеянном склерозе. Чаще встречается у женщин[5][6].
Этиология и патогенез
Патогенез до конца не ясен. В настоящее время считают, что заболевание чаще всего возникает в результате сдавления тройничного нерва (в месте его выхода из моста) извилистыми, патологически изменёнными сосудами или, реже, опухолью[7]. Редко у больных с рассеянным склерозом образуется бляшка в области чувствительного ядра тройничного нерва, что приводит к невралгии.
Клиническая картина
Невралгия тройничного нерва характеризуется кратковременными (от нескольких секунд до 2 минут) приступами интенсивных, простреливающих болей. Они ограничены зоной иннервации обычно второй и/или третьей ветвей тройничного нерва (в 5 % случаев — в области первой ветви). Боль чаще односторонняя и никогда не переходит на другую сторону. Во время приступа больные «замирают», боясь шелохнуться и усилить боль, реже — растирают щёку. Часто боль вызывает спазм мышц лица поражённой стороны — болевой тик (франц. tic douloureux). В межприступный период боль отсутствует[5].
Приступы возникают спонтанно или при разговоре, жевании, умывании, бритье. Триггерные (запускающие приступ) зоны обычно расположены в области носогубного треугольника.
Пациент может жаловаться на боль в районе ушей, глаз, губ, носа, кожи головы, лба, щек, в зубах, и/или челюстях, а некоторые пациенты испытывают боль в левом указательном пальце. Локализация боли как правило обусловлена индивидуальными особенностями расположения тройничного нерва.
Лечение
Для лечения применяют противоэпилептические средства. Препарат выбора — карбамазепин, который высокоэффективен, но возможно развитие побочных эффектов (сонливость, головокружение, атаксия, диплопия, изменения со стороны крови и другие). Доза подбирается индивидуально в пределах 400—1200 мг/сут. При достижении терапевтического эффекта (прекращение болевых приступов) дозу снижают до минимальной, при которой эффект сохраняется и эту дозу применяют длительное время (поддерживающая терапия). Возможно назначение окскарбазепина, синтезированного на основе карбамазепина и реже вызывающего побочные эффекты[5][7].
Допустимо также применение баклофена, ламотриджина. В неконтролируемых исследованиях показана эффективность фенитоина, габапентина, клоназепама и препаратывальпроата натрия[8].
При неэффективности медикаментозной терапии применяют внутрикостные блокады, в крайних случаях хирургические методы лечения (микроваскулярная декомпрессия).
Задача №11 3. Нейропатия локтевого нерва
Нейропатия локтевого нерва — поражение локтевого нерва, сопровождающееся нарушением функции, а так же снижением или потерей чувствительности кисти.
Все причины, вызывающие защемление нерва в локтевом суставе можно разделить на две большие группы:
Посттравматическая нейропатия развивается при растяжении, надрыве или разрыве локтевого нерва при: подвывихе локтевого сустава;боковом вывихе локтя;вывихе локтевого сустава кпереди с переломом локтевого отростка.
Компрессионная нейропатия: сдавливание нервного ствола в узких каналах — кубитальном в области локтевого сустава и канале Гийона на кисти в результате отека, воспаления или изменения костных или соединительно-тканных структур канала при:ревматоидном артрите;деформирующем артрозе, хондромаляции, хондроматозе;деформации костей или соединительно-тканной стенки канала в области зажившего перелома;опухоли;утолщении оболочек сухожилий и синовиальных кистах при теносиновиите;в канале Гийона нерв может сдавливаться мышцей, отводящей мизинец.
Вторичный неврит локтевого нерва может быть спровоцирован манипуляциями в области локтевого сустава при вправлении вывиха или совмещении отломков кости при переломе, а так же пассивным растяжением нерва при скелетном вытяжении.
Поздний неврит развивается при повторных травмах локтя в месте прохождения нерва.
Симптомы нейропатии локтевого нерва
При полном повреждении локтевого нерва имеется потеря чувствительности кожи всего мизинца и половины безымянного пальца, а так же паралич (нарушение функции) мышц сгибателей и приводящих мышц большого пальца.
Паралич межкостных мышц, которые в норме сгибают пальцы в пястно-фаланговых сочленениях (в месте перехода ладоней в пальцы) и одновременно разгибают межфаланговые сочленения, вызывают типичную картину «когтевидных пальцев».
При неполном повреждении отмечается:слабость мышц кисти;уменьшение объема мышц в области первого межпальцевого промежутка (между большим пальцем и указательным);чувство покалывания на внутренней стороне ладони;онемение и потеря чувствительности в области мизинца и прилегающей к нему поверхности безымянного пальца;боли по ходу локтевого нерва.
|
|
Диагностика
При осмотре больного с подозрением на повреждение локтевого нерва проводят тесты Фромана:
Больного просят положить большие пальцы на крышку стола рядом друг с другом так, как будто он старается зажать крышку стола между большим и указательным пальцем. Даже небольшая степень нарушения двигательной порции локтевого нерва тут же становится заметной: пациент не может держать большой палей на больной стороне ровно, разогнув его в межфаланговом суставе, положив обе фаланги плоско на поверхность стола.
Пациенту предлагают захватить лист бумаги или картона между боковыми поверхностями больших пальцев так, чтобы пальцы оставались выпрямленными. На больной стороне палец окажется согнутым в межфаланговом суставе.
Симптом Тиннеля (усиление симптомов при поколачивании по области прохождения кубитального канала) позволяет подтвердить защемление нерва в локтевом суставе.
Нарушение чувствительности выявляют прикосновением или легкими уколами кожи различных участков кистей с обеих сторон. На больной руке чувствительность, как правило, снижена или отсутствует.
Ренгенологическое исследование, МРТ проводят с целью выявить костные дефекты, которые могут быть причинами сдавления нерва в области локтя или кисти.
УЗИ позволяет визуализировать (увидеть) структурные изменения нервного ствола в области входа в пережимающий его канал.
Электромиография позволяет выявить нарушение проведения импульса ниже области повреждения нерва.
Лечение нейропатии локтевого нерва
В зависимости от причин, вызвавших защемление локтевого нерва, лечение может как оперативным, так и консервативным.
Консервативное лечение проводится на ранних этапах развития заболевания, когда еще нет мышечной атрофии и стойкой деформации пальцев.
В случае синдрома кубитального канала применяют:
определенный двигательный режим, при котором снижаются нагрузки, следует избегать монотонных повторяющихся движений и длительного нахождения руки в согнутом положении;
назначение нестероидных противовоспалительных препаратов, которые снимают боли и уменьшают отек воспаленных тканей, витамины группы В, которые улучшают обменные процессы в поврежденном нерве, препараты, улучшающие периферическое кровообращение.
Лечение защемления локтевого нерва в канале Гийона дополняют местным введением глюкокортикоидов.
Оперативное лечение используют в том случае, когда консервативное лечение неэффективно, когда имеются выраженные рубцовые образования в области прохождения нерва в каналах, когда пациенты (чаще всего спортсмены) не могут сделать перерыв в тренировках, достаточный для проведения консервативного лечения.
Оперативное лечение заключается в рассечении и удалении структур, сдавливающих нерв. Если есть риск повторных травм нерва в области локтевого сустава, его переносят на внутреннюю поверхность локтевого сустава.
В послеоперационном периоде назначают обезболивающие и противовоспалительные препараты, парафиновые аппликации, миоэлектростимуляцию, тепловые процедуры.
После операции в течение 7-10 дней руку обездвиживают шиной или лонгетой. Затем сначала начинают пассивные движения в суставе, а через 3-4 недели активные движения в суставе. Через 8 недель разрешаются упражнения с нагрузкой и броски.
Задача №12
3.Невропатия лучевого нерва:
Часто нерв поражается во время сна, когда больной спит, положив руку под голову или под туловище, при очень глубоком сне, связанном часто с опьянением или в редких случаях с большой усталостью («сонный» паралич). Возможны сдавление нерва костылем («костыльный» паралич), при переломах плечевой кости, сдавлении жгутом, неправильно произведенной инъекции в наружную поверхность плеча, особенно при аномальных расположениях нерва. Реже причиной являются инфекция (сыпной тиф, грипп, пневмония и др.) и интоксикация (отравление свинцом, алкоголем). Самый частый вариант сдавления – на границе средней и нижней трети плеча у места прободения нервом латеральной межмышечной перегородки.
Симптомы Невропатии лучевого нерва:
Клиническая картина зависит от уровня поражения лучевого нерва. При поражении в подмышечной ямке я верхней трети плеча возникает паралич иннервируемых им мышц: при поднимании руки вперед кисть свисает («висячая» кисть); I палец приведен ко II пальцу; невозможны разгибание предплечья и кисти, отведение 1 пальца, наложение II пальца на соседние, супинация предплечья при разогнутой руке: ослаблено сгибание в локтевом суставе; утрачивается локтевой разгибательный рефлекс и снижается карпорадиальный; расстройство чувствительности I, II и частично III пальцев, исключая концевые фаланги, выражено нерезко, чаще в виде парестезии ползание мурашек, онемение).
При поражении лучевого нерва в средней трети плеча сохраняются разгибание предплечья, локтевой разгибательный рефлекс; отсутствует расстройство чувствительности на плече при обнаружении остальных описанных выше симптомов. При поражении нерва в нижн ей трети плеча и в верхней трети предплечья может сохраняться чувствительность на задней поверхности предплечья, выпадает функция разгибателей кисти и пальцев и нарушается чувствительность на тыле кисти. Диагностические тесты позволяют обнаружить повреждение лучевого нерва: 1) в положении стоя с опущенными руками невозможны супинация кисти и отведение I пальца; 2) невозможно одновременное прикосновение к плоскости тылом кисти и пальцами; 3) если кисть лежит на столе ладонью вниз, то не удается положить III палец на соседние пальцы; 4) при разведении пальцев (кисти прижаты друг к другу ладонными поверхностями) пальцы пораженной кисти не отводятся, а сгибаются и скользят по ладони здоровой кисти.
Консервативное лечение сводится к длительной ежедневной электростимуляции, массажу, ЛФК, парафиновым аппликациям и приёму комплекса витаминов группы В.
Оперативное лечение проводится с целью удаления рубцов по ходу нервного ствола и рассечения острого края сухожилий и фасциальных перегородок.
Невропатия лицевого нерва
Невропатия лицевого нерва – это односторонний паралич мимических мышц, возникающий в результате поражения лицевого нерва.
Признаки
Основной признак невропатии лицевого нерва – это односторонний паралич мышц лица. Пораженная сторона похожа на маску: носогубная складка и морщины на лбу (если они были) разглажены, угол рта опущен. При попытке зажмурить глаза глазная щель на пораженной стороне не смыкается, при попытке оскалить зубы угол рта не поднимается. Но этот симптом развивается не сразу. Сначала появляется боль или парестезия (онемение) в области уха. А уже потом, через 1-2 дня развивается паралич или парез (ослабление движений, неполный паралич). Также для невропатии лицевого нерва характерны:
сухость во рту
потеря вкуса на языке с пораженной стороны
снижение слуха или наоборот его обострение
болезненная чувствительность к звукам (гиперакузия).
В зависимости от того, в каком месте поражен лицевой нерв, возникает либо сухость глаза, либо слезотечение. Иногда может наблюдаться слюнотечение.
Описание
Лицевой нерв – седьмой из двенадцати челюстно-лицевых нервов. Он отвечает за мимику, работу слюнных и слезных желез, поверхностную чувствительность лица, восприятие звуков и вкусов. Лицевой нерв имеет две ветви, но поражается, как правило, только одна из них. Поэтому симптомы при невропатии лицевого нерва проявляются только на одной стороне лица.
Невропатия лицевого нерва – заболевание не редкое, им страдает примерно 25 человек на 100 000 населения. Средний возраст заболевших – около 40 лет.
В зависимости от причины заболевания выделяют:
Идиопатическую невропатию (паралич Белла). Это наиболее частая форма, она регистрируется более чем у 70 % обратившихся с невропатией. Точная причина ее неизвестна, но известно, что развивается она обычно после перенесенных простудных заболеваний или переохлаждения. Также для этой формы характерна сезонность заболеваемости.
Отогенную невропатию. С этой проблемой сталкиваются около 15 % всех обративших. Чаще всего лицевой нерв повреждается при воспалительных заболеваниях уха (отит,мастоидит) и во время хирургических вмешательств.
Инфекционную невропатию. Это довольно редкая патология (10 % случаев). Чаще всего она вызвана действием вируса Herpes zoster (синдром Ханта). Но ее причиной могут быть и сифилис, и туберкулез, и полиомиелит, и паротит.
Может повредиться лицевой нерв и при черепно-мозговых травмах (чуть менее 5 % случаев).
Существует несколько степеней тяжести этого заболевания:
Легкая степень. Пациент может зажмурить глаза, поднять брови и наморщить лоб. На пораженной стороне эти действия получаются хуже, но получаются. Рот едва заметно перетягивается на здоровую сторону.
Средняя степень тяжести. Пациент не может полностью закрыть глаз. У него видна полоска склеры. Он еще может надуть щеку, но слабо. Есть незначительные движения при попытке нахмурить бровь и наморщить лоб. При оскале видны 2-3 зуба.
Тяжелая степень. Больной не может полностью закрыть глаз, видна полоска склеры шириной 3-5 мм, не может двигать бровью и морщить лоб на пораженной стороне, при оскаливании видны 1-2 зуба.
По течению заболевания выделяют острую стадию – до двух недель, подострый период – до четырех недель, и хроническую стадию – дольше 4 недель.
Диагностика
Прежде всего, нужно пройти обследование у невролога, отоларинголога, и терапевта. Невролог в этом случае – основное звено, именно он будет назначать лечение. А лор-врач должен установить, что состояние пациента не является следствием патологии уха, носа или горла. Для этого обычно используется рентгенография. Терапевт определяет общее состояние здоровья пациента.
Чтобы установить степень поражения нерва, используют электронейромиографию. В зависимости от результатов исследования и назначают лечение.
Также выясняют природу заболевания, то есть проводят анализы на наличие заболеваний, симптомами которых может быть паралич.
Лечение
Невропатия лицевого нерва – заболевание, требующее немедленного лечения. Отсутствие лечения может привести к стойкому параличу лица. Поэтому, как только вы заметили первые симптомы, сразу же обращайтесь к врачу. Обычно полное выздоровление наступает у 75 % пациентов. А после трехмесячного паралича шансов на полное выздоровление все меньше.
Также выздоровление может не наступить и при отогенной или травматической природе невропатии. Прогноз неблагоприятен, если у пациента есть сахарный диабет иартериальная гипертензия. Также трудно выздороветь пожилым пациентам.
В первую очередь при поражениях лицевого нерва назначают спазмолитики, противоотечные, сосудорасширяющие и противовоспалительные средства. При болевом синдроме назначают анальгетики.
Дальнейшее лечение должно быть направлено на регенерацию пораженных нервных волокон и предупреждение атрофии мышц. Для этого проводят физиотерапию: УВЧ, парафиновые и озокеритовые аппликации на пораженную и здоровую стороны лица, ультразвук с гидрокортизоном. Также назначают препараты, улучшающие обмен веществ ивитамины группы В.
В случае, если консервативная терапия не помогает, возможно хирургическое вмешательство – сшивание нерва, его пластика, коррекция мимических мышц в случае их контрактуры (стягивания).
Профилактика
Поскольку точная причина развития этого заболевания неизвестна, то профилактика его не разработана. Но чтобы уменьшить вероятность развития невропатии, необходимо вовремя лечить лор-заболевания, инфекции, избегать черепно-мозговых травм и обращаться к врачу при первых же симптомах заболевания.
2.Гематоэнцефалический барьер
(от др.-греч. αἷμα, родительный падеж от αἷματο — кровь и др.-греч.εγκεφαλος — головной мозг) — полупроницаемый барьер между кровью и нервной тканью, препятствующий проникновению в мозг крупных или полярных молекул, а также клеток крови, в том числе иммунной системы. В физиологии и фармацевтике часто употребляется сокращение-аббревиатураГЭБ. Гематоэнцефалический барьер (ГЭБ) защищает центральную нервную систему от проникновения химических соединений и разнообразных вредных агентов как за счёт обеспечения физического барьера, так и благодаря наличию в мембранах формирующих её клеток молекулярных насосов, направляющих нежелательные вещества из спинномозговой жидкости обратно в кровеносную систему. Гематоэнцефалический барьер (ГЭБ) регулирует транспорт из крови в мозг биологически активных веществ, метаболитов, химических веществ, препятствуя проникновению в ЦНС переносимых кровью чужеродных веществ, микроорганизмов, токсинов, нейромедиаторов, гормонов, антибиотиков.
У взрослого человека имеется два способа проникновения вещества через ГЭБ: основной, гематогенный, — через стенку капилляра и дополнительный, ликворный, — через цереброспинальную жидкость, служащей промежуточным звеном между кровью и нервной или глиальной клеткой. Через гематоэнцефалический барьер проникают либо молекулы небольшого размера (пример — кислород), либо растворимые в липидных компонентах мембран глиальных клеток (пример — молекулы спирта этанола), используя высокоспециализированные механизмы преодоления этого барьера. Например, вирусы бешенства и герпеса человека попадают в ЦНС, перемещаясь по нервным клеткам, а инкапсулированные бактерии и грибы имеют позволяющие проникать сквозь ГЭБ поверхностные компоненты. Некоторые вещества могут переноситься через гематоэнцефалический барьер путём активного транспорта.
Гематоэнцефалический барьер состоит из нескольких взаимодействующих слоев. Со стороны полости кровеносного капиллярарасположен слой эндотелиальных клеток, лежащих на базальной мембране. Эндотелиальные клетки взаимодействуют друг с другом посредством сложной сети плотных соединений. Со стороны нервной ткани к базальной мембране примыкает слой астроцитов. Тела астроцитов приподняты над базальной мембраной, а их псевдоподии опираются на базальную мембрану так, что ножки астроцитов образуют узкопетлистую трехмерную сеть, а её ячейки составляют сложную полость. Гематоэнцефалический барьер не пропускает крупные молекулы (включая многие медикаменты) из крови вмежклеточное пространство центральной нервной системы. Эндотелиальные клетки могут осуществлять пиноцитоз. Они имеют системы переносчиков для транспортаосновных субстратов, являющихся источниками энергии необходимой дляжизнедеятельности нейронов. Для нейронов главными источниками энергии являютсяаминокислоты. Астроциты способствуют транспорту веществ из крови к нейронам, а также удалению из интерстициальной жидкости избытка многих метаболитов.
Гематоэнцефалический барьер и выбор лекарств
В практической гастроэнтерологии проницаемость гематоэнцефалического барьера (ГЭБ) важна при оценке побочных эффектов от применения конкретных препаратов при лечении заболеваний пищевода,желудка, двенадцатиперстной кишки и других органов. Предпочтение отдается препаратам, хуже преодалевающим гематоэнцефалический барьер.
Классификация менингитов
1. По характеру воспалительного процесса Гнойный Серозный 2. По происхождению Первичный Вторичный 3. По этиологии Бактериальный (менингококковый, сифилитический и др) Вирусный (эпидемический паротит, краснуха) Грибковый (кандидозный, торулёзный) Протозойный (токсоплазмоз) Смешанный Другой этиологии 4. По течению Молниеносный (фульминантный) Острый Подострый Хронический |
5. По преимущественной локализации Базальный Конвекситальный Тотальный Спинальный 6. По степени тяжести Лёгкая Средне-тяжёлая Тяжёлая 7. По наличию осложнений Осложнённое Неосложнённое |
По клиническим формам менингококковая инфекция делится 1) Локализованные формы: Менингококконосительство. Острый назофарингит. 2) Генерализованные формы: Менингококцемия (вариант сепсиса). Типичная Молниеносная Хроническая Менингит Менингоэнцефалит Смешанные формы (менингит, менингококцемия). 3) Редкие формы: Менингококковый эндокардит Пневмония Артрит Иридоциклит |
Задача №13 3.ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК)
ПРЕХОДЯЩЕЕ НАРУШЕНИЯ КРОВООБРАЩЕНИЯ ( ПНМК ) ЭТО остро возникшее нарушение мозговых функций сосудистого происхождения, проявляющееся очаговой, общемозговой или смешанной симптоматикой, длящейся не более 24 часов». После эпизода могут оставаться легкие органические симптомы при полном восстановлении функций мозга.
ПРИЧИНЫ ПРЕХОДЯЩЕГО НАРУШЕНИЯ КРОВООБРАЩЕНИЯ ( ПНМК ) Гипертоническая болезнь, симптоматическая гипертензия, атеросклероз, васкулиты при диффузных болез¬нях соединительной ткани, заболевания сердца (пороки, пролапс митрального клапана, инфаркт миокарда), остеохондроз шейного отдела позвоночника (синдром позвоночной артерии сочетащейся с атеросклеротическим поражением этой артерии).
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ ( ПНМК )ПРОИСХОЖДЕНИЕ 1. Острое нарушение ауторегуляции мозгового кровообращения, ангиоспазм сосудов мозга со стазом крови в капиллярах и венозным застоем (при гипертензивном кризе). 2. Микротромбы, микроэмболы с перифокальным отеком (из атероматозных бляшек, клеточные скопления в условиях изменения свертывающих свойств крови и т. п.). 3. Преходящая сосудистая мозговая недостаточность — локальная ишемия при тромбозе или облитерации магистрального или внутримозгового сосуда в случае сохранной возможности заместительного кровоснабжения. 4. Сужение мозговых или главных-основных сосудов головы в условиях падения артериального давления (инфаркт миокарда, нарушение сердечного ритма, кровопотеря). 5. Мозговое микрокровоизлияние с преходящей симптоматикой.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ ( ПНМК ) - КЛАССИФИКАЦИЯ 1) гипертонические (гипертензивные) кризы 2) транзиторные ишемии (ишемические атаки) 3) кратковременные пароксизмы типа обморока под названием «общая церебральная дисфункция». Встречаются меньше чем в 5% случаев из-за выраженного сдавления вертебральной артерии при резких поворотах головы.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ ( ПНМК ) - ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕ АТАКИ это Острое нарушение мозгового кровообращения, проявляющееся очаговой неврологической симптоматикой, зависящей от места пораженного сосуда мозга. Из общемозговых симптомов возможны головная боль, головокружение, непродолжительная потеря сознания.
ФАКТОРЫ ВОЗНИКНОВЕНИЯ ТРАНЗИТОРНОЙ ИШЕМИЧЕСКОЙ АТАКИ 1. Инфаркт миокарда, кровопотеря, глубокий сон (обычно на фоне сужения сосудов шеи и головного мозга), нарушения сердечного ритма, кровопотеря. 2. Патология клапанного аппарата сердца различного происхождения, ( особо в обострении ревмокардита, остром инфекционном эндокардите и т.п. 3. Нарастание выраженности нарушения вязкости и свертываемости крови. 4. ДЭП II и III стадии, быстро прогрессирующее течение атеросклероза. 5. Закупорка сосуда более 50 % диаметра, появление сужения в основных артериях.
ТРАНЗИТОРНОЙ ИШЕМИЧЕСКОЙ АТАКИ Критерии тяжести 1. Легкие — продолжительность не более 10 мин.; 2. Средней тяжести — более 10 мин., часы, но не более суток при отсутствии органической симптоматики после восстановления функций; 3. Тяжелые — часы, после восстановления функций остается лег¬кая органическая симптоматика.
ТРАНЗИТОРНОЙ ИШЕМИЧЕСКОЙ АТАКИ Критерии частоты (по Шмидту Е. В. и др., 1976) Частые — 3 и более в год; редкие — не более 2 раз в год; очень редкие — с интервалом до 2 лет и более.
ТРАНЗИТОРНУЮ ИШЕМИЧЕСКУЮ АТАКУ МОЖНО ОШИБОЧНО ЗАПОДОЗРИТЬ
1. При ишемическим инсультом дифференциация ретроспективна.
2. При малым инсульте.
3. При ассоциированной мигрени.
4. При синдроме Меньера.
5. При синкопальном состоянии, напр. при постуральной гипотензии.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ ( ПНМК ) - ГИПЕРТЕНЗИВНЫЕ ЦЕРЕБРАЛЬНЫЕ КРИЗЫ ЭТО Внезапное и для каждого человека индивидуальное значительное повышение артериального давления, сопровождающееся появлением или усилением имевшейся ранее мозговой патологической симптоиатики. Более характерны для гипертонгической болезни II и III стадии при тяжелом и злокачественном течении, но легкие кризы встречаются и в I стадии гипертонгической болезни. У женщин регистрируются в 6 раз чаще. В клинических проявлениях криза на первом плане всегда общемозговая симптоматика, хотя возможны и легкие очаговые симптомы, чаще стволовой локализации. И тогда говорят о смешанном кризе.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК) - ГИПЕРТЕНЗИВНЫЙ ЦЕРЕБРАЛЬНЫЙ КРИЗ - ФАКТОРЫ СПОСОБСТВУЮЩИЕ ПОЯВЛЕНИЮ 1. Психоэмоциональное перенапряжение. 2. Неблагоприятные метеорологические условия. 3. Избыточное потребление поваренной соли. 4. ДЭП II и III стадии, быстро прогрессирующее течение ГБ. 5. Сахарный диабет, особенно декомпенсированный
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК)- ПРИЗНАКИ ТЯЖЕСТИ ( КРИТЕРИИ ) ГИПЕРТЕНЗИВНЫХ ЦЕРЕБРАЛЬНЫХ КРИЗОВ
1) Легкие: головная боль, шум в ушах, головокружение, тошнота идругие симптомы выражены легко или умеренно. Продолжительность до 1—2 часов;
2) средней тяжести (часто гипокинетические): все симптомы выражены отчетливо, нередко рвота, оглушение, возможна легкая очаговая симптоматика (чаще стволового уровня). Продолжительность 3—4 часа, иногда дольше;
3) тяжелые (выраженность симптомов значительная): резкая головная боль, рвота, головокружение, атаксия, нередко оглушение. Часто выявляется рассеянная органическая симптоматика. Продолжительность до суток и более.
4) Острая гипертензивная энцефалопатия, в следствии отека и набухания мозга с микрокровоизлияниями и мелкими ишемическими очагами. У подобных пациентов резко выражены общемозговые симптомы: оглушенность или потеря сознания, психомоторное возбуждение, дезориентировка, тонические и клонические судороги. Могут быть застойные диски зрительных нервов, легкая очаговая симптоматика. Продолжительность обычно до нескольких суток, возможны кома, летальный исход (Кушаковский М. С, 1995).
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК) ПО ЧАСТОТЕ ВОЗНИКНОВЕНИЯ ГИПЕРТЕНЗИВНЫХ ЦЕРЕБРАЛЬНЫХ КРИЗОВ ВЫСТАВЛЯЮТ:
При легких кризах: частые больше 4 раз в месяц, средней частоты — 3—4 раза, редкие — 1—2 раза;
Кризы средней тяжести и тяжелые: частые — более 5 раз в год, средней частоты — 3—5 раз в год, редкие — 1—2 раза в год.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК) ТЕЧЕНИЕ И ПРОГНОЗ: Повторные кризы и транзиторные ишемические атаки несомненно свидетельствуют декомпенсации в течении ДЭП. Вероятность их возникновения зависит от наличия и значимости факторов риска и повышается при неблагоприятном течении основного заболевания у больных в пожилом возрасте. Данные о прогнозе в отношении вероятности развития мозгового инсульта противоречивы. Хоть повторные эпизоды не всегда свидетельствуют о неизбежности инсульта, его возможность достаточно высока. При транзиторных ишемиях риск возникновения инсульта наиболее велик при закупорке артерий каротидного сосудистого бассейна, когда ишемические атаки часто предшествуют инсульту в сроки от одного до трех лет, особенно при их повторяемости в течение года. Отя¬гощающим фактором является обострение кардиальной патологии. Более неблагоприятный прогноз при повторных тяжелых гипертонических кризах, особенно эпизоды острой гипертензивной энцефалопатии.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК) И ОПРЕДЕЛЕНИЕ ДЛИТЕЛЬНОСТИ ПРЕБЫВАНИЯ НА БОЛЬНИЧНОМ ЛИСТЕ: Ориентировочные сроки при обязательном учете характера и условий труда: 1) гипертонические кризы: легкие — до 3—7 дней; средней тяжести— до 10—15 дней; тяжелые — до 1 месяца; острая гипертензивная энцефалопатия — до 1,5 месяцев; 2) транзиторные ишемии: легкие кратковременные — до 2—3 недель; средней тяжести — 3—4 недели; тяжелые — 1,5—2 месяца.
ПРЕХОДЯЩЕЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ПНМК) И ОПРЕДЕЛЕНИЕ ГРУППЫ ИНВАЛИДНОСТИ: Зависит как решится вопрос о инвалидности по основному заболеванию т.е. особенностям и стадии ДЭП. Так же влияет на решение этого вопроса вид преходящего нарушения мозгового кровообращения (ПНМК); частота и тяжесть кризов и транзиторных ишемий;
Частые тяжелые и средней тяжести кризы и транзиторные ишемии при неблагоприятном течении основного заболевания - основание для II группы инвалидности (по критериям ограничения способности к трудовой деятельности, контроля за своим поведением второй степени).
При кризах средней частоты и средней тяжести, повторных тяжелых кризах, транзиторные ишемии — дополнительное основаниедля определения III группы инвалидности в связи с необходимостью облегчения условий труда, уменьшения объема работы, потерей профессии (по критерию ограничения способности к трудовой деятельности первой степени).
Редкие легкие и средней тяжести кризы и транзиторные ишемии в I, I—II стадиях ДЭП обычно не являются основным фактором при решении вопроса об определении инвалидности. см. также разд. сайта ДЭП и ИНСУЛЬТ.
Профилактика повторных ПНМК и ухучшения прогноза инвалидности 1.. Плановое лечение пациентов с артериальной гипертензией, атеросклерозом и другими заболеваниями — вызывающими преходящее нарушение мозгового кровообращения (ПНМК) явлениями. 2. Правильно подобранное неврологом медикаментозное лечение с учетом варианта и степени тяжести тяжести преходящего нарушение мозгового кровообращения (ПНМК). 3. При наличии показаний - оперативное лечение больных с транзиторными ишемиями, из-за закупорки общей или внутренней сонной артерии. 4. Диспансерное наблюдение у невролога при диагнозе преходящего нарушение мозгового кровообращения (ПНМК) - осмотр 1—2 раза в год. 5. Правильное трудоустройство с учетом ограничений трудовой деятельности из-за повторных преходящих нарушений мозгового кровообращения (ПНМК). 6. Своевременное определение группы инвалидности.
Задача №11 Люмбальная пункция
Техника: (из википедии):
Эту манипуляцию нужно производить в положении пациента лежа или сидя. При пункции в положении лежа пациента укладывают на боку на жестком столе. Ноги должны быть согнуты и приведены к животу, спина максимально согнута, руки должны обхватить колени. Наиболее удобным местом для пункции являются промежутки между III и IV и между II и III поясничными позвонками. У взрослого человека спинной мозг заканчивается на уровне II поясничного позвонка, потому вероятность повреждения спинного мозга при люмбальной пункции минимальна. Детям во избежание травмирования спинного мозга пункцию следует производить ниже III поясничного позвонка. Пункцию производят под местным обезболиванием, для чего используют 1—2 % раствор новокаина, который вводят послойно по ходу прокола в количестве 5—10 мл. Иногда манипуляцию проводят без обезболивания. Иглу Бира с мандреном вводят строго по средней линии между остистыми отростками с небольшим уклоном вверх и продвигают вглубь через связочный аппарат. На глубине 4—7 см у взрослых (около 2 см у детей) возникает ощущение провала, что является признаком проникновения иглы в подпаутинное пространство. Истечение жидкости после извлечения мандрена свидетельствует о правильном выполнении пункции. Если игла упирается в кость, ее надо извлечь, оставив конец в подкожной клетчатке, после чего, несколько изменив направление, повторить введение. После выполнения манипуляции, пациента необходимо попросить перевернуться на живот и пробыть в таком положении не менее 2-х часов. Прокол заклеить стерильной салфеткой. Общий объём спинно-мозговой жидкости составляет у взрослых около 120 мл. При её извлечении следует иметь в виду, что суточный объём секреции равен 500 мл, полное обновление происходит 5 раз в сутки. Может присутствовать боль после люмбальной пункции, вызванная снижением внутричерепного давления, обычно исчезает без лечения спустя 5-7 дней.
либо (из Гусева)
Поясничный прокол производится с различными целями: получение цереброспинальной жидкости для ее анализа, определение внутричерепного давления и проходимости субарахноидальных пространств, выполнение миелографии, с лечебной целью (для извлечения цереброспинальной жидкости и снижения таким образом внутричерепного давления; для введения лечебных препаратов).
Пункция обычно производится специальной иглой между остистыми отростками LIII–LIV-LV позвонков. Больного укладывают на бок с согнутыми и приведенными к животу ногами. Голова больного также несколько согнута и располагается в одной горизонтальной плоскости с туловищем. Промежуток между остистыми отростками LIV–LV позвонков располагается на уровне линии, соединяющей гребни подвздошных костей. После обработки кожи в месте пункции дезинфицирующим раствором (спирт, гебитан) производят анестезию кожи и мягких тканей (2–3 мл 0,5 % раствора новокаина).
Для пункции используется специальная игла диаметром 0,5–1 мм и длиной 9–12 см. Иглу со вставленным в нее мандреном продвигают строго в сагиттальной плоскости и несколько кверху соответственно промежутку между остистыми отростками. Момент прокола твердой мозговой оболочки хирург определяет по ощущению «проваливания» иглы. Игла продвигается на несколько миллиметров глубже, затем извлекается мандрен, и из иглы вытекает цереброспинальная жидкость. При продвижении иглы в субарахноидальное пространство может возникнуть резкая боль, если игла касается конского хвоста. В этом случае надо осторожно изменить положение иглы. К игле подсоединяется трубка для измерения давления. В норме в положении лежа оно колеблется от 100 до 180 мм вод.ст. При наличии показаний проводятся ликвородинамические пробы. После этого извлекается 2–3 мл цереброспинальной жидкости для проведения лабораторных исследований (определение количества белка, клеточного состава, реакции Вассермана и др.).
С лечебной целью, особенно после нейрохирургических операций, может извлекаться различное количество жидкости (до 10–15 мл).
Ликвородинамические пробы производятся для определения проходимостисубарахноидального пространства спинного мозга.
Проба Квекенштедта заключается в сдавлении вен шеи, вследствие чего повышается внутричерепное давление. При отсутствии блока ликворных пространств выше уровня пункции одновременно отмечается повышение давления в манометрической трубке, подсоединенной к пункционной игле (отрицательная проба Квекенштедта).
Если имеется затруднение в циркуляции цереброспинальной жидкости, отмечается медленный незначительный подъем давления на люмбальном уровне. При полном блоке субарахноидального пространства изменения давления в манометрической трубке в ответ на сдавление вен шеи вообще не происходит (положительная проба Квекенштедта). Аналогичный результат может быть получен при сгибании головы больного, что также приводит к затруднению ликворного оттока из полости черепа и повышению интракраниального давления.
Дополнительная информация о проходимости субарахноидального пространства спинного мозга может быть получена при надавливании на брюшную стенку больного – проба Стуккея, что также приводит к повышению ликворного давления вследствие затруднения оттока из венбрюшной полости и спинномозгового канала. При блоке ликворного пространства на шейном или грудном уровне при пробе Стуккея ликворное давление на поясничном уровне будет повышаться, в то время как при сдавлении вен шеи (проба Квекенштедта) оно будет неизменным.
Показания:
С целью диагностики
В случае подозрения на нейроинфекцию (менингит, энцефалит, нейросифилис и другие инфекции ЦНС различной этиологии ).
(Выделяют абсолютные и относительные показания к проведению люмбальной пункции.
Абсолютные показания: подозрение на инфекцию ЦНС (менингит, энцефалит, вентрикулит), онкологическое поражение оболочек головного и спинного мозга, нормотензивную гидроцефалию; диагностика ликвореи и выявление ликворных фистул с помощью введения в субарахноидальное пространство красителей, флюоресцирующих и рентгеноконтрастных веществ; диагностика субарахноидального кровоизлияния при невозможности проведения КТ.
Относительные показания: лихорадка неясного генеза у детей до 2 лет, септическая эмболия сосудов, демиелинизирующие процессы, воспалительные полиневропатии, паранеопластические синдромы, системная красная волчанка и др.
С лечебной целью
Для подоболочечного введения антибиотиков и химиотерапевтических препаратов.
Для снижения внутричерепного давления при доброкачественной внутричерепной гипертензии и при нормотензивной гидроцефалии.
Противопоказания:
При наличии объёмного образования головного мозга, окклюзионной гидроцефалии, признаках выраженного отёка мозга и внутричерепной гипертензии существует риск осевого вклинения при проведении люмбальной пункции, его вероятность повышается при использовании толстых игл и выведении большого количества ликвора. В этих условиях люмбальную пункцию проводят только в случаях крайней необходимости, а количество выводимого ликвора должно быть минимальным. При появлении симптомов вклинения во время пункции (в настоящее время это крайне редкая ситуация) рекомендовано срочное эндолюм-бальное введение необходимого количества жидкости. Другие противопоказания к проведению люмбальной пункции не считают столь абсолютными. К ним относят инфекционные процессы в пояснично-крестцовой области, нарушения свёртывания крови, приём антикоагулянтов и антиагрегантов (риск эпидурального или субдурального кровоизлияния со вторичным сдавлением спинного мозга). Осторожность при проведении люмбальной пункции (выведение минимального количества ликвора) необходима при подозрении на кровоизлияние из разорвавшейся аневризмы сосудов мозга (риск повторного разрыва) и блокаде субарахноидального пространства спинного мозга (риск появления или усиления неврологического дефицита).
Осложнения:
может осложниться:
Вклинением головного мозга в костные структуры черепа;
Головными болями после процедуры;
Болью в спине, в ноге (ногах) вследствие травмирования корешка спинномозгового нерва;
Эпидермоидной кистой (это последствие использования игл без мандренов или некачественных игл);
Кровотечением в ткани, в том числе и в субарахноидальное пространство;
Менингитом или арахноидитом – при попадании инфекции на оболочки мозга;
Менингеальной реакцией при эндолюмбальном введении антибиотиков или контрастных веществ.
Билет №14 2.Ликвор в норме (14)
Показатели Значения
Относительная плотность 1005—1009
Давление 100—200 мм вод/ст
Цвет Бесцветная
Цитоз в 1 мкл: вентрикулярная жидкость 0—1
цистернальная жидкость 0—1
люмбальная жидкость 2—3
Реакция, рН 7,31—7,33
Общий белок 0,16—0,33 г/л
Глюкоза 2,78—3,89 ммоль/л
Ионы хлора 120—128 ммоль/л
Ионы магния 1,0—1,5 ммоль/л
Задача №15,16,17
Ликвор при
гнойном менингите (15)
серозном менингите (16)
туберкулезном менингите (17)
Заболевание |
Цвет и прозрачность |
Давление |
Цитоз (в 1 мм3), формула |
Белок, г/л |
Глюкоза, ммоль/л |
Хлориды, ммоль/л |
Норма |
ликвор бесцветный, прозрачный |
100-200 мм вод. ст. |
0-3 лимфоциты |
0,12-0,45 |
2,5-4,4 |
120-130 |
Менингит гнойный |
ликвор желто-зеленый, мутный |
повышено |
тысячи и десятки тысяч (70—90% нейтрофилов,10—30% лимфоцитов) |
1-3 |
1-2,4 |
снижено |
Менингит туберкулезный |
бесцветный или умеренно ксантохромный, прозрачный или опалесцирует |
повышено |
200-800 (20-30% нейтрофилов, 65—80% лим-фоцитов, 1—5% плазма-тические клеток) |
0,33-1,65 и выше |
1-2 |
90-100 |
Менингит серозный |
ликвор бесцветный, прозрачный |
повышено |
50-1500 (1-4% нейтрофилов, 90—95% лимфо-цитов, 1—3 % плазматич¬еских клеток) |
0,33-1 |
в норме или снижено |
в норме или снижено |
либо
Самой характерной чертой изменения СМЖ при менингитах является плеоцитоз — по числу клеток в СМЖ различают серозный (клеточные элементы увеличиваются до 0,5-0,6·109/л) и гнойный менингит (клеточные элементы увеличиваются более 0,6·109/л), при этом исследование СМЖ должно быть проведено не позже чем через 1 час после ее получения.
При гнойном менингите СМЖ мутная, молочного цвета, может быть густо зеленого цвета, содержание белка повышено до 0,6-10 г/л и уменьшается по мере санации ликвора. Большое содержание белка чаще встречается при тяжелых формах гнойного менингита, а наличие его в высоких концентрациях в период выздоровления говорит о внутричерепном осложнении. Особенно неблагоприятным прогнозом является сочетание низкого плеоцитоза с высоким содержанием белка. У большинства больных с первых дней болезни наблюдается снижение глюкозы в СМЖ (ниже 3 ммоль/л), увеличение содержания глюкозы, как правило, является благоприятным прогностическим признаком.
При менингококковом менингите в ликворе СМЖ выявляют нейтрофильный маловыраженный цитоз, позднее отмечаются типичные для гнойного менингита изменения.
При туберкулезном менингите СМЖ прозрачна, бесцветна, плеоцитоз колеблется в широких пределах (5·106/л — 3·109/л), в зависимости от стадии заболевания. При отсутствии этиотропного лечения число клеток в СМЖ постепенно нарастает от начала до конца болезни. Плеоцитоз носит лимфоцитарный характер. Общее содержание белка в СМЖ повышено до 2-3 г/л, причем белок увеличивается до появления плеоцитоза и исчезает после значительного его уменьшения. Рано выявляется снижение концентрации клюкозы в СМЖ до 0,83-1,67 ммоль/л и ниже.
При серозных менингитах вирусной этиологии СМЖ прозрачна, наблюдается небольшой плеоцитоз с преобладанием лимфоцитов, концентрация общего белка нормальная или умеренно повышена. У части больных наблюдается снижение концентрации белка, обусловленная гиперпродукцией ликвора.
Задача №22 Ликвор при инсультах (22)
Геморрагический
Цвет СМЖ при геморрагическом инсульте зависит от количества эритроцитов, попавших в ликворные пути в результате прорыва крови в желудочки мозга и субарахноидальное пространство.
В первые сутки после кровоизлияния СМЖ содержит явную примесь крови, а в более поздний срок СМЖ может быть либо кровянистой, либо ксантохромной. В 20-25% всех случаев геморрагических инсультов эритроциты в СМЖ не определяются.
Количество эритроцитво в СМЖ при геморрагическом инсульте находится в пределах 0,7·109/л-2,7·1012/л. Подсчет числа эритроцитов в СМЖ дает возможность приблизительно оценить объем излившейся крови — т. е., степень тяжести поражения мозга.
Выраженность эритрохромии СМЖ определяется локализацией очага кровоизлияния — наибольшее количество крови наблюдается при прорывах крови в желудочковую систему:
эритроциты более 150·109/л — в случаях массивного прорыва крови;
эритроциты 12-28·109/л — при заполнении кровью боковых желудочков;
эритроциты 3-6·109/л — в случаях, когда кровь находится только в одном боковом желудочке.
Повышенное содержание белка в СМЖ наблюдается у 94% больных с геморрагическим инсультом — 0,34 — 10 г/л и выше.
Плеоцитоз выявляется в 71% случаев, носит нарастающий характер и, как правило, не превышает 500·106/л клеток в СМЖ. Плеоцитоз связан не только с прорывом крови в ликворные пути, но и с реакцией головного мозга на излившуюся кровь.
При субарахноидальном кровоизлиянии примесь крови к ликвору так велика, что он практически не отличается от чистой крови. Количество эритроцитов в первый день после инсульта обычно не превышает 200-500·109/л, в дальнейшем их число возрастает до 700·109/л-2·1012/л.
Плеоцитоз при субарахноидальном кровоизлиянии, как правило, нейтрофильный, имеет выраженный характер. К пятым суткам нейтрофильный плеоцитоз сменяется лимфоцитарным. Кроме нейтрофилов и лимфоцитов в СМЖ уже через несколько часов после кровоизлияния появляются макрофаги, являющиеся маркерами субарахноидального кровоизлияния.
Общий белок в СМЖ повышается согласно степени кровоизлияния, и достигает концентрации 7-11 г/л и выше.
Ишемический
СМЖ при ишемическом инсульте бесцветна, прозрачна без примесей крови. В двух случаев из трех цитоз в пределах нормы, у остальных повышается до 15-50·109/л клеток.
Плеоцитоз носит лимфоидно-нейтрофильный характер, обусловлен реактивными изменениями вокруг обширных ишемических очагов.
В половине случаев белок в пределах нормы, в половине — повышается до 0,34-0,82 г/л, реже до 1 г/л, очень редко еще выше, что обусловлено некрозом мозговой ткани, повышенной проницаемостью гематоэнцефалического барьера.
К концу первой недели после инсульта белок может увеличиваться и держаться более 1,5 месяцев.
Задача №22, 20
Синдром центрального паралича (22) и периферического (2,20)
Вид паралича |
Центральный или спастический |
Периферический, вялый, или атрофический |
Локализация поражений |
Двигательная проекционная область коры или пирамидные пучки |
Передние рога спинного мозга, передние корешки и двигательные волокна периферических нервов |
Распространение паралича |
Чаще диффузное |
Чаще ограниченное |
Тонус мышц |
Гипертония, спастичность |
Гипотония, вялость |
Рефлексы |
Сухожильные повышены, брюшные и подошвенные утрачены или понижены |
Сухожильные и кожные утрачены или понижены |
Патологические рефлексы |
Симптом Бабинского и др. |
Отсутствуют |
Сопутствующие движения |
Имеются |
» |
Атрофия мышц |
Отсутствует |
Имеется |
Реакция перерождения |
» |
» |
либо

Задача №18,25 Менингококковый менингит (18,25)
Этиология. Neisseria meningitidis. Менингококк представляет грамотрицательный диплококк Вейксельбаума, который легко обнаруживается при микроскопическом исследовании и лейкоцитах либо внеклеточно. Выделяют четыре группы менингококка, отличающиеся по своим биологическим свойствам. Чаще других встречаются менингококки группы А, более чувствительные к воздействию сульфаниламидов. Кокки группы В, С и D менее чувствительны к влиянию этих препаратов. В последнее время обнаружены еще несколько групп диплококков Вейксельбаума.
Патогенез менингококкового менингита
После попадания в организм менингококк сначала вегетирует в верхних дыхательных путях, вызывая первичный назофарингит, протекающий обычно латентно. У лиц, менее резистентных к инфекции, менингококк затем проникает в кровь и разносится по всему организму. Наиболее убедительным доказательством такого пути распространения инфекции служит менингококцемия, нередко сопровождающаяся высыпанием характерной геморрагической сыпи.
Клиника. В результате проникновения менингококка в оболочки мозга в них развивается воспалительный процесс, внешне проявляющийся клинической картиной гнойного менингита. Заболевание обычно развивается внезапно. Начало столь острое, что больной или окружающие могут указать не только его день, но и час. Температура повышается до 38-39 °С, возникает резчайшая головная боль, которая иногда иррадиирует в шею, спину и даже в ноги. Головная боль сопровождается рвотой, не приносящей облегчения.
Появляются общая гиперестезия, менингеальные симптомы - Кернига, Брудзинского, - ригидность мышц затылка, однако их выраженность может быть различной и не всегда соответствует тяжести процесса. Нередко в начале заболевания отмечается брадикардия - 50-60 ударов в секунду. В течение заболевания частота пульса увеличивается, в некоторых случаях возникает аритмия.
Сознание вначале сохранено, но в случае несвоевременного начала лечения затемняется, больной впадает в сопорозное состояние. Может наблюдаться резкое двигательное возбуждение, иногда делириозное состояние. По мере прогрессирования заболевания возбуждение сменяется сонливостью и ступором, переходящим в кому. Глазное дно остается нормальным, иногда отмечается некоторое расширение венозных сосудов. У детей грудного возраста начало болезни проявляется общим беспокойством, резким плачем, нередко возникают судороги клонико-тонического характера, переходящие иногда в эпилептический статус. Очень важен для диагностики менингита у грудных детей симптом выбухания и напряжения большого родничка.
Нередко на 3-4-й день болезни отмечаются герпетические высыпания на коже и слизистых оболочках полости рта, губ.
Из локальных неврологических симптомов чаще отмечается поражение глазодвигательных нервов: диплопия, птоз, анизокория, косоглазие. Реже наблюдается поражение других черепных нервов. До применения пенициллина часто страдали слуховые нервы, и глухота была одним из наиболее частых осложнений менингита. В настоящее время необратимое поражение VIII пары отмечается редко.
При анализе крови выявляются нейтрофильный лейкоцитоз и увеличенная СОЭ. Однако возможны случаи заболевания с нормальной картиной крови.
Дифференциальная диагностика менингитов
Клиническая форма |
Типичные жалобы |
Характерное начало |
Выраженность менингеальных симптомов |
Общеинфекционные симптомы |
Изменения сознания |
Гнойные (менингококковый,пневмококковый,стафило-стрептококковыйи др.) менингиты |
Быстро нарастающаяголовная боль,тошнота, озноб,рвота |
Острое. Возможен короткий продром(несколько часов) |
Резкая с нарастанием в первые часы и сутки |
Значительное повышение температуры (39-40’С) озноб,гиперемия кожи |
Оглушённость,сопор, кома. Иногда бред,галлюцинации |
Серозные вирусные менингиты (паротитный, энтеровирусный, острый лимфоцитарный хориоменингит и др.) |
Головная боль,озноб, тошнота, режервота |
Острое, иногда после катара дыхательных путей и желудочно-кишечных расстройств |
умеренная, преобладает внутричерепнаягипертензия |
Умереннаялихорадка, иногда двухфазная, кратковременная (3—7 сут.) |
Обычносомноленция, режеоглушённость,сопор, бред |
Туберкулёзный менингит |
Утомляемость,анорексия,потливость, тошнота, несильная головная боль |
Постепенное с общих симптомов астении, иногда у взрослых острое |
Незначительная вначале с постепенным нарастанием |
Субфебрилитет с преобладанием признаковинтоксикации |
Сознание сохранено, нарушено при неблагоприятном течении |
Менингизм при общих инфекциях и соматических заболеваниях |
Несильная головная боль |
Различное |
Умеренная |
Зависит от основного заболевания |
Нет. Исключение составляют крайне тяжёлые формы |
Лечение
Центральное место в терапии принадлежит антибиотикам, в первую очередь солям бензилпенициллина. Применяют бензил– пенициллин в суточной дозе 200 000–500 000 ЕД на 1 кг массы больного.
Достаточно высокой эффективностью при менингококковой инфекции обладаютполусинтетические пенициллины. Это наиболее надежные и предпочтительные препараты для «старт‑терапии» больных с гнойным менингитом до установления этиологического диагноза.
Наиболее эффективен при терапии менингококковой инфекции ампициллин, который назначают в суточной дозе 200–300 мг/кг, внутримышечно через каждые 4 ч. В самых тяжелых случаях часть ампициллина вводят внутривенно, а суточную дозу повышают до 400 мг/кг. Оксациллин применяют в дозе не менее 300 мг/кг в сутки с интервалами между инъекциями 3 ч. Метициллин вводят через каждые 4 ч в суточной дозе 200–300 мг/кг.
В терапии генерализованных форм менингококковой инфекции, протекающих легко, применяют также сульфаниламидные препараты пролонгированного действия, в том числе для парентерального введения.
Патогенетическая терапия проводится одновременно с этиотропной. Ее основой является борьба с токсикозом.
Используют кристаллоидные растворы (Рингера, 5 % раствор глюкозы и др.), макромолекулярные коллоидные растворы (препараты поливинилалкоголя, поливинилпирролидона, декстрана, желатиноль), плазму, альбумин и др. Обычно вводят 40–50 мл жидкости на 1 кг массы тела в сутки под контролем диуреза. При сохраненном сознании часть кристаллоидных растворов можно вводить перорально.
Одновременно проводят профилактику гипергидратации головного мозгапутем введения мочегонных средств (фуросемид, или лазикс, этакриновая кислота, или урегит), маннитола. Мочевина применяется с осторожностью из‑за вероятности развития «феномена отдачи» (усиление отека после прекращения действия препарата).
Вместе с инфузионными растворами вводят витамины С, В1, В2, В6 глутаминовую кислоту, кокарбоксилазу, АТФ.
В тяжелых случаях менингококковой инфекции показаныглюкокортикостероидные гормоны. Полная доза устанавливается индивидуально, она зависит от динамики основных симптомов и наличия осложнений. Обычно применяют гидрокортизон в дозе 3–7 мг/кг в сутки, преднизолон в дозе 1–2 мг/кг в сутки или другие кортикостероиды в соответствующей дозировке.
Большое значение в лечении больных имеют оксигенотерапия, ультрафиолетовое облучение крови.
В случае возникновения острой почечной недостаточности в результате токсемии и шока показан ранний гемодиализ.
Задача №14
Неврологические проявления шейного остеохондроза, этиология, клиника, диф.диагностика, течение, современные принципы лечения (14)
Под термином «остеохондроз» понимают комплекс патологических дегенеративно–деструктивных изменений, происходящих в мякотном пульпозном ядре, фиброзном кольце, гиалиновых пластинках, суставной капсуле, связочном аппарате, а также в костных структурах, расположенных по соседству с позвонками.
Чаще всего патологический процесс локализуется в пояснично–крестцовом отделе, несколько реже – в шейном отделе позвоночника.
Группы проявления (симптомов) шейного остеохондроза.
Первая группа. Это неврологические симптомы остеохондроза, которые возникают как осложнение шейного остеохондроза вследствие непосредственного воздействия болезненного процесса в дисках на нервные корешки, сплетения и нервы, то есть на периферический отдел нервной системы.
Вторая группа — симптомы шейного остеохондроза, развивающиеся в результате влияния болезненного процесса на спинной мозг.
Третья группа — симптомы шейного остеохондроза, возникающие в головном мозге: в его сосудах, черепных нервах, оболочках и структурах полушарий, а также стволе мозга.
Первая группа симптомов шейного остеохондроза характеризуется в основном болевыми ощущениями, вторая — двигательными расстройствами, а третья группа — сосудистыми явлениями.
Кроме шейного прострела и шейных болей, при остеохондрозе шейного отдела позвоночника могут развиться шейные и шейно-плечевые радикулиты. Они проявляются болями в области затылка, верхних отделов шеи. Боли усиливаются при повороте головы в стороны и меньше при других видах движений в шейном отделе. У больных от мечается в первые дни повышение чувствительности на боковых поверхностях шеи, в основном там, где чаще ощущается боль. Прикосновение к этому участку вызывает неприятные ощущения. В дальнейшем может развиться снижение чувствительности в этих областях.
В ряде случаев боли распространяются на плечевой пояс, а также на одну или обе руки. Это происходит тогда, когда напрягаются мышцы, связанные с соответствующими корешками спинномозговых нервов, которые сдавливаются позвонками (мышцы кисти, предплечья, плеча).
Шейные радикулиты от сдавления корешков встречаются приблизительно со следующей частотой: при поражении шестого и седьмого шейных корешков — 90%, пятого и восьмого шейных корешков в среднем - 5%.
При поражении шестого шейного корешка отмечаются боли или неприятные ощущения в области, наружно - передней поверхности предплечья и большого пальца.
Когда в болезненный процесс вовлекается седьмой шейный корешок, боли и неприятные ощущения возникают в среднем пальце.
При поражении восьмого шейного корешка боли и неприятные ощущения появляются в мизинце.
Механизм развития болезненных процессов в корешках спинномозговых нервов довольно сложен. Корешки могут сжиматься разрастаниями крючковидных отростков, которые представляют собой вытянутые края тел позвонков, а также сдавливаться грыжами межпозвоночных дисков (в тех случаях, когда грыжи направляются к межпозвоночным отверстиям).
Это приводит к развитию резких болей, которые распространяются на область иннервации соответствующего - спинномозгового корешка, то есть на область шеи, плечевого пояса и верхней конечности.
Различия в клинических проявлениях шейного прострела и шейного радикулита состоят в том, что при радикулите кроме болей отмечаются еще и расстройства чувствительности в шее, плечевой области, в руке. Вначале в этих участках тела чувствительность повышается, затем понижается или выпадает.
Во вторую группу неврологических осложнений шейного остеохондроза включены синдромы, связанные с поражением спинного мозга на шейном уровне.
Существуют два основных механизма, приводящих к этому поражению: а) сдавление спинного мозга выпавшим пульпозным ядром диска, так как оно имеет мягкую консистенцию, то клинические проявления этого вида патологии напоминают симптомы опухоли в шейном отделе спинного мозга; б) травматизация спинного мозга твердыми (давними) дисками или задними выростами шейных позвонков. В этом случае чаще страдают сосуды, снабжающие спинной мозг, и развивается хроническая недостаточность кровоснабжения спинного мозга (хроническая ишемия спинного мозга). Первый механизм в основном встречается у женщин, второй — у мужчин.
При этом часто развивается клиническая картина, при которой возникает слабость в руках и ногах. Причем то время как в мышцах рук отмечается снижение их тонуса и уменьшение объема (похудание мышц), в ногах тонус повышается и похудание мышц не возникает. В руках могут появиться мелкие подергивания мышц. Болей при том не бывает. Осложнение возникает в возрасте 40 — 55 лет, реже - в старческом и еще реже — в молодом.
Эта форма неврологического осложнения появляется лишь в тех случаях, когда имеется хроническая недостаточность кровоснабжения спинного мозга в связи с атеросклерозом сосудов или же нарушением сердечной деятельности в форме аритмий. Патологические изменения в дисках настолько ухудшают кровоснабжение спинного мозга, что начинают гибнуть его клетки. Поражаются преимущественно структуры спинного мозга, обеспечивающие двигательную функцию конечностей.
Изменения в спинном мозге обозначаются как миелопатия (от греч. слов «миелос» — мозг и «патос» — страдание). Заболевание возникает в тех случаях, когда патологически изменяется диск между пятым и шестым шейным позвонком. При этом может возникнуть сдавление корешковой артерии шестого шейного корешка, которая снабжает большую часть шейного утолщения, иннервирующего мышцы верхних конечностей. В связи с вышеизложенными механизмами развития заболеваний оно обозначается как «спастико-субатрофический парез руки» или как синдром бокового амиотрофического склероза.
На рентгенограммах шейного отдела позвоночнике выявляется остеохондроз дисков, унковертебральный артроз, деформирующий склероз.
Провоцировать развитие заболевания могут травмы позвоночника, физическое перенапряжение мускулатуры плечевого пояса, алкогольная интоксикация и отрицательные эмоции. Разновидностью этой формы заболевания может быть такая, при которой на фоне вышеописанных клинических проявлений исчезает болевая и температурная чувствительность в соответствующих сегментах спинного мозга. Больные не чувствуют боли при механических и термических раздражениях кожи в зоне шейного отдела, руки и верхних отделов грудной клетки с одной стороны. Этот нечувствительный участок имеет форму короткой полукуртки. Вместе с тем в этой же зоне отмечаются самопроизвольные боли ноющего или ноюще-ломящего характера. Пораженная рука становится слабее.
Заболевание возникает в тех случаях, когда нарушается снабжение кровью участков спинного мозга, где находятся клетки, обеспечивающие болевую и температурную чувствительность шеи и руки. Это задние рога спинного мозга, поэтому заболевание получило название «заднероговой синдром при остеохондрозе»
Развивается указанный синдром у больных с неполноценностью сердечно-сосудистой системы в форме хронической недостаточности кровообращения. Как правило, это люди пожилого возраста.
Еще одной разновидностью указанного осложнения является своеобразный комплекс нарушений, который в медицине обозначается как «синдром проводниковых нарушений при остеохондрозе». Он бывает в тех случаях, когда у больных недостаточно снабжаются кровью боковые столбы спинного мозга, то есть те его отделы, в которых проходят проводники импульсов от коры мозга к мышцам нижних конечностей, а также импульсов, идущих от мозжечка.
У страдающих указанным синдромом появляются повышенная утомляемость ног при ходьбе и даже при стоянии, перемежающаяся хромота, явления хронически нарастающей слабости ног со значительным снижением мышечной силы (парез ног) при очень высоком тонусе мышц.
Могут быть онемения кистей и неприятные ощущения в них (парестезии), но лишь днем. Иногда подобные явления имеются и на стопах. Отмечается нарушение координации, которая выявляется при закрывании глаз. Обычно все эти явления постоянны, но на трудоспособность больных значительного влияния не оказывают.
Патологические изменения в дисках могут приводить к нарушению кровоснабжения не только самого спинного мозга, но и его шейных корешков. В этом случае к спинномозговым симптомам добавляются еще и корешковые. Если развивается недостаточность кровообращения корешков и пятого шейного сегмента в основании, с одной стороны возникает своеобразный комплекс симптомов, напоминающий пояснично-крестцовый радикулит.
Начинается синдром с болей в шее и руке соответствующей стороны. Чаще боли возникают остро. Они могут продолжаться от нескольких дней до нескольких месяцев. Болезненные явления то усиливаются, то ослабевают. В последующем боли прекращаются и развивается похудание мышц плеча, надплечья и лопатки. При этом отмечается снижение мышечной силы в соответствующих группах мышц.
Оказалось, что в одних случаях преобладают двигательные расстройства, в других — болевые. Объясняется это тем, что корешки пятого шейного сегмента спинного мозга богаты двигательными волокнами, а корешки шестого шейного сегмента — чувствительными, которые обеспечивают те же зоны, что и двигательные пятого шейного сегмента.
В тех случаях, когда поражается пятый шейный корешок и тот же сегмент спинного мозга, преобладают двигательные расстройства, если же шестой, то чувствительные.
В связи с тем что при этой форме симптомы развиваются с одной стороны, он получил название «синдром парциальной односторонней ишемической радикуломиелопатии». Предсказания об исходе болезни обычно благоприятны. Но восстановление зависит от выраженности остеохондроза, а также от давности похудания мышц и от того, насколько они выражены. Все же при своевременно начатом лечении прогноз хороший.
При сдавлении или остром раздражении оболочек и задних канатиков (столбов) спинного мозга заболевание начинается внезапно. Возникает ощущение «электрической волны», которая проходит от шеи в руку и по позвоночнику до крестца и в ноги. Обычно это ощущение появляется при наклоне головы назад, то есть при разгибании шеи. У некоторых больных оно может возникать при наклонах головы в стороны, а иногда и при повороте. После этого в кистях и стопах появляются без видимой причины неприятные ощущения, как будто в тело впиваются колючки (парестезии), и чувство дрожания. Развивается резкая слабость, больные не в состоянии шевелить пальцами.
Появление описанных выше симптомов можно объяснить тем, что при наклоне головы назад утолщенные желтые связки и дужки позвонков сдавливают задние канатики на уровне третьего и четвертого шейных сегментов.
Наблюдения показывают, что если не прекратить наклон головы кзади, то неприятные ощущения, аналогичные описанным, возникают почти по всему телу. Появляются они волнообразно вдоль груди, живота, на губах, кончике носа, развиваются ощущения вздутия и тяжести в животе, тошнота и даже позывы на рвоту.
В тех же случаях, когда больные не обращаются к врачам за лечебной помощью и основной процесс у них прогрессирует, развивается шейная миелопатия с характерными для нее проявлениями, описанными в этом разделе. Такие больные нуждаются в длительном упорном лечении у врача-невропатолога. Основной принцип этого лечения — улучшение кровообращения спинного мозга.
Врач обычно назначает больному массаж и самомассаж шейно-плечевой области, а также средства, расширяющие сосуды и снимающие сосудистый спазм. В остром периоде заболевания требуется фиксация шейного отдела при помощи специального ватно-тканевого (или ватно-марлевого) воротника.
Его нетрудно изготовить самому, посоветовавшись с лечащим врачом, врачом лечебной физкультуры поликлиники или врачебно-физкультурного диспансера. Изготавливать воротник следует так, чтобы при его ношении голова находилась в вертикальном положении и мышцы не были бы напряжены. Воротник делается шире в передней части шеи, поуже — по бокам и еще уже — на задней части шеи. Простроченные участки воротника в виде полос шириной 2—2,5 см набиваются ватой, после чего зашиваются. От степени наполнения ватой ячеек воротника зависят его упругость и фиксирующие свойства. Выкройка воротника вначале делается из бумаги.
Воротник создает покой для шейного отдела позвоночнике и тем самым предотвращает нагрузку на поврежденные сегменты и уменьшает возможность поступления болезненных импульсов из шейного отдела позвоночника. Пользоваться воротником необходимо в течение всего острого периода заболевания. Его можно снимать на ночь или на период отдыха, когда больной находится в горизонтальном положении.
Врач подбирает больному комплекс физических упражнений. Лечебная гимнастика сводится к легким активным движениям без двигательного напряжения мышц и тем более без нагрузки. В остром периоде полезны упражнения, рекомендуемые для больных с шейными болями (см. здесь).
После стихания острых явлений больному рекомендуют гимнастические упражнения, примерный комплекс которых представлен в разделе, где излагаются основные меры предупреждения остеохондроза (см.здесь).
В третью группу включены осложнения в виде мозговых проявлений шейного остеохондроза.
Одной из причин, приводящих к развитию симптоматики со стороны головного мозга, является недостаточность кровотока в системе, снабжающей кровью ствол мозга. Основными сосудами, из которых формируется эта система, являются позвоночные артерии.
Каковы механизмы, которые приводят к такой недостаточности? Их оказывается несколько. В первую очередь это сдавление позвоночной артерии разрастающимися краями унковертебрального сочленения, причем оно может быть выражено в такой степени, что происходит значительный перегиб сосуда.
Вторым механизмом может быть подвывих верхнего суставного отростка нижележащего позвонка, в результате чего он сдавливает позвоночную артерию. При этом просвет артерии уменьшается до 2/3 ее диаметра.
Третьим механизмом оказывается раздражение симпатического сплетения, которое, как чулок, охватывает позвоночную артерию. Это раздражение появляется вследствие сдавления костными разрастаниями, а также выпячиваниями межпозвоночного диска.
Мозговые симптомы остеохондроза шейного отдела могут быть результатом болезненных импульсов, возникающих в пораженном диске и распространяющихся по сосудодвигательным вегетативным волокнам. Они приводят к рефлекторному спазму сосудов позвоночной системы.
Далее, одним из механизмов возникновения мозговых симптомов остеохондроза шейного отдела оказывается раздражение особого узла, так называемого звездчатого, из которого отходят симпатическое сплетение, позвоночная артерия и позвоночный нерв.
Имеет значение патологическая извитость позвоночных артерий в результате их атеросклеротических изменений. Нередко бывает сочетание нескольких факторов.
Синдромы при церебральных осложнениях шейного остеохондроза.
Среди церебральных осложнений шейного остеохондроза выделяют 6 основных групп синдромов: гипоталамический синдром, «шейная мигрень» (задний шейный симпатический синдром Барре), дропс-синдром (приступы падения), вестибулярно-стволовой синдром, кохлеарно-стволовой синдром, глоточно-гортанный синдром, синдром зрительных нарушений.
Наиболее частым среди всех синдромов является гипоталамический синдром.
Гипотоламический (диэнцефальный) симптом шейного остеохондроза при церебральном осложнении.
Гипоталамический синдром, или, как его еще называют, диэнцефальный синдром, отличается различной степенью выраженности, а также разнообразными клиническими проявлениями, связанными с изменениями в гипоталамусе;
Гипоталамус — это часть среднего мозга, особый отдел в так называемой лимбико-ретикулярной системе, ответственный за эмоциональные реакции, обмен веществ организма, состояние артериального давления, температуру тела, регуляцию сна, деятельность внутренних органов и систем, в частности сердечно-сосудистой системы.
У больных могут возникать симптомы, связанные с функциональными нарушениями гипоталамуса: усилением его деятельности (симптомы раздражения) или расслаблением — торможением (симптомы выпадения). Бывают и смешанные формы, когда одновременно сочетаются симптомы как раздражения, так и выпадения.
Проявления со стороны гипоталамуса отмечаются у всех больных. Чаще при этом имеется неврозоподобный синдром, который напоминает неврастению. Иногда он обычно так и диагностируется. В связи с тем что шейный остеохондроз развивается во второй половине жизни, в появлении невротического синдрома играют определенную роль и атеросклероз сосудов, и перенесенные заболевания в прошлом, травмы головы, инволюционный (климактерический) период, особенно у женщин. Однако даже у людей молодого возраста при развитии шейного остеохондроза бывают невротические нарушения
В таком случае у больных отмечается повышенная утомляемость, раздражительность, обидчивость, тревога и неустойчивость настроения, расстройство сна, который становится поверхностным, больные легко просыпаются, долго не могут уснуть, и сон не приносит им чувства отдыха. Снижается умение сосредоточиться на чем-либо, уменьшается способность к запоминанию, появляются неприятные ощущения в различных органах.
В более выраженных случаях развиваются переживания немотивированных страхов, а также чувство тоски, тревоги, гнева. У больного возникает побледнение кожи, похолодание рук и ног, усиленная потливость, учащение пульса и повышение артериального давления, снижается аппетит, половое влечение, учащается мочеиспускание.
Такие больные вызывают тревогу за их здоровье у родных и окружающих, хотя оснований для этого нет. Страдающие неврозоподобным синдромом при обращении к врачам часто беспричинно обижаются на то, что те не находят у них серьезного заболевания.
Так, одна наша больная М., 38 лет, стала отмечать у себя приступы сердцебиений, неприятных ощущений в области сердца, которые сочетались с похолоданием рук и с позывами к мочеиспусканию. Она с указанными субъективными ощущениями обратилась к врачу-терапевту, который не нашел у нее никакого заболевания сердца и направил ее на консультацию к невропатологу.
Невропатолог тщательно опросил больную и выяснил, что в последний год она стала быстро утомляться, что у нее отмечается хруст в шейном отделе позвоночника при поворотах головы в стороны, имеются нерезкие боли в шейном отделе позвоночника, а приступы сердцебиений и неприятных ощущений в области сердца начинались с болей в шейной области.
Муж больной М. сообщил врачу, что она стала вспыльчивой, обидчивой, что просыпается при любом шорохе, легко и беспричинно раздражается. Это подтвердила и сама больная, которая достаточно критично отнеслась к своему состоянию.
Больной сделали рентгенограмму шейного отдела позвоночника, которая позволила обнаружить у нее явления шейного остеохондроза и деформирующего спондилёза, особенно выраженные в области пятого и шестого дисков шейных позвонков, больше слева. Имелся также подвывих пятого шейного позвонка кзади.
На основании данных рентгенологического и неврологического исследований у М. диагностирован шейный остеохондроз, осложненный гипоталамическим синдромом с неврастеноподобными явлениями.
Больную стационировали в неврологическое отделение больницы, где ей провели курс соответствующего лечения. Кроме процедур, направленных на основной болезненный процесс: электрофорез с новокаином, массаж шейно-воротниковой области, она получала препараты, улучшающие кровоснабжение в системе позвоночной артерии, а также снижающие состояние раздражения вегетативной нервной системы (эуфиллин, никотиновая кислота, диадинимические токи, ганглерон, бром, валериана, пустырник, димедрол, тазепам).
В результате проведенного лечения у М. уменьшились болевые ощущения в области шеи, прекратились сердечные приступы, улучшился сон, больная стала спокойней. Через три месяца курс лечения был повторен, после чего приступы болей у нее не возобновлялись.
Необходимо отметить, что одного курса лечения у таких больных оказывается недостаточно. Обычно для достижения стойкого терапевтического эффекта требуется (в зависимости от степени выраженности заболевания) примерно 2—3 курса в год.
Повторные курсы невропатологи считают возможным проводить в условиях поликлиники, так как больные обычно болезненно реагируют на больничную обстановку. И только первый курс во всех отношениях результативен в условиях больницы, тем более что схему лечения пациенту необходимо подбирать индивидуально. Оказалось, что в ряде случаев препараты, эффективные у одних больных, не помогают, а иногда ухудшают состояние у других больных.
Кроме неврастенического симптомокомплекса, гипоталамические нарушения могут проявляться приступами классических диэнцефальных пароксизмов. Это можно проиллюстрировать следующим нашим наблюдением: Больной И., 42 лет, поступил в неврологическое отделение с жалобами на периодически возникающие у него приступы, во время которых появлялись ощущения сжимания грудной клетки, чувство онемения в руках, покалывания в области сердца, учащения сердцебиения, повышение артериального давления, озноб. Обычно приступы заканчивались обильным мочеиспусканием.
Из истории заболевания И. известно, что в молодости в течение ряда лет он страдал ангинами. Толчком к развитию настоящего болезненного состояния явилось острое респираторное заболевание.
При обследовании больного невропатолог выявил у него снижение чувствительности на правой половине шеи, ограничение движений головы в стороны из-за появления боли в шейном отделе.
На рентгенограмме шейного отдела позвоночника были обнаружены признаки шейного остеохондроза в дисках между третьим и четвертым, а также четвертым и пятым шейным позвонком.
Больному провели курс лечения, аналогичный тому, который получала больная М. (о ней мы упоминали выше), с добавлением отечественного препарата пирроксана. Последний снижает патологическое повышение тонуса симпатического отдела вегетативной нервной системы. В результате проведенного лечения приступы стали реже и выраженность их была меньше. В последующем после нескольких курсов лечения больной И. вернулся к своей работе по основной профессии.
Из приведенных двух примеров видно, что шейный остеохондроз может приводить к развитию гипоталамического синдрома с функциональным усилением деятельности гипоталамуса.
В настоящее время установлено, что особенности клинических проявлений указанного синдрома зависят от того, какой отдел гипоталамуса страдает. В случае хронической недостаточности кровоснабжения задних отделов гипоталамической области развивается клиническая картина, характерная для раздражения симпатического отдела нервной системы, а при недостатке снабжения кровью преимущественно передних и боковых отделов гипоталамической области возникает клиническая картина, характерная для раздражения парасимпатического отдела нервной системы.
В первом случае приступы возникают преимущественно во второй половине дня, а во втором они наблюдаются чаще утром или ночью.
Разумеется, возможны и смешанные формы. Что, кстати, нередко и бывает при остеохондрозе, осложненном гипоталамическим синдромом.
Подробно останавливаясь на этих и других формах, мы надеемся, что подобная информация поможет заболевшему, если у него появятся аналогичные состояния, правильно описывать их. Ведь точный рассказ больного о своих ощущениях позволяет врачу установить точный диагноз и своевременно назначить правильное лечение. В редких случаях остеохондроз может быть причиной своеобразных приступов, которые в медицине известны под названием синкопальных, то есть обморочных.
Синкопальный синдром и дроп-синдром шейного остеохондроза при церебральных осложнениях.
Синкопальный синдром и дроп-синдром. Синкопальный синдром впервые был описан немецким ученым Унтерхарнштейдтом в 1956 году и с тех пор носит его имя. Он заметил, что у некоторых больных шейным остеохондрозом наблюдаются своеобразные приступы, которые заключаются в том, что человек без видимой причины внезапно падает и теряет сознание в виде обморока.
В дальнейшем оказалось, что внезапные падения могут возникать и без потери сознания. Последние были обозначены как дроп-синдром (английское слово «дроп» означает падение).
В основе развития синкопального и дроп-синдрома лежит спазм сосудов. А причиной спазма обычно оказывается раздражение позвоночного нерва остеофитами (костными разрастаниями) и другими патологическими образованиями.
В тех случаях, когда спазм охватывает сосуды, снабжающие кровью нижние отделы ствола мозга, в частности продолговатый мозг, возникает резкая слабость мышц тазового пояса и выключается стволовой механизм поддерживания позы. Если же недостаток кровоснабжения захватывает вышележащие отделы мозгового ствола, где расположена так называемая сетчатая субстанция, происходит также и потеря сознания. Следовательно, и синкопальный, и дроп-синдром определяются уровнем поражения.
Сознание больного восстанавливается быстро, если его сразу же укладывают в горизонтальном положении с опущенной головой. После приступа у больных отмечается чувство разбитости и резкая слабость в ногах.
В некоторых случаях после обморочных приступов наблюдается головная боль, шум в ушах, появление мушек перед глазами. А иногда развивается сонливость в течение 1—2 суток и даже неузнавание окружающего, речевые нарушения. Эти осложнения остеохондроза встречаются редко и, как правило, оканчиваются выздоровлением.
Вестибулярно - стволовой симптом шейного остеохондроза при церебральных осложнениях. Шейный остеохондроз - головокружение.
Очень частым осложнением шейного остеохондроза оказываются симптомы поражения аппарата, ответственного за равновесие - так называемого вестибулярного аппарата. Возникает вестибулярно - стволовой синдром - головокружения при шейном остеохондрозе. В начальной стадии заболевания может быть единственное проявление шейного остеохондроза - головокружение.. Вероятно, это объясняется тем, что вестибулярный аппарат отличается высокой чувствительностью к недостатку кровоснабжения. Основные его проявления следующие.
У больных шейным остеохондрозом возникают головокружения с ощущением вращения предметов и реже в форме кажущегося качания пола под ногами или стен комнаты, неустойчивости при ходьбе. Эти явления характерны для различной патологии в системе позвоночных артерий, но при шейном остеохондрозе головокружения бывают при запрокидывании головы кзади или резких поворотах головы в стороны. При этом появляется тошнота и даже рвота, мелкие колебательные движения глазных яблок.
Кохлеарный симптом шейного остеохондроза при церебральных осложнениях.
Кроме осложнений со стороны вестибулярного, аппарата, при остеохондрозе иногда развивается своеобразный симптомокомплекс, который получил название кохлеарно-стволового, или просто кохлеарного синдрома. Кохлеарный — значит улитковый, а улитка — это место расположения внутреннего уха, го есть аппарата, имеющего отношение к обеспечиванию слуха.
Чем же проявляется кохлеарно-стволовой (кохлеарный) синдром? У больных отмечается шум и звон в ушах. Обычно сильнее в одном из них. При этом больной жалуется на снижение слуха, ощущение легкой заложенности в ухе. Как правило, все эти явления сочетаются с повторяющимися приступами головокружения. Однако нередко кохлеарный синдром встречается и самостоятельно. Следует отметить, что решить вопрос о связи данного синдрома с шейным остеохондрозом не всегда просто. Помогает уточнить диагноз то, что все проявления ярче выявляются при вынужденном положении головы.
Глухота может усиливаться при поворотах и ли закидывании головы, при этом резко усиливается шум в ушах, к которому может добавляться еще свист или звон. В остром периоде, а также при обострении болезненного процесса к ушным явлениям могут добавляться и другие симптомы: щекотание и пересыхание в зеве, кашель, тошнота, потеря аппетита. Эти явления первыми сглаживаются или исчезают, если обострение уменьшается, а ушные нарушения оказываются очень стойкими. Но степень их выраженности в отдельные периоды болезни оказывается неодинаковой: она может быть и большей, и меньшей.
Глоточно - гортанный синдром.
Часто у больных возникает глоточно-гортанный синдром. Как правило, он развивается наряду с другими проявлениями остеохондроза, но иногда осложнения становятся ведущими, особенно если заболевание протекает хронически. Основным проявлением оказываются симптомы чувства инородного тела в глотке, мешающие больному глотать, сухость в горле, иногда чувство зуда. Бывает также чувство покалывания, саднения в глотке и гортани, причем больной не в состоянии точно указать место этосо раздражения. Голос становится менее звучным, речь затухающей, появляется чувство скованности и боли в гортани. Больной замечает, что он устал говорить, и ему нужна передышка. Могут наблюдаться затруднения при проглатывании густой пищи, спазм пищевода. Все эти явления уменьшаются после отдыха.
Больные с указанными неприятными ощущениями в области глотки и гортани нередко обращаются к врачам ларингологам и другим специалистам, считая, что они либо подавились косточкой или же у них имеется какое-то неизлечимое заболевание, например рак. Однако в таких случаях врачу достаточно произвести новокаиновую блокаду шейных корешков — и все явления проходят.
В основе механизма глоточно-гортанного синдрома лежат нейро-сосудистые нарушения иннервации гортани и глотки, а также верхних дыхательных путей возникающие как осложнение шейного остеохондроза.
Зрительные симптомы шейного остеохондроза при церебральных осложнениях.
Проявлением шейного остеохондроза могут быть также и зрительные расстройства. В связи с тем что центральные зрительные структуры имеют двойное кровоснабжение как от позвоночной системы, так и системы сонной артерии, недостаточность кровообращения зрительных структур бывает реже. А отсюда и проявление их поражений как осложнения шейного остеохондроза встречается реже, чем вестибулярных (вестибулярный аппарат получает кровоснабжение только от позвоночных артерий). Кроме того, зрительные расстройства оказываются менее заметными для больного, и к ним быстрее наступает адаптация, то есть приспособление организма. Особенно часты зрительные расстройства у больных с наклонностью к снижению артериального давления, а также при наличии у них атеросклероза сосудов головного мозга.
Обычно больные жалуются на появление тумана или пелены перед глазами, а в некоторых случаях отмечают затуманивание части предметов, особенно при чтении лежа. У больных падает острота зрения. Особенностью этих расстройств является то, что зрительные нарушения могут меняться в течение дня или более длительного промежутка времени.
Это оказывается очень заметно при проведении курса лечения. Так как все мозговые расстройства связаны с нарушением снабжения кровью мозга, в частности мозгового ствола, лечение их в своей основе имеет устранение этих расстройств, поэтому оно должно вестись лишь опытным невропатологом.
В случае появления мозговых расстройств врач предпринимает меры к фиксации шеи больного при помощи полужесткого воротника, который снимается на период сна или на время отдыха, когда больной находится в горизонтальном положении.
Массаж или самомассаж проводится не ранее двух недель с начала появления мозговых симптомов. Врач назначает больному на 20—25 дней винкапан (винкатон) по 1 таблетке 3 раза в день.
Если лечение идет успешно (что зависит и от выполнения больным врачебных предписаний), то через 3—4 недели больному рекомендуются прогулки на свежем воздухе, но подскоки, прыжки, резкие наклоны и повороты головы, наклоны туловища, натуживания должны быть исключены.
В дальнейшем при выполнении физической работы ему необходимо пользоваться полужестким воротником. В любом положении (стоя, сидя, лежа) голова у него должна находиться по отношению к туловищу, как при стойке «смирно». В случае выполнения работы, требующей наклона головы, целесообразно прибегать к приспособлениям типа пюпитра или кульмана.
В домашних условиях следует заниматься 2—3 раза в день лечебной гимнастикой для мышц шеи и плечевого пояса.
При развитии синкопального синдрома больные очень боятся, чтобы от неосторожного движения у них не возникло обморочного состояния, и часто буквально «носят свою голову на руках». Однако им необходимо знать, что чем активнее они станут заниматься гимнастическими упражнениями, предназначенными для мышц шеи, тем увереннее можно считать, что приступы у них прекратятся.
Этой группе больных врачи предписывают прием папаверина по 1 таблетке 3 раза в день и ношение полужесткого воротника, но таким образом, чтобы при этом не было полной фиксации шеи, а лишь ограничение ее подвижности.
Спустя 10—12 дней после приступа проводится лечебная гимнастика. Она должна начинаться с ходьбы, вначале обычной, после с высоко поднятыми коленями и, наконец, на пятках и носках попеременно. Затем удерживая руки на поясе, больной делает круговые движения туловища вправо и влево, наклоны в медленном темпе (с отклонениями от вертикальной оси не более чем на 10°), а потом движения руками с дыхательными упражнениями. В лечебную гимнастику включаются также движения головы вперед, назад, вправо, влево, с остановкой в промежуточном положении и круговые движения в одну и другую стороны, но не более 3 раз.
Спустя 3—4 недели состояние больных улучшается, прекращаются обморочные явления. После этого можно заниматься упражнениями, которые предусматривают изометрическое напряжение (комплекс изометрических упражнений см. здесь).
Когда остеохондроз осложняется вестибулярными нарушениями, ведущим в клинических проявлениях которых является головокружение, врач предписывает больному прием беллоида или беллатаминала по одной таблетке 2 раза в день, а с 3—4-го дня обострения — лечебную гимнастику не менее чем 3—4 недели. Вначале она делается лежа на спине без подушки, затем производится массаж шеи и в последующем — гимнастика в положении сидя или стоя.
Больным назначается полужесткий воротник, который снимается лишь для проведения упражнений и на время сна. Можно рекомендовать следующий примерный комплекс лечебной гимнастики.
Комплекс упражнений при шейном остеохондрозе, осложненном вестибулярными нарушениями - см. здесь.
Задача №16 Альтернирующие синдромы при поражении варолиева моста (16)
(стр74)
Понтинные (мостовые) альтернирующие синдромы.
Синдром Мийяра–Гюблера возникает при поражении нижнего отдела моста, характеризуется периферическим поражением лицевого нерва на стороне очага, центральным параличом противоположных конечностей.
Синдром Бриссо–Сикара выявляется при раздражении клеток ядра лицевого нерва в виде сокращения мимических мышц на стороне очага и спастического гемипареза или гемиплегии противоположных конечностей. Синдром Фовилля характеризуется поражением лицевого и отводящего нервов (в сочетании с параличом взора) на стороне очага и гемиплегией, а иногда и гемианестезией (вследствие поражения медиальной петли) противоположных конечностей.
Синдром Раймона–Сестана характеризуется сочетанием пареза взора в сторону патологического очага, атаксии и хореоатетоза на той же стороне с гемипарезом и гемианестезией на противоположной стороне.
Задача №17 Альтернирующие синдромы при поражении продолговатого мозга. (17)
Бульбарные альтернирующие синдромы.
Синдром Джексона характеризуется периферическим поражением подъязычного нерва на стороне очага и гемиплегией или гемипарезом конечностей противоположной стороны.
Синдром Авеллиса включает поражение языкоглоточного и блуждающего нервов (паралич мягкого неба и голосовой связки на стороне очага с поперхиванием при еде, попаданием жидкой пищи в нос, дизартрией и дисфонией) и гемиплегию на противоположной стороне.
Синдром Бабинского–Нажотта проявляется мозжечковыми симптомами в виде гемиатаксии, гемиасинергии, латеропульсии (в результате поражения нижней мозжечковой ножки, оливоцеребеллярных волокон), миозом или синдромом Бернара–Горнера на стороне очага и гемиплегией и гемианестезией на противоположной стороне.
Синдром Шмидта включает паралич голосовых связок, мягкого неба, трапециевидной и грудино-ключично-сосцевидной мышц на стороне поражения (IX, Х и XI нервы), гемипарез противоположных конечностей.
Для синдрома Валленберга–Захарченко характерны симптомы на стороне очага: паралич мягкого неба и голосовой связки, анестезия зева и гортани, расстройство чувствительности на лице, синдром Бернара–Горнера, гемиатаксия при поражении мозжечковых путей и на противоположной стороне: гемиплегия, аналгезия и термоанестезия.
Задача 20
Эпидемический энцефалит. Этиология, эпидемиология, клиника острой и хронической стадии, диф.диагностика, лечение. (20)
(стр158)
Эпидемический летаргический энцефалит Экономо (син.: эпидемический энцефалит тип А, «сонная» болезнь) впервые был зарегистрирован в 1915 г. в войсках под Верденом и описан в 1917 г. австрийским невропатологом К. Экономо. Болезнь в те годы протекала в виде эпидемий, охвативших многие страны мира. В последующие годы заболевание проявлялось спорадически. В настоящее время заболевание в типичной форме почти не встречается.
Возбудитель эпидемического энцефалита не уточнен. Заболевание малоконтагиозно.
Клинически и патоморфологически эпидемический энцефалит можно разделить на две стадии: острую и хроническую. Острой стадии свойственны симптомы и явления воспалительного характера. Для хронической стадии характерны прогрессивно-дегенеративные процессы. Острая и хроническая стадии эпидемического энцефалита разделяются промежутком времени от нескольких месяцев до 5–10 лет.
Патоморфология. Для эпидемического энцефалита характерно поражение базальных ядер и ствола мозга. Страдают преимущественно клеточные элементы. При микроскопии обнаруживаются выраженные воспалительные изменения: периваскулярная инфильтрация мононуклеарами и плазматическими клетками в виде муфт, значительная пролиферация микроглии, иногда с образованием глиозных узелков. В хронической стадии наиболее выраженные изменения локализуются в черном веществе и бледном шаре. В этих образованиях отмечаются необратимые дистрофические изменения ганглиозных клеток. На месте погибших клеток формируются глиозные рубцы.
Клинические проявления. Классическая форма эпидемического энцефалита в острой стадии начинается с подъема температуры до 38–39 °С. Появляются умеренная головная боль, рвота, мышечные боли, чувство общей разбитости и другие симптомы, сопровождающие острые инфекционные заболевания. Возможны симптомы поражения верхних дыхательных путей. Лихорадочный период длится в среднем около 2 нед. В этот период появляется неврологическая симптоматика, которая может быть весьма разнообразной. На первом плане стоят патогномоничные для этого заболевания нарушения сна, выражающиеся в патологической сонливости. Больного можно разбудить, но он тут же опять засыпает, причем в любой позе и не подходящей для сна ситуации. Избыточный, непреодолимый сон может продолжаться в течение 2–3 нед, а иногда и больше. Несколько реже при эпидемическом энцефалите наблюдается патологическая бессонница, когда больной не может уснуть ни днем, ни ночью. Возможно извращение нормальной смены сна и бодрствования: больной спит днем и не засыпает ночью. Бессонница часто сменяет период патологической сонливости или предшествует ему.
Вторым характерным признаком острой стадии эпидемического энцефалита является поражение крупно– и мелкоклеточных ядер глазодвигательных, реже отводящих нервов.
Особенностью заболевания является то, что глазодвигательный нерв никогда не вовлекается в процесс целиком: нарушается функция отдельных мышц, иннервируемых этим нервом. У больных могут отмечаться птоз (одно– или двусторонний), диплопия, анизокория, паралич взора (чаще вертикальный), отсутствие реакции зрачков на конвергенцию и аккомодацию при живой реакции на свет (обратный синдром Аргайла Робертсона). Часты жалобы на нарушение зрения, обусловленное парезом аккомодации или диплопией.
Нарушения сна и глазодвигательные расстройства составляют классические проявления эпидемического энцефалита, описанные К.Экономо. Однако в острой стадии эпидемического энцефалита могут встречаться и другие неврологические проявления. Несколько реже, чем глазодвигательные нарушения, наблюдаются вестибулярные расстройства в виде головокружения, сопровождающегося тошнотой и рвотой. В неврологическом статусе нередко выявляются горизонтальный и ротаторный нистагм, головокружения, являющиеся следствием поражения ядер вестибулярного нерва. Часто имеются вегетативные симптомы: гиперсаливация, гипергидроз, гиперпродукция секрета сальных желез, лабильность вазомоторных реакций.
Экстрапирамидная симптоматика, характерная для хронической стадии эпидемического энцефалита, нередко отмечается и в острой стадии. Она может проявляться гиперкинезами (хореоатетоз, миоклонии, атетоз, блефароспазм. судорога взора), несколько реже –акинетико-ригидным синдромом (акинез, амимия, ригидность мышц, склонность к кататонии).
Описано возникновение таламического, мозжечкового и гидроцефального синдромов, а также гипоталамических нарушений. Острая стадия может сопровождаться выраженными психосенсорными расстройствами (изменение восприятия формы и окраски окружающих предметов, зрительные, обонятельные, слуховые галлюцинации). В тяжелых случаях эпидемического энцефалита возникают расстройства частоты и ритма дыхания, сердечно-сосудистой деятельности, миоклонии дыхательных мышц, гипертермия, нарушения сознания (кома). Возможен летальный исход вследствие сердечной и дыхательной недостаточности.
В современных условиях эпидемический энцефалит протекает атипично, в основном абортивно, симулируя острую респираторную инфекцию. На ее фоне могут возникать кратковременные расстройства сна (сонливость или бессонница), эпизоды диплопии, вегетативная дисфункция, гиперкинезы (тики в мышцах лица и шеи), нерезко выраженные преходящие глазодвигательные нарушения. Выделяют как самостоятельные вестибулярную, нарколептическую, эпилептиформную формы, эпидемическую икоту эпизодически возникающая в течение нескольких дней миоклоническая судорога мышц диафрагмы).
В цереброспинальной жидкости в острой стадии эпидемического энцефалита у большинства больных отмечаются плеоцитоз (в основном лимфоцитарный) – 40 клеток в 1 мкл, небольшое увеличение содержания белка и глюкозы (гликорахия) – до 0,5–1 г/л. В крови обнаруживаются лейкоцитоз с увеличением числа лимфоцитов и эозинофилов, увеличение СОЭ. На ЭЭГ выявляются генерализованные изменения, выражена медленная активность.
Основное клиническое проявление хронической стадии эпидемического энцефалита –синдром паркинсонизма. Характерны бедность и замедленность движений, амимия, монотонная, невнятная, маловыразительная речь, про-, латеро– и ретропульсия, склонность к сохранению приданной позы, выпадение содружественных, индивидуализирующих моторику движений (ахейрокинез), парадоксальные кинезии. Отмечаются потеря интереса к окружающему, замедленность психических процессов, назойливость. В этих двигательных расстройствах значительную роль играют нарушения тонуса, который обычно диффузно повышен по пластическому типу (экстрапирамидная ригидность) как в сгибателях, так и в разгибателях, отмечается феномен «зубчатого колеса». Олиго– и брадикинезия сочетаются с характерным ритмическим гиперкинезом в виде мелкоразмашистого тремора в руках (по типу «счета монет»), Гиперкинезы в хронической стадии эпидемического энцефалита могут проявляться также блефароспазмом, судорогой взора (окулогирные кризы). Типичны для паркинсонизма секреторные и вазомоторные нарушения (гиперсаливация, сальность кожи, гипергидроз).
В хронической стадии эпидемического энцефалита наряду с синдромом паркинсонизма могут развиваться эндокринные расстройства в виде адипозогенитальной дистрофии, инфантилизма, нарушения менструального цикла, ожирения или кахексии, гипертиреоидизма, несахарного диабета. Обычно появляются и нарастают изменения характера, эмоционально-волевой сферы. Особенно выражены изменения психики у детей (повышенный эротизм, агрессивность, антисоциальное поведение, болезненная педантичность, вечерние приступы психомоторного возбуждения). Редко в хронической стадии встречаются эпилептиформный синдром, приступы патологического сна (нарколепсия).
Течение и прогноз. Острая стадия эпидемического энцефалита может длиться от 2–4 дней до 4 мес, иногда заканчивается полным выздоровлением. Летальный исход наблюдается в 30 % случаев. У 35–50 % больных острая стадия переходит в хроническую либо сразу, либо через
различные промежутки времени. Нередко симптомы, свойственные хронической стадии,
возникают без предшествующей четко выраженной острой стадии. К остаточным симптомам и
синдромам после перенесенной острой стадии эпидемического энцефалита относятся головные
боли, упорная бессонница, извращение ритма сна, астеноневротический синдром, депрессия,
недостаточность конвергенции, легкий птоз. У детей часто остаются гипоталамические
нарушения (эндокринно-обменные расстройства), изменения психики и характера, снижение
интеллекта.
Течение эпидемического энцефалита в хронической стадии длительное,
прогрессирующее. Симптомы паркинсонизма постепенно нарастают, хотя на какое-то время
состояние может стабилизироваться. Прогноз в отношении выздоровления плохой. Смерть
обычно наступает от интеркуррентных заболеваний или истощения.
Диагностика. Диагноз эпидемического энцефалита в острой стадии достаточно труден и
ставится нечасто. Основанием для постановки диагноза служат различные формы нарушения
сна в сочетании с психосенсорными расстройствами и симптомами ядерного поражения
глазодвигательных нервов. Особенно важно появление этих симптомов на фоне повышения
температуры и неясного инфекционного заболевания.
Дифференцировать острую стадию эпидемического энцефалита следует от серозного
менингита, при котором обычно выражены ригидность шейных мышц, симптом Кернига и
имеется значительный плеоиитоз в цереброспинальной жидкости.
Диагностика хронической стадии эпидемического энцефалита менее затруднительна.
Диагноз основывается на наличии характерного синдрома паркинсонизма, эндокринных
расстройств центрального генеза, изменений психики, прогрессирующего характера этих
нарушений, особенно в сочетании с некоторыми остаточными явлениями острой стадии (птоз,
недостаточность конвергенции и аккомодации). Однако синдром паркинсонизма и
гипоталамические нарушения могут развиваться после травмы и при других процессах,
локализующихся в подкорковых образованиях (опухоль, болезнь Паркинсона). В этих случаях
для диагностики имеют большое значение данные анамнеза: выраженные проявления острого
периода или стертые эпизодические симптомы острой стадии на фоне повышения температуры
и других признаков неясного инфекционного заболевания.
Задача 18,25 Синдромы поражения при нарушениях мозгового кровообращения в бассейне средней мозговой артерии. (18,25)
При нарушении кровообращения в бассейне средней мозговой артерии наблюдаются следующие симптомы:
контралатеральная очагу гемиплегия (равномерная при поражении глубоких ветвей a. cerebri media и с преимущественным парезом мышц лица и руки при закупорке корковых ветвей);
контралатеральная очаговая гемианестезия;
поворот головы и взора в сторону очага (поражение адверснвного поля);
моторная афазия (центр Брока лобной доли), сенсорная афазия (центр Вернике височной доли) или тотальное нарушение речи;
двусторонняя апраксия (при поражении нижнего полюса левой теменной доли);
нарушение стереогноза анозогнозия, нарушение схемы тела (верхние отделы теменной доли);
контралатеральная гемианопсия (пучок Грациоле в толще височной доли).
либо
Средняя мозговая артерия
Средняя мозговая артерия является самой крупной из мозговых артерий; она обеспечивает кровью обширные отделы мозга. Различают следующие ветви средней мозговой артерии: а) глубокие ветви (наиболее крупные из них a. putamino-capsulo-caudata, a. lenticulo-striator или a. haemorrhagica), которые отходят от начальной части ствола средней мозговой артерии и питают значительную часть подкорковых узлов и внутренней капсулы; б) корково-подкорковые ветви: передняя височная артерия, отходящая от начальной части ствола средней мозговой артерии и питающая большую часть височной области; восходящие ветви, отходящие от общего ствола: орбито-фронтальная, прероландова, роландова, передняя теменная артерии; задняя теменная, задняя височная и угловая артерии.
Бассейн средней мозговой артерии является областью, в которой инфаркт мозга развивается особенно часто. Это объясняется тем, что средняя мозговая артерия больше, чем другие артерии мозга, подвержена атеросклеротическим изменениям, приводящим к сужению ее просвета, нередко осложняющемуся тромбозом. Кроме того, в бассейне средней мозговой артерии чаще, чем в бассейне других мозговыx артерий, наблюдаются эмболии, как кардиогенные, так и артерио-артериальные. Нередко инфаркт мозга возникает вследствие окклюзирующего процесса в сонной артерии при отсутствии выраженной патологии самой средней мозговой артерии.
Клинические синдромы, развивающиеся при закупорке и сужении средней мозговой артерии, связаны с размером инфаркта и его локализацией, что в свою очередь зависит от уровня окклюзирующего процесса и от эффективности коллатерального кровообращения.
При поражении ствола средней мозговой артерии до отхождения глубоких ветвей может страдать весь ее бассейн (тотальный инфаркт), при поражении ствола средней мозговой артерии после отхождения глубоких ветвей страдает лишь бассейн корково-подкорковых ветвей (обширный корково-подкорковый инфаркт).
Тотальный инфаркт в бассейне средней мозговой артерии охватывает задние отделы 1, 2, 3-й лобных извилин, нижние две трети — прецентральной и постцентральной извилины, оперкулярную область, значительную часть теменной и височной области, островок, полуовальный центр, внутреннюю капсулу (частично переднее бедро, колено, передние отделы заднего бедра), подкорковые узлы и часть зрительного бугра. Бассейн задних ветвей средней мозговой артерии страдает обычно лишь при сопутствующем поражении вертебрально-базилярной системы или задней мозговой артерии.
Клинический синдром при тотальном инфаркте в бассейне средней мозговой артерии складывается из контралатеральной гемиплегии, гемианестезии и гемианопсии. При левополушарных инфарктах возникает афазия (смешанного типа или тотальная), при правополушарных — анозогнозия. Если бассейн задних корково-подкорковых ветвей средней мозговой артерии не страдает, то гемианопсия отсутствует, нарушения чувствительности менее глубоки, речь нарушена обычно по типу моторной афазии. При инфаркте в бассейне глубоких ветвей наблюдается спастическая гемиплегия, непостоянно — нарушение чувствительности, при очагах в левом полушарии — кратковременная моторная афазия. При обширном корково-подкорковом инфаркте в бассейне средней мозговой артерии отмечаются гемиплегия или гемипарез с преимущественным поражением функции руки, нарушение всех видов чувствительности, гемианопсия, при левополушарных очагах — афазия смешанного типа или тотальная, нарушение счета, письма, чтения, апраксия. При правополушарных очагах в острый период инсульта часто имеет место анозогнозия и аутотопагпозия.
Инфаркт в бассейне общего ствола восходящих ветвей средней мозговой артерии сопровождается гемиплегией или гемипарезом с преимущественным нарушением функции руки, гемигипестезией кортикального типа, при левополушарных очагах — моторной афазией.
Инфаркт в бассейне задних ветвей средней мозговой артерии проявляется так называемым теменно-височно-угловым синдромом, включающим гемианопсию (половинную или нижнеквадрантную) и гемигипестезию с астереогнозом; в связи с нарушением чувствительности, особенно глубокой, может иметь место так называемый афферентный парез конечностей. При левополушарных очагах, помимо этих симптомов, отмечаются сенсорная и амнестическая афазия, апраксия, акалькулия, аграфия и пальцевая агнозия. При правополушарных очагах могут иметь место расстройства схемы тела.
Инфаркты в бассейне отдельных ветвей средней мозговой артерии протекают с более ограниченной симптоматикой. При инфаркте в бассейне прероландовой артерии наблюдается паралич преимущественно нижней части лица, языка и жевательной мускулатуры; при левосторонних очагах возникает моторная афазия. При двусторонних очагах в этой области развивается псевдобульбарный синдром с нарушением артикуляции, глотания и фонации.
При инфаркте в бассейне роландовой артерии наблюдается гемиплегия или гемипарез с преобладанием пареза в руке (без афазии). При инфаркте в бассейне задней теменной артерии отмечается гемигипестезия или гемианестезия на все виды чувствительности, порой с «афферентным» парезом. Этот синдром называют «псевдоталамическим», однако при нем отсутствуют боли, столь характерные для поражения зрительного бугра.
Передняя ворсинчатая артерия принимает участие в кровоснабжении задних двух третей заднего бедра, а иногда и ретролентикулярной части внутренней капсулы, хвостатого ядра, внутренних сегментов бледного шара, боковой стенки нижнего рога бокового желудочка. Наблюдающийся при инфаркте в бассейне этой артерии клинический синдром включает гемиплегию, гемианестезию, иногда гемианопсию, вазомоторные нарушения в области парализованных конечностей. Афазия (в отличие от инфаркта в бассейне средней мозговой артерии) отсутствует.
СИНДРОМ БРОУН – СЕКАРА (ЛАТЕРАЛЬНАЯ ГЕМИСЕКЦИЯ СПИННОГО МОЗГА)
Синдром половинного поражения спинного мозга возникает при его ранениях, экстрамедуллярных опухолях и ишемии вследствие нарушения кровообращения по передней бороздчатой артерии (ветвь передней спинномозговой артерии). Эта артерия снабжает кровью почти всю боковую половину поперечника спинного мозга, за исключением задних канатиков, поэтому в данном случае при ишемии синдром Броун – Секара будет неполный, так как будут отсутствовать проводниковые расстройства эпикритической чувствительности на стороне поражения.
Ведущими клиническими признаками синдрома Броун-Секара являются:
1. Спастический (центральный) паралич (парез) на ипсилатеральной стороне (стороне поражения) ниже уровня повреждения в результате прерывания нисходящего кортикоспинального тракта, который уже совершил переход на противоположную сторону на уровне перехода продолговатого мозга в спинной мозг.
2. Вялый (периферический) паралич или парез в миотоме на ипсилатеральной стороне вследствие разрушения иннервирующих его периферических мотонейронов.
3. Выпадение глубоких видов чувствительности (чувства осязания, прикосновения, давления, вибрации, массы тела, положения и движения) на стороне поражения, что проявляется симптомами заднестолбовой сенситивной атаксии (см. выше), за счет поражения одного заднего канатика (лемнисковой системы). Симптоматика возникает ипсилатерально, так как пучки Голля и Бурдаха на уровне спинного мозга проводят афферентные импульсы своей стороны, а переход их волокон на противоположную сторону происходит только по выходу из собственных ядер ствола мозга в межоливарном слое.
4. Утрата болевой и температурной чувствительности по проводниковому типу на контрлатеральной стороне вследствие поражения нео-спино-таламического тракта, причем большее значение имеет поражение бокового спинно-таламического тракта. Контрлатеральность локализации процесса связана с тем, что аксоны вторых нейронов бокового спинно-таламического пути переходят на противоположную сторону спинного мозга через переднюю серую спайку и вступают в боковые столбы спинного мозга противоположной стороны. Необходимо отметить тот факт, что волокна проходят не строго горизонтально, а косо и вверх. Таким образом, переход осуществляется на 1–2 сегмента выше, что приводит к "перекрытию" сегментов. Это необходимо учитывать при определении уровня поражения спинного мозга. Так, при определении горизонтального уровня поражения чувствительности в зоне определенного дерматома необходимо сопоставить его с сегментом спинного мозга и "подняться" на 1–2 сегмента, а на уровне грудных – на 3 сегмента выше. При экстрамедуллярном характере процесса, необходимо учитывать закон "эксцентрического расположения проводников": вновь вступающие проводники оттесняют ранее вступившие кнаружи. Таким образом, проводники от нижних конечностей располагаются латерально, а от верхних – медиально. Поэтому при экстрамедуллярном характере процесса с учетом соматотопического представительства в ходе волокон спинно-таламического тракта имеет место "восходящий" тип нарушения чувствительности (от дистальных отделов ног и выше с наличием горизонтального уровня поражения).
5. Расстройство всех видов чувствительности по сегментарному типу на стороне поражения, если повреждено два сегмента и более.
6. Вегетативные (сосудисто-трофические) нарушения выявляются на стороне поражения и в зоне соответствующих сегментов.
7. Отсутствие расстройств функций мочеиспускания и дефекации, так как произвольные сфинктеры органов малого таза имеют двустороннюю корковую иннервацию (в составе переднего кортико-мышечного пути).
Примеры синдрома Броун – Секара в зависимости от уровня поражения спинного мозга:
1. Уровень СI–СII: центральный альтернирующий паралич (в нижней конечности – контралатерально, в верхней конечности – ипсилатерально); снижение температурной и болевой чувствительности на лице по "луковичному" типу на ипсилатеральной стороне – поражение ядра спинномозгового пути V пары ЧМН; симптом Бернара – Горнера (птоз, миоз, энофтальм) – поражение проводников, идущих от коры головного мозга и под бугорной области к клеткам боковых рогов спинного мозга на уровне СVIII–ТI (centrum ciliospinale); выпадение глубокой чувствительности на ипсилатеральной стороне при поражении задних канатиков и заднестолбовая атаксия на стороне очага; выпадение болевой и температурной чувствительности по диссоциированному проводниковому типу на противоположной половине туловища и конечностях. Данный синдром относится к экстракраниальным альтернирующим (перекрестным) синдромам – так называемый суббульбарный синдром Опальского.
2. Уровень СIII–СIV: спастическая гемиплегия на ипсилатеральной стороне (верхняя и нижняя конечность на стороне поражения) за счет поражения кортикоспинального пути; вялый паралич мышц диафрагмы на стороне поражения за счет повреждения периферических мотонейронов на уровне СIII–СIV, дающих начало диафрагмальному нерву; выпадение глубокой чувствительности на стороне поражения по "геми-" – типу, так как страдают задние канатики; утрата болевой и температурной чувствительности на противоположной стороне по "геми-" – типу, так как страдает боковой спинно-таламический путь, перекрещивающийся на уровне сегментов спинного мозга; выпадение всех видов чувствительности по сегментарному типу в зоне данного дерматома на стороне поражения; возможно появление синдрома Бернара – Горнера на стороне поражения.
3. Уровень СV–ТI: гемиплегия ипсилатерально (в руке – по периферическому типу из-за поражения соответствующих миотомов, в ноге – по спастическому), выпадение глубоких видов чувствительности на стороне поражения по проводниковому типу; контралатерально – утрата поверхностных видов чувствительности по "геми-" – типу начиная с дерматома ТII–ТIII; сегментарный тип чувствительных нарушений на ипсилатеральной стороне (всех видов); синдром Бернара – Горнера на стороне поражения при поражении цилиоспинального центра; преобладание тонуса парасимпатической нервной системы, приводящее к повышению температуры кожи лица, шеи, верхней конечности.
4. Уровень ТIV–ТХII: спастическая моноплегия (нижняя конечность) на ипсилатеральной стороне; выпадение или снижение кремастерного, подошвенного, брюшных (верхнего, среднего и нижнего) рефлексов на стороне поражения (устранение активирующих влияний коры головного мозга на поверхностные рефлексы за счет поражения кортикоспинального пути); вялый паралич по сегментарному типу в соответствующих миотомах; выпадение глубокой чувствительности на стороне поражения по проводниковому типу с верхней границей по дерматому ТIV–ТХII (выпадение кинестетического чувства на туловище); контралатерально – диссоциированная проводниковая анестезия (утрата протопатической чувствительности) с верхней границей на дерматоме ТVII–(LI–LII); утрата всех видов чувствительности по сегментарному типу в соответствующих дерматомах; вегетативные нарушения на стороне поражения по сегментарному типу (рис. 6).
5. Уровень LI–LV и SI-SII: периферический паралич по "моно-" – типу в ноге на стороне поражения (повреждение периферических мотонейронов); выпадение глубоких видов чувствительности в ноге на ипсилатеральной стороне за счет поражения заднего канатика; контралатерально – утрата поверхностной чувствительности с верхней границей на дерматоме SIII–SIV (промежность); выпадение всех видов чувствительности по сегментарному типу на ипсилатеральной стороне; вегетативные расстройства на стороне поражения.
6. Ишемический синдром Броун – Секара (нарушение спинального кровообращения по ишемическому типу в сулько-коммисуральной артерии, снабжающей одну половину спинного мозга, за исключением верхушки заднего рога и заднего канатика на той же стороне): паралич на стороне поражения ("моно-" или "геми-", центральный или периферический – зависит от уровня поражения), а также в зоне соответствующего миотома; контралатерально – выпадение протопатической чувствительности по диссоциированному, проводниковому типу с верхней границей на 1 2 сегмента ниже, чем уровень поражения сегментов спинного мозга; утрата поверхностных видов чувствительности по сегментарному типу в соответствующих дерматомах – ипсилатерально; вегетативные расстройства на стороне поражения.
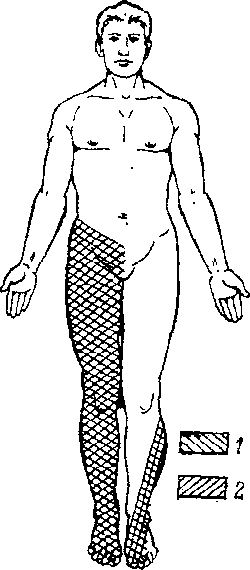
Рис. 6. Схема расстройства поверхностной чувствительности у больного с синдромом Броун – Секара с верхней границей DXI – болевая (1) и температурная (2) анестезия.
7. Существует инвертированный синдром Броун – Секара, развитие которого связано с дистрофическим процессом на уровне поясничного отдела позвоночника – остеохондрозом (развитием грыжи межпозвоночного диска) и сдавлением крупной корешковой вены. Как следствие, развивается дискогенно-венозная миелорадикулоишемия, приводящая к двусторонним мелкоочаговым поражениям спинного мозга. Клинически это проявляется спастической моноплегией нижней конечности и вялым параличом в соответствующем миотоме ипсилатерально, а также диссоциированным двусторонним расстройством поверхностной чувствительности по сегментарно-проводниковому типу.
Задача №19 Этиология, патогенез, основные признаки внутричерепной гипертензии (19)
Полость черепа имеет постоянный объём, соответственно сумма объёмов её элементов постоянна:
Vткани мозга + Vликвора + Vкрови = Const
Vткани мозга = Vвнутриклеточной среды + Vвнеклеточной среды
При увеличении объёма любого из вышеуказанных элементов возникнет повышение давления в полости черепа.
Объективными признаками внутричерепной гипертензии являются отёк сосков зрительных нервов, повышение давления цереброспинальной жидкости, типичные рентгенологические изменения костей черепа. Следует учитывать, что эти признаки появляются не сразу, а по истечении длительного времени (кроме повышения давления цереброспинальной жидкости).
При значительном повышении внутричерепного давления возможны расстройство сознания, судорожные припадки, висцерально-вегетативные изменения. При дислокации и вклинении стволовых структур мозга возникают брадикардия, нарушение дыхания, снижается или пропадает реакция зрачков на свет, повышается системное артериальное давление.
Задача №20
УЗДГ, ее диагностическое значение. (20)
Метод ультразвуковой допплерографии (УЗДГ) основан на эффекте Допплера, который
состоит в уменьшении частоты ультразвука, отражаемого от движущейся среды, в том числе от
движущихся эритроцитов крови. Сдвиг частоты (допплеровская частота) пропорционален
скорости движения крови в сосудах и углу между осью сосуда и датчика. УЗДГ позволяет
чрескожно производить измерение линейной скорости кровотока и его направления в
поверхностно расположенных сосудах, в том числе и экстракраниальных отделах сонных и
позвоночных артерий. Наибольшее значение при исследовании сонных артерий имеет
изменение скорости и направления кровотока в конечной ветви глазной артерии (из системы
внутренней сонной артерии) – надблоковой артерии в медиальном углу глазницы
(допплеровский офтальмический анастомоз), где она анастомозирует с конечными ветвями
(угловая артерия, тыльная артерия носа) наружной сонной артерии. Для определения путей
коллатерального кровообращения применяют тесты компрессии общих сонных и ветвей
наружных сонных артерий, доступных компрессии.
Дуплексное сканирование включает в себя возможность получения ультразвукового
изображения стенки и просвета сосуда в серой шкале либо в режиме цветового допплеровского
картирования. Дуплексное сканирование используется для оценки состояния сонных,
позвоночных, подключичных артерий и плечеголовного ствола в экстракраниальном отделе, а
также структур головного мозга и сосудов артериального (виллизиева) круга большого мозга.
Несомненна диагностическая ценность метода для выявления окклюзии артерий
экстракраниального отдела мозга (от небольших изменений до полной окклюзии), для изучения
морфологических особенностей атеросклеротической бляшки, для оценки способности
магистральных артерий участвовать в кровоснабжении мозга.
Дуплексное сканирование информативно при диагностике атеросклероза,
неспецифического аортоартериита, деформаций и аневризм, ангиодисплазии, а также
экстравазальной компрессии артерий различной этиологии.
На основании данных ультразвукового изображения артерий и спектра допплеровского сдвига частот данная методика неинвазивно позволяет диагностировать наличие, локализацию,
степень поражения, распространенность процесса в артериях, участвующих в кровоснабжении
головного мозга.
Задача №21,24
Эхоэнцефалография, ее диагностическое значение. (21,24)
На эхоэнцефалограмме первый импульс – начальный комплекс – представляет собой
возбуждающий генераторный импульс в сочетании с сигналами, отраженными от прилегающих
к ультразвуковому зонду кожно-костных покровов головы. В центре располагается сигнал,
отраженный от срединных структур головного мозга, расположенных в сагиттальной
плоскости: III желудочек, шишковидная железа, прозрачная перегородка, большой
серповидный отросток. Этот сигнал носит название «М-эхо» . Последний импульс на
эхоэнцефалограмме является отражением ультразвукового сигнала от костно-кожных покровов
противоположной стороны головы и называется конечным комплексом. Между импульсом
начального комплекса и М-эхо располагаются импульсы, отраженные от других структур
мозга, через которые проходят ультразвуковые волны в процессе исследования.
В норме структуры, образующие М-эхо, расположены строго в сагиттальной плоскости и
находятся на одинаковом расстоянии от симметричных точек правой и левой сторон головы,
поэтому на эхоэнцефалограмме при отсутствии патологии М-эхо равно отстоит от начального
комплекса при исследовании как правого, так и левого полушария большого мозга.
Отклонение срединного М-эха более чем на 2 мм в одну из сторон должно
рассматриваться как патология. Наиболее информативным показателем объемного поражения
полушария большого мозга следует считать смещение срединного М-эха в сторону здорового
полушария. Появление на эхоэнцефалограмме большого числа отраженных сигналов между
начальным комплексом и М-эхо указывает на наличие отека головного мозга. Если сигнал
срединного М-эха состоит из двух импульсов или имеет зазубренные вершины и широкое
основание, это говорит о расширении III желудочка мозга. Различное число эхосигналов левого
и правого полушарий мозга рассматривается как ультразвуковая межполушарная асимметрия.
Задача №22
Острый рассеянный энцефаломиелит (этиология, клиника, течение, диф. диагностика, лечение) (22)
Стр200
Острый рассеянный энцефаломиелит
Острый рассеянный энцефаломиелит (ОРЭМ) – острое воспалительное заболевание
центральной нервной системы, характеризующееся остро развивающимся диссеминированным 201
демиелинизирующим поражением головного и спинного мозга, в патогенезе которого большое
значение имеют аутоиммунные механизмы.
Этиология. Как и при рассеянном склерозе, в основе ОРЭМ лежат аутоиммунные реакции
на различные антигены миелина. Эти реакции развиваются у предрасположенных лиц, но в
отличие от рассеянного склероза ограничиваются одним обострением, т.е. не имеют
хронического течения. Триггером аутоиммунных реакций, по-видимому, является какой-либо
известный вирус или вирус с пока еще неизвестными свойствами. Нельзя исключить и
сосудисто-воспалительные, токсические факторы, под воздействием которых может
развиваться вторичная демиелинизация. В целом ОРЭМ нельзя ни патоморфологически, ни
клинически отличить от дебюта рассеянного склероза. Некоторые случаи ОРЭМ очень близки к
поствакцинальным и постинфекционным энцефалитам.
Патоморфология. Основу патологического процесса составляют периваскулярные
множественные очаги демиелинизации, очаговая сосудисто-воспалительная реакция с участием
микроглии. Строение очагов такое же, как и при рассеянном склерозе, но воспалительные
изменения, отек выражены в большей степени, чем реактивная пролиферация астроглии.
Меньше поражаются олигодендроциты. Локализация процесса разнообразна; поражается
преимущественно белое вещество полушарий, мозгового ствола, спинного мозга. Могут
выявляться изменения в корешках и периферических нервах по типу периаксиального
демиелинизирующего процесса.
Клинические проявления. Заболевание начинается остро, часто имитируя острую
респираторную инфекцию. Появляются головная боль, недомогание, подъем температуры
(иногда значительный), озноб, психомоторное возбуждение, парестезии. Могут быть выражены
общемозговые симптомы. Обычно имеются умеренные менингеальные знаки. На их фоне через
2–3 дня появляются очаговые симптомы. Очаговая неврологическая симптоматика при остром
энцефаломиелите разнообразна вследствие рассеянного множественного поражения полушарий
и ствола большого мозга, а также спинного мозга. В некоторых случаях доминируют симптомы
поражения того или иного отдела ЦНС. Спинальная симптоматика проявляется пара– и
тетрапарезами, обычно центрального характера, однако иногда наблюдаются явления
периферического пареза. Часто развивается гемипарез, возникают расстройства
чувствительности по проводниковому типу и нарушения функций тазовых органов. Возможен
синдром Броун-Секара. Преимущественно стволовая локализация проявляется поражением
черепных нервов (IX, X, XII пары), а также нередко отводящего и лицевого нервов. В процесс
вовлекаются и зрительные нервы, появляются симптомы ретробульбарного неврита.
Характерны мозжечковые расстройства в виде нистагма, статической и динамической атаксии.
В цереброспинальной жидкости при остром рассеянном энцефаломиелите
обнаруживаются небольшое увеличение содержания белка, плеоцитоз лимфоцитарного
характера (от 20 до 100 клеток в 1 мкл). В остром периоде заболевания в крови отмечаются
умеренный лейкоцитоз, увеличение СОЭ.
Лечение. Препаратами выбора остаются пульс-дозы кортикостероидов и препараты
АКТГ, которые вводят внутривенно или внутримышечно. Назначаются антиагреганты,
ангиопротекторы, в некоторых случаях эффективны сеансы плазмафереза. Для восстановления
пораженных функций проводятся активная метаболическая терапия (ноотропы, церебролизин,
аминокислоты, витамины), симптоматическая терапия. В подостром периоде возможны
активная нейрореабилитация с привлечением методов лечебной физкультуры.
Прогноз. Рассеянный энцефаломиелит протекает по типу острого заболевания с быстрым
нарастанием симптомов и дальнейшим их регрессом. В некоторых случаях заболевание
развивается подостро в течение нескольких недель. Прогноз благоприятный. Обычно наступает
полное выздоровление, однако иногда остаются парезы, расстройства чувствительности,
снижение зрения. Возможно и тяжелое течение острого рассеянного энцефаломиелита с
быстрым нарушением сознания, выраженными бульбарными расстройствами и летальным
исходом.
