
9 Рак пищевода
РАК ПИЩЕВОДА
Рак пищевода (РП) составляет 2-3 % всех злокачественных опухолей. Среди опухолей желудочно-кишечного тракта РП занимает по частоте третье место после рака желудка и толстой кишки. В структуре онкологической заболеваемости и смертности РП занимает соответственно, у мужчин 7 и 4 место, а у женщин – 14 и 7 место. Средний возраст заболевших РП – 60-63 года. Заболеваемость РП в разных регионах варьирует в широких пределах. Наиболее высокие показатели отмечены в некоторых районах Северного Ирана и Китая (150-160 случаев на 100 тыс. населения), Туркменистане (42 на 100 тыс.), Казахстане (19,2 на 100 тыс.), США (штат Коннектикут – 15 на 100 тыс. населения). В большинстве стран Европы заболеваемость РП составляет 5-10 на 100 тыс. населения. В Белоруссии наблюдается 3,3-3,9 случаев РП на 100 тыс. населения [6].
Диагностика.
Диагностика РП направлена на решение следующих задач:
установление локализации,
определение местной распространенности опухолевого процесса,
выявление отдаленных метастазов,
оценку функционального состояния органов и систем.
Современная лучевая диагностика рака пищевода [3, 5, 14] основывается на применении следующих методов:
рентгеноскопия,
рентгенография,
компьютерная томография,
магнитно-резонансная томография,
ультразвуковое исследование,
эндоскопическое ультразвуковое исследование.
Основным методом лучевой диагностики рака пищевода является рентгеноскопия.
Цель исследования:
Выявить признаки злокачественного поражения пищевода.
Указать локализацию, размеры и местную распространенность патологического процесса.
Определить форму опухолевого роста.
Исключить наличие осложнений (перфорация, свищ).
Выявить и оценить степень функциональных нарушений пищевода и желудка (с учетом возможной эзофагогастропластики).
Методика исследования заключается в изучении контрастированного пищевода при многоосевом, полипозиционном положении пациента с применением медикаментозных и функциональных проб с обязательным рентгенографическим циклом в оптимальных проекциях. В качестве контрастного вещества наиболее часто используется различной консистенции водная взвесь сульфата бария, реже – водорастворимое контрастное вещество (верографин). Эффективным является метод первичного двойного контрастирования, когда контрастирование проводится жидким и газообразным веществом (газ можно получить путем применения газообразующей смеси – раствора лимонной кислоты и пищевой соды).
Одним из основных рентгенологических симптомов рака пищевода является – дефект наполнения в тени контрастного вещества. При экзофитных формах роста опухоли дефект наполнения вдается в просвет органа, неравномерно суживая его. Полиповидный рак дает дефект наполнения с четким бугристым контуром, блюдцеобразная опухоль – дефект наполнения с валикообразными краями в центе которого определяется депо контрастного вещества. Эндофитная опухоль обусловливает плоский дефект наполнения и ведет к постепенному сужению просвета пищевода, часто циркулярному. На ранней стадии развития эндофитного рака его можно обнаружить в первую очередь по неровному контуру пищевода на ограниченном участке. Как экзофитная, так и эндофитная формы рака инфильтируют и разрушают складки слизистой оболочки и превращают стенку пищевода в плотную неподвижную площадку, лишенную перистальтики. Как правило, опухолевой инфильтрат вызывает нарушение проходимости пищевода с образованием супрастенотического расширения.
Рентгеновская компьютерная томография (КТ), магнитно-резонансная томография дают возможность:
Оценить размеры опухоли в горизонтальной плоскости.
Выявить переход опухоли на окружающие структуры.
Обнаружить регионарные и отдаленные метастазы.
Ультразвуковое исследование позволяет выявить метастазы в забрюшинных лимфоузлах, паренхиматозных органах брюшной полости и забрюшинного пространства (печень, почки, надпочечник).
Эндоскопическая диагностика.
Фиброэзофагоскопия позволяет визуально оценить слизистую оболочку пищевода и характер опухолевого роста, с гистологической и цитологической верификацией процесса.
Фибробронхоскопия используется для определения степени инфильтрации опухолью трахеи и бронхов, выявления (и, возможно, санации) сопутствующей патологии (гнойный эндобронхит, синхронный центральный рак легкого и т. д.).
Стадирование рака пищевода.
(Международный противораковый союз, ТNM-классификация, 5-е издание, 1997 г.)
В пищеводе выделяют шейный и грудной отделы. Последний включает верхнегрудную, среднегрудную и нижнегрудную части (рис. 1).
Т - первичная опухоль
Тх - недостаточно данных для оценки первичной опухоли.
Т0 - первичная опухоль не определяется.
Тis - преинвазивная карцинома.
Т1 - инфильтрация стенки пищевода до подслизистого слоя.
Т2 - инфильтрация мышечного слоя стенки пищевода.
Т3 - инфильтрация стенки пищевода, включая адвентицию.
Т4 - распространение на соседние структуры.
N - регионарные лимфатические узлы
(регионарными л/у для шейного отдела пищевода являются л/у шеи, включая надключичные, для грудного отдела – л/у средостения и перигастральные, исключая чревные л/у)
Nх - недостаточно данных для оценки регионарных лимфоузлов.
N0 - нет признаков метастатического поражения регионарных лимфоузлов.
N1 - поражение регионарных лимфоузлов метастазами.
М - отдалённые метастазы
Мх - недостаточно данных для определения отдалённых метастазов.
М0 - нет признаков отдалённых метастазов.
М1 - имеются отдалённые метастазы.
Для опухолей нижнегрудного отдела пищевода:
М1а – метастазы в нерегионарных брюшных лимфатических узлах
М1b – другие отдаленные метастазы
Для опухолей верхнегрудного отдела пищевода:
М1а – метастазы в шейных лимфатических узлах
М1b – другие отдаленные метастазы
Для опухолей среднего отдела пищевода:
М1а – не применяется
М1b – метастазы в нерегионарных лимфатических узлах и другие отдаленные метастазы
Группировка по стадиям
Стадия 0 |
Тis |
N0 |
М0 |
Стадия I |
Т1 |
N0 |
М0 |
Стадия IIА |
Т2 |
N0 |
М0 |
Т3 |
N0 |
М0 |
|
Стадия IIБ |
Т1 |
N1 |
М0 |
Т2 |
N1 |
М0 |
|
Стадия III |
Т3 |
N1 |
М0 |
Т4 |
Любая N |
М0 |
|
Стадия IVА |
Любая Т |
Любая N |
M1a |
Стадия IVБ |
Любая Т |
Любая N |
M1b |
Рис. 1. Анатомические
отделы пищевода
Шейный отдел
Верхне-грудная
часть
Средне-грудная
часть
Нижне-грудная
часть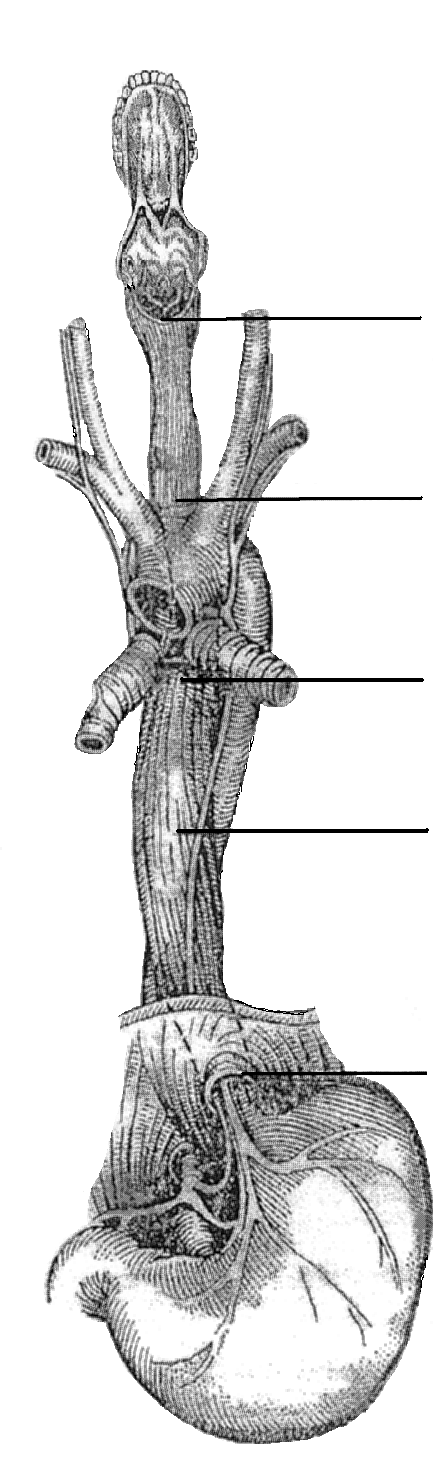
СХЕМА МЕТОДОВ ЛЕЧЕНИЯ РАКА ПИЩЕВОДА
Стадия TNM |
Шейный отдел |
Грудной отдел |
||
Верхнегрудная часть пищевода (трахеально-аортальный сегмент) |
Среднегрудная часть (бронхиальный и проксимальная часть ретроперикардиального сегмента)
|
Нижнегрудная часть (дистальная часть ретроперикардиального сегмента – диафрагмальный и абдоминальный сегмент)
|
||
T1N0M0 |
Радикальная операция |
Радикальная операция |
Радикальная операция |
Радикальная операция |
T2N0M0 |
Предоперационная ЛТ и радикальная операция |
Предоперационная ЛТ и радикальная операция |
Радикальная операция |
Радикальная операция |
T2N1M0 |
Комплексное лечение (радикальная операция с пред- и послеоперационной ЛТ, адъювантная ПХТ) |
Комплексное лечение (радикальная операция с пред- и послеоперационной ЛТ, адъювантная ПХТ) |
Комплексное лечение (радикальная операция с послеоперационной ЛТ, адъювантная ПХТ) |
Комплексное лечение (радикальная операция с послеоперационной ЛТ, адъювантная ПХТ) |
T3N0M0 |
Предоперационная ЛТ, радикальная операция, адъювантная ПХТ |
Предоперационная ЛТ, радикальная операция, адъювантная ПХТ |
Радикальная перация, послеоперационная ЛТ |
Радикальная операция, послеоперационная ЛТ |
*T3N1-2M0 *Т4N0-2M0 |
Комплексное лечение (неоадъювантная ПХТ, радикальная операция с пред- и послеоперационной ЛТ) |
Комплексное лечение (неоадъювантная ПХТ, радикальная операция с пред- и послеоперационной ЛТ) |
Комплексное лечение (радикальная операция с пред- и послеоперационной ЛТ, адъювантная ПХТ) |
Комплексное лечение (радикальная операция с пред- и послеоперационной ЛТ, адъювантная ПХТ) |
Примечание: *При опухолях протяженностью более 8 см с выраженным мягкотканным компонентом (Т4) комбинированное лечение проводится с предоперационной химиолучевой терапией по методике динамического фракционирования дозы СОД 40 Гр, а при менее распространенных формах (Т2-Т3) – с послеоперационной лучевой терапией.
Особенности выполнения хирургического
этапа в лечении больного.
