
- •Часть II
- •I. Актуальность темы
- •II. Цель занятия
- •III. Разделы, изученные ранее и необходимые для данного занятия
- •IV. Рекомендуемая литература
- •V. Вопросы для самоподготовки
- •VI. Темы уирс
- •VII. Дидактические средства для организации самостоятельной работы студентов
- •VIII. Учебный материал Основные современные режимы механической вентиляции легких.
- •I. Принудительная вентиляция легких
- •Cmv (vcv, ippv) ― управляемая механическая вентиляция с контролем по объему (Volume Control Ventilation)
- •Pcv (pc) - вентиляция с управляемым давлением - (Pressure Control Ventilation).
- •II. Вспомогательно-принудительная вентиляция легких
- •Синхронизированная (ассистируемая) принудительная вентиляция легких с контролем по объему — (s)cmv, (s)ippv, а/с — Assist/Control
- •2) Синхронизированная (ассистированная) вентиляцию с управляемым давлением (pcv, pc)
- •III. ПЕремежающаяся принудительная ивл и вспомогательные режимы ивл
- •1. Simv — синхронизированная перемежающаяся (периодическая) принудительная вентиляция (Synchronized Intermittent Mandatory Ventilation)
- •Положительное давление в конце выдоха (пдкв, peep) и постоянно положительное давление в дыхательных путях (ппддп, срар):
- •Psv (ps)— вспомогательная вентиляция с поддержкой давлением (Pressure Support Ventilation)
- •IV. Высокочастотная ивл (вч ивл)
- •IX. Самостоятельная работа студентов
- •X. Клинические задачи
Psv (ps)— вспомогательная вентиляция с поддержкой давлением (Pressure Support Ventilation)
Принудительные аппаратные вдохи в режиме PSV (PS, ASВ ― Assisted Spontaneous Ventilation) полностью отсутствуют, поэтому в изолированном виде (вне комбинации с SIMV, P-SIMV или BIPAP) его можно применять при наличии ряда условий:
устойчивые самостоятельные инспираторные попытки больного с частотой не менее 10—12 в минуту, сохранение центральной регуляции дыхания;
сохраненное сознание, отказ от значимой седативной терапии;
отсутствие выраженных нарушений легочной механики (податливости легких и сопротивления дыхательных путей);
отсутствие истощения и тяжелой нервно-мышечной патологии (кахексия, миастения и т.д.); отсутствие электролитных расстройств (особенно гипокалиемии);
планируемое «отучение» от ИВЛ.
В режиме PSV частота дыхания, время вдоха и выдоха полностью определяются самим больным. Дыхательный и минутный объем вентиляции, а также среднее давление в дыхательных путях в значительной степени зависят от его инспираторного усилия. Безусловно, реальный ДО зависит еще от уровня поддерживающего давления Psupport, податливости легких и сопротивления дыхательных путей. Аппарат контролирует только предельное инспираторное поддерживающее давление.
В процессе дыхательного цикла PSV различают несколько фаз (рис.10.): (А) распознавание инспираторной попытки, (В) достижение и удержание поддерживающего давления Psupport, (С) распознавание начала выдоха и (D) выдох.
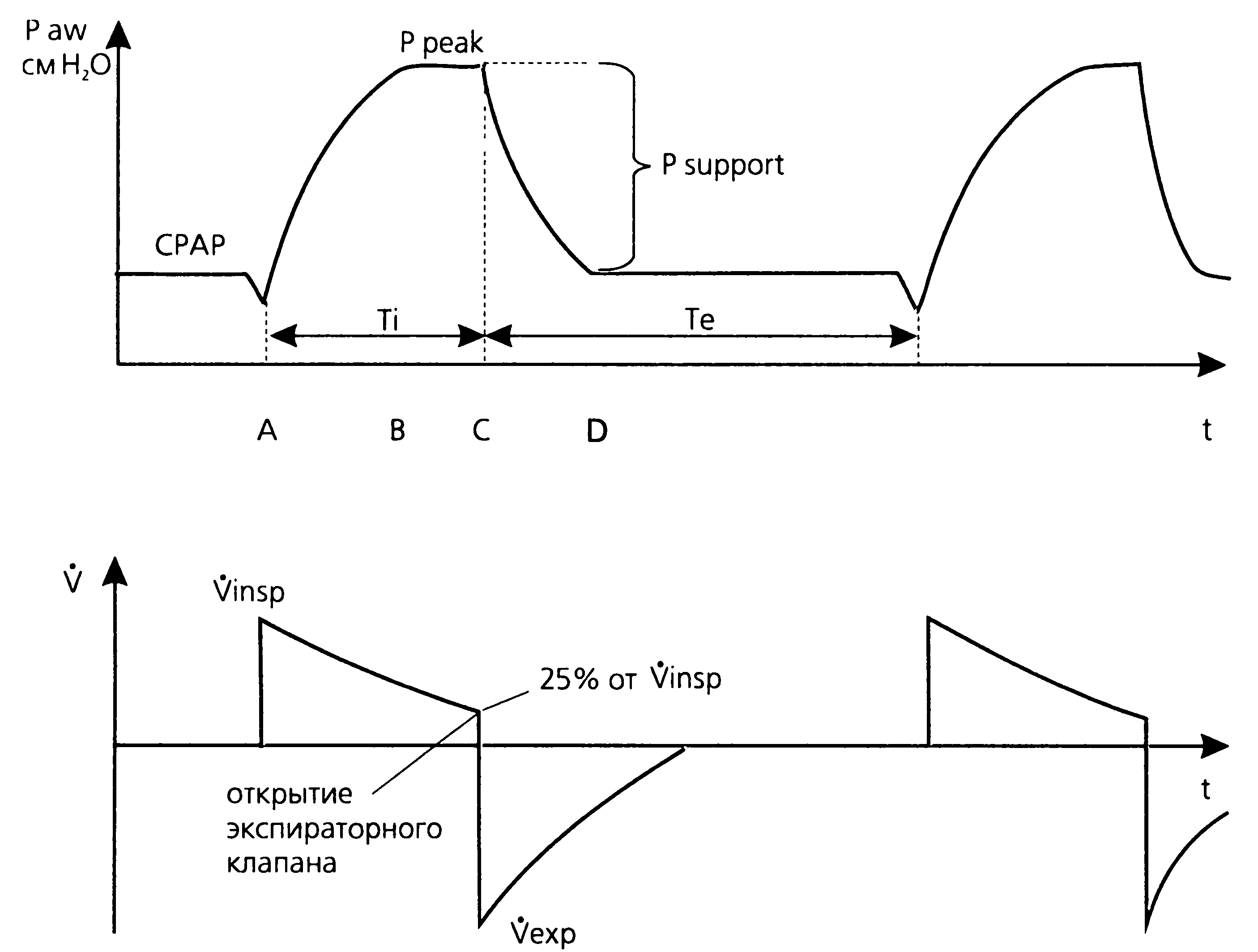
Рис.10 Динамика давления и потока в режиме PSV.
По достижении заданного давления поддержки Psupport аппаратный поток автоматически снижается (носит нисходящий характер), чтобы не повышать инспираторное давление в дыхательных путях. Снижению потока способствует и постепенно прекращающееся самостоятельное дыхательное усилие больного. В это время желаемый уровень поддерживающего давления сохраняется благодаря закрытым клапанам вдоха и выдоха; поданный поток газовой смеси распространяется по воздухоносным путям в дистальные отделы легких. Как только поток снижается до 25 % от пикового инспираторного значения (в некоторых вентиляторах — до 15 % или 5 л/мин), открывается экспираторный клапан и наступает выдох, при этом давление в дыхательных путях снижается до уровня РЕЕР/СРАР.
Таким образом, переключение аппарата с вдоха на выдох происходит после снижения инспираторного потока до определенного уровня, а не по времени (в отличие от PCV). Если попытка самостоятельного вдоха больного слабая и/или короткая, время вдоха определяется временем снижения аппаратного потока до 25 % от пикового (т. е. в основном зависит от респиратора). При более существенном (и длительном) дыхательном усилии пациента проходит больше времени, пока совокупный (аппаратный и больного) инспираторный поток снизится до 25 % от пикового. При этом именно больной (а не аппарат) определяет в наибольшей степени время вдоха. Пациент вдыхает из контура относительно свободно — срабатывает система подачи потока «по требованию» («demand flow»). Вот почему режим PSV характеризуется хорошей субъективной переносимостью и ощущением комфорта.
Предоставляя значительную свободу спонтанной вентиляции, режим PSV все же обязательно предусматривает значительное освобождение больного от выполняемой работы дыхания. Ведь PSV — это промежуточный этап вентиляции между принудительно-вспомогательной ИВЛ и окончательным отключением от респиратора.
При использовании режима PSV «комфортным» считается такое состояние больного, когда дыхательный объем составляет 7-9 мл/кг в пределах спонтанной частоты дыхания fSPONT 12-25 в минуту. Ориентируясь на эти «целевые» показатели, чаще всего и регулируют индивидуальный уровень Psupport. Немаловажным является также субъективное состояние больного — отсутствие беспокойства, цианоза, участия в дыхании вспомогательной мускулатуры, чувства «нехватки воздуха».
Режим PSV: резюме
Режим PSV является современной малоагрессивной формой вспомогательной ИВЛ.
на аппарате задаются: уровень поддерживающего давления Psupport, чувствительность триггера, РЕЕР/ СРАР, Fi02, если позволяет класс вентилятора — время (скорость) нарастания давления Pramp (Rise Time) и чувствительность экспираторного триггера ETS;
установленное Psupport (сверх РЕЕР) подается аппаратом только в ответ на инспираторную попытку больного, соответствующую чувствительности триггера;
Рреак = PEEP + Psupport;
принудительные аппаратные вдохи полностью отсутствует;
пациент самостоятельно определяет частоту дыхания, время вдоха и выдоха, дыхательный и минутный объем вентиляции;
значимое влияние на ДО происходит при Psupport > 15 см вод.ст.;
выдох начинается, когда инспираторный поток снижается до определенной величины (в среднем, до 20— 25 % от пикового значения);
параметр чувствительности экспираторного триггера ETS позволяет регулировать время переключения аппарата с вдоха на выдох;
работа дыхания пациента обратно пропорциональна уровню Psupport;
должен быть включен страховочный режим «Вентиляция апноэ».
эффективность уровня Psupport оценивают прежде всего по нахождению пациента в «зоне респираторного комфорта»: субъективное состояние, ДО = 7—9 мл/кг, спонтанная ЧД = 12— 25 в минуту, нормокапния, Sa О2 > 94 %, РаО2 > 65-70 мм рт.ст. на фоне РЕЕР/СРАР = 5-6 см вод.ст. и FiО2 = 30-33 %);
признаки недостаточного уровня (скорости нарастания) Psupport, неготовности больного к изолированной PSV или недостаточной чувствительности триггера: беспокойство, тахипноэ (брадипноэ, периодическое апноэ), поверхностное дыхание, ухудшение аускультативной проводимости дыхательных шумов, снижение реального ДО менее 6 мл/кг, S О2a < 94 %, РаО, < 60 мм рт.ст. при FiО2 = 37-40 %."
Показания и условия:
проведение полностью вспомогательной вентиляции у пациентов, не нуждающихся в принудительной ИВЛ, но требующих частичной респираторной поддержки;
постепенное «отучение» от ИВЛ;
отсутствие выраженных нарушений механических свойств легких;
отсутствие выраженных проявлений центральной и/или нейромышечной ОДН;
устойчивость и стабильность самостоятельных попыток вдоха;
уровень сознания не ниже 9 баллов GCS (по шкале ком Глазго).
Преимущества:
пациент «свободен» в выборе и саморегулировании основных параметров вспомогательной вентиляции;
за счет этого ― хорошая синхронизация с аппаратом (при правильно установленной чувствительности триггера и других параметров);
снижение необходимости в седативной терапии;
оптимальный баланс между работой дыхания пациента и вентилятора (при правильно подобранном уровне Psupport);
«тренировка» дыхательных мышц и профилактика их атрофии. Работа диафрагмы улучшает вентиляцию задне-базальных отделов легких и вентиляционно-перфузионное соотношение;
лучшая компенсация сопротивления дыхательного контура и эндотрахеальной (трахеостомической) трубки;
эффективное постепенное «отлучение» от ИВЛ.
Относительные недостатки:
вероятность снижения минутного объема и альвеолярной гиповентиляции в случае брадипноэ (апноэ);
«истощение» дыхательных мышц при неверно подобранных Psupport и чувствительности триггера или слишком раннем переводе больного на PSV;
вероятность удлинения времени вдоха и аутотриггирования при утечках из дыхательного контура или дыхательных путей;
недостаточная вентиляция и оксигенация при ухудшении легочной механики (снижении податливости легких, увеличении сопротивления дыхательных путей);
необходимость в регулярной коррекции чувствительности триггера, Pramp и Psupport у больных с часто меняющейся интенсивностью спонтанных попыток вдоха.
