
- •Предоперационная оценка и подготовка к операции
- •Характер заболевания, повторная госпитализация
- •Больничное окружение
- •234 Анестезия в педиатрии
- •Особенности страхов у детей
- •Отношения с родителями и понимание их беспокойства
- •Психологическая подготовка к операции
- •236 Анестезия в педиатрии
- •250 Мг/м2 (или 150 мг/м2 при облучении средостения), контроль эхокардиограмм
- •238 Анестезия в педиатрии
- •Физикальное обследование
- •240 Анестезия в педиатрии
- •242 Анестезия в педиатрии
- •Препараты антихолинергического действия
- •Атропин
- •Гиосцин
- •Гликопирролат
- •Седативные препараты
- •246 Анестезия в педиатрии
- •Мидазолам
- •Квтамин, барбитураты и другие Препараты снотворного действия
- •Продукция двуокиси углерода
- •Сопротивление, создаваемое анестезиологическим оборудованием
- •Клапаны
- •Канистры, коннекторы и эндотрахеальные трубки
- •Вентиляционные реакции во время наркоза
- •Избыточная вентиляция (компрессионный объем)
- •Дыхательные контуры без клапанов
- •258 Анестезия в педиатрии
- •Контуры с клапаном сброса (Popoff)
- •Контуры типа а по Mapleson
- •Контуры типа о по Mapleson
- •262 Анестезия в педиатрии
- •264 Анестезия в педиатрии
- •Контур Бейна (Bain)
- •266 Анестезия в педиатрии
- •Комбинация контуров Mapleson типа Аи d
- •Контуры с клапанами вдоха, выдоха и сброса ("Popoff")
- •268 Анестезия в педиатрии
- •Циркуляторные системы, обычно применяемые у взрослых
- •Циркуляторные системы в педиатрической практике
- •Специальные приспособления для циркуляционных систем
- •270 Анестезия в педиатрии
- •Выбор дыхательного контура
- •272 Анестезия в педиатрии
- •Трубки с манжетками
- •Материалы
- •Конфигурации эндотрахеальной трубки
- •Выбор эндотрахеальной трубки
- •274 Анестезия в педиатрии
- •276 Анестезия в педиатрии
- •Тренированные руки
- •278 Анестезия в педиатрии
- •Воздушные компрессоры
- •Ротаметры
- •Клапаны положительного давления конца выдоха (peep)
- •Приспособления для сбора теряемого анестетика
- •280 Анестезия в педиатрии
- •Возраст
- •Осмотр перед операцией
- •Привлечение родителей
- •288 Анестезия в педиатрии
- •Мониторинг во время индукции в анестезию
- •Техника индукции Гипноз
- •Ректальный способ введения в наркоз
- •Назальный способ введения в наркоз
- •290 Анестезия в педиатрии
- •Способ введения в наркоз с помощью внутримышечных инъекций
- •Внутривенный способ введения в наркоз
- •Ингаляционный способ введения в наркоз
- •292 Анестезия в педиатрии
- •Обеспечение проходимости дыхательных путей
- •Эндотрахеальная интубация
- •294 Анестезия в педиатрии
- •Неадекватный доступ к дыхательным путям
- •296 Анестезия в педиатрии
- •Ларингоспазм
- •Бронхоспазм
- •Болезни легких
- •Осложнения со стороны сердечно-сосудистой системы
- •Гиповолемия
- •298 Анестезия в педиатрии
- •Гипотензия
- •Полный желудок
- •300 Анестезия в педиатрии
- •Галотан
- •Севофлуран
- •302 Анестезия в педиатрии
- •Изофлуран
- •Десфлуран
- •304 Анестезия в педиатрии
- •Седативные снотворные
- •Миорелаксанты
- •306 Анестезия в педиатрии
- •Вентиляция и оксигенация
- •Гемодинамика
- •Температура
- •Жидкости
- •310 Анестезия в педиатрии
- •Рутинное восстановление
- •312 Анестезия в педиатрии
- •Транспортировка в послеоперационное отделение (поо)
- •Послеоперационное (постанестезиологическое) отделение
- •I I т 314 Анестезия в педиатрии
- •316 Анестезия в педиатрии
- •Тошнота и рвота
- •318 Анестезия в педиатрии
- •Бронхоспазм
- •Гиповентиляция
- •Отек легких
- •320 Анестезия в педиатрии
- •Ателектаз
- •Аспирация
- •Гипертензия *
- •Аритмии
- •Аномальные температурные реакции
- •Кровотечение после операции
- •Мониторинг во время операции
- •Частота сердечных сокращений: мониторинг выслушиванием и экг
- •328 Анестезия в педиатрии
- •330 Анестезия в педиатрии
- •Давление в легочной артерии
- •334 Анестезия в педиатрии
- •Сердечный выброс
- •Газы и рН крови
- •336 Анестезия в педиатрии
- •338 Анестезия в педиатрии
- •Газы в конце дыхательного объема
- •340 Анестезия в педиатрии
- •Регионарная анестезия в педиатрии
- •Показания
- •Противопоказания
- •Общие положения Фармакология
- •1 Таблица 12.1 I
- •Локальные анестетики ряда эфиров
- •352 Анестезия в педиатрии
- •Бупивакаин
- •Левобупивакаин
- •Ропивакаин
- •Тест-дозирование локальных анестетиков
- •354 Анестезия в педиатрии
- •Стимулятор периферического нерва
- •Показания
- •356 Анестезия в педиатрии
- •Анестезирующие растворы, объемы, дозы
- •Продолжительность спинальной анестезии
- •358 Анестезия в педиатрии
- •Изменения вентиляции
- •Реакции сердечно-сосудистой системы
- •Техника
- •360 Анестезия в педиатрии
- •Ведение пациента во время спинальной анестезии
- •Мониторинг после спинальной анесте;
- •Осложнения
- •362 Анестезия в педиатрии
- •Анатомия
- •Техника
- •364 Анестезия в педиатрии
- •Технические трудности
- •Анестезирующие растворы, дозы, объемы и концентрация
- •366 Анестезия в педиатрии
- •Оптимальная концентрация бупивакаина
- •Продолжительность аналгезии
- •Дополнительное назначение эпинефрина
- •Присоединение клонидина
- •Каудальное введение ропивакаина
- •368 Анестезия в педиатрии
- •Каудальное введение опиоидов
- •Другие препараты для каудального введения
- •370 Анестезия в педиатрии
- •Каудальные эпидуральные инфузии
- •Продолжительная каудальная анестезия у недоношенных младенцев в прошлом
- •Техника
- •Продвижение кверху катетеров, введенных каудально или в поясничной области
- •П аравертебральная торакальная блокада
- •376 Анестезия в педиатрии
- •Техника
- •Анестезирующий раствор, доза, концентрация и объем
- •Осложнения
- •378 Анестезия в педиатрии
- •Продолжительная аналгезия плечевого сплетения
- •Блокада шейного сплетения
- •380 Анестезия в педиатрии
- •Техника
- •Осложнения
- •382 Анестезия в педиатрии
- •Анестезирующий раствор, доза, объем и концентрация
- •Параваскулярный паховый блок
- •Анестезирующий раствор, доза, объем и концентрация
- •384 Анестезия в педиатрии
- •386 Анестезия в педиатрии
- •Техника
- •390 Анестезия в педиатрии
- •Подкожная кольцевая блокада полового члена
- •Подлобковая блокада полового члена
- •Местная пенильная аналгезия
- •392 Анестезия в педиатрии
- •Техника
- •394 Анестезия в педиатрии
- •Анестезирующий раствор, доза, объем и концентрация
- •396 Анестезия в педиатрии
- •Анестезирующий раствор, доза, объем и концентрация
- •Осложнения
- •398 Анестезия в педиатрии
- •Эвтектические смеси локальных анестетиков (эсла)
- •Аметокаиновый гель
- •Другие локальные анестетики
- •400 Анестезия в педиатрии
- •Местная анестезия лидокаином
330 Анестезия в педиатрии
катетеры очень помогают в ведении больных, но их установка часто сопровождается осложнениями. Введение катетера в артерию может повредить сосуд и привести к его закупорке. Промывание артериального катетера способно вызвать ретроградный ток по сосуду, создавая опасность эмболии даже отдаленных органов, в том числе и головного мозга [20\.
У детей с массой тела менее 1 кг иногда приходится сначала проколоть артерию катетером и затем постепенно извлекать его до появления в нем нескольких капель крови. У более крупных детей катетер обычно вводится без прокалывания задней стенки артерии. В любом случае при появлении в катетере крови его продвигают глубже в просвет артерии и фиксируют на месте. Катетер можно вводить в артерию также с помощью иглы-бабочки 21-го калибра. Как только в игле появляется кровь, в ее просвет вводят проводник (диаметр 0,018 дюйма), продвигая его в просвет сосуда. Затем иглу убирают, а по проводнику вводят катетер. Этот прием вполне надежен у маленьких детей.
Pearse [19] описал способ обнаружения лучевой артерии у недоношенных детей с помощью просвечивания области лучезапястного сустава снизу ярким источником холодного света, поступающего по фиброоптике. При этом удается увидеть пульсацию на передней поверхности лучезапястного сустава. Верхушку катетера можно теперь ввести в артерию и продвинуть по ее просвету. Метод удобен при канюлировании лучевой, локтевой и берцовой артерий. Недавно разработаны катетеры с датчиком Допплера на конце, облегчающими их введение в вену. Небольшое уже разрабатываемое усовершенствование позволит использовать такой же принцип и при введении артериальных катетеров. Когда верхушка его находится точно над сосудом, сигнал потока усиливается, что облегчает идентификацию сосуда. Чем ближе кончик иглы к сосуду, тем громче становится сигнал потока, а при вхождении ее кончика в просвет звук становится особенно громким. Прибор весьма дорог, но позволяет канюлировать мелкие сосуды, ранее недоступные для катетеризации.
Перед любой попыткой введения катетера конечность должна быть уложена на край стола и надежно фиксирована. Кисть должна быть максимально разогнута и иммобилизована. Обезболивание кожи и прилежащих тканей 0,1—0,2 мл 1 % лидокаина предотвращает спазм артерии. Прокол кожи следует проводить иглой достаточно большого диаметра, позволяющего катетеру легко проходить через нее, не цепляясь. Сам катетер вводят в сосуд под углом 45° или менее, чтобы его скос полностью проник в просвет. Если же введение проводится под прямым углом,
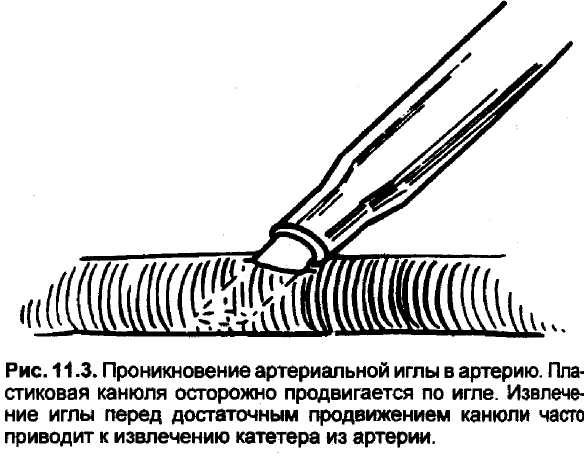
то срез катетера может лишь частично проникнуть в просвет артерии (рис. 11.3).
Катетер 22-го калибра обычно вполне подходит детям с массой тела менее 1500 г, но все же у детей с такой массой лучше применять катетер 24-го калибра. Во всех остальных случаях лучше всего пользоваться катетером 20-го калибра. Длинные катетеры вызывают обструкцию артерии реже, чем короткие [21]. Эндоваскулярный сепсис при артериальных катетерах развивается редко, и частая их смена не влияет на его частоту. Катетер следует плотно фиксировать в том числе и за ступицу. При правильной установке, исключающей движения катетера в просвете сосуда, при его постоянном использовании для ин-фузии 0,5—1,0 мл/ч солевого раствора катетер обычно функционирует у младенца в течение 2— 3 нед. Описаны случаи пареза лучевого нерва у младенцев после длительной катетеризации лучевой артерии [22]. Окклюзия этого сосуда наступала у 63 % детей [23]. Частота подобного осложнения прямо пропорциональна продолжительности катетеризации (наблюдение от 1 до 29 дней) и обратно пропорциональна массе тела ребенка при рождении. Инфузия нормального солевого раствора в количестве 1—2 мл/кг/ч позволяет предотвратить окклюзию артерии. Инфузии глюкозы через катетеры, напротив, повышают вероятность локального повреждения и закупорки катетеров [24\. Плотная трубка небольшого просвета должна соединять артериальный катетер с датчиком давления. Реактивное время катетера, соединительной трубки и датчика должно быть достаточно небольшим, чтобы верно передавать давление при большой частоте сердечных сокращений [25\. Внутренний объем всех трубок должен быть менее 0,5 мл.
Перед взятием крови для исследования артериальной рН, электролитов и газов следует вы^

Промывка артериальных катетеров требует большой осторожности из-за опасности попада-йия сгустков и поврежденных клеток не только в периферические сосуды конечности, но и в церебральные сосуды. Так, Lowenstein и соавт. [29]
Мониторинг во время операции 331
визуализировали сонные артерии у ребенка после быстрого введения в лучевую артерию 1 мл краски. Краска, быстро введенная в пупочную артерию, попадает в сосуды легких и мозга и даже при расположении верхушки артериального катетера на уровне L,n — L^ [30]. Попадание 0,2 мл воздуха в пупочную артерию может вызвать окклюзию кровотока в нижних конечностях на несколько часов. Катетеризация пупочной артерии часто осложняется внутричерепными кровоизлияниями, возможно, из-за эмболов, попадающих в мозг [31]. Верхушка катетера, введенного в пупочную артерию, должна располагаться на уровне тел Lm — Lw, чтобы не допустить окклюзии сосудов и серьезных нарушений со стороны органов желудочно-кишечного тракта и почек [32].
Датчики мониторов должны быть специально приспособлены для педиатрической практики, так как датчики для взрослых часто дают неверные сведения, значительно завышая показатели артериального давления даже при его снижении. Необходима периодическая калибровка всех аппаратов на обычном ртутном манометре. (На это время монитор отсоединяют от пациента [33].) Приборы, предназначенные как для детей, так и для взрослых, имеют две разные шкалы, предназначенные для определения разных величин давления. Особое внимание следует уделять установке датчиков мониторов на уровне сердца пациента. Если они будут расположены ниже, то и соответствующие показатели окажутся выше истинных, а если выше — то показатели будут заниженными. Положение датчиков способно создавать существенные различия в показателях артериального давления, особенно у маленьких недоношенных младенцев.
Мониторы дают информацию не только о величинах систолического, диастолического и среднего давления (рис. 11.5). Нормальная запись показателей имеет резкий подъем, узкий пик и дикротическую выемку в конце первой трети пути снижающейся части волны, после которой падение давления несколько замедляется. Запись, характеризующаяся замедленным подъемом волны, закругленным пиком и отсутствием дикротической впадины, называют "вялой" или "ослабленной". Она возникает при нарушении функции миокарда (миокардите) или же при попадании пузырька воздуха в систему трубок. Каждая волна может быть разделена на систолическую и диастолическую части. В норме соотношение между ними больше, чем 0,65 к 0,80 [34]. Более низкое соотношение характерно для суб-эндотелиальной ишемии.
Расположение дикротической впадины на записи кривой давления служит показателем периферического сосудистого сопротивления. В нор-

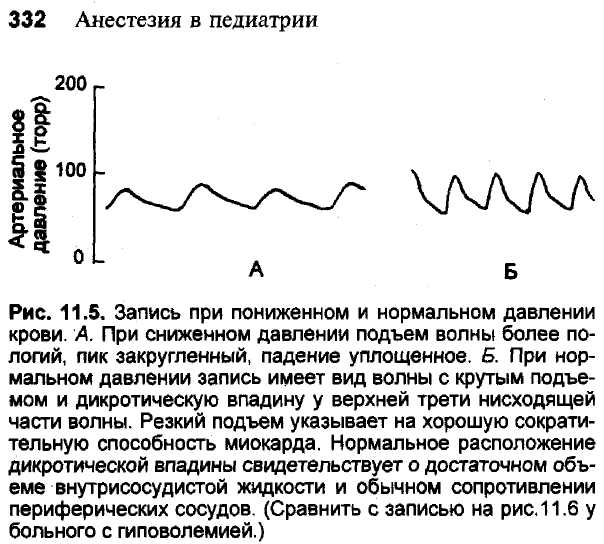
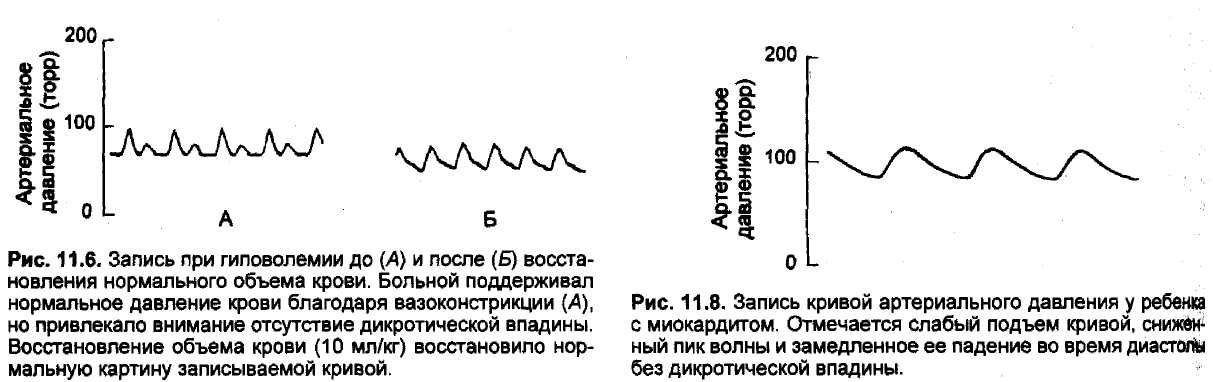
ме у детей старшего возраста она расположена на конце первой трети нисходящей части волны давления. У младенцев дикротическая впадина локализуется в верхней половине волны давления. При падении периферического сосудистого сопротивления (артериовенозные аномалии, не-заращение артериального протока, гиповолемия) дикротическая впадина занимает более низкое положение. Сглаживание всей нисходящей части волны обусловлено тем, что аорта и крупные артерии не успевают сжаться, прежде чем значительная часть крови перетечет из них в периферические отделы с более низким давлением. Подобная же кривая отмечается у пациентов с недостаточным объемом циркулирующей крови. Рис. 11.6 характеризует положение дикротической впадины и формы волны артериального давления в зависимости от показателей воле-мии.
Рис. 11.7 отражает влияние дыхания на запись кривой артериального давления. Вариации систолического и диастолического давления при спонтанной и механической вентиляции весьма
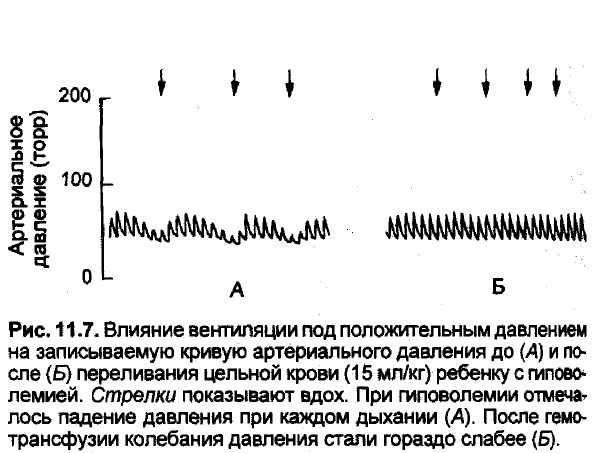
незначительны. Однако они значительно усилиь ваются при механической вентиляции на фоне гиповолемии. Вначале при повышении давления в дыхательных путях кровь усиленно притекает из легких к левому сердцу, что повышает общее давление на протяжении 2—3 ударов. Но одновременно повышенное давление в легких преют* ствует венозному возврату, из-за чего при после* дующих сердечных сокращениях артериальное давление будет снижаться. Во время выдоха дав* ление в дыхательных путях снижается, благодаря чему возрастают венозный возврат, сердечный выброс и артериальное давление. При нормаль* ном объеме циркулирующей крови подобные ко* лебания сводятся к минимуму. Аналогичная крда вая записи давления имеет место при пневмото* раксе и иной легочной патологии, сопровождаю* щейся просачиванием газа из дыхательных nyreft Подъем кривой записи артериального давлб* ния отражает сократительную способность мио« карда. В нормальных условиях эта часть кривой бывает почти вертикальной. При ослаблении с& кратимости сердечной мышцы (миокардит, гипотония) восходящий отрезок кривой приобретает более горизонтальное направление (рис. 11.8). У некоторых младенцев переход на механическую
Мониторинг во
время операции 333
вентиляцию устраняет колебания кривой записи артериального давления, вызванные недостаточностью спонтанного дыхания [35].
Центральное венозное давление
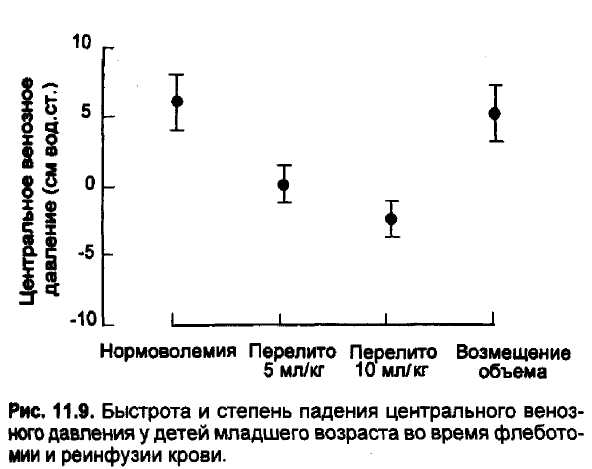
В норме центральное венозное давление (ЦВД) у младенцев и детей колеблется от 3 до 12 см вод.ст. и отражает давление наполнения правого желудочка [36]. Эту величину можно измерить с помощью датчика, расположенного на уровне правого предсердия, или с помощью водяного столба. Последний метод менее предпочтителен, так как при каждом измерении в кровоток вводится дополнительно 1—2 мл жидкости. При повторных измерениях на протяжении нескольких часов может наступить состояние гипергидратации. Поэтому метод водяного столба можно использовать лишь периодически. Однако необходим не интермиттирующий, а постоянный контроль ЦВД, так как даже незначительная потеря крови и жидкости может привести к серьезному снижению давления наполнения предсердий. Быстрота падения ЦВД при кровопотере у детей младшего возраста впечатляет (рис. 11.9). Катетеры могут быть введены в центральные вены вплоть до внутригрудного отдела полой вены. Для этого используют подключичную, наружную или внутреннюю яремные вены. При необходимости продолжительного мониторинга предпочтительнее вводить катетер через подключичную вену, что в меньшей степени ограничивает движения. Однако введение катетера в подключичную вену весьма часто сопровождается осложнениями, особенно у младенцев и детей [37\, хотя в практике автора этого не было. Одним из таких наиболее опасных для жизни осложнений является тампонада сердца при перфорации катетером полой вены или предсердия. Центральные
венозные катетеры, устанавливаемые в условиях операционной, нередко могут вызывать осложнения, в том числе прокол артерии, пневмоторакс, гемоторакс и синдром верхней полой вены [38]. Катетеры, введенные в подключичную вену, вызывают осложнения реже, чем катетеры во внутренней яремной вене. Существенную помощь может оказать использование ультразвукового прибора (Site-Rite), позволяющего визуализировать вену перед введением в нее катетера.
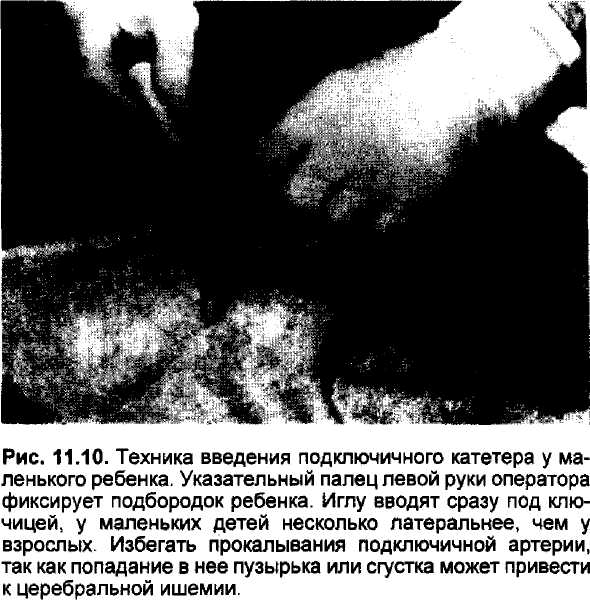
На рис. 11.10 показано введение катетера в подключичную вену. Если по каким-либо причинам это невыполнимо, то катетер можно ввести в наружную или во внутреннюю яремную вену (рис. 11.11) [39]. По мнению автора, катетеризация внутренней яремной вены сопряжена с более частыми осложнениями. Наиболее частым из них является пневмоторакс, так как купол плевры у детей расположен довольно высоко на шее, и направление иглы книзу приводит к ее проникновению в плевральную полость. При более медиальном направлении иглы можно проколоть трахею или сонную артерию. Опыт помогает избежать этих осложнений. Запись кривой ЦВД у детей дает такую же картину, как и у взрослых, включая а- и v-волны.
