
- •Пособие для самоподготовки для интернов, клинических ординаторов и слушателей системы послевузовского образования, обучающихся по специальности «Терапия» на тему:
- •Задание 1. Ознакомление с целями и содержанием занятия
- •План и организационная структура занятия: «Ожирение».
- •Задание 2.
- •В процессе самоподготовки обратите внимание на следующие контрольные вопросы:
- •Соответствуют ли Ваши знания необходимым требованиям, Вы можете проверить по следующим контрольным тестовым заданиям. Выберите один или несколько правильных ответов.
- •Задание 3.
- •Разберите основные положения по теме:
- •«Дифференциальная диагностика ожирения».
- •Прежде, чем приступить к разбору темы необходимо вспомнить этиопатогенетические особенности, классификацию и лечение ожирения.
- •II форма — эндокринные формы ожирения
- •1. Повышение аппетита, периодическая жажда, нарушение сна, симпатоадреналовые или вагоинсулярные кризы, завершающиеся полиурией, нарушение терморегуляции (периодическое повышение температуры тела)
- •Задание 4. Ситуационные задачи. Задача 1.
Задание 3.
Разберите основные положения по теме:
«Дифференциальная диагностика ожирения».
Прежде, чем приступить к разбору темы необходимо вспомнить этиопатогенетические особенности, классификацию и лечение ожирения.
Состояние, сопровождающееся избыточным накоплением жировой ткани в организме и приводящее к увеличению нормальной массы тела на 20% и более на фоне активации липосинтеза и угнетения липолиза.
Классификация.
В клинической практике принято выделять следующие формы ожирения:
1. Алиментарную.
2. Эндокринную.
3. Церебральную.
4. Лекарственную.
1. Алиментарные формы — привычно-гипералиментарное дезрегуляционное, конституционально - наследственное, смешанное.
2. Эндокринные формы — болезнь и синдром Иценко - Кушинга, гипотиреоз,гипо-питуитаризм, гипогонадизм, гиперинсулинизм.
3. Церебральные формы — корковые, гипоталамо-гипофизарные, гипоталамические, посттравматические, постинфекционные, опухолевые и вследствие повышения внутричерепного давления.
5. Лекарственные формы ожирения вызываются передозировкой инсулина, фенотиазидами, глюкокортикоидами, ципрогептадином, антидепрессантами.
По типу распределения жировой ткани в организме выделяют:
- андроидный,
- гиноидный,
- смешанный виды ожирения.
Первый отличается отложением жировой ткани преимущественно в верхней части туловища, при гиноидном — жир скапливается в основном в нижней части тела и
при смешанном типе происходит относительно равномерное распределение подкожножировой клетчатки. Выявлена зависимость между характером распределения жировой ткани и наличием метаболических осложнений. В частности, андроидный тип ожирения чаще, чем другие, сочетается с нарушенной толерантностью к глюкозе или с диабетом, гипертонией, гиперлипидемией, гиперандрогенией и гирсутизмом у женщин.
По морфологическим изменениям жировой ткани выделяют:
а) гипертрофическое (увеличение массы каждого адипоцита) ожирение;
б) гиперпластическое (увеличение количества адипоцитов) ожирение.
Гипертрофический тип ожирения, характерный для заболевания, проявившегося в зрелом возрасте. Гиперпластическое или смешанное ожирение (сочетание гипертрофии и гиперплазии адипоцитов) отмечается у лиц с избыточной массой тела с детства. Уменьшение количества жировой ткани у тучных сопровождается изменением только размеров жировых клеток, число же их остается практически постоянным, даже в условиях резкого похудания. Этим объясняется
резистентность к снижению веса при гиперпластическом и смешанном типах ожирения и важность профилактики заболевания с раннего детского возраста.
По степеням ожирения выделяют:
1 степень — избыточный вес превышает нормальную массу тела на 10—29 %.
II степень — избыточный вес превышает нормальную массу тела на 30—49 °о.
III степень — избыточный вес превышает нормальную массу тела на 50—99 %.
IV степень— вес тела избыточен более чем на 100%.
По характеру течения заболевание классифицируют как стабильное или прогрессирующее.
Наиболее адекватным значением, характеризующим ожирение, является индекс массы тела, вычисляемый по формуле: масса тела в кг/рост в м2. За норму принимается индекс массы, соответствующий 20—24,9.
Для определения нормальной массы тела используют таблицы для определения идеальной массы тела с учетом роста, пола, возраста и типа конституции. Кроме того, для определения нормальной массы тела может быть применен ряд индексов:
1. Индекс Брока используется при росте 155—170 см. Нормальная масса тела при этом равняется (рост [см] - 100 ) – 10 (15%).
2. Индекс Брейтмана. Нормальная масса тела рассчитывается по формуле — рост [см] · 0,7 — 50 г.
3. Индекс Борнгардта. Идеальная масса тела высчитывается по формуле — рост [см] · окружность грудной клетки [см] / 240.
4. Индекс Давенпорта. Вес человека [г], делится на рост [см], возведенный в квадрат. Превышение показателя выше 3,0 свидетельствует о наличии ожирения.
5. Индекс Одера. Нормальная масса тела равна расстоянию от темени до симфиза [см] · 2 - 100.
6. Индекс Ноордена. Нормальный вес равен рост [см] · 420/1000.
7. Индекс Татоня. Нормальная масса
тела =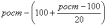 .
.
В клинической практике наиболее часто используется для оценки массы тела индекс Брока.
Кроме росто-весовых показателей может быть использован метод определения кожной складки, предложенный Коровиным. По этой методике определяется толщина кожной складки в подложечной области (в норме —1,1— 1,5 см). Увеличение толщины складки до 2 см свидетельствует о наличии ожирения.
Этиология и патогенез.
Согласно рассмотренной выше классификации, существует 4 различные этиопатогенетические формы ожирения:
I форма — это экзогенно-конституциональное, или алиментарное, ожирение.
Этиологические факторы, вызывающие развитие этой формы ожирения, подразделяют на экзогенные и эндогенные.
К экзогенным факторам относят: доступность еды и переедание с раннего детства; рефлексы, связанные со временем и количеством еды; усвоенные типы питания (национальные традиции); гиподинамия.
Эндогенные факторы, способствующие развитию ожирения, следующие:
предрасполагающая к ожирению наследственность; конституция жировой ткани; активность жирового обмена; состояние гипоталамических центров сытости и аппетита; дисгормональные состояния. Именно дисгормональные состояния (беременность, роды, лактация, климакс) часто являются предрасполагающими к развитию ожирения.
Избыточное потребление пищи сопровождается частым повышением глюкозы крови и способствует развитию гиперинсулинизма. В свою очередь, гиперинсулинизм стимулирует аппетит, замыкая порочный круг, и одновременно способствует активации липосинтеза. Кроме того, известно, что формирование чувства голода и насыщения зависит от активности гипоталамических центров, расположенных в вентролатеральном (центр сытости) и вентромедиальном (центр голода) ядрах гипоталамуса. Активность «центра голода» модулируется допасинергической системой, а «центра сытости» — адренергической системой. Доказано влияние эндорфинов и серотонинергической иннервации на регуляцию и формирование массы тела. Кроме того, известно, что в регуляции аппетита принимают участие пептиды желудочно-кишечного тракта (холецистокинин, субстанцйя Р, опиоиды, соматостатин, глюкагон), являющиеся периферическми медиаторами насыщения, а также нейропептиды и моноамины центральной нервной системы. Последние влияют на количество потребляемой пищи, продолжительность еды, определяют пищевые наклонности. Одни (опиоидные пептиды: рилизинг-фактор гормона роста, норадреналин, g-аминомасляная кислота) увеличивают, другие (холецистокинин, кортикотропин-рилизинг фактор, допамин, серотонин) снижают потребление пищи.
