
- •Билет №1.
- •2) Классификация, этиология, неотложная помощь при экстрасистолии.
- •3. Этиологические факторы пельвиоперитонита.
- •Билет №2.
- •Симптомы и неотложная помощь при травматической коме.
- •Симптомы и неотложная помощь при пароксизме мерцательной аритмии.
- •Зависимость клиники от степени перекрута ножки кисты яичника. Неотложная помощь.
- •Билет № 3.
- •Симптомы и неотложная помощь при апоплектической коме.
- •Симптомы и неотложная помощь при брадиаритмическом синдроме Морганьи-Адамса-Стокса (полная поперечная блокада).
- •Основные симптомы аппендицита. Неотложная помощь.
- •Билет № 10
- •Билет № 11
- •Диагностика коматозных состояний.
- •Степень нарушений сознания (Bozza-Marubini, 1962)
- •Механизм развития отека легкого. Неотложная помощь.
- •Этиология и патогенез ущемленной паховой грыжи. Неотложная помощь.
- •Билет № 12
- •Определение менингококковой инфекции.
- •I степень шока.
- •II степень шока:
- •III степень шока:
- •Симптомы и неотложная помощь при отеке легкого.
- •Клинические проявления ущемленной паховой грыжи. Неотложная помощь.
- •Билет № 13
- •Причины развития нейроинфекции. Неотложная помощь.
- •Симптомы и неотложная помощь при рефрактерной форме кардиогенного шока.
- •Клинические проявления перекрута ножки кисты яичника. Неотложная помощь.
- •Основные направления терапии
- •Билет № 14
- •Эпидемиология менингококковой инфекции, менингита.
- •Симптомы и неотложная помощь при истинном кардиогенном шоке;
- •Этиология и патогенез аппендицита. Неотложная помощь.
- •3. Патогенез утопления в соленой и пресной воде. Неотложная помощь.
- •Билет № 16
- •Критерии тяжести инфекционно-токсического шока.
- •Клинические проявления и особенности диагностики астматического статуса. Неотложная помощь.
- •Лечение метаболической формы
- •II стадия
- •III стадия
- •Лечение анафилактической формы
- •Основные симптомы удушья. Неотложная помощь.
- •Билет № 17
- •Симптомы и неотложная помощь при менингококцемии.
- •Понятие о ларингоспазме, бронхоспазме. Неотложная помощь.
- •Первая помощь при ларингоспазме
- •Синдром «вторичного утопления». Неотложная помощь.
- •Билет № 18
- •Бронхоспазм и бронхоастматическое состояние
- •3) Утопление
- •Билет № 19
- •1) Патогенез клиника и классификация
- •Вторичный гнойный менингит
- •Серозный менингит [править]
- •Протозойные менингиты [править]
- •Клинические проявления Менингококковый менингит
- •Вторичный гнойный менингит
- •Серозный менингит
- •Протозойный менингит
- •Классификация легочного кровотечения
- •Причины легочного кровотечения
- •Патогенез легочного кровотечения
- •Симптомы легочного кровотечения
- •Диагностика легочного кровотечения
- •Лечение легочного кровотечения
- •Предсердная экстрасистолия
- •Билет № 20
- •Методические указания по клинике и лечению менингококковой инфекции
- •Алгоритм оказания помощи при менингите :
- •Клиника
- •Билет № 21
- •1 Вопрос читайте 20 билет -1вопрос
- •Причины гипоксии
- •Признаки и симптомы гипоксии, механизмы защиты организма от гипоксии
- •Основные механизмы защиты организма от гипоксии
- •Диагностика гипоксии
- •Лечение гипоксии
- •3) Симптомы пароксизмальной тахикардии
- •Билет № 22
- •Психоэмоциональный стресс
- •Билет № 23
- •Гипертонический криз 1 типа
- •Гипертонический криз 2 типа
- •Билет № 24
- •2) Читайте билет 23 – 2 вопрос
- •Билет № 25
- •Изотоническая дегидратация
- •Гипотоническая дегидратация
- •Гипертоническая дегидратация
- •1 ) Кислород
- •2) Обезболить
- •3) Иммобилизация
- •Симптомы [править]
- •Симптомы [править]
- •Классификация шока
- •По типу циркуляторных нарушений
- •Клиническая классификация
- •По патогенезу
- •Общие симптомы электротравмы
- •Билеты №34- №42. Света. Билет № 34
- •Симптомы и неотложная помощь при геморрагическом инсульте.
- •Клиническая картина и диагностика политравмы. Неотложная помощь.
- •Оказание неотложной помощи при инфекционно-токсическом шоке. Особенности транспортировки.
- •9. Для улучшения микроциркуляции и предупреждения повторных тромбо-
- •2 Вопрос.
- •3 Вопрос.
- •Неотложная помощь
- •Тактика фельдшера
- •Билет № 35
- •2 Вопрос.
- •3 Вопрос
- •Билет № 36
- •2Вопрос
- •3 Вопрос
- •Билет № 37
- •2 Вопрос
- •Механизм
- •Классификация
- •Симптомы [править]
- •Диагностика
- •3Вопрос
- •Вторичное утопление («смерть на воде»)
- •Билет № 38
- •2 Вопрос
- •3 Вопрос
- •Билет № 39
- •Билет № 40
- •2 Вопрос
- •3 Вопрос
- •Билет № 41
- •2 Вопрос
- •3 Вопрос
- •Билет № 42
- •2 Вопрос
- •3 Вопрос
Предсердная экстрасистолия
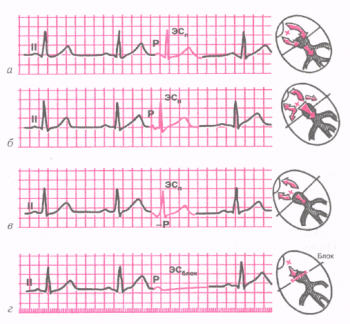 ЭКГ
при предсердной экстрасистолии.
а —
из верхних отделов предсердий (зубец
РII положительный);
б
— из средних отделов предсердий
(зубец РII деформирован, двухфазный
или снижен);
в — из нижних отделов
предсердий (зубец РII отрицательный);
г
— блокированная предсердная
экстрасистола
Предсердная
экстрасистолия —
это преждевременное возбуждение сердца
под действием внеочередного импульса
из предсердий.
ЭКГ
— признаки
ЭКГ
при предсердной экстрасистолии.
а —
из верхних отделов предсердий (зубец
РII положительный);
б
— из средних отделов предсердий
(зубец РII деформирован, двухфазный
или снижен);
в — из нижних отделов
предсердий (зубец РII отрицательный);
г
— блокированная предсердная
экстрасистола
Предсердная
экстрасистолия —
это преждевременное возбуждение сердца
под действием внеочередного импульса
из предсердий.
ЭКГ
— признаки
(смотрите рисунок выше) 1. Преждевременное внеочередное появление зубца Р' и следующего за ним комплекса QRS7"; 2. Деформация или изменение полярности зубца Р' экстрасистолы; 3. Наличие неизмененного экстрасистолического желудочкового комплекса QRST', похожего по форме на обычные нормальные комплексы QRST синусового происхождения; 4. Наличие после предсердной экстрасистолы неполной компенсаторной паузы. При ЭС из верхних отделов предсердий зубец Р' мало отличается от нормы. При ЭС из средних отделов — зубец Р' деформирован, а при ЭС из нижних отделов — отрицательный (на рисунке а, б, в).
Итак, для предсердной экстрасистолы характерны. (с-синусовый/ э-экстрасистолический)
Интервал R(c)-R(э) < интервала R(c)-R(c)
Имеется зубец P(э), отличный от зубца P(с).
Комплекс QRS(э) не отличается от комплекса QRS(c)
Неполная компенсаторная пауза
ЭКГ признаки желудочковой экстрасистолы
Интервал R(c)-R(э) < интервала R(c)-R(c).
Зубец P(э) отсутствует.
Комплекс QRS(э)>0,12", деформирован
Полная компенсаторная пауза
Билет № 20
Клинические проявления и неотложная помощь при менингите.
Понятие о «первичной и вторичной» ОДН. Неотложная помощь.
Причины возникновения экстросистолии. Неотложная помощь.
Методические указания по клинике и лечению менингококковой инфекции
В клиническом течении менингококковой инфекции выделяют локализованные (менингококконосительство, назофарингит) и генерализованные (менингит, менингококкцемия, менингоэнцефалит, смешанные) формы.
Инкубационный период при менигококковой инфекции длится от 2 до 20 дней, чаще 2-4 дня.
Острый назофарингит протекает с умеренной лихорадкой в течение 3-5 дней, слабо выраженными симптомами интоксикации и ринофарингитом и не отличается по клиническим симптомам от ОРЗ другой этиологии, в связи с чем диагноз устанавливается только на основании положительного результата бактериологического исследования носоглоточной слизи.
Менингит - начинается остро, с озноба и лихорадки, сильной головной боли и рвоты. У больных развивается светобоязнь, гиперакузия, гиперестезия кожи, затем присоединяются возбуждение и двигательное беспокойство, нарушение сознания от сопора до комы, нарастают менингеальные симптомы.
Резко выраженная интоксикация, нарушение сознания, судороги, припадки, парезы черепно-мозговых нервов, атаксия, гемипарезы и параличи, нистагм, мозжечковые нарушения свидетельствуют о менингоэнцефалите.
Спинномозговая жидкость при менингите и менингоэнцефалите мутная, содержит большое количество клеток цитоз 0,01х109/л и выше, за счет нейтрофилов, содержание белка выше 0,33 г/л, реакции Панди и Нонне-Апельта положительные.
Менингококцемия - менингококковый сепсис начинается остро, у части больных с назофарингита. Температура тела повышается до 40° и выше, выражены симптомы интоксикации.
Характерный симптом-геморрагическая сыпь на туловище, конечностях, ягодицах появляется через 12-48 часов от начала заболевания. Элементы сыпи могут быть различной формы от едва заметных петехий до крупных кровоизлияний в кожу багрового цвета, выступающие над поверхностью. В центре кровоизлияния может быть некроз.
Менингококцемия может носить молниеносный характер, когда имеет место бурное начало, резкий озноб, появление чувства страха. Температура тела поднимается до 40-41С, затем быстро снижается по мере развития инфекционно-токсического шока (ИТШ).
Нарастают одышка, тахикардия, падает артериальное давление, смерть наступает через 6-48 часов от начала заболевания.
Менингеальные симптомы появляются наиболее часто на 2-3-й день от начала болезни, но могут отмечаться и с первого дня: ригидность затылочных мышц, симптомы Кернига, Брудзинского, Лесажа и др. Ригидность затылочных мышц - ограничение или невозможность пассивного сгибания головы. Данный симптом является наиболее ранним и постоянным при менингитах. Симптом Кернига- невозможность разгибания ноги, предварительно согнутой в коленном и тазобедренном суставах. Симптом Брудзинского верхний - при пассивном приведении головы к груди в положении пациента лежа на спине происходит непроизвольное сгибание ног в коленных и тазобедренных суставах. Симптом Брудзинского средний - при надавливании на область лонного сочленения происходит непроизвольное сгибание ног в коленных и тазобедренных суставах. Симптом Брудзинского нижний - при проверке симптома Кернига происходит непроизвольное сгибание другой ноги в тех же суставах.Отдельную группу составляют симптомы, основанные на усилении болевых ощущений. Больные испытывают боль: • при надавливании на глазные яблоки через закрытые веки (симптом Лобзина); • при надавливании на переднюю стенку наружного слухового прохода изнутри (симптом Менделя); • при надавливании в точках выхода различных нервов; • при простукиванию по скуловой дуге, что приводит к сокращению мимической мускулатуры (симптом Бехтерева); • при простукивании черепа (симптом Пулатова). У детей раннего возраста вышеуказанные менингеальные симптомы нередко слабо выражены, поэтому при обследовании обращают внимание на выбухание, напряжение и пульсацию большого родничка, симптом "подвешивания" Лесажа (при удерживании ребенка в области подмышек он подтягивает ноги к животу и удерживает их в этом положении), характерную позу ребенка - голова запрокинута назад, ноги согнуты в коленях и подтянуты к животу (поза "легавой собаки"). При локализации патологического процесса на основании мозга могут отмечаться поражения черепно-мозговых нервов, что клинически проявляется снижением зрения, нистагмом, двоением в глазах, птозом, косоглазием, снижением слуха, парезом мимической мускулатуры и др. При вовлечении в процесс вещества головного мозга в клинической картине появляются симптомы очаговой неврологической симптоматики в виде парезов и параличей. В большинстве случае у больных имеется изменение сознания. В первые дни от начала болезни преобладают процессы возбуждения, которые могут нарастать и сопровождаются двигательным беспокойством и галлюцинациями или сменяются вялостью, оглушенностью вплоть до развития коматозного состояния. Для менингита характерны изменения со стороны спинно-мозговой жидкости. Наличие таких изменений в спинно-мозговой жидкости позволяет диагностировать менингит независимо от выраженности менингеальных симптомов. Воспалительные изменения характеризуются клеточно-белковой диссоциацией. При гнойных менингитах спинно-мозговая жидкость мутная, повышается содержание белка, давление спинномозговой жидкости повышено, положительна реакция Панди. При серозных менингитах спинно-мозговая жидкость прозрачная или слегка опалесцирующая, преобладают лимфоциты, незначительно повышается содержание белка, спинно-мозговая жидкость вытекает под повышенным давлением, может быть положительной реакция Панди. Концентрация глюкозы при вирусных менингитах обычно не изменяется, а при бактериальных зависит от происхождения заболевания и степени выраженности патологического процесса в мозговых оболочках.
Клиническую симптоматику определяет инфекционно-токсический шок и различают 3 его степени.
Шок 1-степени - компенсированный: состояние тяжелое, двигательное беспокойство, сыпь чаще мелкая, тахикардия, умеренная одышка, АД - в норме.
Шок 2-й степени - субкомпенсированный, возбуждение сменяется заторможенностью, бледность, акроцианоз, сыпь крупная с некрозами, тахикардия, одышка, АД-снижено не менее чем на 1/3 от исходного, олигоанурия.
Шок 3-й степени - декомпенсированный тотальный цианоз («трупные пятна»). Гипотермия, анурия, пульс нитевидный, АД-50/20, при развитии отека головного мозга - потеря сознания, судороги. Больные с менингококцемией особенно при развитии ИТШ нуждаются в неотложной догоспитальной помощи.
Смешанная форма болезни является наиболее частой и характеризуется сочетанием клинических проявлений: менингита и менингококцемии, менингита и энцефалита.
При менингококцемии дифференциальный диагноз проводят с сепсисом, иерсиниозом, лептоспирозом, корью, краснухой, сыпным тифом, геморрагической лихорадкой, токсико-аллергическими дерматитами и др. заболеваниями, протекающими с экзантемами.
При менингите дифференциальный диагноз проводят с гнойными менингитами, менингоэнцефалитами другой этиологии (вирусные, туберкулезные и др. бактериальной этиологии).
Транспортировака :
При отсутствии симптомов ИТШ ребенок госпитализируется в
инфекционное отделение. При наличии симптомов ИТШ и нарушении
витальных функций – госпитализация в реанимационное отделение.
Транспортировка больного осуществляется в горизонтальном
положении на спине , головной конец на 30 гр выше.
При нарушении проходимости верхних дыхательных путей – валик под
плечами, при артериальной гипотонии – ноги приподняты выше уровня
головы.
При нарушении сознания, судорогах, шоке оказание помощи
проводится по протоколу сердечно-легочной реанимации с вызовом на себя
реанимационной бригады, которая начинает реанимационные мероприятия
на дому, продолжая их при транспортировке в стационар.
Алгоритм лечебной помощи больным на догоспитальном этапе при генерализованной форме МИ, протекающей с ИТШ.+ Менингококцемия с ИТШ
Санация ВДП,Поддержка дыхания: подача кислорода через носовые катетеры, маску, при ИТШ III ст. – интубация трахеи, ИВЛ в режиме гипервентиляции.
Катетеризация подключичной вены.
Левомицетин сукцинат натрия 80-100 мг/кг.
ГКС в расчете на преднизолон вводятся 10, 15-20 и 30 мг/кг массы, соответственно при ИТШ I, II, и III ст., в/в струйно медленно.
Жарапонижающая литическая смесь (анальгин 50% - 10 мг/кг (2 мл/кг) ,диклофенак + антигистамин димедрол (1% раствор) взрослым — 2 мл, детям до 1 года — 0,1 мл на месяц жизни,супрастин+ спазмолитик)
Инфузионная терапия: в/в струйно и капельно инфузаты (р-р Рингера, ацесоль,трисоль, РЕФОРТАН,СТАБИЗОЛ,ПОЛИГЛЮКИН)
Темп инфузии 10 мл/кг/час (ИТШ I ст.), 20-30 мл/кг/час (ИТШ II ст). При шоке III степени вначале вводят 20-40 мл/мин до подъема систолического АД до 80 мм. рт. ст
Дегидратационная терапия: маннитол,лазикс 2 мг/кг в течение недели.
Обязательно введение свежезамороженной плазмы 10 мл/кг при ИТШ III ст
Контроль за АД, ЧСС, ЧД, Т, диурезом. Сообщение по рации в реанимационное отделение о транспортировке больного.
