
- •I. Спланхнология…………………………………….….……………………………………...4
- •1. Пищеварительная система .………………………………………………………….4
- •2. Дыхательная система……………………………………………………………..........36
- •3. Мочевыделительная система……………………………………………………....52
- •4. Половая система…………………………….……………………………………….......59
- •5. Эндокринная система………………………………………………………………...75
- •II. Сердечно-сосудистая система…………………………………………………....95
- •1. Сердце…………………………………..…………………………………………………..98
- •2. Артериальная система…………………………..………………………………….109
- •3. Венозная система……………………………………………………………………...134
- •4. Лимфатическая система…………………………………..……………………….....153
- •5. Иммунная система…………………………………….…………………….……….......173
- •I. Спланхнология
- •1. Пищеварительная система, systema digestorium
- •3) Топография. Находится в собственной полости рта. Имеет большую подвижность и может частично выходить за пределы ротовой полости.
- •Анатомическое строение.
- •7) Возрастные особенности.
- •4) Строение.
- •4) Гистологическое строение.
- •Гистологическое строение.
- •Возрастные особенности.
- •Гистологическое строение. Оболочки:
- •3) Анатомическое строение.
- •4)Гистологическое строение.
- •Анатомическое строение.
- •Классическая печеночная долька.
- •6) Возрастные особенности.
- •7) Диагностика.
- •Vesica urinaria;9 - jejunum;10 - colon transversum;11 - полость большого сальника;12 - mesocolon transversum;13
- •Отношение органов брюшной полости к брюшине
- •2. Дыхательная система, systema respiratorium
- •Анатомическое строение.
- •Гистологическое строение.
- •К мелким парным эластическим хрящам гортани относятся:
- •2.Щитонадгортанная мышца, m. Thyroepiglotticus, лежит сбоку от lig. Thyroepiglotticum:
- •5) Гистологическое строение. Альвеолярное дерево, arbor alveolaris.
- •3. Мочевыделительная система, systema uropoetica
- •6) Гистологическое строение почки.
- •4. Половая система, systema genitalia
- •Источники развития мужских и женских половых органов
- •Анатомическое строение.
- •Строение.
- •Анатомическое строение. Выделяют 4 части:
- •Гистологическое строение. Выделяют 7 слоев:
- •Анатомическое строение. Выделяют:
- •5. Эндокринная система
- •Классификация эндокринных желёз по источникам развития
- •Эндокринная часть поджелудочной железы, pars endocrina pancreatis
- •Регуляция углеводного обмена
- •II. Сердечно-сосудистая система
- •1. Сердце, cor
- •Перкуторные границы сердца
- •Места проекции и наилучшей аускультации клапанов сердца на передней стенке грудной клетки
- •2. Артериальная система, systema arteriosum
- •Артерии малого круга кровообращения, arteriae circuli sanguinis minoris
- •Артерии большого круга кровообращения, arteriae circuli sanguinis majoris аорта, aorta
- •Плечеголовной ствол, truncus brachiocephalicus;
- •Левая общая сонная артерия, a. Carotis communis sinistra;
- •3.2. Брюшную аорту, aorta abdominalis.
- •Плечеголовного ствола, truncus brachiocephalicus;
- •Левой общей сонной артерии, a. Carotis communis sinistra;
- •Правую общую сонную артерию, a. Carotis communis dextra;
- •Правую подключичную, a. Subclavia dextra.
- •I. Ветви передней группы:
- •Задние ветви:
- •Ветви средней группы:
- •Ветви первого отдела:
- •Ветви второго отдела:
- •Ветви третьего отдела.
- •Внутренностные ветви брюшной аорты, rr. Viscerates, делятся на парные и непарные.
- •Желудок отвёрнут кверху:
- •Нижняя брыжеечная артерия, a. Mesenterica inferior.
- •3. Венозная система, systema venosum
- •Вены малого круга кровообращения, venae circuli sanguinis minoris
- •Вены большого круга кровообращения, venae circuli sanguinis majoris система верхней полой вены, V. Cava superior
- •I. Синусы твердой оболочки головного мозга.
- •Диплоические вены костей свода черепа.
- •Венозные сплетения основания черепа.
- •Вены головного мозга (мозговые вены).
- •Поверхностные мозговые вены, VV. Cerebri superficiales.
- •Вены глазницы.
- •Верхние и нижние ягодичные вены, VV. Gluteae superiores et inferiores.
- •Запирательные вены, VV. Obturatoriae.
- •Подвздошно-поясничная вена, V. Iliolumbalis.
- •Поверхностная вена, окружающая подвздошную кость, V. Circumfiexa ilium superficialis;
- •Поверхностная надчревная вена, V. Epigastrica superficialis; Сопровождают одноименные артерии.
- •Желчнопузырная вена, V. Cystica (от желчного пузыря);
- •Правая и левая желудочные вены, VV. Gasricae dextra et sinistra (от желудка);
- •Предпривратниковая вена, V. Prepylorica;
- •4. Лимфатическая система, systema lymphoideum
- •5. Иммунная система, systema immunopoetica
- •II. Сердечно-сосудистая система…………………………………………………....95 4
- •1. Сердце…………………………………..…………………………………………………..98 4
- •2. Учебные и методические пособия, практикумы
Функция. Проведение семени и выработка секрета, способствующего созреванию сперматозоидов
Топография. Расположен на заднем крае и верхнем конце яичка.
Строение.
В придатке выделяют:
головку придатка, caput epididymidis
тело придатка, corpus epididymidis;
и хвост придатка, cauda epididymidis.
На головке придатка яичка встречается привесок придатка яичка, appendix epididymidis в виде пузырька на ножке, являющийся рудиментарным отростком мезонефрального протока. В области головки и хвоста придатка могут находиться слепо оканчивающиеся трубочки - отклоняющиеся проточки, ductuli aberrantes - остатки канальцев мезонефроса, вольфова тела. Кзади от головки придатка лежит придаток привеска яичка, paradidymis. Структурной единицей придатка является долька придатка яичка, lobuli epididymidis.
СЕМЯВЫНОСЯЩИЙ ПРОТОК, DUCTUS DEFERENS
Функция. Семявыносящий проток, ductus deferens является непосредственным продолжением протока придатка яичка.
Развитие. Формируется из части протока первичной почки, каудальнее придатка яичка, вокруг которого образуется мышечная оболочка.
Топография. Семявыносящий проток входит в состав семенного канатика, funiculus spermaticus и вместе с ним направляется к наружному отверстию пахового канала. После выхода из канала через глубокое паховое кольцо семявыносящий проток отделяется от сосудов, резко изгибается и направляется вниз, в полость малого таза, спускаясь по его боковой стене до дна мочевого пузыря. Здесь он сливается с выделительным протоком семенного пузырька, и вместе с ним образует единый семявыбрасывающий проток, ductus ejaculatorius. Семявыбрасывающий проток, проходя косо через задний отдел предстательной железы, открывается в предстательную часть мочеиспускательного канала.
Анатомическое строение. Выделяют 4 части:
яичковая часть, pars testicularis;
канатиковая часть, pars funiculi;
паховая часть, pars inguinalis;
тазовая часть, pars pelvica.
Гистологическое строение. Стенка семявыносящего протока состоит из слизистой tunica mucosa, мышечной, tunica muscularis, представленной тремя слоями, и адвентициальной оболочки, tunica adventitia.
Возрастные особенности. Связаны с опущением яичка. Формирование заканчивается в период полового созревания. Проток в детстве очень тонкий. У новорожденных длина протока равна 8-12 мм. К 5 годам появляется продольный мышечный слой в его стенке.
Диагностика. Используют ЯМР, КТ, УЗД.
СЕМЕННОЙ ПУЗЫРЕК, VESICULA SEMINALIS
Функция. Является секреторным органом, вырабатывающим жидкую часть спермы.
Развитие. Развивается из бокового выпячивания протока первичной почки, ductus mesoneph-
ros.
Топография. Малый таз, regio pubica. Представляют собой трубчатые образования, располагающиеся между дном мочевого пузыря и прямой кишкой, над предстательной железой, кнаружи от семявыносящих протоков.
Анатомическое строение. Полый железистый орган. Имеет переднюю, обращенную к мочевому пузырю, и заднюю, прилежащую к прямой кишке, поверхности.
Гистологическое строение. Снаружи имеет адвентициальную оболочку, tunica adventitia. Кнутри находится мышечная оболочка, tunica muscularis. Слизистая оболочка tunica mucosa образует продольные складки. Полость семенных пузырьков испещрена множеством извилистых камер, в которых образуется белковая жидкость, участвующая в образовании жидкой части спермы. Выделительный проток семенного пузырька, ductus excretorius участвует в образовании семявыбрасываю- щего протока.
Возрастные особенности. У новорожденных развиты слабо, длина пузырька равна 1 мм. До 12-14 лет растут медленно. В период полового созревания размеры и полости возрастают. У новорожденных расположены высоко, со всех сторон покрыты брюшиной. К 2-м годам пузырьки опускаются и лежат забрюшинно.
Диагностика. Используют ЯМР, КТ, УЗД. Биохимический анализ секрета железы.
ПРЕДСТАТЕЛЬНАЯЖЕЛЕЗА, PROSTATA
Функция. Содержащиеся в предстательной железе многочисленные трубчато-альвеолярные железы, образующие железистую часть органа, вырабатывают секрет, стимулирующий подвижность сперматозоидов и входящий в состав спермы и поступающий по протокам в мочеиспускательный канал. Мышечная часть органа называется простатической мышцей и принимает участие в семяизвержении.
Развитие. Развивается из эпителия формирующейся уретры в виде клеточных тяжей, из которых в дальнейшем образуются дольки железы.
Топография. Малый таз, regio pubica. Предстательная железа представляет собой железисто- мышечный орган, залегает на дне таза под мочевым пузырем и окружает начальный отдел мочеиспускательного канала. Своей передней поверхностью предстательная железа прилегает к мочеполовой диафрагме, задней - к прямой кишке, а боковые поверхности железы примыкают к мышце, поднимающей задний проход.
Анатомическое строение. Представляет собой меньшей частью железистый, большей частью мышечный орган. Формой и величиной напоминает каштан. Наибольшим диаметром предстательной железы является поперечный размер, который равен в среднем 3,5 см, переднезадний - 2 см, вертикальный - 3см. В предстательной железе выделяют переднюю, заднюю, нижнелатеральную поверхности, а также основание предстательной железы, basis prostatae, верхушку, apex prostatae, правую, lo- bus dexter prostatae, левую, lobus sinister prostatae и средню, lobus medius prostatae доли предстательной железы.
Гистологическое строение. Ткань предстательной железы состоит из желез, погруженных в основу, состоящую главным образом из мышечной ткани.
Возрастные особенности. Предстательная железа в детстве имеет маленькие размеры, выполняет функцию мышечного органа - сжиматель мочеиспускательного канала. В период полового созревания железа резко увеличивается и начинает функционировать как орган половой системы. С возрастом развивается аденома простаты - замена секреторных и мышечных клеток на соединительную ткань.
Рис.
39. Простата,
предстательная
железа:
1
- facies
inferolateralis; 2 -
crista urethralis; 3
- sinus prostaticus; 4,
11 - ductus
ejaculatorius; 5 -
tunica mucosa; 6
- vesicula seminalis
dextra; 7 - ampulla
ductus deferens; 8 -
ductus deferens
sinister; 9 - vesicula
seminalis sinistra; 10 -
ductus excretorius; 12
- urethra masculina
(pars prostatica); 13 -
prostata; 14
- utriculus prostaticus;
15 - colliculus
seminalis; 16 - capsula
prostatica; 17 - urethra
masculina (pars membranacea).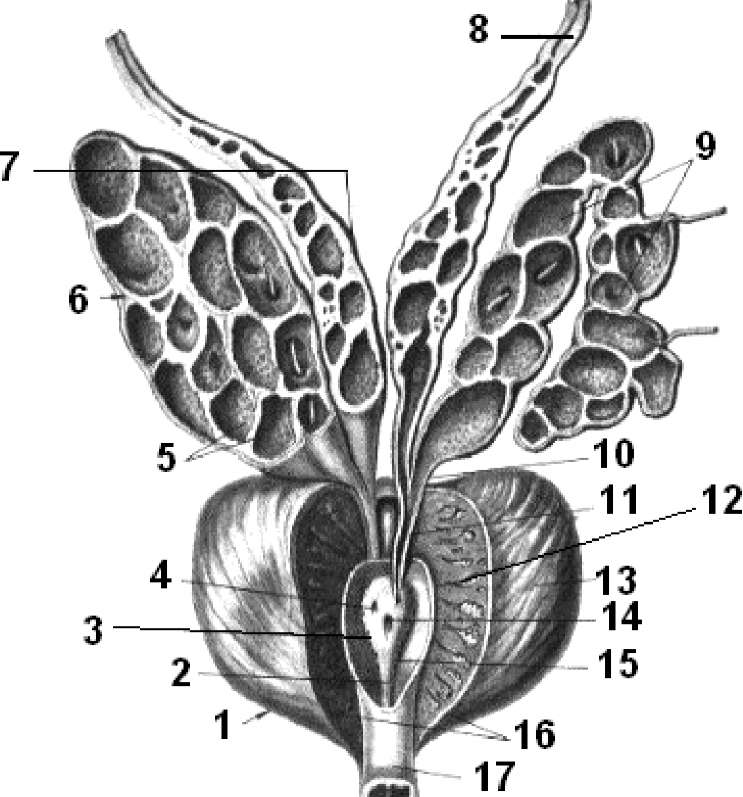
БУЛЬБОУРЕТРАЛЬНЫЕ, ЛУКОВИЧНО-МОЧЕИСПУСКАТЕЛЬНЫЕЖЕЛЕЗЫ,
GLANDULAE BULBOURETHRALES
Функция. Парный орган, выделяющий вязкую жидкость, защищающую слизистую оболочку стенки мужского мочеиспускательного канала от раздражения мочой.
Развитие. Развиваются из эпителиальных выростов губчатой части уретры.
Топография. Располагаются в толще diaphragma urogenitale над задним концом bulbuspenis, кзади от pars membranacea urethrae. Выводные протоки бульбоуретральных желез открываются в губчатую часть мочеиспускательного канала.
Анатомическое строение. Представляют собой две железы величиной каждая с горошину.
Гистологическое строение. Альвеолярно-трубчатые железы. Образованы железистым эпителием.
Возрастные особенности. Железы с момента рождения растут довольно медленно. Размеры увеличиваются в период полового созревания.
Диагностика. Используют ЯМР, КТ, УЗД. Биохимический анализ секрета железы.
МУЖСКОЙ МОЧЕИСПУСКАТЕЛЬНЫЙ КАНАЛ, URETHRA MASCULINA
Функция. Выводит как мочу, так и сперму.
Развитие. На 8-ой неделе внутриутробного развития заметны зачатки половых органов. Половой бугорок сильно развивается в длину. Вместе с его ростом увеличивается щель, располагающаяся под его нижней поверхностью, когда мочеполовые складки срастаются, щель превращаются в мочеиспускательный канал.
Топография. Начинается внутренним отверстием, ostium urethrae internum от мочевого пузыря, проходит через предстательную железу и доходит до наружного отверстия мочеиспускательного канала, ostium urethrae externum, располагающегося на головке полового члена.
7) Диагностика. Используют ЯМР, КТ, УЗД. Биохимический анализ секрета железы.
Анатомическое строение. В мужском мочеиспускательном канале выделяют:
предстательную часть, pars prostatica, расположенную внутри предстательной железы. Длинна 3 см. На задней поверхности находится гребень мочеиспускательного канала, crista urethralis, а наиболее выступающая его часть называется семенным бугорком, colliculus seminalis. На нем располагается рудимент парамезонефрального протока - предстательная маточка, utriculus prostaticus;
перепончатую часть, pars membranacea, залегающую в области дна таза. Простирается от предстательной железы до луковицы полового члена. Длина достигает 1,5 см. В месте прохождения через мочеполовую диафрагму имеется произвольный сфинктер мочеиспускательного канала, m. sphincter urethrae;
губчатую часть, pars spongiosa, располагающуюся внутри полового члена. Длина около 15 см.
Имеет сужения: в области внутреннего отверстия мочеиспускательного канала, при прохождении через мочеполовую диафрагму и у его наружного отверстия.
Расширения: В предстательной части, в луковице полового члена и в его конечном отделе - ладьевидной ямке.
Гистологическое строение. Слизистая оболочка мочеиспускательного канала содержит огромное количество мелких слизистых желез. В области предстательной части она выстлана переходным эпителием, а в области перепончатой и губчатой частей - многорядным призматическим эпителием. В области головки полового члена слизистая оболочка выстлана многослойным плоским эпителием. Кнаружи от слизистой оболочки проходит слой гладких мышечных волокон.
Возрастные особенности. У взрослого человека представляет собой трубку длиной 18 см., тогда как калибр просвета этого канала позволяет максимально ввести катетер диаметром 10мм.
Диагностика. Применяют рентгенологическое исследование с использованием контрастного вещества, а также компьютерную томограмму и УЗД.
МОШОНКА, SCROTUM
