
- •Этиология.
- •Синдром дезадаптации сердечно-сосудистой системы включает:
- •Антенатальная хроническая гипоксия:
- •Тяжелая первичная асфиксия.
- •Для детей, рожденных в асфиксии и перенесших хроническую внутриутробную гипоксию, характерны следующие особенности:
- •Среди ранних осложнений, помимо поражений мозга (отек, внутричерепные кровоизлияния, перивентрикулярные поражения, некрозы), особенно часты:
- •Среди поздних осложнений доминируют:
- •Диагноз.
Среди поздних осложнений доминируют:
инфекционные (пневмонии, менингит, сепсис, некротизирующий энтероколит и др.) и
неврологические (гидроцефальный синдром, перивентрикулярная лейкомаляция, проявления и последствия гипоксически-ишемической энцефалопатии), а также
последствия токсичности кислородотерапии (бронхолегочная дисплазия, ретинопатия и др.).
Диагноз.
Асфиксию диагностируют на основании:
клинических данных, в частности оценки по шкале Апгар на 1-й и 5-й минутах жизни, а также
динамики основных клинико-лабораторных параметров (см. выше).
Все дети, родившиеся с кардиореспираторной депрессией, в том числе и в асфиксии, подлежат мониторному наблюдению, т.е. длительному, проводимому в зависимости от тяжести состояния при рождении на протяжении нескольких часов или суток, непрерывному слежению за состоянием ряда жизненно важных функций организма и параметров гомеостаза.
Мониторинг делят на клинический, лабораторный, аппаратный.
Клинический мониторинг включает:
учет динамики массы тела (2—4 раза в сутки);
регистрацию температуры тела (4 раза в сутки);
динамические записи о:
коммуникабельности ребенка, беспокойстве, судорогах,
рвоте, срыгиваниях, количестве высосанного молока,
застое в желудке (при зондовом питании перед каждым следующим кормлением);
регулярные отметки (на ИВЛ или ВВЛ каждый час):
концентрации кислорода во вдыхаемой смеси (также ее влажности, температуры) и методики оксигенотерапии,
параметрах ИВЛ или ВВЛ и цвете кожи,
участии вспомогательной мускулатуры в акте дыхания,
аускультативной картине в легких;
учет объема и состава получаемой жидкости (питание, инфузионная терапия);
учет всех выделений (мочи, кала, рвотных масс);
подведение жидкостного баланса каждые 6—8 часов.
Аппаратный мониторинг:
частота сердечных сокращений,
артериальное давление,
оксигенация тканей.
При отсутствии соответствующих мониторов каждый час определяют и записывают результаты указанных нижеследующих параметров.
Об оксигенации тканей судят по цвету кожных покровов,
а об артериальном давлении — по пульсу (см. выше).
Каждые 6 часов оценивают симптом «белого пятна».
Лабораторный мониторный контроль:
гематокритное число, гемоглобин,
количество эритроцитов, лейкоцитов, тромбоцитов и лейкоцитарная формула;
КОС, парциальное давление кислорода и углекислого газа в крови;
посевы крови, стула и любого отделяемого у ребенка из местного очага поражения (в ряде клиник в первые часы жизни делают также посевы из слухового прохода как места, где сохраняются околоплодные воды, а также с кожи около пупка, из носоглотки);
глюкоза крови,
клинический анализ мочи;
билирубин сыворотки крови, его фракции;
электролиты плазмы: калий, натрий, кальций, магний;
общий белок сыворотки крови;
мочевина сыворотки крови, активность трансаминаз, коагулограмма.
Объем лабораторного обследования и частота его зависят от тяжести состояния ребенка и возможностей стационара, но при тяжелой асфиксии по окончании АВ-реанимации (см. ниже) целесооб разно определить КОС, гематокритный показатель, центральное венозное дав- , ление (при постановке пупочного катетера), а через 30 мин — глюкозу крови,/ через 1 ч — калий, натрий, мочевину, общий белок.
По показаниям исследования повторяют каждые 6—12—24 ч.
В первые-вторые сутки определяют в крови также уровни кальция и магния.
В первые сутки уровни гликемии контролируют не реже 1 раза в 3 ч, а в последующие третьи-четвертые сутки 1 раз в 6 ч.
Во многих зарубежных клиниках используют правило «четверок» при слежении за уровнем гликемии: 4 раза определяют каждые 30 мин и далее 4 раза последовательно каждые 1, 2, 3, 4 часа.
Указанные сведения — лишь ориентиры, которые модифицируют в зависимости от клинической картины у конкретного ребенка.

Полиорганные поражения при тяжелой асфиксии
Центральная нервная система |
Гипоксически-ишемическая энцефалопатия, отек мозга, внутричерепные кровоизлияния, судороги, а у недоношенных — перивентрикулярные поражения |
Легкие |
Синдром аспирации мекония, разрушение сурфактанта, постгипоксическая пневмопатия, легочная гипертензия |
Сердечно-сосудистая система |
Патологическое шунтирование, легочная гипертензия, гиперволемия, гиповолемия, шок, полицитемия, ишемические некрозы эндокарда, транзиторная дисфункция миокарда, расстройства сердечного ритма, трикуспидальная недостаточность |
Почки |
Олигурия, острая почечная недостаточность без или с тромбозами сосудов |
Желудочно-кишечный тракт |
Рвота, срыгивания, функциональная непроходимость, некроти- зирующий энтероколит, дисфункция печени |
Обмен веществ |
Патологический ацидоз (обычно смешанный), чрезмерная активация перикисного окисления липидов, гипогликемия, гипонатриемия, гипокальциемия, гипомагниемия, а у недоношенных — гипераммониемия |
Гемостаз |
Дефицитная (геморрагическая — дефицит витамина К и др.) или тромботическая направленность, включая тромбоцитопению, ДВС-синдром |
Иммунитет |
«Цитокиновый шторм», вторичный иммунодефицит, предрасполагающий к госпитальному инфицированию, активации и генерализации внутриутробных инфекций |
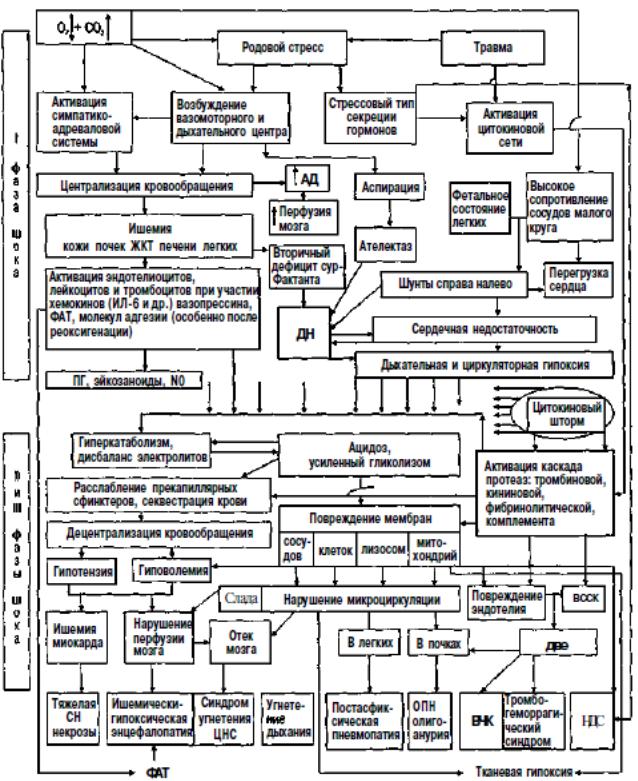
Схема 7.1. Патогенез острой асфиксии новорожденных, не осложненной хронической антенатальной гипоксией
АД — артериальное давление; ОПН — острая почечная недостаточность; ЦНС — нейтральная нервная система; ЖКТ — желудочно-кишечный тракт; ДН — дыхательная недостаточность; ВССК — внут- рисосудистое свертывание крови; N0 — оксид азота; ПГ — простагландины; ДВС — диссеминированное внутрисосудистое свертывание (крови); ВЧК — внутричерепное кровоизлияние; СН — сердечная недостаточность; ФАТ — фактор активации тромбоцитов; НДС — иммунодефицитное состояние.
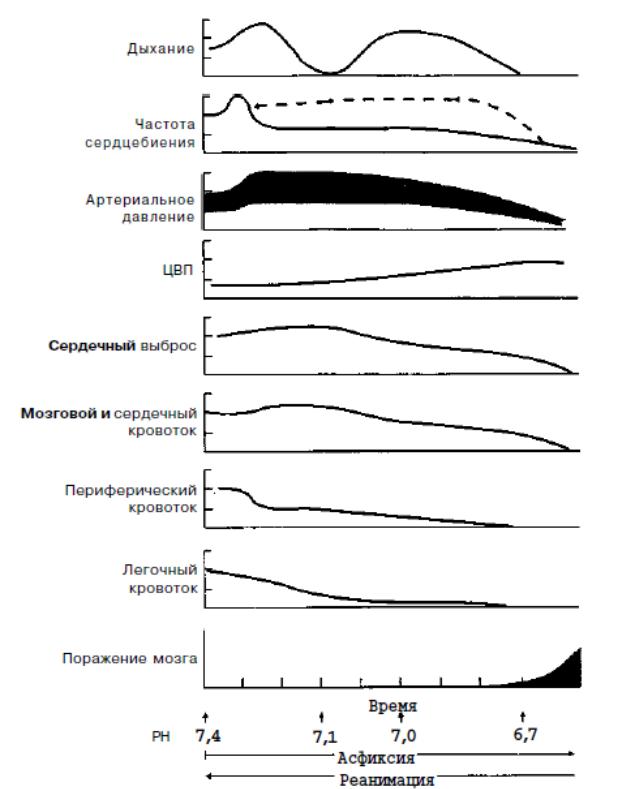
Рис. 7.2. Последовательность кардиореспираторных изменений при асфиксии и реанимации (по Г.Эвери и соавт., 1987)
По горизонтальной оси: время в минутах при нарастании тяжести асфиксии.
При полном прекращении газообмена в легких длительность всего изображенного процесса — 10 мин.
Процессы обратимы с момента начала реанимации.
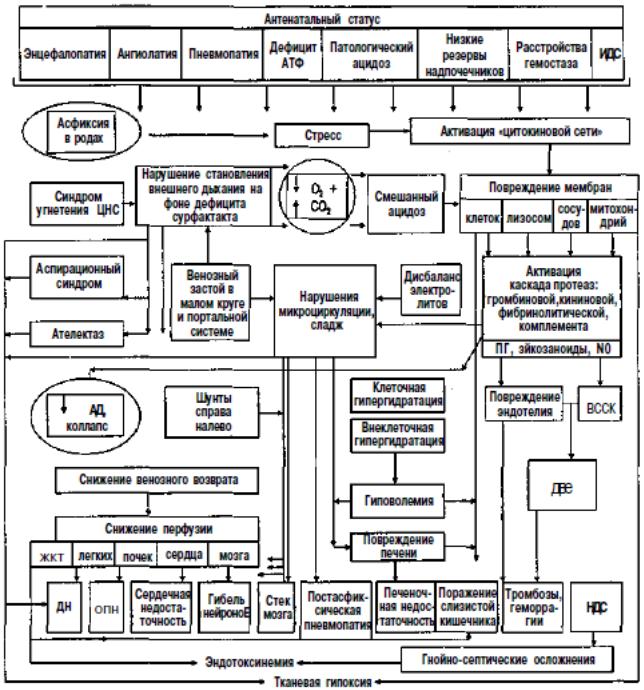
Схема 7.2. Патогенез асфиксии новорожденных, возникшей на фоне хронической антенатальной гипоксии
АД — артериальное давление; ДН — дыхательная недостаточность; ЖКТ — желудочно-кишечный тракт; АТФ — аденозинтрифосфат; ОПН — острая почечная недостаточность; ЦНС — центральная нервная система; N0 — оксид азота; ПГ — простагландины; ДВС — диссеминированное внутрисосудистое свертывание крови; СН — сердечная недостаточность; ФАТ — фактор активации тромбоцитов; ИДС — иммунодефицитное состояние; ВССК — внутрисосудистое свертывание крови.

Схема 7.3. Краткий алгоритм оказания первичной помощи ребенку в родильной комнате.
