
- •Основные принципы лечения переломов
- •1. Сердечно-легочная реанимация
- •2. Комплекс противошоковых мероприятий
- •Обезболивание на догоспитальном этапе.
- •Второй принцип - обезболивание
- •Консервативные методы фиксации
- •1. Лечение положением
- •2.Мягкие повязки
- •3. Гипсовые повязки
- •4. Ортопедические внешние фиксаторы
- •5. Скелетное (постоянное) вытяжение
- •Основные показания к лечению методом скелетного вытяжения.
- •Общее лечение и стимуляция костной регенерации
- •Оперативные методы фиксации
- •Преимущества оперативных методов лечения переломов:
- •Недостатки оперативных методов лечения переломов:
- •Показания к оперативному лечению переломов Безусловными показаниями к выполнению оперативного вмешательства при переломах являются:
- •Показания к оперативному вмешательству расширяются при:
- •Общие принципы остеосинтеза
- •Виды остеосинтеза
- •Отдельные виды операций:
- •Операции на суставах
- •Операции на мягких тканях
- •Пятый принцип – восстановления функции (реабилитация)
- •Реабилитация инвалидов
Обезболивание на догоспитальном этапе.
Выбор метода обезболивания у больных с переломами зависит от типа оказания помощи, тяжести повреждения.
На догоспитальном этапе при изолированных переломах широко в настоящее время используются наркотические анальгетики – промедол, омнопон, морфии, морфилант в сочетании с димедролом и анальгином. Вводят анальгетики только путем внутримышечной инъекции. Эти препараты наряду с болеутоляющим действием обладают побочными эффектами. В первую очередь – они угнетают дыхание и в меньшей степени кровообращение. Их нельзя использовать при подозрении о наличии повреждений органов брюшной полости.
При политравме на догоспитальном этапе целесообразно общее обезболивание. Наибольшее распространение в настоящее время получили внутривенный сбалансированный многокомпонентное обезболивание и наркоз азота с кислородом по Петровскому – Ефуни в соотношении 2:1, 4:1. Особенно сложно осуществление обезболивания при политравме с витальными расстройствами (нарушении дыхания, кровопотере, шоке и т.д.). В настоящее время не вызывает сомнения, что помощь таким пострадавшим должна проводить специализированные реанимационно- травматологические бригады скорой помощи.
Транспортная иммобилизация повреждений. Различают транспортную и лечебную иммобилизацию. В отличие от лечебной, цель транспортной иммобилизации - обездвиживание зоны повреждения на момент транспортировки пострадавшего в то медицинское учреждение, где возможно оказание исчерпывающей медицинской помощи. Таким образом, транспортная иммобилизация выполняет задачу профилактики шока, вторичных повреждений тканей (кожи, мышц, сосудов, нервов) смещающимися костными отломками, инфекционных раневых осложнений.
Показаниями к транспортной иммобилизации являются повреждения костей и суставов, магистральных кровеносных сосудов и нервных стволов, массивные повреждения мягких тканей, ожоги, отморожения, синдром длительного сдавления конечностей. Противопоказаний к транспортной иммобилизации практически не существует.
Средства транспортной иммобилизации разделяют на табельные (стандартные шины) и подручные. Они должны отвечать следующим требованиям:
обеспечивать надежную иммобилизацию и по возможности фиксировать конечность в функционально выгодном положении;
быть простыми в использовании и не требовать много времени для применения;
быть портативными, легкими, недорогими в изготовлении.
Правила наложения транспортных шин:
Транспортная иммобилизация должна быть выполнена как можно раньше от момента повреждения.
Помимо поврежденного сегмента, транспортные шины должны обеспечить иммобилизацию не менее двух смежных суставов. По три сустава должны быть иммобилизированы при повреждениях бедра (тазобедренный, коленный, голеностопный) и плеча (плечевой, локтевой, лучезапястный).
При иммобилизации конечности необходимо придать по возможности среднефизиологическое положение, не преследуя цели создания специального положения для репозиции костных отломков.
Транспортные шины накладывают поверх одежды или обуви с целью, во-первых, избежать дополнительной травматизации при раздевании, а во-вторых, использовать одежду в качестве мягкой прокладки.
Чтобы избежать дополнительных повреждений тканей (пролежней, потертостей), шина должна быть еще до наложения отмоделирована по контуру тела пострадавшего, конечность обернута мягким материалом, а на костные выступы наложены прокладки из марли или ваты. Моделировать шину после наложения недопустимо, это вызывает усиление болевого синдрома, наносит дополнительную травму. К недостатку сделанных из подручных средств и некоторых табельных шин (лубковые, деревянные) относится невозможность их точного моделирования.
Шину нельзя прибинтовывать слишком туго, так как это может вызвать (особенно при нарастании отека) сдавление мягких тканей с развитием тяжелых ишемических расстройств.
При закрытых переломах перед наложением шины нужно провести легкое и плавное вытяжение конечности (тракцию) с целью исправления деформации оси. В большинстве случаев это позволяет уменьшить смещение отломков, ослабив их давление на окружающие мягкие ткани и, прежде всего, — на кожу. При открытых переломах этого делать нельзя, так как при тракции выстоящие над кожей костные отломки «уходят» под мягкие ткани, дополнительно инфицируя рану.
В зимнее время иммобилизированную конечность необходимо дополнительно утеплить.
При отсутствии табельных шин иммобилизацию осуществляют подручными средствами (ветки деревьев, доски, щиты, картон, фанера и др.), позволяющими если не полностью, то хотя бы частично соблюсти вышеизложенные правила. При отсутствии даже подручных средств следует использовать так называемую аутоиммобилизацию, суть которой в том, что поврежденную верхнюю конечность марлевыми бинтами или косыночной повязкой фиксируют к туловищу, а поврежденную нижнюю конечность — к здоровой ноге.
Т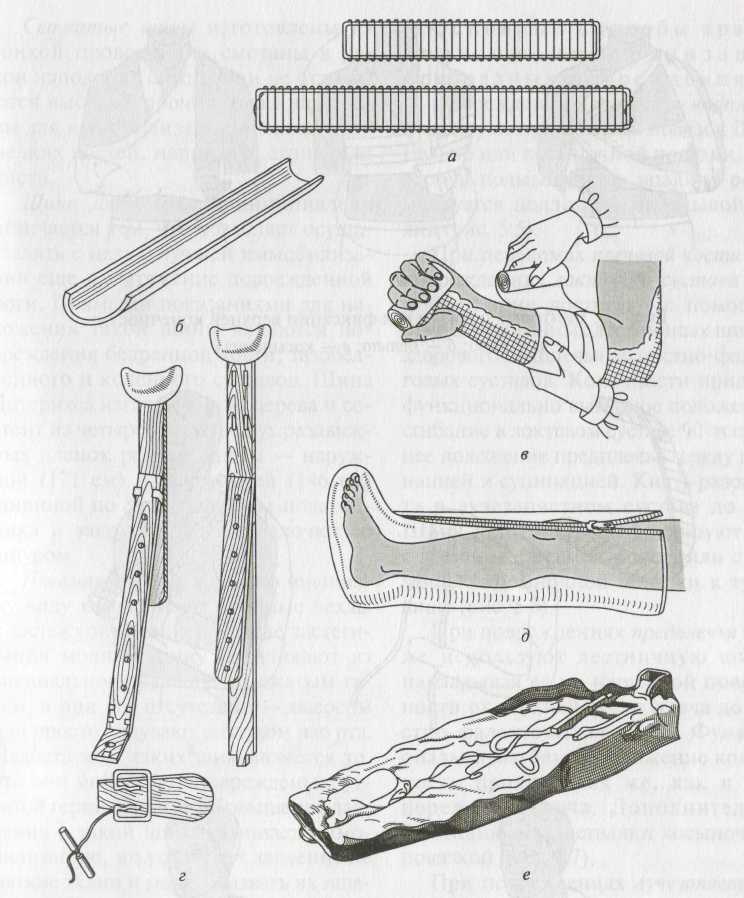 абельные
транспортные шины (рис. 2):
абельные
транспортные шины (рис. 2):
Рис. 2. Транспортные шины:
а - лестничная (Крамера); б — лубковая; в — сетчатая; г — Дитерихса; д — надувная (пневматическая); е — вакуумные носилки
Лестничные шины (Крамера) хорошо моделируются, что позволяет фиксировать конечность в любом положении. Они универсальны, с помощью лестничных шин или их комбинации можно фиксировать практически любое повреждение. Недостатком лестничных шин является то, что перед употреблением их необходимо обматывать мягким материалом (ватой и марлей) с целью исключения контакта жесткой проволоки с кожей. Желательно обшить поверх мягкого материала шину клеенкой, что позволит проводить санитарную обработку шин для их повторного использования.
Лубковые шины отличаются дешевизной, легкостью, портативностью, однако не моделируются. С помощью этих шин можно иммобилизовать конечность только в прямом положении.
Сетчатые шины изготовлены из тонкой проволоки и смотаны в рулон наподобие бинта. Они не отличаются высокой прочностью и пригодны для иммобилизации повреждений мелких костей, например, стопы или кисти.
Шина Дитерихса принципиально отличается тем, что позволяет осуществлять с целью лучшей иммобилизации еще и вытяжение поврежденной ноги. Прямыми показаниями для наложения такой шины являются повреждения бедренной кости, тазобедренного и коленного суставов. Шина Дитерихса изготовлена из дерева и состоит из четырех частей: двух раздвижных планок разной длины — наружной (171 см) и внутренней (146 см) шириной по 8 см, подошвы-подстопника и закрутки в виде палочки со шнуром.
Пневматические шины по внешнему виду напоминают двойные чехлы с застежкой-молнией. После застегивания молнии шину накачивают из специального баллона со сжатым газом, а при его отсутствии — насосом или просто надувают воздухом изо рта. Недостатком таких шин является то, что они могут быть повреждены с утратой герметичности. Повышение давления в такой шине улучшает иммобилизацию, но усиливает давление на мягкие ткани и может вызвать их ишемию. При открытом повреждении пневматическая шина может вызвать усиление кровотечения из раны, функционируя как венозный жгут.
Вакуумные шины наполнены гранулами. Чтобы шина приобрела иммобилизационные свойства, необходимо выкачать из нее воздух с помощью специального насоса. По этому же принципу устроены вакуумные носилки и вакуумные матрасы, применяющиеся при повреждениях позвоночника или таза.
Основные способы транспортной иммобилизации при разных повреждениях.
 Повреждения
лопатки
и надплечъя фиксируют
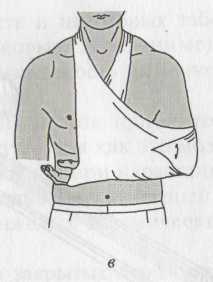
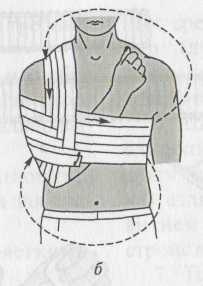
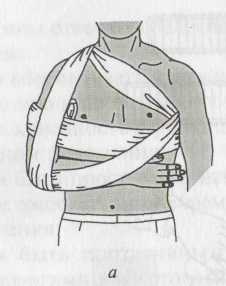
при помощи повязок Дезо, Вельпо или
косыночной повязки, при этом в подмышечную
впадину рекомендуется подложить
небольшой валик (рис. 3).
Повреждения
лопатки
и надплечъя фиксируют
при помощи повязок Дезо, Вельпо или
косыночной повязки, при этом в подмышечную
впадину рекомендуется подложить
небольшой валик (рис. 3).
Рис. 3. Бинтовые повязки для фиксации верхней конечности:
а — Дезо; б — Вельпо; в — косыночная
При переломах плечевой кости или повреждениях локтевого сустава иммобилизации достигают с помощью отмоделированных лестничных шин от здорового надплечья до пястно-фаланговых суставов. Конечности придают функционально выгодное положение: сгибание в локтевом суставе 90° и среднее положение предплечья между пронацией и супинацией. Кисть разогнута в лучезапястном суставе до 45°. Шину дополнительно фиксируют или с помощью тесемок к шее, или с помощью косыночной повязки к туловищу (рис. 4).

Рис.4. Наложение лестничной шины на верхнюю конечность:
А – подготовка; б – наложение; в – фиксация бинтом; г – подвешивание конечности на косынке.
При повреждениях предплечья также используют лестничную шину, накладывая ее по наружной поверхности от верхней трети плеча до пястно-фаланговых суставов. Функционально выгодное положение конечности придают так же, как и при переломах плеча. Дополнительно фиксацию осуществляют косыночной повязкой (рис. 5).
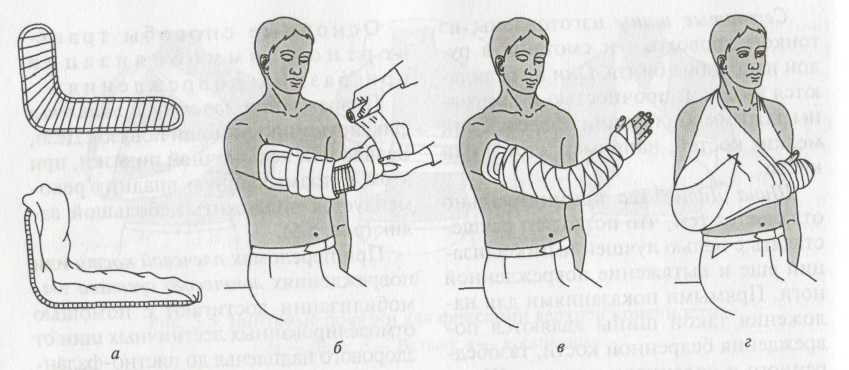
Рис. 5. Наложение лестничной шины при переломе костей предплечья:
а — подготовка; б — наложение шины; в — рука в шине; г — подвешена на косынке
При повреждениях лучезапястного сустава или пальцев кисти, кроме лестничной шины, можно использовать сетчатые, а также лубковые шины. Шины располагают по ладонной поверхности от локтевого сустава до кончиков пальцев, кисти придают положение умеренного разгибания, а в ладонь вкладывают плотный валик.
При повреждениях бедра и тазобедренного сустава иммобилизацию осуществляют с помощью шины Дитерихса. Перед наложением шины обувь не снимают. Сначала подошву-подстопник фиксируют мягким бинтом к ноге. Подстопник должен выступать за край каблука на 1,5 —2 см, чтобы избежать пролежня пяточной области от давления. Далее по здоровой конечности подбирают необходимую длину внутренней (от паховой области) и наружной (от подмышечной области) раздвижных планок, которые должны выходить за край подошвенной поверхности стопы на 12—15 см для осуществления вытяжения. Подобранную длину фиксируют с помощью деревянных или металлических штырей, закрепленных на планке. Первой устанавливают внутреннюю планку с упором в паховую область (избегая сдавления половых органов!), в отверстие ее дистального упора проводят шнур для вытяжения. Затем устанавливают наружную планку с упором в подмышечную область, после чего планки соединяют под стопой. Раздвижные планки фиксируют специальными ремнями или марлевым бинтом к туловищу в не менее чем пяти точках: в области грудной клетки, таза, верхней трети бедра, коленного сустава, нижней трети голени. Вначале выполняют фиксацию проксимальнее области перелома (при повреждении диафиза бедра это три верхние точки, при повреждении тазобедренного сустава — две верхние), затем вращением закрутки осуществляют вытяжение, после чего закрепляют палочку закрутки и завершают фиксацию в дистальных точках (рис. 6).
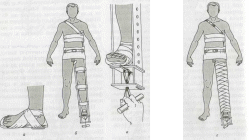
Рис. 6. Наложение шипы Дитерихса:
а — фиксация подошвы; б — фиксация шины; в — вытяжение конечности с использованием закрутки; г — иммобилизация конечности в законченном виде
В отсутствие шины Дитерихса можно применить комбинацию из шин Крамера, соблюдая те же уровни и точки фиксации, но без вытяжения, что менее эффективно.
При повреждениях костей голени применяют чаще всего комбинацию из лестничных шин. Учитывая большую подвижность костных отломков и опасность перфорации кожи, шины накладывают с трех сторон. Перед шинированием осуществляют плавную тракцию за стопу с целью исправления оси голени. Шины накладывают, не прекращая тяги. Вначале накладывают заднюю шину от верхней трети бедра до кончиков пальцев стопы с фиксацией стопы под прямым углом к оси голени. Затем иммобилизацию укрепляют еще двумя лестничными (или лубковыми, что менее эффективно) шинами с наружной и внутренней сторон (рис. 7).
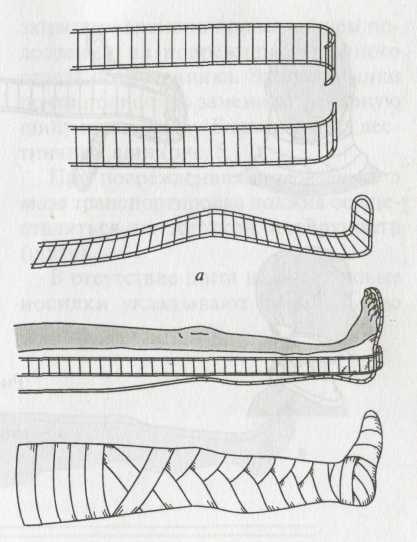
Рис.7. Иммобилизация лестничными шинами при переломе костей голени:
а — подготовка шин; б — наложение
Повреждения в области голеностопного сустава и стопы фиксируют с помощью лестничных шин от коленного сустава (уровень головки малоберцовой кости) до кончиков пальцев, положение стопы — под прямым углом к оси голени.
При повреждениях шеи иммобилизацию осуществляют несколькими способами. Наименее эффективный, но наиболее простой способ — укладывание пострадавшего на носилки навзничь с ватно-марлевым кругом под головой (затылок находится в отверстии круга). Значительно лучше выполнять иммобилизацию с помощью ватно-марлевой или картонно-ватно-марлевой повязки (типа «воротника Шанца»), упирающейся в затылочный бугор и оба сосцевидных отростка, а снизу — в грудную клетку. При правильно наложенной фиксирующей повязке пострадавшему трудно открыть рот. Сейчас выпускают в качестве табельного средства иммобилизации специальные головодержатели в виде воротника на застежках, которые накладывают с минимальными затратами времени при малейшем подозрении на повреждение шейного отдела позвоночника. Эти воротники почти полностью заменили фанерную шину или повязку Башмакова из лестничных шин (рис. 8).

Рис. 8. Иммобилизация шейного отдела позвоночника:
а — ватно-марлевый воротник; б — повязка Башмакова; в — головодержатель
При повреждениях позвоночника и таза транспортировка должна осуществляться на жесткой поверхности (щите).
В отсутствие щита на брезентовые носилки укладывают специальную конструкцию из скрепленных широких лестничных шин. При повреждении нижнегрудного и поясничного отделов позвоночника транспортировку осуществляют с валиком под поясницу для сохранения естественного лордоза.
Возможна транспортировка и на животе с подкладыванием широкого валика под грудь и голову. При повреждениях таза пострадавшего транспортируют на спине с валиком в подколенной области (рис. 9). Вакуумные носилки и матрасы дают возможность более полноценной иммобилизации при указанных повреждениях, так как позволяют зафиксировать практически любую позу.
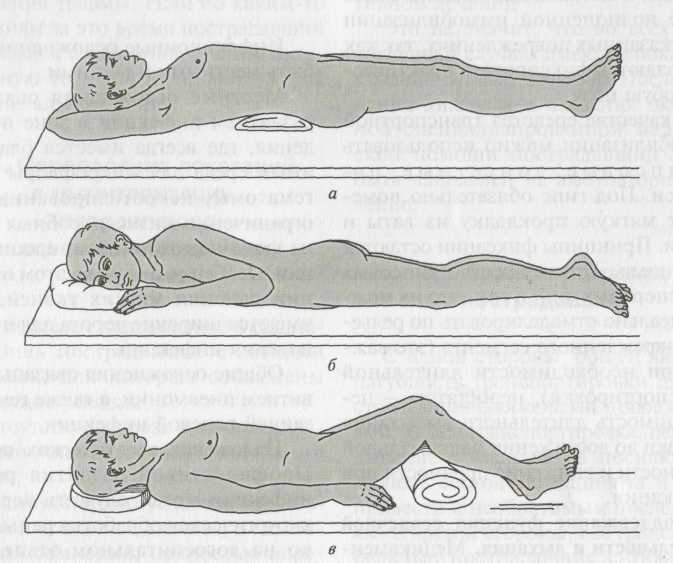
Рис. 9. Транспортная иммобилизация при переломах позвоночника и таза:
а — положение на спине при переломе поясничного отдела позвоночника; б — положение на животе при переломе позвоночника; в — иммобилизация при переломах костей таза; г — формирование транспортной шины для фиксации переломов костей таза
В качестве средства транспортной иммобилизации можно использовать и гипсовые лонгетные повязки. Под гипс обязательно помещают мягкую прокладку из ваты и марли. Принципы фиксации остаются прежними. Преимущество гипсовых транспортных шин в том, что их можно идеально отмоделировать по рельефу поврежденного сегмента (это важно при необходимости длительной транспортировки), недостаток — необходимость длительного высыхания повязки до достижения максимальной прочности и снижение прочности при намокании.
С одной стороны, общей является пагубность транспортировки для пострадавших с тяжелыми повреждениями: любая транспортировка, перекладывание с носилок на носилки утяжеляют состояние пациента и могут привести к необратимым последствиям. С другой стороны, все транспортабельные пострадавшие с тяжелыми травмами должны быть возможно быстрее эвакуарованы в специализированный стационар. И если избежать транспортировки нельзя, необходимо сделать ее наиболее щадящей. Эту задачу можно решать сразу в нескольких направлениях.
Выполнение адекватного обезболивания и создание полноценной иммобилизации повреждений.
Обеспечение медицинского сопровождения и продолжение проведения противошоковых мероприятий в процессе транспортировки.
В условиях системы здравоохранения крупного города существенно пересмотрены критерии транспортабельности пострадавших. Сегодня транспортировка в реанимобиле с участием реанимационно-анестезиологической бригады возможна даже в состоянии лечебного наркоза с искусственной аппаратной вентиляцией легких. Созданы даже специальные автомобили, самолеты и вертолеты, в которых возможно развертывание операционной с выполнением сложных операций в процессе транспортировки. На первый план выходит не столько техническая возможность транспортировки пациента в тяжелом состоянии, сколько ее целесообразность, результирующая всех выгод (перемещение в специализированный стационар, где медицинская помощь может быть оказана наиболее адекватно) и опасностей (риск ухудшения состояния в пути).
Использование наиболее щадящего и эффективного вида транспорта.
Сегодня таким транспортом является воздушный. Санитарные вертолеты оправдывают себя не только при необходимости эвакуации пострадавших из отдаленных и труднодоступных районов, но и в условиях мегаполиса, когда автомобильные пробки на дорогах парализуют работу колесного медицинского транспорта.
Разработаны специальные вертолеты со сниженным уровнем шума для полетов над городом. Во всех строящихся крупных больницах проектируются, а в старых дополнительно строятся вертолетные площадки.
Определение направления эвакуации с целью максимально уменьшить протяженность (как по расстоянию, так и по времени) транспортировки.
