
4 Типа ситуаций, требующих оказания экстренной медицинской помощи:
Остановка кровообращения.
Остановка дыхания.
Наружное кровотечение фонтаном.
Проникающее ранение грудной полости.
Звонок первый – звонок немедленный.
Является первым звеном в системе жизнеобеспечения и направлен на то, чтобы специализированная бригада прибыла максимально быстро. Зависит от нескольких факторов:
один спасатель проводит реанимацию или несколько;
у жертвы первичная остановка дыхания или кровообращения;
расстояние до ближайшего пункта помощи или телефона;
возможностей скорой помощи.
Основные правила:
если жертва – взрослый, то спасатель обязан вызвать помощь незамедлительно, как только установлена остановка сердечной деятельности, а только после этого начать реанимацию;
если жертва – ребенок, то спасатель обязан провести реанимационные мероприятия в течение 1 минуты (из-за частых первичных остановок дыхания), сразу после этого вызвать помощь, и немедленно продолжить проведение реанимации.
Оценка остановки кровообращения.
Отсутствие дыхания приравнивается к отсутствию кровообращения = начало реанимации. Но «ищи признаки кровообращения, которые включают и видимые движения, и проверку дыхания». Таким образом, отсутствие каких-либо видимых признаков жизни, а также ритмичных дыхательных движений, должно быть достаточным для начала грудной компрессии.
Реанимация.
Обеспечить безопасность спасателя и жертвы:
ДТП;
падение на строительстве;
токсические испарения;
зона военных действий;
открытый огонь;
поражение электричеством.
Проверить, отвечает ли жертва на вопросы:
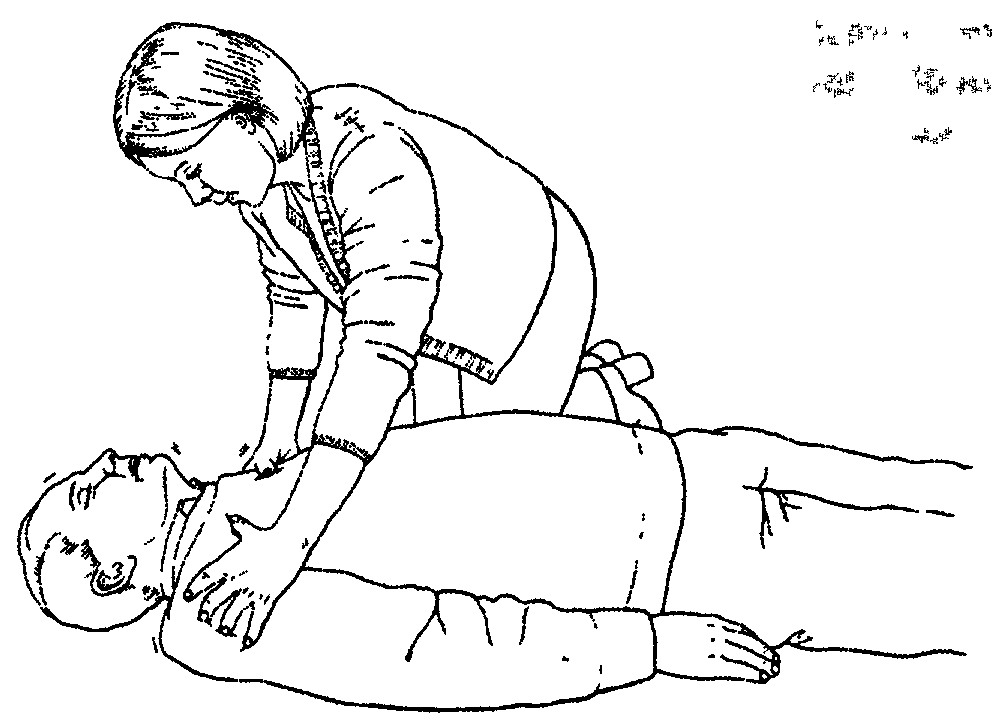
Мягко потрясти за плечи и громко спросить «С вами все в порядке?»
А. Если жертва отвечает словом или движением:
оставить его в том положении, в котором его нашли (травма шеи, позвоночника), проверить его состояние и оказать, если необходимо, помощь.
контролируйте его постоянно.
В. Если больной не реагирует:
позовите на помощь: «первый звонок».
обеспечьте проходимость дыхательных путей запрокидыванием головы и выдвижением подбородка;
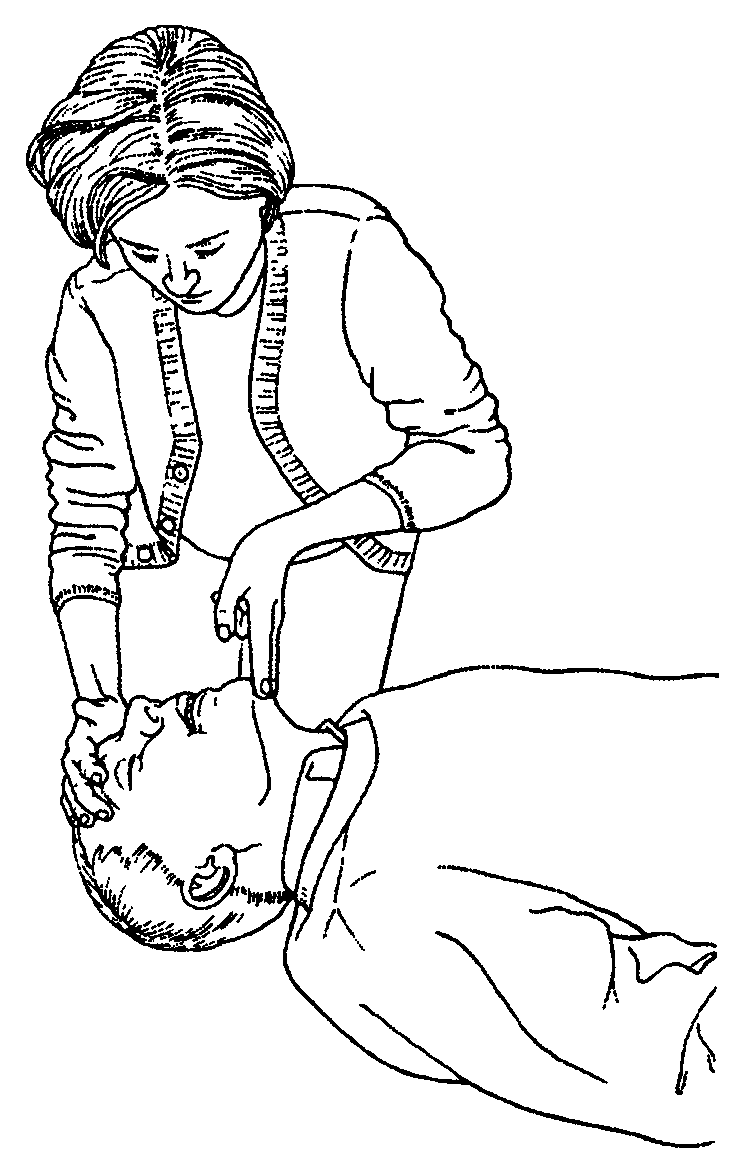
по возможности оставив больного в положении, в котором его нашли, положите руку на его лоб и бережно наклоните голову назад, держа свой большой и указательный палец свободными, чтобы закрыть нос, если потребуется искусственное дыхание;
в то же время проводится выдвижение подбородка;
если у вас возникли трудности, поверните больного на спину и повторите описанную последовательность действий по обеспечению проходимости дыхательных путей.
Старайтесь избежать запрокидывания головы, если подозреваете травму шеи.
Сохраняйте проходимость дыхательных путей, наблюдайте, слушайте и ощущайте дыхание (больше, чем отдельные, редкие движения):
смотрите за движениями грудной клетки;
прислушивайтесь к дыхательным звукам изо рта больного;
старайтесь ощущать дыхание щекой.
На эти действия – 10 секунд, после чего решается, что дыхание отсутствует.
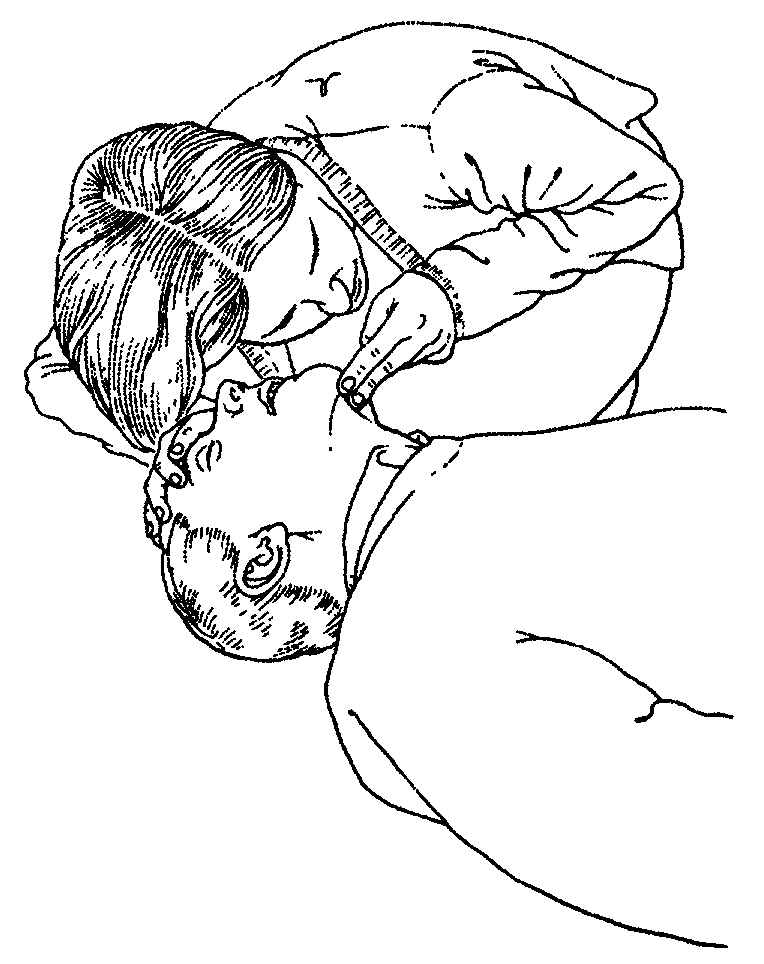
А. Если больной дышит (больше, чем отдельные движения)
переверните его в восстановительное положение (см. ниже);
проверяйте дыхание.
В. Если не дышит:
посылайте кого-нибудь за помощью или, если вы один, оставляйте больного и идите за помощью; возвращайте и начинайте непрямой массаж сердца;
обозначьте нижнюю половину грудины:
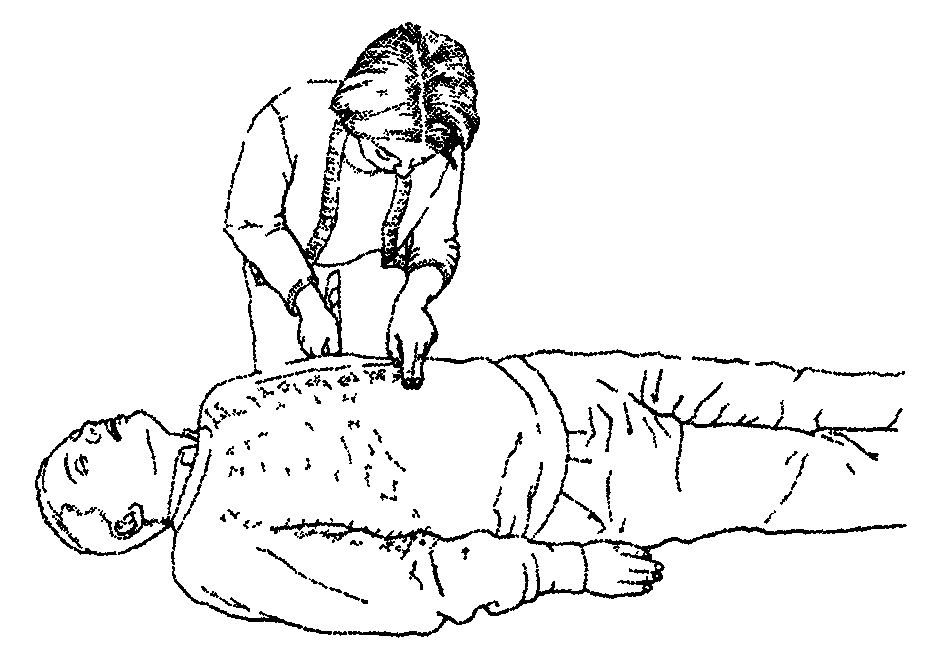
с помощью указательного или среднего пальца найдите края нижних ребер;
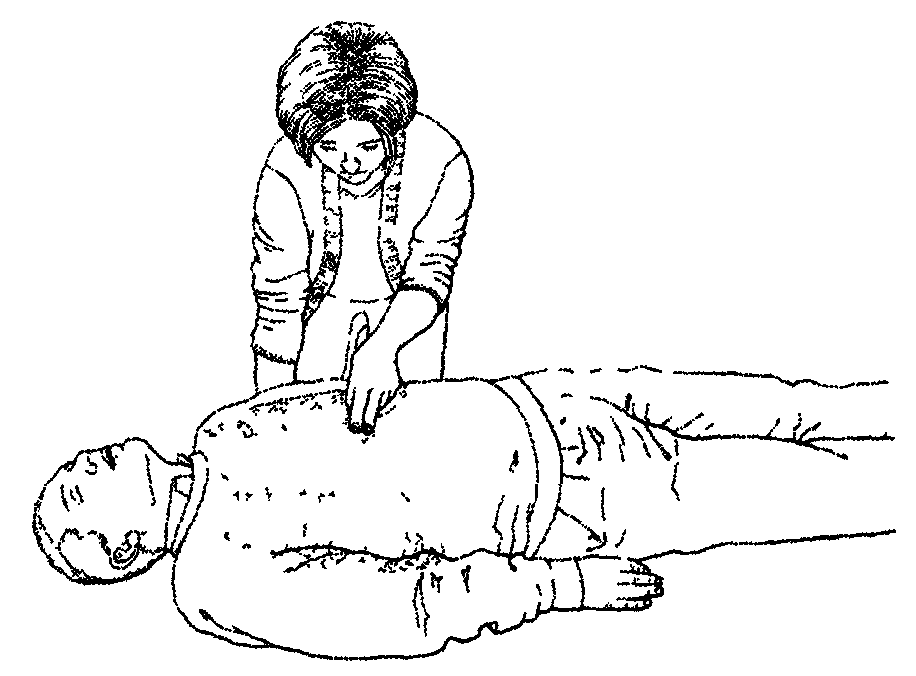
удерживая пальцы вместе, передвигайте их к точке, где они соединяются с грудиной;
удерживайте средний палец в этой точке, а указательный на грудине.
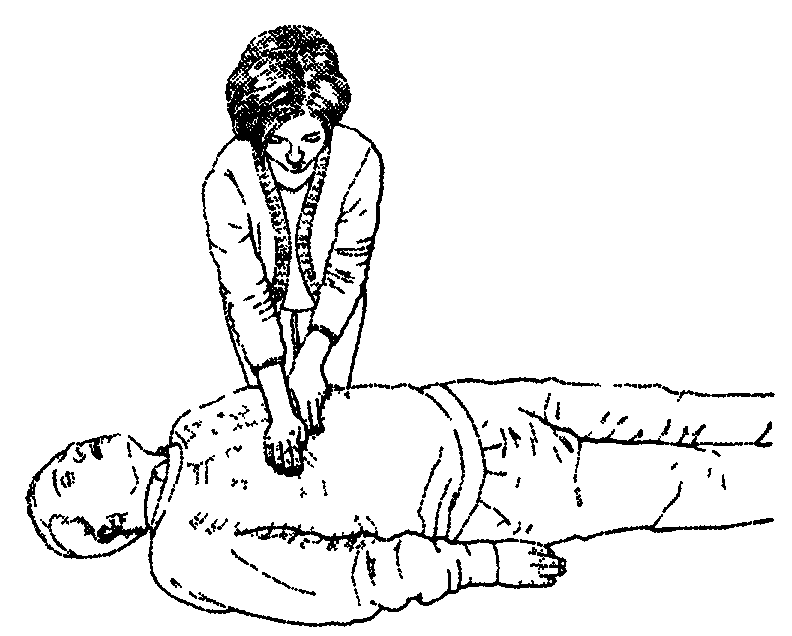
передвигайте проксимальную (ближнюю к предплечью) часть ладони второй руки вниз по грудине, пока не достигнете указательного пальца. Тут должна быть середина нижней половины грудины;
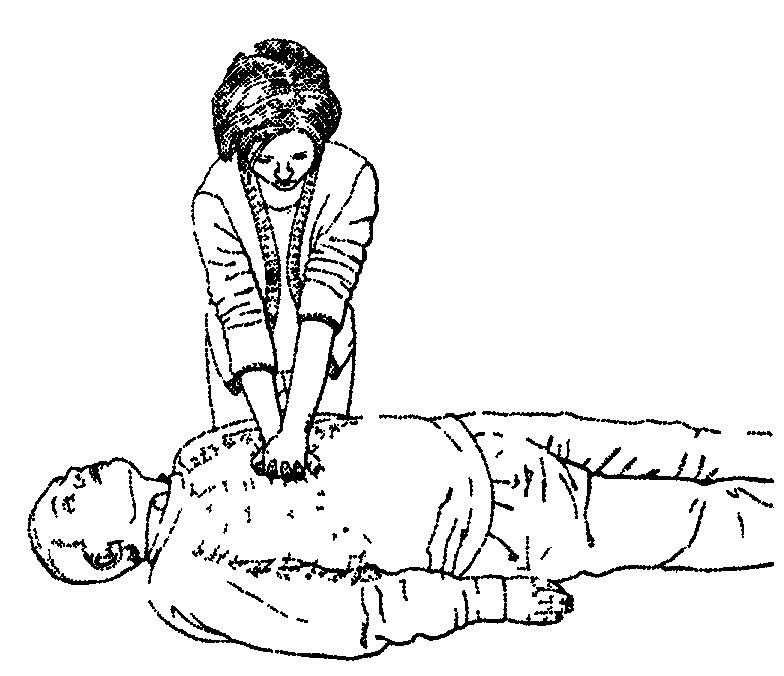
расположите проксимальную часть ладони одной руки в этом месте, другую руку положите сверху на первую;
сцепите пальцы обеих рук и проверьте, что не давите на ребра. Не прилагайте давление на верхнюю часть живота, на конец грудины и на мечевидный отросток;
ваше положение – вертикально над грудной клеткой пострадавшего, прямыми руками надавливайте на грудину (на 4-5 см в глубину, у детей – на 1/3 размера грудной клетки)

не должен утрачиваться контакт между рукой и грудиной, ритм компрессий – 100 в 1 минуту. Сдавливание и отпускание должны быть равными по времени.
В) Искусственное дыхание:
удалите видимые инородные тела изо рта больного, включая выбитые зубы;
сделайте 2 эффективных искусственных вдоха, каждый из которых приводит к подниманию и опусканию грудной клетки;
обеспечьте запрокидывание головы и выведение подбородка;

стисните нос больного своим большим и указательным пальцами руки, которая находится на лбу;
слегка приоткройте рот больного, сохраняя подбородок выдвинутым;
вдохните и расположите свои губы около рта больного;
постепенно вдувайте воздух в его рот:
вдувание делайте ровно на протяжении 1,5 - 2 секунд, наблюдая за движениями грудной клетки, как при нормальном дыхании (для взрослого обычно необходимо 400-600 мл воздуха; ребенку перед вдуванием не делайте глубокого вдоха, чтобы впоследствии не разорвать его легкие);

сохраняя запрокинутое положение головы и выдвинутый подбородок, отодвигайте свой рот ото рта больного и следите за опусканием его грудной клетки, когда воздух выходит:

сделайте следующий вдох в той же последовательности;
Если у вас возникают трудности с эффективностью дыхания:
проверьте ротовую полость больного и удалите инородные тела;

проверьте правильность расположения головы и подбородка;
сделайте до 5 попыток для достижения 2-х эффективных движений;
даже в случае неудачи продолжайте непрямой массаж сердца;
комбинируйте компрессию грудины и искусственное дыхание в соотношении 15:2.
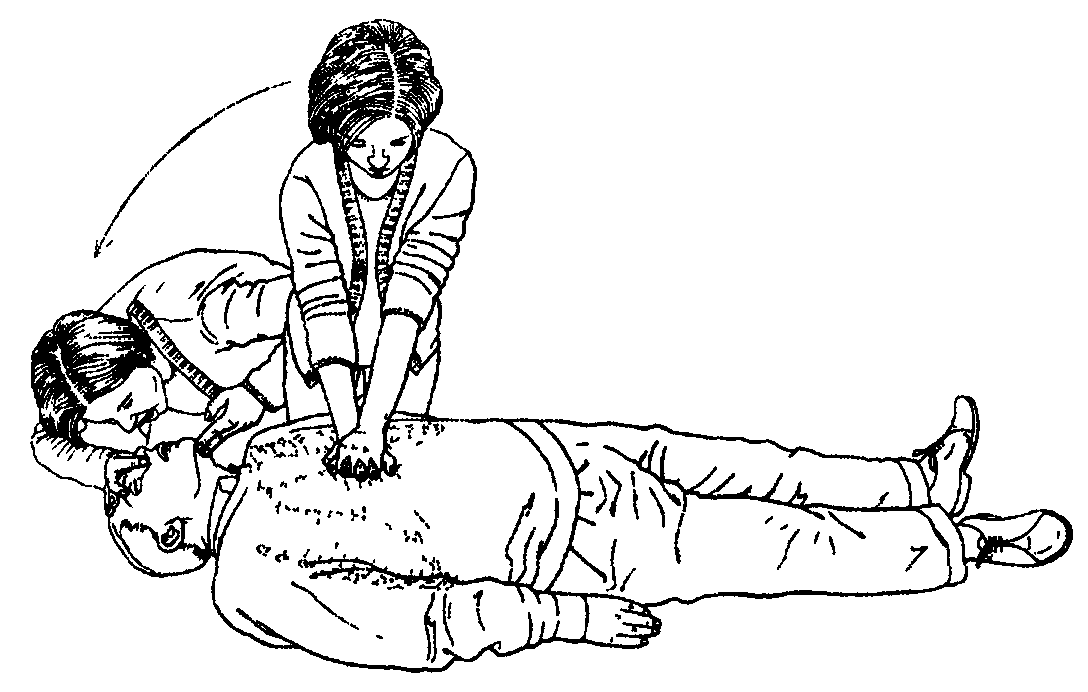
Продолжайте реанимацию до:
прихода квалифицированной помощи;
появления признаков жизни;
вы физически не в состоянии проводить реанимацию далее.
