
- •22. Назначить профилактические мероприятия ребенку с высоким уровнем риска развития кариеса.
- •23. Определить и интерпретировать индекс рма у ребенка 14 лет.
- •24. Определить и интерпретировать десневой индекс gi (Loc, Silness) ребенка 13 лет.
- •25. Определить и интерпретировать комплексный периодонтальный индекс кпи (п.А.Леус) у подростка 17 лет.
- •26. Провести осмотр преддверия полости рта ребенка 9 лет с целью выявления факторов риска заболеваний периодонта.
- •27. Дать рекомендации пациенту с измененным периодонтом по выбору дополнительных предметов, средств и методов индивидуальной гигиены полости рта.
- •28. Дать рекомендации родителям ребенка с патологией жкт по профилактике развития кариеса.
- •29. Дать рекомендации родителям ребенка с нефрологической патологией по профилактике стоматологических заболеваний.
- •30. Определить и оценить состояние функции дыхания ребенка 6-ти лет.
- •Профилактика зубочелюстных аномалий в различные возрастные периоды детства
- •34. Назначить комплекс упражнений миогимнастики ребенку 5-ти лет при нарушении функции дыхания.
- •35. Назначить комплекс упражнений миогимнастики ребенку 6-ти лет для нормализации функции глотания
- •36. Назначить комплекс упражнений миогимнастики ребенку
1. Провести стоматологическое обследование пациента детского возраста (интраоральный осмотр).
Осмотр полости рта проводят в стоматологическом кресле. Маленьких детей (до 3 лет) родители могут держать на руках. Пациент сидит или лежит в кресле, врач находится в положении «на 7, 10 или 12 часах». Для осмотра полости рта нужно хорошее освещение. Используются стоматологическое зеркало, стоматологический зонд и, если позволяют условия, воздушный пистолет.
Стандартное клиническое исследование полости рта проводят в следующем порядке:
1) осмотр слизистой оболочки полости рта (слизистая оболочка губ, щек, неба; состояние выводных протоков больших слюнных желез, качество отделяемого; слизистая оболочка спинки языка);
2) исследование архитектоники преддверия полости рта (глубина преддверия полости рта; уздечки губ; боковые щечные тяжи; уздечка языка);
3) оценка состояния периодонта;
4) оценка состояния прикуса;
5) оценка состояния зубов.
1. Осмотр слизистой оболочки полости рта. В норме она розовая, чистая, умеренно влажная. При некоторых заболеваниях могут появляться элементы поражении слизистой оболочки, снижаться ее эластичность и увлажненность.
При осмотре выводных протоков больших слюнных желез проводят стимуляцию слюноотделения с помощью массажа околоушной области. Слюна должна быть чистой, жидкой. При некоторых заболеваниях слюнных желез, а также соматических заболеваниях она может стать скудной, вязкой, мутной.
При осмотре языка обращают внимание на его окраску, выраженность сосочков, степень ороговения, наличие налета и его качество. В норме на спинке языка представлены все виды сосочков, ороговение умеренное, налета нет. При различных заболеваниях окраска языка, степень его ороговения могут изменяться, накапливается налет.
2. Исследование архитектоники преддверия полости рта начинают с определения глубины преддверия полости рта. Для этого отводят нижнюю губу до горизонтального положения и измеряют высоту прикрепленной десны в области резцов; т.е. расстояние от основания десневого сосочка до линии перехода прикрепленной десны в подвижную слизистую оболочку. Оно должно быть не менее 0,5 см. В противном случае речь идет о риске для периодонта нижних фронтальных зубов, который может быть устранен при помощи пластической операции.
Уздечки губ осматривают, отведя губы до горизонтального положения. Определяют место вплетении уздечки в ткани, покрывающие альвеолярный отросток (в норме – вне межзубного сосочка), длину и толщину уздечки (в норме – тонкая, длинная). При отведении губы положение и окраска десны не должны изменяться. Короткие, вплетающиеся в межзубные сосочки уздечки натягиваются во время приема пищи и разговора, изменяют кровоснабжение десны и травмируют ее, что может привести к патологическим необратимым изменениям периодонта. Мощная уздечка губы, вплетающаяся в надкостницу, может способствовать появлению щели между центральными резцами. При выявлении патологии уздечки губы пациента направляют на консультацию к хирургу-стоматологу для решения вопроса о целесообразности рассечения или пластики уздечки.
Для исследования боковых (щечных) тяжей щеку отводят в сторону и обращают внимание на выраженность боковых щечных тяжей, которые в норме характеризуются как слабо выраженные или средние. Сильные, короткие, вплетающиеся в межзубные сосочки тяжи оказывают на периодонт такое же негативное влияние, как и короткие уздечки.
Уздечку языка осматривают, приподняв язык зеркалом или попросив об этом пациента. В норме уздечка языка длинная, тонкая, одним концом вплетается в среднюю треть языка, другим – в слизистую оболочку дна полости рта за подъязычными валиками. При патологии уздечка языка мощная, вплетается в переднюю треть языка и периодонт центральных нижних резцов. При попытке пациента высунуть язык его кончик может раздваиваться (симптом «сердечка») или подгибаться книзу. Такая уздечка языка может стать причиной нарушении функции глотания, сосания, речи (нарушение произнесения звука [р]), патологии периодонта и прикуса.
3. Оценка состояния периодонта. При профилактическом осмотре оценивают состояние десны (сосочков, краевой десны и прикрепленной) и десневого желобка. В норме десневые сосочки хорошо выражены, имеют треугольную (или трапецивидную) форму, плотно прилегают к зубам, имеют розовую окраску. Краевая десна имеет ту же окраску. Прикрепленная десна может быть бледнее. Здоровый пародонт не кровоточит. Десневой желобок (определяется при легком зондировании) между десной и шейкой зуба не глубже 1-1,5 мм. Отклонения от описанной нормы (гиперемия, отечность, кровоточивость, наличие элементов поражения слизистой оболочки, абсцессов, свищей, разрушение десневого желобка) являются симптомами патологии пародонта. Специальные методы (далее) позволяют оценить степень тяжести патологии.
4. Оценка состояния прикуса. Прикус характеризуется по трем позициям:
1. Соотношения зубных рядов
2. Форма зубных дуг
3. Положение отдельных зубов
Соотношение зубных рядов оценивают, зафиксировав челюсти пациента в положении центральной окклюзии. Нужно оценить соотношение 3 рядов в трех плоскостях: а) сагиттальной, б) вертикальной, в) горизонтальной. Каждый зуб (в норме) имеет двух антагонистов. В норме зубы-антагонисты имеют плотный контакт: бугры жевательных зубов размещаются в фиссурах зубов-антогонистов, режущий край нижних резцов упирается в бугорки верхних резцов.
А) В сагиттальной плоскости (в норме):
- мезиально-щечный бугор первого моляра (молочного или постоянного) верхней челюсти располагается в межбугорковой фиссуре нижнего одноименного зуба. Такое мезиодистальное соотношение первых постоянных моляров обеих челюстей Энгль называл «ключом окклюзии» или 1 класс Энгля.
- клык верхней челюсти находится между клыком и первым моляром во временном прикусе и между клыком и первым премоляром в постоянном прикусе.
Отклонения от такого соотношения на полбугра моляра считают ранним признаком патологии прикуса, более заметные отклонения – симптомом патологии прикуса в сагиттальной плоскости.
Б) Оценка соотношения зубных рядов в вертикальной плоскости:
- для нормальной функции жевания необходим плотный фиссурно-бугорковый контакт между жевательными зубами (молярами и премолярами) верхней челюсти и нижней челюсти.
- для откусывания необходимо иметь некоторое перекрытие резцов (эффект ножниц).
- в норме резцы нижней челюсти перекрываются резцами верхней челюсти на 1/3 высоты коронок.
Патологией считается в вертикальной плоскости или полное отсутствие контакта между зубами-антагонистами или глубокое резцовое перекрытие.
В) Оценка соотношения зубных рядов в горизонтальной плоскости (трансверзальной плоскости):
- для обеспечения фиссурно-бугоркового контакта при горизонтальных движениях зубы верхней челюсти находятся кнаружи от своих зубов-антагонистов на нижней челюсти;
- щечные бугры верхних премоляров и моляров расположены вестибулярно от одноименных бугров нижних зубов;
- щечные бугры нижних боковых зубов лежат в межбугорковой фиссуре верхних зубов;
- средние линии, проходящие между центральными резцами, совпадают.
Отклонения от такого соотношения – паталогия прикуса в горизонтальной плоскости.
5. Оценка состояния зубов. Зубы должны занимать место в ряду, соответственно групповой принадлежности, примыкать к соседним зубам, не вытесняться соседними зубами из зубного ряда. Перемещение зубов по зубной дуге, вытеснение из в вестибуло-оральном или вертикальном направлении считается нарушением положения отдельных зубов. Состояние зубов на профилактическом осмотре оценивают методом осмотра каждого зуба при помощи стоматологического зеркала и в сомнительных случаях, прибегают к зондированию фиссур, полостей и т.п.
Осмотр начинают с правого верхнего последнего моляра в зубном ряду (справа-налево), осматривая каждый зуб со всех сторон на верхней челюсти, спускаются к нижнему левому последнему зубу и последовательно продвигаются к последнему правому нижнему зубу. Необходимо обследовать все пять поверхностей зуба: оральную (небную – для верхних зубов, язычную – для нижних зубов), вестибулярную, медиальную, дистальную, жевательную (для моляров и премоляров).
Обращают внимание на анатомическую форму коронки, качество эмали. Для правильной оценки нужно помнить о нормальных различиях между молочными и постоянными зубами, заметными при осмотре полости рта:
- анатомическая форма и размер коронки;
- цвет и оптические свойства эмали;
- устойчивость зуба.
Состояние зубов с точки зрения поражения кариесом принято отличать в виде зубных формул. Для записи зубной формулы используется графико-цифровая система.
В нашей республике состояние зубов описывается в соответствующих ячейках используя международную кодировку (цифры для постоянных зубов и большие латинские буквы для временных. Для постоянных зубов I-IV квадранты, для временных – V-VIII квадранты.
Состояние зубов |
Постоянные зубы |
Временные зубы |
Здоровый зуб |
0 |
A |
Кариес |
1 |
B |
Пломба |
3 |
D |
Удалён |
4 |
E |
Искусственная коронка |
7 |
G |
Непрорезавшийся зуб |
8 |
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
18 |
17 |
16 |
15 |
14 |
13 |
12 |
11 |
21 |
22 |
23 |
24 |
25 |
26 |
27 |
|
|
|
|
|
|
|
|
55 |
54 |
53 |
52 |
51 |
61 |
62 |
63 |
64 |
65 |
|
|
|
|
|
|
|
|
|
|
85 |
84 |
83 |
82 |
81 |
71 |
72 |
73 |
74 |
75 |
|
|
|
Осмотр |
48 |
47 |
46 |
45 |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
35 |
36 |
37 |
|||
1 |
Первый |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
2 |
Второй |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
3 |
третий |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
Три ряда ячеек предназначено для 3-х первичных посещений данного пациента. Каждая строчка заполняется один раз в году во время первичного посещения.
Код 0(А) ставится, если зуб здоровый без видимых признаков леченого и нелеченого кариеса.
Код 1(В) – если диагностируется любая форма кариеса, требующая лечения (постановка или замена пломбы, эндодонтическое лечение, удаление зуба или корня) независимо от наличия в этом зубе ранее поставленной полностью сохранившейся пломбы.
Код 3(D) ставится, если зуб запломбирован постоянным пломбировочным материалом и нет кариозных дефектов около пломб или в других участках зуба.
2. Провести стоматологическое обследование пациента детского возраста (экстраоральный осмотр).
Внешний осмотр челюстно-лицевой области проводят в стоматологическом кресле, врач находится напротив пациента в положении «на 7 часах».
В ходе внешнего осмотра определяются:
1. Симметричность лица и шеи может быть незначительно нарушена или в норме. Наличие ассиметрии может свидетельствовать об отеке тканей, как симптоме воспаления; смещении тканей в результате травмы, кровоизлияния; смещении или приросте тканей в результате опухолевого процесса.
2. Ушная раковина в норме анатомически правильной формы. Отсутствие раковины или грубая деформация может свидетельствовать о пороке развития производных жаберных дуг и соответственно о возможных дефектах челюстных костей.
3. Кожа лица в норме чистая. Наличие элементов поражения может являться симптом различных заболеваний.
4. Красная кайма губ в норме чистая, умеренно влажная. Сухая с трещинами, чешуйками или корочками – симптом заболевания красной каймы, часто вследствие привычки облизывать губы или ротового дыхания.
5. Рот в норме закрыт, губы сомкнуты по линии Клейна. Открытый рот может быть симптомом затрудненного носового дыхания, расслоения круговой мышцы рта и жевательных мышц, патологии прикуса.
6. Переносица в норме узкая, овальные или круглые входы в преддверие носа. Широкая переносица и щелевидные входы могут быть симптомом постоянного ротового дыхания.
7. В норме лимфоузлы не пальпируются или не превышают в диаметре 1 см, эластичные, подвижные, безболезненные, с гладкой поверхностью. Если же они превышают в диаметре 1 см, плотные (твердые), спаяны с окружающими тканями, болезненные, при пальпации с бугристой поверхностью, то это может являться симптомом воспалительного процесса в л/у или опухолевого роста. Состояние лимфоузлов определяется методом пальпации в следующем порядке: затылочные, околоушные, поднижнечелюстные, подбородочные, поверхностные шейные, паратрахеальные.
В ходе внешнего осмотра также исследуется состояние функций челюстно-лицевой области.
Качество произнесения звуков можно оценить при сборе анамнеза. Обычно к 6 - 7 годам речь у ребенка сформирована и характеризуется как чистая, правильная. Нарушение произнесения звуков [ш], [з], [сI может свидетельствовать о нарушении тонуса мышц языка (поэтому часто сочетается с патологией глотания). Дефект произнесения звука [р] чаще всего свидетельствует о том, что уздечка языка короткая, и/или о нарушенном тонусе его мышц. При выявлении нарушений в произнесении звуков ребенка направляют на консультацию к логопеду.
Состояние височно-нижнечелюстного сустава (ВНЧС) определяют, положив второй, третий и четвертый пальцы обеих рук на область впереди козелка уха и попросив пациента открыть и закрыть рот, подвигать челюстью в стороны. В норме движения в ВНЧС свободные, безболезненные, без щелчков и хруста. Патология ВНЧС требует консультации хирурга-стоматолога.
В норме человек дышит через нос, губы при этом сомкнуты. Если в ходе осмотра пациент дышит через рот, нужно определить, насколько серьезно нарушена функция дыхания. Если у пациента широкая переносица, узкие ноздри, сухие губы - дыхание через рот осуществляется долгое время и, очевидно, связано с органическим нарушением проходимости носовых ходов или слабостью мышц, закрывающих рот. Если форма носа и прикус не изменены, можно предполагать временное нарушение проходимости носовых ходов (насморк). Для проверки их проходимости пациента просят подышать с закрытым ртом, поочередно закрывая носовые ходы. Если дыхание через нос затруднено из-за плохой проходимости носовых ходов, ребенка нужно отправить на консультацию к оториноларингологу, так как нарушение носового дыхании может привести к формированию патологического прикуса.
При исследовании функции глотания наблюдают, нет ли в процессе глотания болезненных гримас и сокращения мышц подбородка (симптом «наперстка»). Для клинической оценки функции глотания губы ребенка придерживают пальцами в приоткрытом состоянии и просят проглотить слюну, наблюдая за положением кончика языка. В норме соматическое глотание (глотание без напряжения мимических мышц, когда язык отталкивается от неба в области шеек передних резцов и не виден между зубами) устанавливается к 4-5 годам. Гримасы при глотании, прокладывание языка между зубами или отталкивание его от передних зубов или щек в возрасте старше 5 лет свидетельствуют о нарушении функции глотания, что может способствовать формированию патологического прикуса.
Характер жевания можно оценить на основании данных анамнеза: выясняют, охотно ли пациент ест твердую пииту, не нужно ли запивать ее (активное жевание). Если ребенок предпочитает мягкую пищу, запивает еду, то жевание характеризуется как вялое. Кроме того, об активности жевания можно судить по стертости бугров молочных зубов (в норме они заметно стираются к 5-б годам) и по отложению зубного налета. Выраженность бугров после 5-6 лет и наличие обильных зубных отложений могут свидетельствовать об отсутствии активного жевания, что также способствует формированию патологического прикуса. С другой стороны, вялое или одностороннее жевание может быть следствием патологии зубов, прикуса, нарушения тонуса мышц, которые необходимо диагностировать.
3. Выявить факторы риска развития стоматологических заболеваний в ходе сбора анамнестических данных.
Опрос (расспрос, сбор анамнеза) можно проводить, не усаживая ребёнка в стоматологическое кресло. Возможно, беседа пройдет удачнее, если пациент не будет поражен видом стоматологического оборудования, но будет усажен в комфортное кресло у журнального столика. Во время расспроса нужно обсудить жалобы пациента, уточнить условия его развития и жизни, состояние здоровья в прошлом.
Опрос основан на сведениях, полученных от пациента. При сборе анамнеза ребенка у родителей выясняют следующие вопросы:
1. Фамилия, имя и отчество – для поиска пациента при повторных посещениях, контроля эффективности программы профилактики.
2. Место рождения и проживания – для поиска пациента при повторных посещениях, контроля эффективности программы профилактики, выявления факторов риска, связанных с источниками воды (пониженное или повышенное содержание фтора в воде), экологическими условиями (местности, загрязнённые радиоактивными или химическими веществами), производственными и социальными факторами, оценки возможностей проведению мероприятий первичной профилактики.
3. Возраст – для ориентировки на возрастную норму психического и физического развития, учета психофизиологических особенностей пациента при выборе средств и методов профилактики.
4. Течение беременности и родов у мамы (антенатального, перинатального и постнатального периодов жизни ребенка), особенности раннего развития ребенка, характер вскармливания – для выявления факторов риска, действующих в период формирования органов и тканей; факторов риска, связанных с рационом питания, жевательной нагрузкой и т.д. Хронические и острые заболевания матери (в период беременности), токсикозы беременных, угроза прерывания беременности, анемии, преждевременные и переношенные роды, осложнения в родах (слабость родовой деятельности, кровотечение, кесарево сечение, акушерские щипцы), а также раннее искусственное вскармливание могут стать причиной формирования зубочелюстных аномалий, пороков развития, кариеса зубов.
5. Перенесенные заболевания, наличие хронических и системных заболеваний – для выявления факторов риска, связанных с иммунитетом, обменом веществ, и оценки психофизиологических особенностей при выборе средств и методов профилактики. Асфиксия, гипотрофия, гемолитическая болезнь, аллергические и инфекционные заболевания могут способствовать нарушению формирования тканей зуба и приводить к возникновению зубочелюстных аномалий.
6. Вредные привычки у ребенка (сосание пяльцев, щек, сосок и др.) являются факторами риска неправильного прорезывания зубов, формирования патологического прикуса и нарушения функций жевания, глотания и речи.
7. Перенесенные стоматологические заболевания, профилактические мероприятия, проведенные ранее, реакция пациента на предыдущее посещение стоматолога – для оценки местного иммунитета, резистентности к кариесу, эффективности предыдущей программы профилактики во избежание бесполезного или опасного дублирования назначений.
8. Гигиенические знания ребёнка (и/или его родителей), а также характер ухода за полостью рта – для выявления факторов риска (неправильный уход за полостью рта может стать причиной возникновения заболеваний периодонта и твёрдых тканей зубов), оценки уровня гигиенического воспитания и мотивации, составления рекомендаций по коррекции гигиены полости рта.
Вопросы врача должны быть четкими, понятными пациенту, не содержащими подсказок. Пациент должен почувствовать заинтересованность врача в решении его проблем, искреннее желание помочь. Ошибки в работе стоматолога часто возникают из-за неправильно собранного анамнеза. Это касается и случаев, когда врач ограничивается только тем, о чем пациент сообщает по своей инициативе.
Оценка общего состояния проводится в ходе опроса и методом наблюдения. При первом взгляде на пациента можно оценить:
1. Психоэмоциональное состояние ребёнка (спокойное, в степени, соответствующей возрасту или возбужденное). Это необходимо учесть при осмотре и выборе методов первичной профилактики.
2. Физическое развитие (соответствие фактическому возрасту, отставание, опережение). Отставание или опережение может являться следствием изменённого обмена веществ и признаком возможного соматического заболевания, что также необходимо учитывать при составлении плана первичной профилактики.
3. Осанка в норме прямая. Нарушение осанки или искривление позвоночного столба может быть фактором риска нарушений в костно-мышечной системе.
4. Походка в норме свободная. Затруднённое передвижение свидетельствует о нарушениях в костно-мышечной системе.
5. Тип телосложения в норме гармоничное. Гипостеничное (высокий рост и малая масса тела) или гиперстеничное (низкий рост и большая масса тела) свидетельствуют о возможных нарушениях в обмене веществ.
4. Провести анализ дентальной рентгенограммы.
Прицельные дентальные снимки позволяют получить детальное изображение межзубных перегородок, области фуркации корней, периодонтальной щели.
Показания:
- определения скрытых полостей;
- при травмах зубов, челюстей;
- для определения глубины кариозного процесса;
- для дифференциальной диагностики форм кариеса и апикальных периодонтитов;
- для установления типа патологического процесса в маргинальном и апикальном периодонте;
- для оценки качества эндодонтического лечения;
- для оценки эффективности лечения заболеваний маргинального периодонта.
Противопоказания:
- период беременности (особенно на ранних сроках);
- кровотечение;
- пневмоторокс;
- крайне тяжелое состояние пациента.
Порядок описания рентгеновского снимка:
1. Качество рентгенограммы (снимок должен быть контрастным, четким, без проекционных искажений, смазанности рисунка, тени, наложения и т. д.);
2. Определить вид снимка (внутриротовой, внеротовой, панорамный);
3. Определить анатомическую область и групповую принадлежность зубов;
4. Положение, величину, форму коронки зуба, нарушение контуров, наличие патологических теней;
5. Контуры полости зуба и корневого канала, выраженность коронковой части полости зуба, длина и ширина корневого канала, наличие дентиклей и т.д.;
6. Периодонтальная щель - в норме равномерная полоска просветления между цементом и кортикальной пластинкой, при патологии она сужается или расширяется, либо нарушается её целостность;
7. Определение костной структуры. Оценивается структура кортикальной пластинки, межзубных перегородок, состояние губчатого вещества. При патологии может отмечаться атрофия, остеопороз, деструкция, остеонекроз, секвестрация.
Описание патологической тени:
1. Локализация;
2. Отношение к различным анатомическим образованиям (костям, верхнечелюстной пазухе, нижнечелюстному каналу);
3. Количество (одиночные или множественные);
4. Форма (округлая, овальная, правильная, неправильная и т.д.);
5. Размеры (до 5мм – гранулёма, 5 – 8 мм – кистогранулёма, более 8 мм – киста);
6. Характер контуров (ровные или неровные, чёткие или нечёткие, резкие и нерезкие, гладкие и полициклические);
7. Интенсивность (сравнивают с интенсивностью тканей зуба или кортикальной пластинки);
8. Характер структуры тени (однородная или неоднородная).
Сопоставить данные рентгенологического снимка и других методов исследования, сформулировать заключение.
Для грамотного описания рентгенограммы врач-стоматолог должен владеть знаниями о рентгенологических признаках патологических процессов:
Атрофия — уменьшение объема кости в результате рассасывания кости со стороны надкостницы. Кортикальная пластинка при этом сохранена.
Гиперостоз — объемное увеличение кости, сопровождающееся ростом ее массы за счет усиленного костеобразования.
Деструкция — разрушение костной ткани с замещением ее другой патологической тканью.
Деформация — нарушение формы.
Остеопороз — дистрофический процесс, характеризующийся увеличением костных пластинок, их утолщение.
Остеолизис — полное рассасывание кости без замещения ее патологической тканью. Вместо костной ткани формируется соединительная ткань.
Остенекроз — омертвение участка кости. Характеризуется повышением интенсивности тени омертвевшего участка, зоной просветления вокруг него.
Дентальная рентгенограмма

5. Провести анализ ортопантомограммы:
Ортопантомограмма позволяет получить одномоментное изображение всей зубочелюстной системы, как единого функционального комплекса, спланировать и оценить лечение заболеваний маргинального периодонта.
Показания:
- рекомендуется назначение всем пациентам старше 15 лет перед началом любого стоматологического лечения, в том числе для проведения первичной или плановой консультации стоматолога;
- определить состояние развития и расположения зубов и челюстей;
- состояние верхнечелюстных пазух, ВНЧС, грушевидных отверстий, нижнечелюстного канала;
- состояние маргинального и апикального периодонта;
- состояние костной ткани;
- выявить кариозные поражения;
- планирование ортодонтического и ортопедического лечения, имплантации.
Порядок описания ортопантомограммы:
1. Оценка качества рентгенограммы (контрастность, резкость, полнота охвата исследуемой области, проекционные искажения - удлинение, укорочение зубов, изменение формы и размеров челюстей);
2. Оценка состояния височно-нижнечелюстного сустава (соотношение суставных головок и ямок, наличие патологических изменений);
3. Состояние верхнечелюстных пазух (симметричность, наличие затемнения (локализация, площадь, интенсивность), резкость контуров кости, соотношение корней зубов к пазухе;
4. Состояние носовой перегородки (искривление) и грушевидных отверстий (симметричность, наличие затемнения, соотношение корней зубов);
5. Состояние нижнечелюстного канала (локализация, соотношение корней зубов к каналу, наличие патологических элементов);
6. Определение прикуса;
7. Оценка окружающей костной ткани:
межзубных перегородок (форма, высота, состояние замыкательной компактной пластинки, состояние кортикального слоя, степень минерализации и состояние губчатого вещества);
наличие перестройки внутрикостной структуры;
анализ патологической тени (участка деструкции или остеосклероза) включает в себя определение локации, формы, размеров, характера контуров, интенсивности структуры различных отделов челюстей;
наличие ретинированных зубов (количество, локализация, положение в челюсти, групповая принадлежность, стадия формирования зуба, состояние фолликула).
8. Определение объекта исследования.
9. Анализ тени зуба:
состояние коронки (наличие кариозной полости, пломбы, дефекта пломбы, соотношение дна кариозной полости к полости зуба);
характеристика полости зуба (наличие пломбировочного материала, дентиклей);
состояние корней (количество, форма, величина, контуры);
характеристика корневых каналов (ширина, направление, степень пломбирования);
оценка периодонтальной щели (равномерность, ширина, состояние компактной пластинки лунки - сохранена, истончена, утолщена).
Сопоставить данные ортопантомограммы и других методов исследования, сформулировать заключение.
Ортопантомограмма

6. Провести ЭОД зубов
Электроодонтодиагностика — это определение реакции нервных рецепторов пульпы на электрический ток. Данные ЭОД используются при дифференциальной диагностике и контроле за эффективностью проводимого лечения.
Показания:
дифференциальная диагностика болезней периодонта, пульпы и твердых тканей зубов (глубокий кариес, пульпит, периодонтит, пародонтит, радикулярная киста, травма зубов и челюстей, гайморит, остеомиелит, опухоль челюстей, неврит лицевого и тройничного нерва, ортодонтические вмешательства).
Противопоказания:
наличие у пациента сердечного стимулятора.
Аппараты:
ИВН-1; ЭОМ-1 (электродонтометр), ЭОМ-3, ОД-2 (для одонтодиагностики модернизированный).
Техника и методика проведения электроодонтодиагностики:
1. Подготовить аппарат к работе:
подсоединить активный и пассивный электрод к соответствующим клавишам;
заземлить;
включить в сеть;
нажать клавишу «Вкл» (загорается сигнальная лампочка) «50 или 200».
2. Подготовить пациента к процедуре:
усадить удобно;
объяснить, возможные ощущения во время электроодонтодиагностики;
положить резиновый коврик на пол для изоляции кресла больного и врача;
подготовить зуб для исследования (изолировать от слюны, высушить ватным шариком в направлении от режущего края к экватору (нельзя применять спирт, эфир), удаляют зубные отложения, если зубы кариозные, то необходимо убрать размягченный дентин и просушить полость, при наличии пломбы из амальгамы ее удаляют, во избежание утечки тока при проверке возбудимости зуба с пломбой, имеющей контакт с соседней пломбой, необходимо ввести целлулоидную пластину, смазанную вазелином между ними). Обычно чем толще эмаль, тем больше отсрочена реакция (в зубах фронтальной группы - быстрая реакция, а в молярах – замедленная).
3. Расположить электроды в зависимости от используемого аппарата. Так, пассивный электрод при работе с аппаратом ОД-2м располагается вместе с увлажненной прокладкой на тыле кисти и фиксируется бинтом; при работе с аппаратом ЭОМ-1 дается больному в руку. Активный электрод располагают на чувствительных точках:
• середина режущего края фронтальных зубов;
• верхушка переднего бугра у премоляров;
• верхушка переднего щечного бугра у моляров;
• со дна кариозной полости в 3—4 точках.
4. Провести процедуру:
Для ЭОМ-3. Нажать клавиши «50-200» (переключение диапазонов), при этом загорается сигнальная лампочка «50» или «200». Начинают исследования на диапазоне 50 мкА. При работе с аппаратом ЭОМ-3 после размещения электродов на пациенте медсестра плавно и медленно выводит ручку потенциометра вправо до появления ощущения в зубе (тепло, жжение, толчок), о чем пациент извещает. Медсестра регистрирует пороговую силу тока и отпускает ручку потенциометра, выключает клавишу «Сеть».
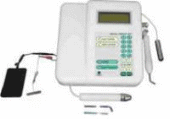
Электроодонтометр «ЭОМ-3».

Для ЭОМ-1. После размещения электродов пациент нажимает кнопку включателя, и импульсы поступают в цепь пациента (рука врача, держащая активный электрод, должна быть в резиновой перчатке). При появлении минимальных ощущений в зубе пациент снимает большой палец с кнопки и размыкает цепь (перед каждым исследованием стрелка возвращается на ноль). Врач регистрирует пороговую силу тока по шкале миллиамперметра. Нельзя проводить исследования электровозбудимости с пломбы, прилегающей к десне, необходимо следить, чтобы не было контакта электродержателя активного электрода со слизистой оболочкой. Во время процедуры зубы периодически высушиваются, т.к. они увлажняются при дыхании.
Электроодонтометр

Современный электроодонтометр со встроенным апекслокатором
Пациенту необходимо сказать, что как только он почувствует легкое пощипывание или тепло, он должен поднять руку. Ток нужно увеличивать медленно, так как при слишком резком его увеличении пациент может испытать боль ещё до того, как успеет поднять руку. Как и при применении других тестеров пульпы, между пациентом, врачом и прибором во время исследования должна быть замкнутая цепь, иначе можно получить ложные результаты. Поэтому во время выполнения теста врач не должен надевать перчатки. Необходимо сравнивать показания с показателями симметричного зуба и каждый зуб нужно проверять дважды или трижды, после чего определяют среднее значение тока. При этом реакция пациента может меняться незначительно (чаще всего) или значительно (что указывает на ложно-положительную или ложно-отрицательную реакцию).
Ложные результаты.
Причины ложно-положительных реакций:
1. Контакт проводника/электрода с обширным металлическим восстановлением (мост, пломба класса II) или с десной, позволяющий току пойти через периодонт.
2. Волнение пациента, когда ему правильно не разъяснили, чего можно ожидать. Возбужденный, нервный или напуганный пациент может поднять руку, как только подумает, что прибор уже включен или когда его спросят, чувствует ли он что-нибудь.
3.Влажный (колликвационный) некроз пульпы. (Ток может проходить периодонт, и пациент может медленно поднять руку при почти максимальных показаниях прибора).
4. Отсутствие изоляции от слюны.
Основные причины ложно-отрицательных реакций
1. Пациент под воздействием анальгетиков, наркотиков, алкоголя или транквилизаторов.
2. Плохой контакт с эмалью (например, недостаточное количество проводника или контакт только с композиционным пломбировочным материалом).
3. Недавно перенесенная травма зуба.
4. Значительная облитерация канала.
5. Батарейки сели или прибор не включен в сеть.
6. Недавно прорезавшийся зуб с несформированной верхушкой.
7. Неполный некроз пульпы (хотя пульпа все еще частично жизнеспособна, при тестировании она может казаться полностью некротизированной).
8. Врач работает в перчатках (обрывается электрическая цепь).
Показатели ЭОД при некоторых заболеваниях.
В начальный период прорезывания зуба электровозбудимость или отсутствует, или резко снижена. Когда корни уже сформированы на 2/3 - электровозбудимость достигает уже 30—60 мкА. По мере развития зуба электровозбудимость повышается и к моменту полного сформирования корней она достигает нормы. Интактный зуб - 2-6 мкА, глубокий кариес - 12-15 мкА, острый очаговый пульпит — до 20-25 мкА, острый диффузный пульпит — до 40-45 мкА, хронический фиброзный пульпит — до 50 мкА, хронический гангренозный пульпит - 60-90 мкА, гибель корневой пульпы - более 100 мкА. Понижение чувствительности может наступить в интактных зубах, стоящих вне дуги, нефункционирующих зубах, при петрификации пульпы, после травмы челюсти или зуба. Электровозбудимость пульпы невозможно определить в зубах, покрытых металлическими, металлокерамическими или керамическими коронками.
7. Определение упрощенного индекса гигиены полости рта (OHI-S, Green, Vermillion, 1964), его интерпретация.
М етодика.
Визуально, без окрашивания, исследуют
с помощью зубоврачебного зонда
(зигзагообразно продвигая его кончик
по направлению от окклюзионной поверхности
к десне) шесть ключевых зубов: щечную
поверхность 16 и 26; губную поверхность
11 и 31; язычную поверхность 36 и 46. Определяют
зубной налет и зубной камень, придерживаясь
следующей схемы:
етодика.
Визуально, без окрашивания, исследуют
с помощью зубоврачебного зонда
(зигзагообразно продвигая его кончик
по направлению от окклюзионной поверхности
к десне) шесть ключевых зубов: щечную
поверхность 16 и 26; губную поверхность
11 и 31; язычную поверхность 36 и 46. Определяют
зубной налет и зубной камень, придерживаясь
следующей схемы:
Индекс рассчитывается по формуле:

ИНТЕРПРЕТАЦИЯ
Значение индекса |
Оценка индекса |
Оценка гигиены рта |
0,6 |
Низкий |
Хорошая |
0,6 – 1,7 |
Средний |
Удовлетворительная |
1,7 – 2,5 |
Высокий |
Неудовлетворительная |
Более 2,6 |
Очень высокий |
Плохая |
8. Определение индекса зубного налета (PLI, Силнес—Лоу,1964), его интерпретация.
Индекс зубного налет PLI используется для определения толщины зубного налета. Методика. Обследуются 11, 16, 24, 31, 36, 44, могут быть осмотрены все зубы или по желанию исследователя. Исследуются 4 поверхности зуба: вестибулярная, оральная, дистальная, медиальная; при этом выявляют налет в придесневой области.
Наличие налета определяется визуально или с помощью зонда без окрашивания. После высушивания эмали кончиком зонда проводят по ее поверхности у десневой борозды.
Критерии оценки:
0
 баллов — налета в придесневой области
нет (он не прилипает к кончику зонда);
баллов — налета в придесневой области
нет (он не прилипает к кончику зонда);1 балл — пленка налета в придесневой области определяется только зондом, к его кончику прилипает мягкое вещество, визуально налет не определяется;
2 балла — налет виден невооруженным глазом в десневом желобке и в придесневой области коронки зуба. Слой — от тонкого до умеренного.
3 балла — налет в избытке на большей части поверхности зуба, интенсивное отложение зубного налета в области десневой борозды и межзубных промежутков.
Расчет индекса для одного зуба: PLIзубов = (∑ баллов 4-х поверхностей) / 4.
Расчет индекса для группы зубов: PLIиндивидуальный = (∑ зубов) / n зубов.
9. Определение индекса интенсивности кариеса во временном прикусе (кп(з) и кпу(з)), его интерпретация
КПУ – индекс интенсивности кариеса характеризует тяжесть кариозной болезни у конкретного индивидуума (или группы чем-то связанных между собой лиц).
Интенсивность кариеса для временных зубов определяется по индексу кп(з).
Методика. Интенсивность кариеса подсчитывается путем подсчета всех кариозных, всех запломбированных и удаленных зубов по поводу кариеса.
Компонент «К»:
- зуб, имеющий поражение (на одной или более поверхностях) в бороздках, фиссурах, на гладких поверхностях с определенным размягчением дна, поверхности, покрытой эмалью или размягченной стенкой; при наличии сомнений (кариес или глубокая интактная фиссура) не следует регистрировать зуб как кариозный;
- зуб с временной пломбой;
- зуб с постоянной пломбой и кариесом.
Компонент «П»:
- зуб, имеющий одну или несколько постоянных пломб (без кариеса)
- зуб с коронкой, поставленной в связи с предшествующим кариозным разрушением
Но: в категорию «П» (и, таким образом, в КПУ) не включают:
- зубы покрытые герметиком
- зубы с временными коронками или коронками восстанавливающими зуб после травм и т.п. некариозных поражений.
Компонент «У» – в классический показатель активности кариеса молочных зубов не включает, т.к. рассматривает все отсутствующие временные зубы как утерянные по причине физиологической смены. Однако на Беларуси значительная часть временных зубов удаляется по поводу осложненного кариеса. Для того, чтобы объективно, без прикрас отразить активность кариеса у белорусского ребенка, профессор Э.М. Мельниченко предлагал регистрировать в компонент «У» каждый временный зуб, удаленный до времени физиологической смены. Таким образом, если временный зуб отсутствует, а возраст пациента таков, что в нем не происходит физиологическая смена этой группы зубов – следует включить такой зуб в компонент «У» индекса «КПУ».
Профессор П.А.Леус (1990), опираясь на ВОЗовские оценки значений КПУ у 12-летних детей и у взрослых, построил калибровочные кривые изменения КПУ у людей с очень низкой, низкой, средней, высокой и очень и очень высокой активностью в возрасте от 1 года до 65 лет. В таблице представлены данные, по которым можно оценить интенсивность кариеса у каждого конкретного пациента.
Возраст |
индекс |
Оценка активности кариеса по значению кп, КПУ |
|||
низкая |
средняя |
высокая |
Очень высокая |
||
1 |
кп |
- |
- |
1 |
2+ |
2 |
кп |
- |
1 |
2 |
3+ |
3 |
кп |
1 |
2 |
3 |
4+ |
4 |
кп |
1 |
2-3 |
4 |
5+ |
5 |
кп |
1-2 |
3-4 |
5-6 |
7+ |
6 |
КПУ+кп |
0+(1+2) |
0+(3+5) |
0+(6+7) |
(1+)+(8+) |
7 |
КПУ+кп |
0+(1+3) |
0+(4+5) |
1+(6+8) |
(2+)+(8+) |
8 |
КПУ=кп |
1+(1+3) |
0+(4+6) |
2+(7+9) |
(3+)+(9+) |
9 |
КПУ |
1+ |
2 |
3 |
4+ |
10 |
(и далее) |
1 |
2-3 |
4 |
5+ |
11 |
|
1 |
2-3 |
4-5 |
6+ |
12 |
|
1-2 |
3-4 |
5-6 |
7+ |
13 |
|
1-2 |
3-5 |
6-7 |
8+ |
14 |
|
1-3 |
4-5 |
6-8 |
9+ |
15 |
|
1-3 |
4-6 |
7-9 |
10+ |
16 |
|
1-3 |
4-6 |
8-10 |
11+ |
17 |
|
1-4 |
5-7 |
8-11 |
12+ |
18 |
|
1-4 |
5-8 |
9-12 |
13+ |
19 |
|
1-4 |
5-9 |
10-13 |
14+ |
20 |
|
1-3 |
4-6 |
7-12 |
13+ |
21 |
|
1-3 |
4-6 |
7-12 |
13+ |
22 |
|
1-3 |
4-6 |
7-13 |
14+ |
23 |
|
1-3 |
4-7 |
8-13 |
14+ |
24 |
|
1-3 |
4-7 |
8-14 |
15+ |
25 |
|
1-3 |
4-7 |
8-15 |
16+ |
26 |
|
1-4 |
5-7 |
8-15 |
16+ |
27 |
|
1-4 |
5-8 |
9-16 |
17+ |
28 |
|
1-4 |
5-8 |
9-16 |
17+ |
29 |
|
1-4 |
5-8 |
9-17 |
18+ |
30 |
|
1-4 |
5-9 |
10-18 |
19+ |
40 |
|
1-6 |
7-12 |
13-24 |
25+ |
50 |
|
1-7 |
8-15 |
16-30 |
31+ |
60 |
|
1-8 |
9-18 |
19 |
Не опред. |
10. Определить индекс интенсивности кариеса в постоянном прикусе (КПУ(З)) и интерпретировать его.
Индивидуальный показатель интенсивности кариеса постоянных зубов КПУ – индекс интенсивности кариеса характеризует тяжесть кариозной болезни у конкретного индивидуума с постоянным прикусом.
Следуя рекомендациям ВОЗ, в ходе стоматологического обследования выясняют, есть ли у пациента зубы, пострадавшие в той или иной степени от кариеса: зубы с кариозными полостями (кариес, пульпит, периодонтит); зубы, разрушенные кариесом до уровня корней; зубы, восстановленные пломбой или коронкой и, наконец, зубы, удаленные по поводу осложненного кариеса. Совокупный показатель поражения зубов кариесом принято вычислять как индекс КПУ, где «К» – кариозные, «П» – пломбированные, «У» – удаленные зубы.
ВОЗ рекомендует следующие критерии регистрации:
Компонент «К»:
- зуб, имеющий поражение (на одной или более поверхностях) в бороздках, фиссурах, на гладких поверхностях с определенным размягчением дна, поверхности, покрытой эмалью или размягченной стенкой; при наличии сомнений (кариес или глубокая интактная фиссура) не следует регистрировать зуб как кариозный;
- зуб с временной пломбой;
- зуб с постоянной пломбой и кариесом.
Компонент «П»:
- зуб, имеющий одну или несколько постоянных пломб (без кариеса);
- зуб с коронкой, поставленной в связи с предшествующим кариозным разрушением.
Но: в категорию «П» (и, таким образом, в КПУ) не включают:
- зубы покрытые герметиком;
- зубы с временными коронками или коронками восстанавливающими зуб после травм и т.п. некариозных поражений.
Компонент «У»:
- у лиц моложе 30 лет – зуб, удаленный по причине кариеса. В компонент «У» для лиц моложе 30 лет не включают зубы, удаленные по причинам, связанным с ортодонтией, периодонтологией, травмой, отсутствующие по причине отсутствия зачатка и т.п.;
- у лиц 30 лет и старше – зуб утраченный по любой причине.
С возрастом индивидуальный КПУ может:
- оставаться стабильным (без прогрессирования бывших интактных зубов);
- увеличиваться (в интервале от 0 до 32).
Интерпретация показателей интенсивности кариеса
ВОЗ дает следующую интерпретацию КПУ у 12-летних детей.
Значение КПУ |
Соответствующая активность (интенсивность) кариеса |
От 0,0 до 1,1 |
Очень низкая |
От 1,2 до 2,6 |
Низкая |
От 2,7 до 4,4 |
Средняя |
От 4,5 до 6,5 |
Высокая |
От 6,6 и выше |
Очень высокая |
11. Определить индекс интенсивности кариеса в смешанном прикусе (КПУ(З) + кпу(з)) и интерпретировать его.
Индивидуальный показатель интенсивности кариеса в сменном (смешанном прикусе)
У ребенка, имеющего в зубных рядах и постоянные и временные зубы, интенсивность кариеса регистрируется суммой индексов КПУ и кп (кпу)
Критерии регистрации индекса КПУ приведены в вопросе №10.
Критерии регистрации индекса кпу приведены в вопросе №9.
Интерпретация показателей интенсивности кариеса
Профессор Т.Ф. Виноградова (1978) предложила метод интерпретации показателей КПУ+кп для школьников. По данным стоматологических осмотров детей Московской области рассчитаны среднее значение индекса активности кариеса для младших школьников (1-3 класс), средних (4-7 класс) и старших школьников. Значения КПУ, не превышающие средние величины для возрастной группы (КПУ≤N) расценивают, как показатель компенсированного течения кариеса. Чтобы вычислить границы КПУ для субкомпенсированного и декомпенсированного течения кариеса, используют статистическую величину
δ – среднее квадратическое отклонение
δ = (КПУmax - КПУmin )/ К, где К = 6,5
II< КПУ≤ М+ 3 δ - показатель субкомпенсированного течения кариеса
КПУ> М+ 3 δ – показатель декомпенсированного течения кариеса
Форма течения кариеса |
Возрастная группа |
Значения показателя интенсивности кариеса |
Компенсированная (I степень) низкая |
1-е – 3-и классы 4-е – 7-е классы 8-е-10-е классы |
До 5 (КПУ+кп) До 4 (КПУ+кп) До 6 (КПУ) |
Субкомпенсированная (II степень) средняя |
1-е – 3-и классы 4-е – 7-е классы 8-е-10-е классы |
От 5 до 8 (КПУ+кп) От 4 до 8 (КПУ+КП) ОТ 6 ДО 9 (КПУ) |
Декомпенсированная (III степень) высокая |
1-е – 3-и классы 4-е – 7-е классы 8-е-10-е классы |
8 и более (КПУ+кп) 8 и более (КПУ+кп) 9 и более (КПУ) |
12. Выявить очаг деминерализации эмали, применяя пробу Аксамит (витальное окрашивание).
Витальное окрашивание основано на повышении проницаемости пораженных кариесом твердых тканей зубов для водных растворов красителей (метиленовый синий или красный). При контакте с растворами красящих веществ в участках деминерализации твердых тканей краситель сорбируется, тогда как неизмененные ткани не окрашиваются. С помощью этого метода удается не только выявить очаговую деминерализацию эмали, но и судить об активности патологического процесса.
Наибольшее распространение получило окрашивание эмали и дентина 3 % водным раствором метиленового синего (проба Аксамит). При этом на поверхность зубов, предварительно очищенную, высушенную и изолированную ватными валиками, наносят на 3-5 мин краситель, после чего тампоны удаляют и смывают с зуба остатки красителя. Оценку окрашивания эмали проводят, либо с помощью специальной шкалы, имеющей различные оттенки синего цвета, либо визуально, подразделяя интенсивность на легкую, среднюю и высокую, что соответствует степени деминерализации эмали.
13. Провести оценку кариесрезистентности эмали с использованием ТЭР-теста
Устойчивость эмали к кислотам, как известно, определяется структурой и химическим составом поверхностных слоев эмали. Как показали экспериментальные и клинические данные Л.И. Косаревой (1982), кариесрезистентность зубов детей и молодых людей определяется не только и не столько кислотоустойчивостью, определяемой структурой и химическим составом эмали, сколько ее функциональными свойствами, зависящими от функционального состояния регуляторного центра зуба — пульпы, ее способности мобилизовать ток зубной лимфы. Это так называемая функциональная кислотоустойчивость эмали (В.Р. Окушко, 1980).
Для проведения методики определения ТЭР необходимы: раствор соляной кислоты в концентрации 0,2 м, 1-процентный водный раствор метиленового синего, секундомер, стеклянные палочки или пипетки, набор эталонов синего цвета разной интенсивности окрашивания.
Проведение пробы. Определение ТЭР осуществляется в условиях естественного дневного освещения. Тест резистентности эмали проводят на центральных верхних резцах. Вестибулярную поверхность зуба тщательно очищают от налета, высушивают и изолируют от слюны. С помощью стеклянной палочки или пипетки по центральной оси зуба на середине расстояния между режущим краем и краем десны наносят на эмаль каплю 1 н нормального раствора соляной кислоты диаметром 1—2 мм. Через минуту каплю снимают, зуб промывают и высушивают ватным тампоном. На месте протравки образуется точка, отличающаяся от остальной поверхности зуба матовым оттенком. Вестибулярную поверхность зуба окрашивают 1-процентным водным раствором метиленового синего. Затем краску смывают в течение 2 сек. струей воды комнатной температуры, направленной из пустера или шприца несколько выше места протравки. Краситель полностью смывается с неповрежденной поверхности эмали, оставляя окрашенным участок протравки. Интенсивность окраски соответствует глубине травления (шероховатости эмали). Для оценки интенсивности окрашивания используется стандартная типографская десятипольная шкала синего цвета.
Оценка результатов пробы. Если интенсивность окрашивания места протравки равна из набора эталонов разной интенсивности окрашивания эталону № 3 или меньше, то диагностируют высокую структурно-функциональную резистентность эмали. Если интенсивность окрашивания соответствует эталонам № 4 или № 5, диагностируют среднюю структурно-функциональную резистентность эмали. Если интенсивность окрашивания соответствует эталонам № 6 или № 7, диагностируют пониженную структурно-функциональную резистентность эмали. Если интенсивность окрашивания больше эталона № 7, диагностируют крайне низкую резистентность эмали.
Этот показатель характеризуется высокой прогностической надежностью и рекомендуется авторами к разделению пациентов на различные диспансерные группы, предусматривающие сроки осмотра.
Но данные пробы указывают также на особенности оказания стоматологической помощи. При наличии низкого показателя резистентности эмали зуба при оказании ортопедической помощи в случае восстановления целостности зуба целесообразно использовать полные коронки. Если показатель резистентности высокий, то можно применить частичные коронки и вкладки (микропротезы), а также, безусловно, пломбы.
15.Обосновать и сформулировать диагноз в соответствии с МКБ-10
Классификацию болезней можно определить, как систему рубрик, в которой конкретные нозологические единицы включены в соответствии с принятыми Критериями. Целью МКБ является создание условий для систематизированной регистрации, анализа, интерпретации и сравнения данных о смертности и заболеваемости, полученных в разных странах или регионах и в разное время. МКБ используется для преобразования словесной формулировки диагнозов болезней и других проблем, связанных со здоровьем, в буквенно-цифровые коды, которые обеспечивают удобство хранения, извлечения и анализа данных.
Международная классификация болезней (МКБ) — это система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ является основным нормативным документом при изучении состояния здоровья населения в странах — членах Всемирной организации здравоохранения.
Согласно Международному классификатору болезней 10-го пересмотра (МКБ-10), существует 22 класса болезней. Все они разбиты на подклассы и подгруппы.
Каждый новый класс включает в себя несколько букв и цифр шифров конкретных болезней.
I класс - (A00-B99)
II класс - (C00-D48)
III класс - (D50-D89)
IV класс - (E00-E90)
V класс - (F00-F99)
VI класс - (G00-G99)
VII класс - (H00-H59)
VIII класс - (H60-H95)
IX класс - (I00-I99)
X класс - (J00-J99)
XI класс - (K00-K93)
XII класс - (L00-L99)
XIII класс - (M00-M99)
XIV класс - (N00-N99)
XV класс - (O00-O99)
XVI класс - (P00-P96)
XVII класс - (Q00-Q99)
XVIII класс - (R00-R99)
XIX класс - (S00-T98)
XX класс - (V01-Y98)
XXI класс - (Z00-Z99)
XXII класс - (U00-U89)
Классы подразделяются на однородные «блоки» трехзначных рубрик, каждая из которых может быть далее подразделена на четырехзначные подрубрики числом до десяти. В десятом пересмотре использован буквенно-цифровой код с буквой в качестве первого знака и цифрой во втором, третьем и четвертом знаке кода. Четвертый знак следует за десятичной точкой.
Таким образом, возможные номера кодов простираются от АОО.О до 299.99 (буква U не используется).
МКБ-10 состоит из трех томов: том 1 содержит основную классификацию; том 2 — инструкции по применению для пользователей МКБ; том 3 — представляет собой Алфавитный указатель к классификации.
Ниже перечислены наиболее часто встречающиеся коды МКБ-С, относящиеся к болезням твердых тканей зубов.
• К00 - Нарушения развития и прорезывания зубов. - К00.2 - Аномалии размеров и формы зубов. - К00.30 - Флюороз зубов. - К00.08 - Изменение цвета зубов в процессе формирования.
• К02 - Кариес зубов. - К03.0 - Повышенное стирание зубов. - К03.7 - Изменения цвета твердых тканей зубов после прорезывания. - К03.80 - Чувствительный дентин.
• S02.51 - Перелом коронки зуба без повреждения пульпы.
• S02.52 - Перелом коронки зуба с повреждением пульпы.
• К08.3 - Оставшийся корень зуба.
По этиологическому принципу все заболевания, приводящие к убыли и (или) появлению дефектов твердых тканей зубов, подразделяют на поражения кариозного и некариозного происхождения, в том числе врожденные и приобретенные.
Кариес зубов [К02] - патологический процесс, проявляющийся после прорезывания зубов, при котором происходят деминерализация и размягчение твердых тканей зубов с последующим образованием дефекта в виде полости.
Некариозные поражения зубов [К00, К03] соответственно времени их возникновения подразделяют на две основные группы:
• поражения зубов, возникающие в период фолликулярного развития их тканей, т.е. до прорезывания зубов:
- гипоплазия эмали [К00.40]; - гиперплазия эмали [К00.2]; - эндемический флюороз [К00.30]; - аномалии развития и прорезывания зубов [К00]; - изменения их цвета [К00.8]; - наследственные нарушения развития зубов [К00.5, А50.51];
• поражения зубов, возникающие после их прорезывания: - пигментация зубов и налеты [К03.7]; - повышенное стирание твердых тканей [К03.0]; - клиновидные дефекты [К03.10]; - эрозия зубов [К03.29]; - травма зубов [S02.5]; - гиперестезия зубов [К03.80]
16. Оформить амбулаторную карту, исходя из результатов стоматологического обследования.
Амбулаторная карта формы 043/у-06 состоит из нескольких разделов:
-паспортные данные;
-"лист назначений и учёта нагрузок рентгенологических исследований"
-"обследование пациента при первичном обращении"
-"добровольное согласие на медицинское вмешательство"
-дневник посещений.
В раздел «обследование пациента при первичном обращении» входят подразделы:
-причина обращения, жалобы;
-состояние общего здоровья со слов пациента;
-внешний осмотр;
-стоматологический статус;
-общий план лечения по результатам обследования пациента при первичном обращении.
Правила заполнения стоматологической амбулаторной карты. Осмотр пациента при первичном обращении. Перенесённые и сопутствующие заболевания.
Форма 043/у - 06 ведётся на каждого пациента при каждом посещении стоматолога.
Форма 043/у - 06 заполняется врачом-стоматологом на русском языке разборчивым почерком или на компьютере. Заполнению подлежат все графы и строки, лишь в случае оказания пациенту неотложной помощи допускается заполнение только тех разделов, которые необходимы для отражения процесса оказания неотложной помощи. Заполнение паспортных данных проводится в регистратуре на основании документа, удостоверяющего личность пациента.
Осмотр пациента при первичном обращении. Перенесённые и сопутствующие заболевания.
Первичным посещением является посещение пациента, впервые обратившегося в текущем году за стоматологической помощью в данную организацию независимо от характера обращения. Любое другое посещение стоматолога в данной организации в текущем году является повторным.
В строку "причина обращения, жалобы" вносятся жалобы пациента и данные анамнеза заболевания.
В таблицу "состояние общего здоровья со слов пациента " вносятся данные о перенесённых и сопутствующих заболеваниях, аллергоанамнезе, наследственности, вредных привычках, профессиональных вредностях, условиях жизни.
В графе "ненужное зачеркнуть" обозначение "ДА" зачёркивается по тем заболеваниям, наличие которых пациент у себя отрицает; обозначение "НЕТ" зачёркивается по тем заболеваниям, наличие которых у себя пациент подтверждает или не отрицает.
В графе "если ДА, уточнить" уточняются диагнозы выявленных заболеваний.
В строке "другое" отмечаются сведения, имеющие существенное отношение к состоянию стоматологического здоровья пациента.
В подраздел "внешний осмотр" вносятся данные внешнего осмотра пациента: конфигурация лица, состояние кожных покровов и красной каймы губ, регионарных лимфатических узлов, височно-нижнечелюстного сустава.
Стоматологический статус, правила заполнения
В подраздел "стоматологический статус" вносятся данные о состоянии зубов, зубных рядов, десны, периодонта, слизистой полости рта, гигиены полости рта.
Состояние зубов отмечается в соответствующих ячейках зубной формулы условными обозначениями, приведенными в таблице.
Состояние зуба |
Обозначение |
Здоровый зуб |
0 |
Кариес |
1 |
Пломба |
3 |
Удалён |
4 |
Искусственная коронка |
7 |
Непрорезавшийся зуб |
8 |
Искусственный зуб |
7 |
Состояние гигиены полости рта определяется в таблицах «OHI-S» детям и взрослым с постоянным прикусом.
Методика определения «OHI-S»
Индекс определяется с помощью зубоврачебного зонда, продвигают его кончик по направлению к десне, исследуют щёчную поверхность 16, 26, губную 11,31, язычную 36 и 46. Определяют зубной налёт и камень по схеме:
Зубной налёт |
Зубной камень |
|||
Признак |
Код |
Признак |
Код |
|
ЗН не обнаружен |
0 |
ЗК не обнаружен |
0 |
|
ЗН на 1/3 коронки зуба и / или плотный коричневый налёт в любом количестве |
1 |
Наддесневой ЗК покрывает 1/3 поверхности зуба |
1 |
|
Мягкий ЗН на 2/3 поверхности зуба |
2 |
Наддесневой ЗК покрывает 2/3 поверхности зуба и / или поддесневой ЗК в виде отдельных конгломератов |
2 |
|
Мягкий ЗН более 2/3 коронки зуба |
3 |
Наддесневой ЗК покрывает более 2/3 поверхности зуба и / или поддесневой ЗК, окружающий пришеечную часть зуба |
3 |
|
Сумма кодов ЗН/6 + Сумма кодов ЗК/6
ИНТЕРПРЕТАЦИЯ
Значение индекса |
Оценка индекса |
Оценка гигиены рта |
0,6 |
Низкий |
Хорошая |
0,6 – 1,7 |
Средний |
Удовлетворительная |
1,7 – 2,5 |
Высокий |
Неудовлетворительная |
Более 2,6 |
Очень высокий |
Плохая |
Методика определения КПИ (Комплексный периодонтальный индекс)
Определяется состояние тканей периодонта с помощью зубоврачебного зонда и зеркала. У взрослых исследуют 17/16, 11, 26/27, 37/36, 31, 46/47. При наличии нескольких признаков регистрируется наиболее тяжёлый.
КРИТЕРИИ
Код |
Критерий |
0 |
Здоровый периодонт |
1 |
Зубной налёт |
2 |
Кровоточивость |
3 |
Зубной камень |
4 |
Патологический карман |
5 |
Подвижность2-3 степени |
КПИ = Сумма кодов /6
ИНТЕРПРЕТАЦИЯ
Значения |
Уровень интенсивности |
0,1 – 1,0 |
Риск к заболеванию |
1,1 – 2,0 |
Лёгкий |
2,1 – 3,5 |
Средний |
3,6 – 5,0 |
Тяжёлый |
Методика определения GI
Для определения кровоточивости проводят пальпацию тупым инструментом. Десна обследуется по секстантам. Ключевые зубы – 16,21, 24,36, 41,44. Показатели десны оцениваются в 4-х участках: дистально-вестибулярная, медиально-вестибулярная, вестибулярная, оральная поверхности.
КОДЫ |
КРИТЕРИИ |
0 |
Нормальная десна |
1 |
Лёгкое воспаление, небольшое изменение цвета, лёгкая отёчность, нет кровоточивости при пальпации |
2 |
Умеренное воспаление, покраснение, отёк, кровоточивость при пальпации |
3 |
Резко выраженное воспаление с заметным покраснением и отёком, изъязвлением, тенденцией к спонтанным кровотечениям |
Полученные данные суммируются и делятся на количество обследуемых секстантов (если обследовались все 6 секстантов, то полученные данные делятся на 24 (6*4).
Методика определения КПУ
Компонент индекса КПУ |
Критерии (признаки) |
К |
Зуб, имеющий поражение в фиссурах, ямках, на гладких поверхностях, с определением размягчения дна, поверхности с подрытой эмалью, размягчённой стенкой, при сомнении зуб регистрируется как кариозный. Также отмечаются зубы с временной пломбой, с постоянной пломбой и кариесом. |
П |
Зуб, имеющий 1 или несколько пломб, зуб с коронкой, поставленной в связи с кариозным разрушением зуба. В этот компонент не включаются зубы, покрытые герметиком, зубы с опорными коронками или коронками, восстанавливающими зуб после травмы. |
У |
У лиц моложе 30 – зуб, удалённый по причине кариеса; У лиц старше 30 и старше – зуб, утерянный по любой причине. В этот компонент улиц моложе 30 не включают: зубы, удаленные по причинам, связанным с ортодонтией, пародонтологией, травмой, отсутствием зачатка и т. д. |
В строке «прикус» отмечается тип соотношения зубных рядов в центральной окклюзии. Например, ортогнатический, прямой, прогнатический, прогенический, открытый, глубокий, перекрёстный и др.
В строке «состояние твёрдых тканей зубов, периодонта, слизистой оболочки полости рта отмечаются особенности состояния твёрдых тканей зубов, периодонта, слизистой полости рта.
В строках «данные рентгенологического исследования» описываются данные рентгенологического исследования.
Добровольное согласие на медицинское вмешательство, правила оформления.
Добровольное согласие на медицинское вмешательство оформляется на вид стоматологического вмешательства (терапевтического, хирургического, ортопедического, ортодонтического) на любом виде стоматологического приёма (бюджетного, платного, взрослого, детского).
Сложные медицинские вмешательства проводятся с письменного согласия пациента, ознакомленного с их целью и возможными последствиями.
К сложным медицинским вмешательствам при оказании амбулаторно-поликлинической стоматологической помощи относят:
-вмешательства, выполняемые с применением инвазивных методов диагностики и лечения;
-ортопедическое лечение;
-лечение челюстно-лицевых аномалий ортодонтическими аппаратами.
В отношении несовершеннолетних лиц, признанных недееспособными, согласие дают их законные представители, а в отношении пациентов, не способных по состоянию здоровья к принятию осознанного решения, супруг, а при его отсутствии – близкие родственники.
В случае необходимости неотложного медицинского вмешательства и при отсутствии законных представителей или установить их местонахождение невозможно, решение принимается консилиумом врачей, при невозможности собрать его – врачом, оказывающим медицинскую помощь, с оформлением соответствующей записи в медицинской документации: в строки «даю добровольное согласие на медицинское вмешательство» вносятся слова « проведено неотложное вмешательство» и ставится дата и подписи лечащего врача и руководителя структурного подразделения.
В случае устного согласия на медицинское вмешательство и отказе оформить его письменно в строки «даю добровольное согласие на медицинское вмешательство» вносятся слова: «вмешательство проведено по устному согласию пациента либо его законного представителя», ставится дата, подписи лечащего врача и руководителя структурного подразделения
Согласие на медицинское вмешательство может быть отозвано, кроме тех случаев, когда врач приступил к вмешательству. Отзыв согласия оформляется в графе «дневник посещений». Например, после наложения девитализирующей пасты на 16 зуб пациент Иванов А. А. отказался от эндодонтического лечения 16 зуба. Отказ подписывает пациент или его законный представитель и врач. В случае отказа пациента подписывать свой отказ от лечения письменно ставятся подписи лечащего врача и руководителя структурного подразделения.
Составление плана лечения стоматологического пациента.
Планирование стоматологического лечения проводится на основании проведённого обследования и диагноза, носит индивидуальный характер, является комплексным, предусматривающим единство цели проводимых медицинских мероприятий. Оно предполагает определённый объём и схему стоматологических вмешательств.
План лечения включает:
1. Неотложная помощь
2. Мотивация и обучение гигиене полости рта
3. Профессиональная гигиена полости рта
4. Подбор индивидуальных средств и методов гигиены
5. Терапевтическое лечение
6. Хирургическое лечение
7. Ортопедическое лечение
8. Медикаментозное лечение
местное
общее
9.Контрольные визиты 2 раза в год.
Врач должен ознакомить пациента или его законного представителя с планом лечения.
Оформление дневника посещений.
В этот раздел вносятся сведения, отражающие в динамике процесс оказания стоматологической помощи с указанием даты посещений, выполняемых вмешательств и фамилии врача с его подписью.
Лечащий врач-стоматолог отмечает жалобы, клиническую картину, результаты исследований, ставит диагноз. Составляет план лечения и делает запись по процессу лечения. При повторных посещениях ведутся записи вплоть до окончания лечения.
17. Провести беседу с родителями о профилактике раннего детского кариеса.
Современные подходы к профилактике и стабилизации кариозного процесса у детей раннего возраста должны быть направлены на:
предупреждение вертикальной трансмиссии микрофлоры от взрослых;
мотивацию и обучение родителей рациональной гигиене полости рта;
регламентацию потребления детьми углеводов, коррекцию диетических пристрастий;
повышению кариесрезистентности.
1. Предупреждение вертикальной трансмиссии микрофлоры
Риск инфицирования можно снизить еще до рождения ребенка или прорезывания у него зубов, это направление называют «первично-первичной» профилактикой.
В первую очередь, будущие родители должны быть проинформированы о роли инфекции в развитии кариеса и путях инфицирования ребенка. Родители должны соблюдать тщательную гигиену полости рта. Необходимо информировать родителей о недопустимости так называемых «слюнных контактов» с ребенком. При облизывании соски, кормлением еды с ложки, пережевывании пищи, поцелуях в губы происходит быстрое обсеменение ротовой полости малыша кариесогенными микроорганизмами.
2. Мотивация и обучение родителей рациональной гигиене полости рта ребенка
Гигиенический уход за временными зубами должен начинаться с момента их прорезывания. На первом этапе это может быть протирание марлевой салфеткой, смоченной кипяченой водой, специальными салфетками с ксилитом ("Spiffies"), чистка силиконовой щеткой-напальчником или традиционной щеткой. При этом имеет значение качество проводимой процедуры. Следует также помнить, что применяются вышеперечисленные средства только для очищения резцов. С появлением первых временных моляров чистку осуществляют только зубной щеткой.
Первые зубы чистят дважды в день. После прорезывания первых моляров используют небольшое количество зубной пасты («следы»). Считается, что первая паста не должна содержать соединения фторидов из-за возможности ее заглатывания, а избыточное поступление ионов фтора в этот период станет фактором риска развития флюороза постоянных зубов.
Согласно мнению ученых; для соблюдения наилучшего баланса между профилактикой кариеса и развитием флюороза, целесообразно применение паст с концентрацией фторидов 500 ррm, так как использование зубных паст с меньшей концентрацией фторидов или их отсутствием неэффективно. У детей с высоким риском развития кариозными поражениями необходимо использование более концентрированной фторидсодержащей пасты (900-1100 ррm). В качестве мер безопасности рекомендуется не оставлять ребенка без присмотра во время чистки зубов для детей самого младшего возраста использовать только «мазок, следы» зубной пасты.
3. Контроль питания
У ребенка в возрасте 8-10 месяцев должно быть не более 5-6 приемов пищи. В качестве перекусок следует использовать несладкие продукты: сыр, творог, яйцо, несладкий йогурт или кефир, существенно снижает риск развития кариеса. Для утоления жажды в течение дня родители чаще всего должны давать ребенку воду, а сок или компот - не более 1-2 раз.
Оптимально, если просвещение родителей относительно основ вскармливания ребенка первых лет жизни начнется еще во время беременности и в дальнейшем станет составной частью программы профилактики кариеса зубов у ребенка раннего возраста, особенно имеющего факторы риска.
Рекомендации по вскармливанию детей раннего возраста: В возрасте ДО года после прорезывания верхних резцов:
при естественном вскармливании - отказ от кормления «по требованию». Если ребенок засыпает у груди - протирать зубы в первые минуты сна.
при искусственном вскармливании - переход на питье из чашки, в ночное время давать пить только воду.
содержимое бутылочки - только еда и вода, ограничение времени сосания (не давать бутылочку в руки ребенка).
отказаться от использования бутылочки для питья, как только ребенок научится пить из чашки.
В возрасте старше 1 года:
число кормлений не более 5 раз в день (3 основных и 2 промежуточных);
соки и компоты не чаще 2 раз в день; сок не более 100 мл и лучше через трубочку;
сладости и фрукты перед чисткой зубов;
запрещенные перекуски: сладкое печенье, вафли, изюм, чипсы, кукурузные палочки и др.;
разрешенные перекуски: сыр, орехи, овощи;
рекомендации по уходу за зубами после приема сахарсодержащих лекарственных/витаминных препаратов (дать несколько ложек воды, чтоб смыть остатки сиропа).
18. Провести мотивацию и обучить правилам чистки зубов ребенка 9 лет.
Метод, разработанный Марталером, представляет собой упрощенный вариант стандартного метода, адаптированный к психофизическим возможностям школьников. Учитывая то, что дети прикладывают к щетке максимум усилия на первом этапе чистки, автор предлагает начинать процедуру не с очищения вестибулярных поверхностей (дети, усердствуя, могут травмировать периодонт!), а с очищения жевательных поверхностей. Потом очищают вестибулярные и оральные поверхности.
Очищение жевательных поверхностей
Приоткрыв рот, щетку устанавливают на жевательную поверхность верхних зубов С1 делают 10 коротких энергичных горизонтальных поступательных движений в переднезаднем направлении и перемещают щетку по дуге верхней челюсти от С2 до С6. После этого ставят щетку на жевательную поверхность нижних зубов С6 и последовательно достигают С1, нижней челюсти.
Очищение вестибулярных поверхностей
Зубы смыкают, щеки расслабляют так, чтобы головка щетки могла свободно перемещаться в преддверии полости рта. Щетку устанавливают перпендикулярно к вестибулярным поверхностям зубов С1 и делают вертикальные зигзагообразные движения (до 10 на одном сегменте), очищая одновременно зубы верхней и нижней челюсти и прилагая одинаковые усилия при движении вверх и вниз. Таким образом продвигаются до С6.
Очищение оральных поверхностей
Рот широко открывают, головку щетки ставят на небную поверхность верхних зубов С1, ручка щетки при этом располагается почти вертикально. Короткими вертикальными движениями (до 10 движений с равным усилием при движении вверх и вниз на каждом сегменте) продвигаются по небным поверхностям зубов верхней челюсти от С1 до С6. Потом головку щетки ставят на язычную поверхность нижних зубов С6 (ручка при этом смотрит вверх) и таким же образом проходят до язычной поверхности нижних зубов от С6 до С1.
Мотивация. В ходе беседы пациента следует убедить в том, что:
проблема больных зубов имеет прямое отношение к нему в настоящем (пациенту демонстрируют проблемы в его полости рта при помощи зеркала);
здоровые зубы лучше, чем больные (говорят об отсутствии дискомфорта и боли, о красоте, о возможности не отказываться от какой-либо пищи, о сохранении здоровья желудка);
здоровье зубов можно сохранить средствами стоматологической помощи, используя современные знания и эффективные профилактические средства (приводят примеры успеха на мировом, региональном и т. п. уровнях, ссылаются на достижения в семьях своих постоянных пациентов);
заболевания зубов связаны с множеством различных факторов (перечисляют системные и общие факторы риска), но не все из них пациент может радикально искоренить; практически можно снизить агрессивность основной причины патологии — инфицированных зубных отложений; зубной налет разрушает зубы (рассказывают о механизмах деминерализации, о деструкции тканей, о возможных исходах разрушения зуба);
зубной налет в данный момент атакует зубы пациента (демонстрируют его зубной налет на зонде, на флоссе, на зубах после окрашивания).
19.20,21
Главная составляющая индивидуального плана профилактики – соблюдение правил гигиены полости рта, эффективность которой зависит от применяемых методов. Мало иметь зубную щетку, пусть даже очень хорошую, и великолепную зубную пасту. Нужно уметь чистить зубы. В зависимости от состояния твердых тканей зубов, десен выбирают тот или иной метод чистки, определяют необходимую жесткость зубной щетки, подбирают средства для чистки зубов. Для иллюстрации приведем несколько примеров.
Каждый человек должен контролировать качество чистки зубов самостоятельно. Стоматолог же оценивает качество чистки зубов с помощью особых диагностических окрашивающих средств (чаще всего это специальные таблетки). И только в том случае, если он убедится, что пациент может за достаточно короткое время (2–3 минуты) полностью очистить зубы от зубного налета, т.е. очистить их жевательные, наружные (щечные и губные) и внутренние (язычные и небные) поверхности, а также межзубные промежутки, значит, он действительно умеет чистить зубы.
Данные отдельных авторов свидетельствуют о том, что при чистке зубов одной только зубной щеткой удаляется лишь 53% зубного налета, причем в том случае, если движения зубной щетки правильны. Поэтому особое внимание должно уделяться чистке межзубных промежутков. Именно в них в наибольшей степени скапливается зубной налет и чаще всего развивается кариес. Для очистки межзубных промежутков помимо щетки необходимо использовать специальную зубную нить – флосс, методике применения которой обучает врач-стоматолог. Чистка с помощью флосса проводится, как правило, вечером, после чистки зубов щеткой и пастой.
Следующий этап – подбор индивидуальных средств гигиены.
Зубная щетка должна быть изготовлена из искусственной щетины (нейлон заменил натуральную щетину еще в 1938 г.), объединенной в пучки, которые определенным образом располагаются на щеточном поле. Головка зубной щетки может быть разного размера, но лучше небольшая, чтобы обеспечивался свободный доступ ко всем отделам полости рта.
У качественной щетки щетинки не будут оставаться в полости рта при чистке. К сожалению, примерно половина из продаваемых сегодня в России зубных щеток – низкокачественные подделки продукции известных фирм. Для того чтобы хоть в какой-то степени застраховать себя от подделки, следует покупать щетки в магазинах, а не на рынках.
Зубную щетку следует менять приблизительно 1 раз в 3 месяца, но если в процессе чистки изменилась форма щетки, нарушилось положение щетины головки, ее нужно заменить раньше.
Жесткость щетины зубной щетки должна подбираться индивидуально – в зависимости от состояния полости рта.
При выборе зубной пасты следует учитывать, что она несет не только очищающую, но и лечебно-профилактическую нагрузку. К лечебно-профилактическим относятся 95% выпускаемых в настоящее время паст.
Профилактика кариеса зубов в значительной степени связана с использованием фторидов. Максимальная концентрация фторидов в имеющихся сегодня в продаже зубных пастах соответствует величине 1500 ppm (частей на миллион). В лучших зарубежных зубных пастах содержание фторидов – 1200–1500 ppm, в отечественных – несколько меньше. Фторидсодержащие зубные пасты показаны взрослым и детям, но детям до 6 лет рекомендуются зубные пасты с меньшим содержанием фторидов, т.к. существует опасность проглатывания части пасты, что может привести к опасности заболевания флюорозом.
Пациенты должны неукоснительно выполнять назначения врача по индивидуальной гигиене. Но кроме индивидуального ухода за полостью рта необходимы и профессиональные гигиенические мероприятия, которые проводит врач-стоматолог при посещении пациентом стоматологического учреждения. Только врач-стоматолог может удалить зубные отложения, которые не удаляются зубной щеткой, зубной камень. Затем он полирует зубы и пломбы, контролирует применение пациентами средств индивидуальной гигиены. Полное удаление зубного налета может предотвратить развитие кариеса и воспаление десен. Это сложная задача, и выполнить ее можно, только используя специальные средства, аппараты, инструменты, которые имеются у врача.
Число посещений для проведения мероприятий по профессиональной гигиене зависит от индивидуальных особенностей пациента. Независимо от возраста интервалы посещений могут составлять и 2 недели, и месяц, и квартал. На назначение врачом того или иного интервала влияет состояние зубов, пародонта, умение пациента выполнять гигиенические манипуляции.
Уже в течение почти 50 лет фториды применяют во врачебной практике и в качестве средств местного действия. Это растворы фторидов и гели, которые можно использовать для полоскания и в форме аппликаций. После 4-минутной аппликации не следует в течение 30 минут есть и полоскать рот водой. Людям с высоким риском развития кариеса такие аппликации рекомендуются 1 раз в 6 месяцев.
Широкое распространение имеют также фторидсодержащие лаки, применение которых чередуют с использованием растворов, таких как «Ромодент». При высоком уровне интенсивности кариеса профилактические процедуры проводят каждый месяц, при среднем – каждый квартал, при невысоком – 1 раз в полгода.
Одним из важных факторов сохранения здоровья зубов является правильное питание. В некоторых странах установлена четкая зависимость между заболеваемостью кариесом и средним количеством потребления сахара на душу населения. В группах людей с низким потреблением сахара заболеваемость кариесом низкая, и наоборот. Сахар способствует образованию в полости рта кислоты, которая остается на поверхности эмали от 20 минут до 20 часов и участвует в процессе ее растворения. Микробы, находящиеся в полости рта, метаболизируют в кислоту такие сахара, как сахароза и глюкоза. В отдельных странах в связи с этим снижается потребление именно сахарозы. Ограничение потребления сахара важно не только для профилактики кариеса зубов, но и с общемедицинской точки зрения.
В настоящее время успешно развивается сравнительно новая пищевая отрасль – производство сахарозаменителей и подсластителей, которые обладают низким потенциалом образования кислот. Хорошо известно использование этих ингредиентов в жевательных резинках. Они, во-первых, стимулируют выделение слюны и, во-вторых, способствуют более быстрой нейтрализации кислот в зубном налете. На этом основано предположение о пользе жевательных резинок для снижения риска возникновения кариеса. Жевательные резинки могут быть и носителями веществ, влияющих так или иначе на состояние зубов, слизистой оболочки полости рта и организма в целом. Наряду с сахарозаменителями это могут быть фториды, которые тоже используют в жевательных резинках.
Жевательную резинку можно назначать в качестве противокариозного средства только людям, соблюдающим правила гигиены полости рта. Главное – это, конечно, чистка зубов качественными щеткой и пастой, а жевательную резинку можно иногда употребить в качестве альтернативы в условиях, когда невозможно использовать щетку или она недоступна (например, днем во время работы, в школе). Важно употреблять большое количество фруктов и овощей. Если нужно перекусить между основными приемами пищи, то не следует использовать сладкую пищу. Никогда не надо есть сладкое на ночь, а если съел сладкое, то нужно прополоскать рот водой или съесть яблоко.
Американские ученые разработали метод оценки влияния факторов питания на здоровье зубов человека, предусматривающий ведение дневника приема пищи. Его ведут всю неделю. Программа анализирует записи в дневнике. Обоснованность выводов врача зависит от качества ведения дневника. Если речь идет о ребенке до 12 лет, то этот дневник заполняют родители. По сути это пример стоматологического анализа питания. Анализируя количество, качество и калорийность употребляемых пищевых продуктов, время, частоту и длительность приемов пищи, врач получает возможность оценить потенциальную кариесогенность продуктов питания, что, в свою очередь, позволяет выбрать наиболее адекватные индивидуальные методы и средства профилактики.
Учет вышеуказанных приоритетов позволяет повысить эффективность не только собственно профилактических мероприятий, но и стоматологической помощи в целом.
-Ткани десны в норме, зубы расположены плотно друг к другу в зубной дуге.
Щетку средней жесткости ставят под углом 45° к десне и выметающими движениями от десны к режущему краю передних зубов и жевательной поверхности боковых начинают чистить: на верхней челюсти – сверху вниз, на нижней – снизу вверх (рис. 1). Очищают верхнюю и нижнюю челюсти отдельно, сначала снаружи, затем изнутри, а потом жевательную поверхность передне-задними и боковыми движениями.
-Десна плотная, но между зубами имеются промежутки, есть дефекты эмали в области шейки, последние обнажены.
Щетку средней жесткости ставят под углом 45° на границу десны и зуба. Щетина должна быть направлена от десны к зубу. Слегка надавливая на щетку, ее щетину продвигают в межзубные промежутки, затем проводят несколько вращательных движений в горизонтальной плоскости вокруг оси пучка щетины. Последовательно очищают все межзубные пространства от жевательных к передним зубам, поочередно на верхней и нижней челюсти снаружи и изнутри . Передние зубы чистят вертикальными движениями щетки сверху вниз на верхней челюсти и снизу вверх – на нижней.
-Десна воспалена, кровоточит, отечна, неплотно прилегает к зубам (пародонтит).
Мягкую щетку с щетиной в 1–2 ряда (лишние ряды срезают) ставят под углом 45° к границе десны и зуба. Затем щетину осторожно углубляют в пространство между десной и зубом и чистят короткими движениями в горизонтальной плоскости (вперед-назад). Медленно проходят все зубы верхней и нижней челюстей с обеих сторон, затем чистят жевательную поверхность в передне-заднем и боковом направлениях, а передние зубы – чистят в вертикальном.
22. Назначить профилактические мероприятия ребенку с высоким уровнем риска развития кариеса.
Для профилактики кариеса зубов предложено большое разнообразие средств и методов, изучена их профилактическая эффективность. Эти средства и методы могут быть разделены по способу их введения на 2 основные группы: средства для эндогенного введения и экзогенного воздействия. Соединения фтора считаются наиболее эффективными в профилактике кариеса, а учитывая механизм их противокариозного действия, они широко применяются и для эндогенного, и для экзогенного воздействия.
Методы эндогенной профилактики кариеса. Фторсодержащие препараты.
Эндогенное введение фтора должно быть обосновано индивидуальными особенностями развития ребенка. Индивидуальное дозирование поступления фтора в организм человека может быть обеспечено употреблением фторированных пищевых продуктов, например, соли, молока и др. Рекомендуемая концентрация фтора в соли - 250 мг/кг. Достаточно активно в практическое здравоохранение внедряется методика эндогенной профилактики кариеса с помощью таблеток фторида натрия. Таблетки фторида натрия применяются в местностях, где содержание фтора в питьевой воде не превышает 0,5 мг/л. Оптимальное поступление фтора в организм в течение суток 1,2-1,6 мг. С пищей ребенок получает приблизительно 0,3-0,5 мг фтора в день. Суточная доза таблетированного фтора натрия рассчитывается с учетом возраста ребенка и концентрации фтора в питьевой воде. При концентрации фтора в воде до 0,5 мг/л рекомендуются следующие дозировки: детям до 6 лет - 0,5 мг фтора в день или 1,1 мг фторида натрия; детям с 7 лет и старше - 1 мг фтора в день или 2,2 мг фторида натрия. Таблетки фторида натрия рекомендуется принимать ежедневно в течение 250 дней в году с перерывом на летние месяцы. Наибольший противокариозный эффект достигается, если ребенок принимает таблетки с 2-3 лет и не менее чем до 8 лет. В этом случае снижается поражаемость кариесом постоянных зубов.
Таблетки рекомендуется принимать в интервале между приемами пищи. Если принимается в день одна таблетка фторида натрия, то ее лучше принимать на ночь. После прорезывания зубов при эндогенном введении фтора в организм ребенка (фторированная вода, таблетки и т. д.) можно рассчитывать и на экзогенное воздействие препарата за счет прямого контакта его с тканями зуба. Поэтому перед приемом таблеток фторида натрия целесообразно почистить зубы, а затем таблетку не глотать, а сосать. Таблетки фторида натрия могут приниматься детьми в домашних условиях под контролем родителей. Могут даваться организованно детям в детских садах, школах, под контролем воспитателей, учителей, медицинских сестер, которые должны не только выдавать каждому ребенку таблетку, но и проследить, чтобы он ее принял. Это связано с определенными организационными трудностями, затратами времени педагогического и медицинского персонала. Поэтому рекомендуется рядом исследователей в детских дошкольных учреждениях растворять таблетки в компоте, чае.
Необходимым условием, способствующим эффективной профилактике кариеса, является соблюдение режима питания и рациональное употребление сахара. Чем чаще употребляется сахар, чем больше он остается на поверхности зуба, тем больше возможностей для образования кислот, которые способны вызвать деминерализацию эмали. Поэтому большое внимание уделяется вопросу снижения концентрации сахара в пищевых продуктах и расширению использования в пищевой промышленности заменителей сахара. Немаловажна и культура населения по приему сладостей: сладким блюдом не следует заканчивать прием пищи и особенно на ночь нельзя есть сладкое. Необходимо после каждого приема пищи, а после приема сладкого обязательно прополоскать рот. Показано высокое противокариозное действие молока, чая. Поэтому целесообразно прием сладкого сочетать с питьем несладкого чая или молока.
Средства и методы экзогенной профилактики кариеса могут быть рассмотрены с нескольких позиций: с позиции химического состава (содержат соединения фтора, Са, другие реминерализирующие компоненты и не содержат их и т.д.); по механизму противокариозного действия (стимулируют реминерализацию, очищают зубы от налета, защищают от действия кариогенных факторов и т.д.); по способу применения (пациент принимает самостоятельно, при участии медицинской сестры, необходимо выполнение процедур врачом или специально обученным помощником врача и т. д.) и т. д.
Средства местной профилактики кариеса, содержащие соединения фтора. После прорезывания зуба наибольшее профилактическое действие оказывают соединения фтора при местном их применении. Источником ионов фтора для местного применения могут быть различные его соединения: фторид натрия, фторид олова, монофторфосфат натрия, органические соединения фтора и др.
Формы применения фтористых соединений могут быть различны: пасты для втирания, растворы для аппликаций или полосканий, гели, лаки, зубные пасты, порошки и даже жевательные резинки.
Методики местного применения фтора для профилактики кариеса могут быть также различны. Это могут быть аппликации, проводимые врачом или специально подготовленным помощником. Для аппликации можно использовать 1-2% растворы соединений фтора. Раствор наносится на предварительно очищенную поверхность зуба с помощью ватных тампонов, марлевых полос, которые могут быть предварительно помещены в слепочные ложки или специально приготовленные пластмассовые каппы. Длительность одной процедуры, как правило, 4-5 мин. Учитывая довольно большие затраты времени на организацию и проведение этой профилактической процедуры, кратность повторения их в год не должна быть большой, противокариозная эффективность местно применяемых препаратов фтора зависит от времени контакта его с тканями зуба, в последние годы используются гели. Фторсодержащие гели можно наносить на зубы также в слепочных ложках с различной кратностью (3 раза в неделю - 6 раз в год) с продолжительностью аппликации 3-4 мин на каждую челюсть и получить профилактический эффект в среднем 20%.
ВОЗ рекомендует 1-2 раза в год в зависимости от индивидуальной предрасположенности к кариесу наносить, например, фторсодержащие лаки.
Под контролем медицинской сестры эффективно проведение полосканий раствором фтора полости рта детям в школах после предварительной чистки зубов. Интенсивность кариеса может быть снижена, по данным ВОЗ, примерно на 35%, если полоскания проводить ежедневно, один раз в неделю или один раз в 2 нед. Для полосканий используется 0,2 или 0,05% растворы.
Большое значение в профилактике кариеса зубов имеют меры гигиены полости рта. Под контролем медицинской сестры проводится обучение методике чистки зубов и чистки межзубных промежутков нитью в школе и тщательный контроль за приобретенными навыками. Кратность контролируемых чисток зубов в школе определяется возможностями. Однако большое воспитательное значение имеет чистка зубов при каждом посещении врача с целью санации полости рта. Под контролем воспитателей в детском саду необходимо также проводить обучение детей правилам ухода за зубами и осуществлять ежедневный контроль за их выполнением.
При проведении мероприятий по обучению методике чистки зубов рационально использование фторсодержащих зубных паст.
Средства и методы профилактики кариеса, не содержащие фтора.
Герметики или силанты используются для обтурации фисур и ямок жевательных поверхностей моляров. Эта профилактическая процедура осуществляется врачом или специально обученным помощником, требует не только времени и умения, но и специального стоматологического оборудования.
По данным ВОЗ, большая часть используемых герметиков сохраняется на поверхности зуба в течение года, а затем требует повторного нанесения. Однако профилактический эффект высокий - от 40 до 99%. Большинство исследователей рекомендуют проводить заливку фиссур у детей в возрасте 6-7 лет и 12-13 лет. Однако по данным Т. Ф. Виноградовой, Е. В. Удовицкой, в настоящее время происходит более раннее (на 1-2 года) прорезывание зубов: так первые постоянные моляры прорезываются в 4-5 лет, степень зрелости таких зубов ниже и активнее идут процессы вторичной минерализации, т. е. обменные процессы в системе эмаль - слюна. Нанесение герметика на такую недостаточно зрелую эмаль снижает уровень обменных процессов, созревание идет медленнее. Поэтому необходимо активно влиять на процесс созревания эмали фиссур и ямок жевательных поверхностей зубов, используя для этого не только ремрастворы, лаки, гели, но и 5% фторсодержащий цемент. Закрытие фиссур и ямок фторсодержащим цементом с одной стороны изолирует фиссуры от зубного налета и микроорганизмов, с другой - за счет действия фтора способствует повышению кариес резистентности эмали.
Такая подготовка фиссур к запечатыванию герметиками, на наш взгляд, целесообразна и физиологически оправдана.
Широко изученным с точки зрения противокариозной эффективности является препарат «Ремодент». Ремодент в виде 3% раствора применяется в специально изготовленных ложках для аппликации. Аппликации проводят на предварительно очищенную и высушенную поверхность зубов на 15- 20 мин. В течение 2 ч рекомендуется не полоскать рот, не пить и не принимать пищу. Аппликации повторять 2 раза в неделю.
Экспериментально и клинически показана высокая эффективность гелей, содержащих оптимальные концентрации и соотношения ионов кальция и фосфора. Гели наносятся на предварительно очищенные от налета зубы, довольно долгое время удерживаются на контактных поверхностях зубов, в фиссурах и ямках.
Под контролем медицинской сестры или самостоятельно в домашних условиях для профилактики кариеса может использоваться 1,5-3% раствор ремодента для ротовых ванночек, ремодент-содержащие зубные пасты и гели для чистки зубов.
Профессиональная гигиена полости рта - это комплекс мероприятий, проводимых врачом-стоматологом или помощником гигиенистом для удаления зубного налета и зубного камня со всех поверхностей зубов. Для этого используются специальные приспособления и устройства - резиновые чашечки, ершики, шелковые нити и т. д. Проведение профессиональной гигиены требует значительных затрат времени и специалиста и пациента. Поэтому профессиональная гигиена должна проводиться по показаниям, например, детям с III степенью активности кариозного процесса. Кратность процедур также должна определяться индивидуально.
Самостоятельная гигиена полости рта предусматривает чистку зубов 2 раза в сутки: утром после завтрака, вечером после ужина и полоскание полости рта после каждого приема пищи. Средства гигиены представлены довольно широко: зубные щетки, пасты, порошки, эликсиры, шелковые нити, зубочистки, гели.
