
- •Реологічні властивості крові.
- •1. Поняття про систему крові
- •2. Функції крові
- •Еритроцити, гемоглобін
- •3. Об’єм крові, поняття про депо
- •4. Склад крові, кількісна оцінка
- •5. Функціональне значення білків плазми
- •6. Буферні системи крові.
- •7. Вплив складу плазми на реологію крові:
- •2 Функції еритроцитів
- •3 Розвиток еритроцитів
- •4. Регуляція еритропоезу.
- •5. Фізіологічний аналіз швидкості осідання еритроцитів (шое)
- •2. Сполуки гемоглобіну, їх особливості.
- •3. Сполуки гемоглобіну з газами
- •4. Методи визначення гемоглобіну
- •5. Обмін заліза в організмі.
- •6. Поняття про колірний показник, середній вміст гемоглобіну.
- •7. Міоглобін
- •Реологічні властивості крові. Вікові особливості системи крові
- •Білки плазми крові
- •Буферні системи крові
- •Показники для кислотно-основної рівноваги
- •Фізико-хімічні властивості крові
- •Періоди кровотворення
- •Вікові зміни крові
- •Вікові зміни гемоглобіну
- •Методика забору крові
- •Визначення гемоглобіну ціанметгемоглобіновим методом
7. Вплив складу плазми на реологію крові:
а) білкових і небілкових компонентів;
У плазмі крові людини в 1 літрі є 65-85 г/л білка. Білки плазми діляться на альбуміни (35-50 г/л), глобуліни (α1 – 1-4 г/л, α2 – 4-8 г/л, β – 6-12 г/л, γ – 8-16 г/л) і фібриноген (2-4 г/л).
Альбуміни на 80 % забезпечують онкотичний тиск крові (колоїдно-осмотичний). Це впливає на розподіл води між плазмою та міжклітинною рідиною.
Велика загальна площа поверхні багатьох дрібних молекул альбумінів дуже велика, тому вони добре виконують функцію переносників багатьох транспортованих кров’ю речовин, таких як білірубін, уробілін, жирні кислоти, солі жовчних кислот, солі важких металів, фармакологічні препарати (пеніцілін, сульфаніламіди, антибіотики тощо).
Утворюються альбуміни в печінці; за добу (за умов нормального харчування) виробляється їх майже 17 г; період піврозпаду альбумінів складає 10-15 днів.
Глобуліни – це група білків, яких електрофоретично розділяють на α1 (альфа1), α2 (альфа2), β (бета) і γ (гама).
До складу фракції α1-глобулінів входять білки, простетичною групою яких є вуглеводи. Ці білки називаються глікопротеїнами. В їх складі циркулює майже 60 % всієї глюкози плазми. До субфракції глікопротеїнів відноситься ще одна група вуглеводовмісних білків – мукопротеїни, які містять мукополісахариди.
Фракція α2-глобулінів включає гаптоглобіни, які за хімічним складом є мукопротеїнами, і мідьвмісний білок церулоплазмін. На кожну білкову молекулу останнього припадає вісім атомів міді, що зумовлює оксидантну активність цього білка. Церулоплазмін зв’язує майже 90 % міді, яка є в плазмі. До інших білків фракції α2-глобулінів належить тироксин-зв’язуючий білок, транскобаламін (вітамін В12-зв’язуючий глобулін), транскортин (кортизолзв’язуючий глобулін).
Бета-глобуліни приймають участь у транспорті фосфоліпідів, холестерину, стероїдних гормонів, катіонів металів. Майже 75 % усіх жирів і ліпоїдів плазми входять до складу ліпопротеїнів. Металовмісний білок трансферин переносить залізо. Саме він забезпечує транспорт цього елементу кров’ю (кожна молекула трансферину містить два атоми трьохвалентного заліза).
До фракції γ-глобулінів входять різні антитіла, багато з яких мають ферментативну активність. Так як потреба в них різна, то розміри і склад фракції гама-глобулінів значно коливається. До γ-глобулінів належать також аглютиніни крові (α- і β).
Утворюються глобуліни в печінці, кістковому мозку, селезінці, лімфатичних вузлах. За добу синтезується майже 5 г глобулінів. Період їх піврозпаду – 5 днів.
Фібриноген є розчинним попередником фібрину. З його переходом у фібрин відбувається зсідання крові і перетворення його в щільний згусток. Плазма крові, яка не містить фібриногену називається сироваткою. Утворюється фібриноген у печінці.
б) фізико-хімічних факторів.
До них відноситься пластичність, осмотичні властивості, гематокрит, в’язкість, швидкість осідання еритроцитів.
Пластичність. Нормальний еритроцит може легко змінювати свою форму під дією зовнішніх сил. Внаслідок цього відносна в’язкість крові в дрібних судинах суттєво менша, ніж у судинах з діаметром більше 7,5 мкм. Ця властивість еритроцитів зумовлена наявністю в них НвА.
Осмотична резистентність. Вміст білків у еритроцитах вищий, а низькомолекулярних речовин нижчий, ніж у плазмі. Осмотичний тиск, створений високою концентрацією білків всередині клітини, компенсується малою концентрацією низькомолекулярних речовин, і тому осмотичний тиск в еритроцитах тільки трохи вищий, ніж у плазмі: величина його достатня для забезпечення нормального тургору. Мембрана еритроцитів пропускає з різною проникністю низькомолекулярні речовини. Завдяки цьому при пригніченні активного транспорту іонів (активно переноситься через мембрану Na+ i K+: Na+ – з клітини, а К+ – в клітину) знижується їх трансмембранний концентраційний градієнт. Високий внутрішньоклітинний вміст білків, який при цьому залишається постійним, перестає компенсуватися, і осмотичний тиск у еритроциті зростає. У результаті вода починає поступати в еритроцити. Це триває до того часу, поки мембрана його не трісне і гемоглобін не вийде в плазму. Це так званий осмотичний гемоліз.
Якщо позаклітинна рідина тільки помірно гіпотонічна, еритроцити набрякають і набувають форми близької до сферичної, і, навпаки, в гіпертонічному середовищі вони втрачають воду і зморщуються.
Вивчення осмотичної резистентності еритроцитів проводять у середовищах із зростаючою гіпотонічністю. Мінімальна осмотична резистентність еритроцитів свіжої крові спостерігається в 0,50-0,45 % NaCl, максимальна – в 0,34-0,32 % NaCl.
Осмотичний гемоліз еритроцитів настає також в ізотонічних розчинах речовин, які легко проникають через їх мембрану, наприклад, сечовина. Сечовина рівномірно розташовується в еритроцитах і зовнішньому середовищі. Так як клітинна мембрана затримує великі молекули всередині еритроцитів, осмотичний тиск у них стає більшим, ніж зовні (різниця між поза- і внутрішньоклітинним осмотичним тиском у цьому випадку буде пропорційна кількості сечовини, яка зайшла в клітину). В еритроцити починає поступати вода, що призводить до розриву мембрани.
Гемоліз може відбутися і при дії речовин, які розчиняють жири (наприклад, хлороформ, ефір). Ці речовини вимивають ліпіди з мембрани еритроцитів, залишаючи отвори. Гемолітична дія мил, сапонінів і синтетичних миючих засобів зумовлена тим, що вони знижують поверхневий натяг між водною і ліпідними сторонами мембрани. Це веде до емульгації жирів, вимивання їх з мембрани і утворення отворів, через які виходить вміст клітини.
Гематокрит. Це співвідношення об’єму форменних елементів до загального об’єму крові. Визначається за допомогою гематокрита – капіляра, який поділений на 100 позначок. При центрифугуванні клітини крові осідають з одного боку капіляра, а далі йде плазма. За кількістю поділок читаємо величину гематокритного показника або гематокрита. У нормі виражається в процентах або в одиницях СІ – літр/літр і становить у жінок – 0,38-0,42 л/л (38-42 %), у чоловіків – 0,40-0,48 л/л (40-48 %).
В’язкість крові. Це сила тертя, яка виникає між шарами рідини, які рухаються з різною швидкістю. Оскільки у судинному руслі з різною швидкістю рухаються форменні елементи крові та плазма, то в’язкість якраз і залежить від них. Визначається даний показник за допомогою віскозиметра. У нормі в’язкість крові дорівнює приблизно 5 (так як в’язкість води становить 1).
В організмі є три основних водних простори – внутрішньосудинний, інтерстиціальний (міжклітинний) і внутрішньоклітинний. Інтерстиціальна рідина є зовнішнім середовищем для більшості клітин організму. Обмін речовинами між плазмою крові та міжклітинною рідиною відбувається через велику поверхню стінок капілярів, які є високопроникні для води й електролітів. Склад плазми та інтерстиціальної рідини значно відрізняються тільки в кількості білків, так як їх великі молекули не можуть вільно проходити через стінку капілярів. Обмін іонами, водою, дрібними молекулами відбувається швидко, тому склад інтерстиціальної рідини коливається незначно і суттєво не відрізняється від складу плазми.
Концентрація розчинених у плазмі речовин може бути виражена осмотичним тиском. Осмотичний тиск плазми в крові в нормі складає 7,3-7,6 атм (5600 мм рт.ст. або 745 кПа). Це відповідає температурі замерзання, яка дорівнює – 0,54 0С. Розчини, осмотичний тиск яких такий же, як плазми, називаються гіпертонічними, а з меншим – гіпотонічними. 96 % від загального осмотичного тиску крові припадає на частку неорганічних речовин (електролітів) і головним чином хлориду натрію. Молекулярна маса NaCl мала, і тому в одиниці маси цієї речовини є багато молекул.
Будь-яке відхилення осмотичного тиску рідин позаклітинного простору від нормальних величин і навколишнім середовищем. Якщо міжклітинна рідина стає гіпотонічною, то вода входить у клітини та викликає їх набряк, що може призвести до руйнування їхніх мембран. У гіпертонічних середовищах клітини навпаки втрачають воду і зморщуються. Життєдіяльність клітин у двох випадках суттєво порушується. Ізотонічність середовища – одна з основних умов підтримання життєдіяльності клітин, але при цьому повинно бути збережене співвідношення між окремими іонами.
Осмотичний тиск залежить від концентрації осмотично активних частинок у розчині і визначається іхньою кількістю незалежно від маси, заряду чи розміру. У внутрішньоклітинній рідині це К+ (основний катіон), фосфат (основний аніон) і білок, у позаклітинній – Nа+, Сl– і білок.
Більшість мембран організму є навіпроникні, вони вільно пропускають молекули води, але частково чи повністю не пропускають інші молекули. Тому по обидва боки мембрани виникає різна осмотична концентрація, яка рухає воду з меншої концентрації до більшої. Це триває до встановленя ізотонічного стану (вирівнювання концентрацій). Разом з водою в клітину транспортуються розчинні в ній іони, О2, глюкоза, аміно- и жирні кислоти, а з неї виводяться Nа+, Н2СО3 та інші продукти обміну речовин.
У системі підтримання постійного об’єму і складу рідин організму основним ефекторним органом є нирки. Крім них певну роль відіграють легені, кишківник і шкіра.
Підтримання об’єму позаклітинної рідини є вирішальним для існування організму і знаходиться під контролем складної нейрогуморальної системи, яка складається з периферичної рецепторної ланки, гіпоталамуса, нейрогіпофіза, надниркових залоз (нейрогуморальна ланка) і ефекторних органів.
Периферичні рецептори аналізують концентрацію осмотично-активних речовин, іонний склад, рН і об’єм плазми. Осморецептори розміщені в стінці правого передсердя, а також у різних органах і тканинах, де також є специфічні натрієві рецептори. В артеріальній частині системи кровообігу (сонний синус, дуга аорти, біфуркація легеневого стовбура, лівий шлуночок) є зони баро- і волюморецепторів, які збуджуються при зміні об’єму циркулюючої крові.
Інтеграційна ланка системи регуляції обміну води і електролітів включає гіпоталамус, гіпофіз, коркові центри і центри довгастого мозку. Вони збуджуються імпульсами з периферичних рецепторів і здійснюють нейрогуморальні впливи на ефекторні органи.
До центральних відносяться механізми спраги обміну Nа+, осморегуляції і регуляції об’єму. Спрага виникає через підвищення осмотичного тиску плазми крові в поєднанні із зневодненням клітин, а також при кровотечі, проносі, втраті К+ клітинами. Сухість слизових оболонок порожнини рота і глотки має другорядне значення.
Центр регуляції обміну Nа+ є в ділянці четвертого шлуночка. В його регуляції бере участь також альдостерон.
Центр осморегуляції в гіпоталамусі впливає на вміст води в організмі. Посередником між центром і виконавчим органом – ниркою – є антидіуретичний гормон. Секреція гормону зростає при зменшенні наповнення лівого передсердя при болю, емоціях, впливах адреналіну, ацетилхоліну, анестетиків і наркотиків. Поступлення його в кров зменшується під час сну, збільшенні об’єму плазми, гіпонатріємії, під впливом алкоголю, нейроміметиків, глюкокортикоїдів.
Зниження концентрації Nа+ в плазмі збуджує гіпоталамічні зони, під впливом яких гіпофіз збільшує секрецію адренокортикотропного гормону. Він стимулює зростання продукції наднирковими залозами альдостерону, який, діючи на канальці нефронів, збільшує реабсорбцію Nа+.
Система антидіуретичний гормон-альдостерон підтримує об’єм плазми, регулює співвідношення Nа+ і К+ в крові, які впливають на кількість плазми.
Секреція альдостерону залежить від ступеню наповнення правого передсердя, об’єму крові і тиску в загальній сонній артерії, кровопостачання нирок і співвідношення концентрації Nа+ і К+ в протікаючій через надниркові залози крові. Стимулює синтез альдостерону адренокортикотропний гормон, гальмує – тироксин. Метаболізується він у печінці.
Гомеостаз К+ підтримується системою, яка складається з багатьох ланок. Вона включає аферентні чутливі утворення, що визначають концентрацію К+ у плазмі, а також у клітинах, де він депонується. Існує й система нервової і гуморальної регуляції калійуретичної функції нирок. Головну роль відіграють гормони надниркових і підшлункової залоз. Альдостерон збільшує секрецію К+ ендотелієм канальців у сечу, підвищуючи поступання його в ці клітини через активацію натрійкалієвої помпи і збільшення проникності клітинної мембрани. Інсулін зменшує виділення К+ нирками, стимулює перехід катіону і глюкози в клітини.
У печінці, тонкому кишківнику і нирках виявлені специфічні калійчутливі рецептори, які реагують на зміни концентрації К+. Надлишок К+, що поступає в організм може депонувати в печінці, м’язах і інших тканинах.
Регуляція обміну Са2+ здійснюється декількома фізіологічними механізмами. Кальцій, який всмоктався в кишківнику, потрапляє в печінку, а надлишок його виділяється з жовчю і екскретується з калом. Гіпокальціємія стимулює підвищену продукцію паратгормону прищитовидними залозами. Відновлення нормального рівня кальцію в крові відбувається за рахунок мобілізації його з кісток і збільшення реабсорбції в ниркових канальцях. При гіперкальціємії щитовидна залоза продукує тирокальцитонін в кістках, зменшує його концентрацію в крові.
ФІЗІОЛОГІЯ ЕРИТРОЦИТІВ.
1. Кількісні параметри еритроцитів, їх зміни

Функціональна оцінка еритрона. Еритроцити або червоні кров’яні тільця складають основну частину крові. Вони визначають червоний колір крові. У процесі філогенетичного розвитку еритроцити виникли як спеціалізовані клітини, що здійснюють перенесення газів, зокрема кисню та вуглекислоти. Цю функцію вони виконують за допомогою дихальних пігментів.
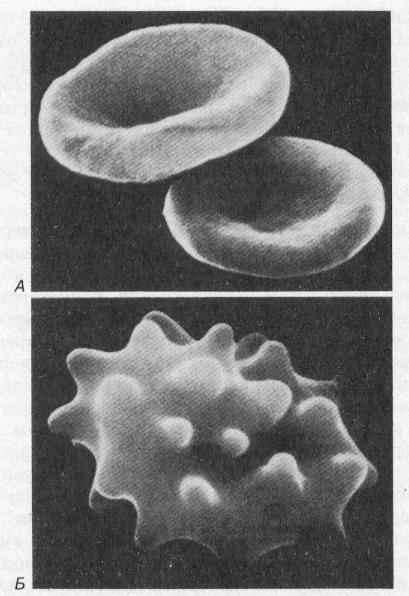
Будова еритроцитів. Еритроцити людини – безядерні клітини, які мають форму двояковігнутих дисків діаметром 4,5-10,5 мкм (середній діаметр еритроцита 7,55 мкм). Завдяки такій формі еритроцита, його поверхня більша, ніж це було б при шаровидній формі. Загальна площа поверхні еритроцитів дорослої людини складає біля 3800 м2. Особлива форма еритроцитів сприяє виконанню основної функції – перенесенню дихальних газів, так як при такій формі дифузійна поверхня збільшується, а дифузійна відстань зменшується.
Крім того, завдяки своїй формі еритроцити мають велику здатність до оберненої деформації при проходженні через вузькі звивисті капіляри. Завдяки здатності до деформації еритроцити проходять по капілярах вдвічі меншого діаметру, ніж вони самі. Це зумовлено як структурою плазменної мембрани, зокрема цитоскелету, так і ліпідами мембрани, а саме, має значення співвідношення фосфоліпідів і холестерину в мембрані, яке визначає її текучість (fluidity).
При старінні клітин та в еритроцитів з патологічно зміненою формою (наприклад, сфероцитів, серповидноклітинних еритроцитів) пластичність клітин зменшується, що є одною з причин затримки і руйнування їх у ретикулярній тканині селезінки.
Еритроцит складається з однорідної електронно-оптично щільної цитоплазми, яка містить гемоглобін. У ньому відсутні органели. Клітинна мембрана – це місце, де протікають найважливіші ферментативні процеси та здійснюються імунні реакції. Вона також несе інформацію про групи крові та клітинні антигени.
Мембрана еритроцитів складається з чотирьох шарів. Зовнішній шар утворений глікопротеїнами і містить комплекси кінцевих відділів групових антигенів. Середні два шари утворюють класичну подвійну ліпідну мембрану. Обернений до цитоплазми внутрішній шар складається з білків, з якими зв’язані молекули гліколітичних ферментів і гемоглобіну. Структура плазматичної мембрани у еритроцитів така ж як у клітин, які мають ядро, але їх цитоскелет дещо інший. У еритроцитів є тільки поверхневий цитоскелет, який є стійкою до дії детергентів сполукою білків. Він утворює своєрідну сітку вздовж внутрішньої поверхні плазматичної мембрани, яка обернена до цитоплазми. Цей цитоскелет ще називають скелетом мембрани, враховуючи його розміщення і те, що він ущільнює в основному мембрану, забезпечує єдність її ліпідного шару, в той же час надаючи мембрані внутрішню рухомість і гнучкість.
Мембрана еритроцитів має вибіркову проникність. Через неї проходять гази, вода, іони водню, аніони ОН–, Cl–, HCO3–; вона малопроникна для глюкози, сечовини, іонів К+ і Na+; через неї майже не проходить більшість катіонів і вона не пропускає білків.
Сухий залишок еритроцитів містить біля 95 % гемоглобіну, решта припадає на долю ліпідів, вуглеводів, солей, ферментів. У еритроцитах більше іонів калію, ніж натрію.
В одному літрі крові міститься наступна кількість еритроцитів:
новонароджені – (5,9-6,7) × 1012/л (Т/л), де Т (тера)=1012
дорослі: жінки – (3,7-4,7) × 1012/л
чоловіки – (4,0-5,1) × 1012/л.
В одному літрі крові міститься така кількість ретикулоцитів:
новонароджені – 160-180 Г/л (2,7 %)
дорослі: жінки – 7,4-56,4 Г/л (0,2-1,2 %)
чоловіки – 8,0-61,2 Г/л (0,2-1,2 %)
Збільшення кількості еритроцитів вище верхньої межі норми називається еритроцитозом, зменшення нижче нижньої межі норми – еритропенією. Якщо кількість еритроцитів збільшується внаслідок їх посиленого утворення, говорять про істинний еритроцитоз, якщо ж їх кількість зростає внаслідок поступання з депо крові – про перерозподільний еритроцитоз.
Загальна кількість еритроцитів, які є в організмі дорослих у звичайних умовах складає (25-30) · 1012/л. Цю сукупність еритроцитів усієї крові називають еритроном.
Але навіть в одної і тої ж людини кількість еритроцитів може змінюватися. Збільшення числа еритроцитів вище верхньої межі норми називається еритроцитозом, зменшення нижче нижньої межі норми – еритропенією. Якщо число еритроцитів збільшується внаслідок їх посиленого утворення, говорять про істинний еритроцитоз, якщо ж їх кількість зростає внаслідок поступлення з депо крові – про перерозподільний еритроцитоз.
Підрахунок кількості еритроцитів може здійснюватися шляхом підрахунку в лічильній камері або в автоматичному лічильнику.
Для підрахунку еритроцитів точно відміряну кількість капілярної крові розводять ізо- або гіпертонічним сольовим розчином у 200 раз. Під мікроскопом підраховують число клітин у певному об’ємі такої суміші. Для визначення загальної кількості клітин у крові проводять перерахунок з врахуванням розведення.
Підрахунок еритроцитів у лічильній камері є трудоємким і недостатньо точним методом. На результатах підрахунку відображаються найменші неточності при заборі крові, заповненні камери, градуюванні піпеток і т.д.
Лічильник форменних елементів полегшує завдання. Прилади (целоскопи) основані на кондуктометричному методі. Певна кількість розведеної ізотонічним розчином NaCl або іншим електролітом крові пропускається через мікроотвір. Клітина, яка проходить, збільшує опір між електродами; імпульс, який виникає при цьому, передається на реєструючий пристрій з цифровою індикацією.
