
ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО
СУСТАВАГлава VI. Лечение больных с дисфункцией
Эволюцию лечения дисфункций за эти годы можно охарактеризовать как быстрое увлечение появляющимися новыми методами, так и быстрое к ним охлаждение. Появлению новых методов лечения, как правило, предшествует появление новых методов диагностики, расширяющих возможности клинической оценки патологии. В основном это касается активного хирургического вмешательства на элементах сустава. Если на первых этапах хирургического лечения патологии ВНЧС основные оперативные вмешательства проводились по поводу деформирующих артрозов ВНЧС и проводились, как правило, на мыщелковом отростке (Иванов А. С., 1985, 1987; Плотников Н.А., Никитин А. А., 1986), то в дальнейшем с целью устранения «шумовых» явлений в суставе при движении нижней челюсти начали активно вмешиваться на суставном бугорке и
34
диске височно-нижнечелюстного сустава. Так, такие операции начали активно осуществлять еще в 1909 г. (Eppley В. L., Delfmo J. J., 1988; Erikson L., Westesson P. L., 1985; Kerstens H. S. J. et al., 1989; Ogus H., 1987). L. Erikson и P. L. Westesson (1985) проанализировали их результаты и обнаружили, что у всех больных в результате вмешательства развиваются изменения твердых тканей сустава в виде экзофитов, утолщения головки и суставного бугорка. Хотя у большинства больных болевой синдром и «шумовые» явления исчезали, авторы не отнесли этот вид оперативного лечения дисфункций к хорошим и призвали к необходимости дальнейших исследований для решения вопроса о целесообразности менискэктомии.
Наряду с менискэктомией начали активно проводить пластические замещения диска после его удаления, используя для этого пропласттефлоно-вую пластинку (Hackney F. L. et al., 1989; Heifer L. et al., 1987; Heps H. I. et al., 1985; LewinR.W., Wright J. A., 1978), свежий аутогенный реберный или ушной хрящ, кожу, фасцию (Goss A. N., 1988; loannides G., Maltha J. С., 1988). При изучении отдаленных результатов выявлено, что использование аллоп-ластического материала приводит к его смещениям, перфорации и разрушению приблизительно через 24 месяца после операции, в то же время выявлены и изменения костных структур сустава в виде появления экзофитов и их утолщения. Использование для замены диска аутогенной реберной хрящевой ткани сопровождались явлениями дискомфорта при движении нижней челюсти. Несколько более благоприят-
ная клиническая картина возможна при использовании ушной хрящевой ткани. Хотя оценка результатов лечения с использованием описанных методов неоднозначна, они продолжают использоваться различными авторами, но большинство хирургов все же предпочитает менее радикальные вмешательства на элементах сустава, которые заключаются в очаговой хондроплас-тике диска или головки нижней челюсти с использованием аутохряща (Ильин А. А., 1996; Benson В. L, Keith D. А., 1985; Mosby E. L., Hiatt W. R., 1989) или вправлением диска и ушиванием растянутых внутрисуставных связок и капсулы сустава (Ильин А. А., 1996; Ласкин Д. М., 1988; Christiansen E. L. et al., 1987; Cros P. et al., 1989; Sol-berg W.K., 1986 и др.).
Одним из показаний к хирургическому вмешательству на элементах сустава считается переднее смещение диска, но в то же время L. Kirson et al. (1987) пишут, что нет абсолютно достоверных данных, позволяющих всегда связывать дисфункцию только с передним смещением диска, так как очень часто это смещение диска не сопровождается четкой клинической картиной дисфункции.
С развитием волоконной оптики и разработкой артроскопов в последние годы начали использовать эти приборы для уточнения диагноза и хирургического лечения внутрисуставной патологии ВНЧС (Geering A. H., 1987; Gola R. etal., 1992; IndresanoA. Th., 1989 и др.). Оценивая метод артроскопической хирургии как щадящий и дающий неплохие результаты, авторы все же указывают на ограниченные его возможности и возможные рецидивы заболевания после оперативного вмешательства. В то же время в этих работах отмечены и возможные осложнения при артроско-пическом методе лечения в виде пов-
реждения хряща головки и диска с оставлением на них следов в виде борозд, а также повреждения ветвей лицевого нерва и пареза отдельных групп мимических мышц лица.
Осложнениям, возникающим при использовании хирургического метода лечения, посвящено большое количество работ (Hutchison J. L., Ryan D., 1989; Indresano A. Th., 1989; Krysh-taskyj В., Weinberg S., 1989; Pinsolle J. et al., 1993 и др.). Среди наиболее часто описываемых осложнений отмечаются рецидивы заболевания, повреждения ветвей лицевого нерва и околоушной слюнной железы с образованием кист, свищей и возникновением ушновисоч-ного синдрома Frey. Поэтому очень важен тщательный отбор больных для хирургического лечения, всесторонняя оценка показаний к такому лечению. В частности, показания к хирургическому методу лечения дисфункции височно-нижнечелюстного сустава имеют, по нашему мнению, не более 0,5% всех пациентов (Рабухина Н. А., Сем-кин В. А., 1996; Семенченко Т. Н. с со-авт., 1989; Indresano A. Th., 1989; LaskinD.M., Block S., 1986 и др.). Такого же мнения придерживается М. Harris (1987), который провел сравнительное изучение консервативного и хирургического методов лечения при боли и дисфункции ВНЧС и отметил, что консервативное лечение предпочтительнее.
• Наиболее целесообразным методом лечения дисфункций, как по нашему опыту, так и по данным литературы, остается консервативный метод, который включает в себя медикаментозное лечение, физиотерапию и в основном, нормализацию прикуса (Дза-нагова Т. О., 1977; Ильин А. А., 1996; Каспарова Н. Н. с соавт., 1981; Петро-сов Ю. А. с соавт., 1996; Фисен-ко Ю. Н., Медведовская Н. М., 1994
35
Из физических методов лечения в настоящее время применяются самые разнообразные процедуры, такие, как флюктуоризация, электрофорез лекарственных веществ, лечение синусоидальными модулированными токами с помощью аппарата «Амплипульс», ди-адинамотерапия, ультрафонофорез кортикостероидов (гидроокортизона), микроволновая терапия (Дзанаго-ва Т. О., 1977; Суханова Ю. С., 1996; Хватова В.А. 1982; Kirk W. S., Calabrese D. К., 1989 и др.). Указанные авторы подчеркивают, что при заболеваниях ВНЧС физиотерапия уменьшает боль, суставные шумы и улучшает функцию сочленения. Являясь хорошим методом, физиотерапия не может использоваться у всех больных, так как имеется достаточно большое количество противопоказаний, обусловленных соматическим состоянием больного.
Одним из основных методов лечения дисфункций является ортопедический, который используется или как основной, или в комбинации с другими методами (Банух В. Н., Гуцу-цуй В. Л., 1992; Вакуленко В. Н. с со-авт., 1989; Петросов Ю. А., 1985; Пет-росов Ю. А., Пономаренко И. Н., 1989; Bradley P. F., 1987 и др.) и включает
36
нормализацию окклюзионных нарушений путем протезирования или пришлифовки зубов.
Ю. А. Петросов с соавт. (1996) в качестве основного метода лечения самой разнообразной патологии ВНЧС использует разработанные им для этих целей ортопедические аппараты. Даже при внутренних нарушениях элементов височно-нижнечелюстного сустава, таких, как смещение диска, что считается прерогативой хирургического метода лечения, многие авторы используют ортопедический метод лечения и описывают хорошие результаты (Волков С. И., 1993; Сысолятин П. Г., Иванов В. А., 1989; Blankestijn J., Boering G., 1985; Lydiatt D. et al, 1986). Отдавая должное ортопедическому методу лечения, мы не можем не привести данные Н. Forssel et al. (1990) о том, что нередко нормализация окклюзионных нарушений уменьшает мышечную активность, вызывает ее асимметрию и дает боль.
Таким образом, следует подчеркнуть, что не существует единого метода лечения дисфункций ВНЧС. Исходя из представлений об этиологии дисфункций, различные авторы (Capurso U., Lupariu D., 1989; Isacsson G. et al., 1986; Isberg A. et al., 1987) предлагают тот или иной метод лечения, указывая на его хорошую эффективность, но в то же время и метод плацебо дает также хороший эффект. Мы согласны с мнением Н. Fassaner et al. (1986), что диагностика и лечение заболеваний височно-нижнечелюстного сустава — междисциплинарная задача, в решении которой должна принимать участие бригада специалистов.
Исходя из клинического анализа наблюдаемых нами больных этой группы, мы согласны с мнением К. Gager et al. (1990), что практически всех больных с дисфункциями ВНЧС можно
разделить на 4 группы: I — имеющих окклюзионные нарушения; II — имеющих психические заболевания; III — имеющих внутрисуставные нарушения в ВНЧС и IV — имеющих хронические стрессы. Мы отдаем себе отчет в условности этого деления, но считаем его удобным при планировании лечения и подчеркиваем, что трудно представить себе конкретного пациента, которого можно было бы отнести к той иной группе на все 100%. К сожалению, практически все пациенты имеют в том или ином виде нарушение окклюзии вследствие потери зубов или нерационального протезирования и пломбирования. В то же время внутренние нарушения суставных элементов нередко обусловлены нарушением окклюзии или спазмом мышц на фоне психоэмоциональных перегрузок. Рациональным в таком делении больных является возможность определения приоритетного метода в комплексном лечении, возможность установления контакта на фоне понимания основной причины, обусловившей обращение больного за помощью, и в то же время необходимость и обоснованность подключения других специалистов.
У наблюдаемых нами больных мы использовали консервативный метод лечения, включающий комплекс мероприятий: медикаментозное лечение, мануальную терапию, физиотерапию, массаж, миогимнастику и по показаниям ортопедическое устранение окклюзионных нарушений. Хирургический метод лечения был применен нами только в одном случае — у больного с деформирующим артрозом.
План лечения больного составлялся индивидуально и зависел от клини-ко-рентгенологической оценки проявлений заболевания, причин, предшествующих его развитию и появлению. В любом случае, если больной обращался
по поводу болей в области ВНЧС, как в покое, так и при движении нижней челюсти, лечение начинали с ее купирования.
Как уже указывалось, у наблюдавшихся нами больных мы отметили два возможных варианта характера боли — миогенный и артрогенный. Миоген-ный характер боли был обусловлен спазмом латеральной крыловидной мышцы, развивался остро, как правило, после чрезмерного перенапряжения мышц при откусывании очень твердой пищи, зевоте, был следствием спазма мышцы на фоне стресса или являлся результатом миозитных явлений в жевательных мышцах, обусловленных травмой их или вовлечением в воспалительный процесс контактным путем. Основными методами лечения в этих случаях являлись медикаментозная терапия и физиотерапия. Для уменьшения болей назначались анальгетики (анальгин, спазмалгин и др.) по общепринятым схемам, а для снятия спазм мышц и психоэмоционального напряжения назначали транквилизаторы (элениум, седуксен, мепробомат, фенозепам). При назначении транквилизаторов больных обязательно предупреждали о возможных побочных явлениях, возникающих при приеме этих препаратов, проявляющихся в виде сонливости, заторможенности, атонии. Эти препараты рекомендовали принимать за 1 час до сна один раз в день.
При миогенном характере болей мы использовали следующую методику физиотерапевтического лечения, включающую в себя магнитотерапию с последующей лазеротерапией. Магни-тотерапия выполнялась с помощью аппарата «Полюс» при использовании цилиндрического индуктора с зазором 0,3 см. Форма тока — синусоидальная, режим — непрерывный. Первые две
37
процедуры в режиме первой ступени интенсивности с продолжительностью по 10 мин, последующие процедуры в режиме второй ступени интенсивности продолжительностью 15 мин, с последующей лазерной терапией.
Лазерная терапия выполнялась на аппарате «Узор» при максимальной мощности с частотой 80 Гц, процедура по 1 мин. Данное лечение проводилось ежедневно на курс 8—10 процедур.
Как правило, уже после первых двух процедур больные отмечали уменьшение боли, увеличение объема движений нижней челюсти. При наличии противопоказаний к применению физиотерапии мы назначали больным препарат «Мобилат» в виде геля или мази. «Мобилат» — комбинированный препарат для наружного применения, оказывает противовоспалительное и анальгетическое действие, усиливает кровоснабжение, обмен веществ и процессы регенерации, быстро всасывается. Препарат наносится на область проекции ВНЧС: впереди него ниже скуловой дуги на площади 5—15 см путем выдавливания из тюбика и втирания его. Данная процедура осуществляется 2—3 раза в день. Больных обязательно предупреждают о недопустимости попадания мази на слизистую оболочку глаз. Возможно использовать для этих же целей компрессы с медицинской желчью на область ВНЧС. Методика наложения компресса общеизвестна и мы на ней не останавливаемся.
При получении положительного эффекта у этих больных очень важным является закрепление результата нормализации тонуса мышц и профилактика возможных спазмов в дальнейшем. С этой целью в комплекс лечебных мероприятий мы включали массаж в области лица, выполнению которого обучали больных, и миогимнастику.
Миогимнастика выполнялась самим больным, после обучения, и включала в себя пассивные и активные упражнения. Пассивные упражнения проводятся без нагрузки и заключаются в выполнении различных движений нижней челюсти в следующей последовательности:
выдвижение нижней челюсти вперед (15—20 раз);
боковые движения нижней че люсти (15—20 раз);
плотное сжатие зубов (15— 20 раз);
максимально возможное откры вание рта (15-20 раз).
Активные упражнения проводились также путем выполнения различных движений нижней челюсти, но с нагрузкой, осуществляемой руками самого пациента в виде противодействия выполняемому движению.
Данная схема лечения позволила добиться хорошего результата у всех наблюдавшихся нами больных с клиническим проявлением дисфункции.
Если же миогенный характер боли обусловлен миозитом вследствие контактного вовлечения мышцы в воспалительный процесс, то на первый план лечения выступают мероприятия по устранению причины воспаления. Как указывалось, в этих случаях со стороны костных элементов ВНЧС никакой патологии не определялось. Клинически и рентгенологически отличалось только ограничение открывания рта в связи с болью и болезненность и напряжение мышцы при пальпации. Мы наблюдали сходный характер боли и у больных с состоянием прорезывания верхних зубов мудрости или после сложного, длительного, травматического удаления нижних зубов мудрости.
В качестве примера приводим сле-
дующее наблюдение пациентки, направленной на консультацию с диагнозом артрит ВНЧС.
Пациентка обратилась в клинику с жалобами на боль в области левого ВНЧС, усиливающуюся при открывании рта, ограничение экскурсий нижней челюсти. Началу заболевания предшествовало ощущение неловкости в области бугра верхней челюсти. При клинико-рентгенологическом обследовании патологии со стороны ВНЧС не выявлено. Клинически определялся гипертонус и болезненность латеральной крыловидной мышцы слева, а также болезненность и отечность тканей в области бугра верхней челюсти. При рентгенологическом обследовании бугра верхней челюсти выявлена ретенция |8 зуба. После удаления |8 и проведения физиотерапевтического лечения гипертонус мышцы и болевой синдром купировались.
Наиболее часто встречается болевой синдром в области ВНЧС на фоне какого-то провоцирующего фактора (длительное сидение с открытым ртом на приеме у врача-стоматолога, нерациональное протезирование, завышающие пломбы и т.д.) и обусловлен в первую очередь нарушением внутрисуставных взаимоотношений. Этот болевой синдром трактуется нами как артрогенный, но отличается от истинно артрогенного, встречающегося при артритах.
В случаях же выделяемого нами артрогенного характера боли мы хотим подчеркнуть, что в первую очередь боль обусловлена смещением головки сустава или диска кзади, что приводит к давлению на сосудисто-нервное сплетение, расположенное в бимак-силлярной зоне, т.е. нарушением внутрисуставных отношений.
Истинно артрогенный характер боли, в чистом виде, встречается не так
часто и в основном обусловлен воспалительными процессами височно-нижнечелюстного сустава. Мы наблюдали его только у 7 больных с ревматоидными артритами. Лечение этих больных имеет свои особенности, оно подробно описано во многих руководствах и должно проводиться в специализированных лечебных учреждениях, куда мы и направляли этих больных.
В наблюдаемых же нами случаях артрогенный характер боли обусловлен (80% больных) передним или задним смещением диска. В любом случае у этих больных должна быть проведена попытка вправления диска. Данную процедуру мы проводим, используя мануальные приемы: нижняя челюсть на стороне смещения диска низводится, как при вправлении острого вывиха нижней челюсти, диск ротируется в правильное положение, с помощью пальца второй руки введенного по преддверию рта к вершине головки нижней челюсти. Данная процедура несколько болезненна, так как имеется напряжение латеральной крыловидной мышцы. В тех случаях, когда это не удается сразу или больной очень резко реагирует на боль, мы используем предварительно блокаду двигательных ветвей тройничного нерва по Берше-Дубову или П.М. Егорову, техника которых подробно изложена в соответствующих руководствах по обезболиванию (Егоров П. М., Карапе-тян И. С., 1980, 1986; Хвато-ва В. А., 1982). Практически сразу же после вправления диска больной отмечает уменьшение боли, изменение ее характера, нормализацию окклюзии и увеличение объема движений нижней челюсти. При рентгенологическом контроле после выполнения данной процедуры определяется изменение внутрисуставных взаимоотношений. В качестве примера приводим зонограм-
38
39
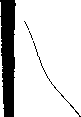
мы ВНЧС больной 3-в Т. В. до и после вправления переднего смещения диска (рис. 24а, б, в).
На представленных зонограммах видно, что до вправления диска имело место существенное смещение головки нижней челюсти книзу с резким расширением суставной щели в переднем отделе, а после вправления головка сместилась вверх и назад и заняла правильное положение.
Вправление смещенного диска в сочетании с медикаментозным и физиотерапевтическим лечением позволили нам добиться стойкого эффекта при лечении дисфункций. В качестве примера приводим следующее наблюдение.
Пациентка обратилась в ЦНИИС с жалобами на боли в области левого височно-нижнечелюстного сустава, смещение нижней челюсти в сторону и ограничение движения нижней челюсти при открывании рта до 2 см. Считает себя больной в течение 1 года, когда впервые начали возникать периодические шумовые явления в виде хруста в левом ВНЧС при движении нижней челюсти. Лечение не проводилось. За два дня до обращения после широкого открывания рта возникла резкая боль в суставе, смещение нижней челюсти в сторону и ограничение ее подвижности. При клиническом обследовании выявлено резкое ограничение открывания рта до 2 см, смещение нижней челюсти в сторону при открывании рта и резкое усиление боли при этом. При рентгенологическом исследовании изменений со стороны костных элементов ВНЧС не определяется. При сомкнутых челюстях имеются асимметрия внутрисуставных отношений — левая головка смещена во впадине кзади и вверх. При открывании рта объем переднего смещения спра-
ва несколько меньше нормы, а левая головка опускается вниз и мало смещается вперед. При анализе клини-ко-рентгенологических проявлений заболевания установлен диагноз: дисфункция ВНЧС слева, блок левого ВНЧС в результате переднего смещения диска. Проведено вправление диска. Назначен курс медикаментозного лечения и физиотерапии. При осмотре через 2 мес жалоб не предъявляет, функция сочленения в полном объеме. Назначен повторный курс физиотерапии. При осмотре через 3 гола жалоб нет, функция нижней челюсти в полном объеме.
Боль в области ВНЧС может быть следствием перегрузки одного из суставов в результате блока второго сочленения. В этом случае боли локализуются на стороне здорового сочленения, а патологические изменения имеют место во втором сочленении и проявляются резким ограничением подвижности головки нижней челюсти. Как правило, это имеет место у больных, длительно страдающих дисфункцией, обусловленной потерей жевательных зубов на одной стороне и неправильно леченных в период появления первых признаков заболевания.
Стандартный подход к лечению больных с суставными болями в виде назначения фонофореза с гидрокортизоном, практикуемый врачами-стоматологами в большинстве лечебных учреждений, позволяет купировать боль в остром периоде, что успокаивает больного и создает условия для адгезии диска в смещенном состоянии. В этих случаях, как правило, вправить диск мануальными приемами уже не удается, и требуется длительная кропотливая коррекция внутрисуставных взаимоотношений с помощью ортопедических методов лечения. У наблюдаемых нами боль-
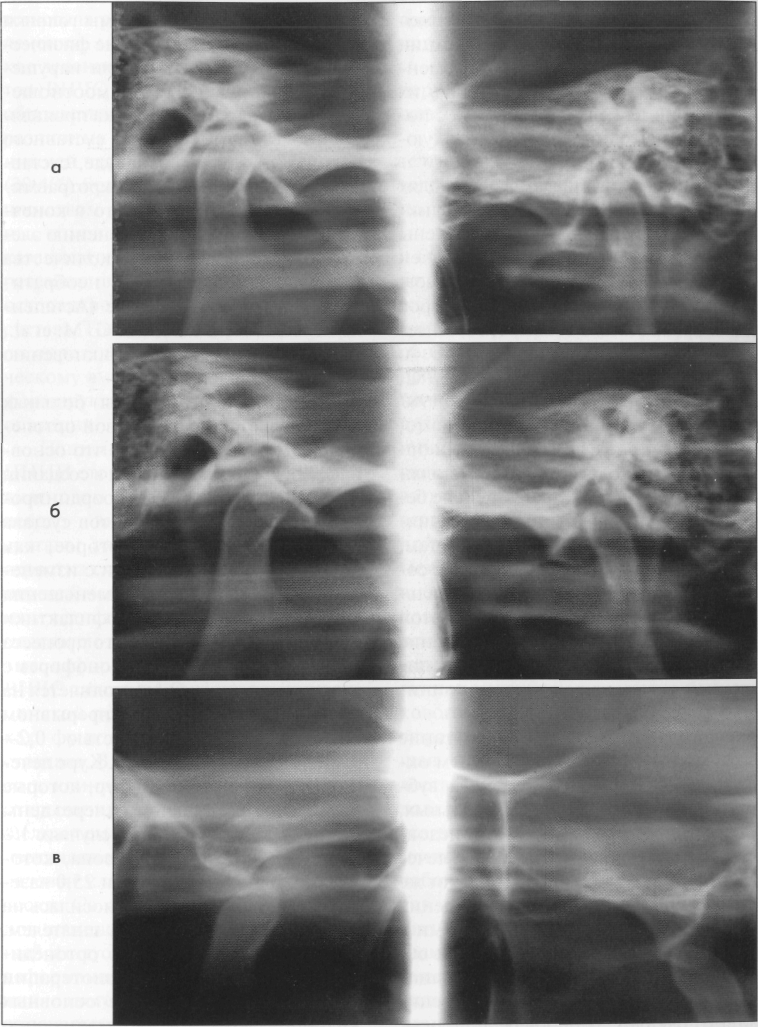
Рис. 24. Б-ая 3-в, 30 лет. а. Зонограмма височно-нижнечелюстных суставов в криволинейной окклюзии. Суставная головка слева смещена во впадине вниз и назад; б. Зонограмма той же больной с открытым ртом. Передний блок внутрисуставного диска. Правая суставная головка неподвижна из-за левостороннего блока; в. После вправления объем передних смещений обеих суставных головок полностью восстановлен.
40
41
ных ортопедическое лечение заключалось в постепенной нормализации внутрисуставных отношений элементов ВНЧС, при этом добивались их симметрии в обеих сочленениях с помощью накусочных капп и последующего протезирования.
Мы не останавливаемся на деталях ортопедического лечения дисфункций, так как они подробно изложены в многочисленных работах врачей ортопедов-стоматологов как отечественных, так и зарубежных авторов (Каспарова Н. Н. с соавт., 1981; Киселев В. А. с соавт., 1989; Петросов Ю. А. с соавт., 1996; Хватова В. А., 1982; Dettar D. M., L'Est-range P. R., 1987 и др.), но можем констатировать, что, к сожалению, практические врачи ортопеды-стоматологи не уделяют должного внимания этой проблеме и не берут на лечение больных с дисфункциями ВНЧС, направляя их к хирургам, хотя, по данным Ю. А.Петросова с соавт. (1996), правильный рациональный ортопедический подход к этой проблеме обеспечивает устранение дисфункции и нормализует движение нижней четкости при многих клинических ее проявлениях.
Часто встречающееся сочетание болевого синдрома с нарушением ок-клюзионных взаимоотношений зубных рядов у этой категории больных, ставит проблему участия ортопедов-стоматологов в комплексном их лечении на одно из ведущих мест. Этот же вопрос очень актуален и для лечения больных с «шумовыми» явлениями в области сочленения, так как они в основном обусловлены дискоординаци-ей движения диска и головки. Специально следует оговорить вопросы, связанные с остеоартрозным ремоде-лированием сустава.
У большинства больных этот процесс являлся вторичным и развивает-
ся в результате микротравмы головки нижней челюсти вследствие физической перегрузки сустава при нарушении окклюзионных взаимоотношений. Физическая перегрузка проявляется во всех подсистемах суставного аппарата — связках, капсуле, суставном хряще и является микротравми-рующим фактором. Все это в конечном итоге приводит к изменению элементов сустава и количества синовиальной жидкости, необратимым изменениям в хряще (Астапенко М. Г., 1975; De Bont L. G. M. et al., 1986) и способствует возникновению «шумовых» явлений.
Лечение этой группы больных также является прерогативой ортопедов-стоматологов, потому что основная задача его заключается в создании условий симметричного координированного движения элементов сустава при открывании рта, которое, как правило, нарушено в связи с изменением окклюзии. С целью уменьшения «шумовых» явлений и профилактики внутрисуставного спаечного процесса мы использовали ультрафонофорез с гидрокортизоном. Он выполняется на аппарате УЗТ-102С в непрерывном режиме, с интенсивностью 0,2— 0,4 Вт/см2 в течение 5 мин. Курс лечения составляет 10 процедур, которые проводятся ежедневно или через день. Мы использовали в этих случаях 1% глазную мазь гидрокортизона, которая размешивалась в смеси 25,0 вазелина и 25,0 ланолина и наносилась на область проекции сустава шпателем. Сочетание рационального ортопедического лечения и физиотерапии обеспечивало устранение основных жалоб больных и нормализацию функции нижней челюсти. В тех же случаях, когда «шумовые» явления были обусловлены деформирующими артрозами и сама деформация препя-
тствовала выполнению функции сочленения, мы проводили хирургическое лечение. Хотя изменения элементов ВНЧС в виде склерозирования, обызвествления суставных площадок, различных шероховатостей головки нижней челюсти отмечены нами у 90 (30,4%) больных, и трактуются большинством авторов как остеоартроз-ные изменения, они не являются показанием к оперативному лечению и рассматриваются нами как результат остеоартрозного ремоделирования сустава. Только у 1 больного нами были определены показания к хирургическому вмешательству по поводу деформирующего артроза и проведена операция.
Пациент поступил в отделение ЦНИИ стоматологии 1 марта 1996 г. с диагнозом деформирующий артроз левого височно-нижнечелюстного сустава, гиперплазия мыщелкового отростка слева, нарушение движений нижней челюсти. Считает себя больным с детства. В детском возрасте был поставлен диагноз полиартрит. Впервые деформацию в области левого ВНЧС заметил 4 года назад. За медицинской помощью не обращался, так как функция нижней челюсти не страдала. В настоящее время обратился в клинику в связи с нарушением открывания рта, сопровождающегося щелканьем в области левого сустава и увеличением деформации лица. Обследован клинически и рентгенологически. Со стороны внутренних органов изменений не выявлено. Местный статус: при осмотре отмечается деформация тканей в области проекции левого ВНЧС. При пальпации определяется резко увеличенная головка нижней челюсти слева. Открывание рта скачкообразное, сопровождается щелчком, хотя и сохранно в полном объеме. На рис. 25а представ-
лена рентгенограмма данного больного.
Деформирующий артроз слева. Гиперплазия левого мыщелкового от-остка
На рентгенограмме видно значительное изменение формы и размеров головки левого мыщелкового отростка по сравнению с правой.
Больной подготовлен к операции и 06.03.96 г. ему была проведена операция: вертикальная остеотомия ветви нижней челюсти с резецированием избыточных костных и хрящевых образований в области головки нижней челюсти. Под эндотрахеальным наркозом с интубацией через нос проведен разрез, окаймляющий угол нижней челюсти. После послойного рассечения тканей скелетирована ветвь нижней челюсти, проведена ее вертикальная остеотомия от полулунной вырезки до угла нижней челюсти. Остеотомированный участок ветви вместе с деформированным мыщел-ковым отростком выведен из раны после отсечения капсулы сустава и нижнего пучка латеральной крыловидной мышцы. При осмотре мыщелкового отростка определялось резко выраженная его деформация, имеющая костно-хрящевую основу при достаточно четко контурирующей головке. Избыток новообразованной ткани был размером 4x5 см. С помощью бормашины головка была освобождена от избытка ткани, после чего остеотомированный фрагмент был введен в рану, установлен в суставной ямке, ушита капсула сустава вместе с пучком латеральной крыловидной мышцы, а в области ветви ос-теотомированные фрагменты фиксированы титановой сеткой с помощью винтов. Рана ушита. При контрольном рентгенологическом исследовании от 12.03.96 г. выявлено (рис. 25 б):
42
43
остеотомированные фрагменты левой ветви нижней челюсти фиксированы металлической сеткой в правильном положении. Головка нижней челюсти слева высвобождена из окружающих ее костно-хрящевых фрагментов полностью и идентична правой.
Гистологическое исследование № 66231 от 20.03.96 г. При микроскопическом исследовании определяются участки хряща с очагами выраженной дистрофии. Картина хондродисплазии. Обращает на себя внимание величина участка гипертрофированной надхрящницы.
В послеоперационном периоде проведен курс антибактериальной, десенсибилизирующей терапии и физиотерапии. Заживление раны первичным натяжением. Швы сняты на 7-е сутки. 18.03.96 г. больной был выписан. При контрольном осмотре в апреле 1996 г.: функция нижней челюсти восстановлена полностью, деформации в области проекции ВНЧС не определяется, форма лица правильная, «шумовых» явлений в области сочленения при открывании рта не определяется.
Самой сложной для лечения является группа больных с дисфункциями на фоне психических отклонений. Особенностью этих больных является то, что при наличии клинических проявлений дисфункции наслаиваются обострения их психологических отклонений. Эти больные конфликтны, постоянно неудовлетворены результатами лечения, придумывают новые жалобы, предъявляют необоснованные претензии и обвиняют во всем врача. Лечение таких больных требует от врача большого терпения, выдержки и настойчивости. На первый план выходит медикаментозная терапия, характер которой индивидуален и определяется психоневрологом или психиатром. При лечении таких
больных очень важен хороший контакт между врачом и пациентом. Нельзя забывать, что у больных этой категории метод плацебо на фоне психотропной терапии позволяет добиться лучших результатов, чем жесткое выполнение лекарственной терапии. Как правило, возникновение дисфункции у этих больных совпадает с началом протезирования, и были следствием парафункции жевательных мышц, обусловленной психологическим статусом и нерациональным протезированием. Мы наблюдали 3 таких больных, они попадали к нам на прием после безуспешного лечения у ортопедов-стоматологов различных лечебных учреждений.
Пациентка, 37 лет, обратилась в ЦНИИ стоматологии с основной жалобой на изменение формы лица и неприятные ощущения в области ВНЧС. Появление данных жалоб связывает с протезированием. Обследована практически всеми специалистами -- терапевтом, эндокринологам, невропатологом, гинекологом — патологии не выявлено. При клинико-рентгенологическом обследовании выявлено: форма лица правильная, выраженные глубокие складки в области угла рта; при пальпации определяется гипертрофия жевательных и височных мышц, симметрично выраженная с обеих сторон, пальпация мышц безболезненна в покое и при нагрузке. Открывание рта в норме, «шумовых» явлений при движении нижней челюсти не определяется. При осмотре полости рта определяется отсутствие жевательных зубов на нижней челюсти по типу включенных дефектов, восстановленных несъемными протезами. По средней линии определяется смещение нижней челюсти влево на 0,4 см. При рентгенологическом исследовании выявлено разное стояние головок в сус-
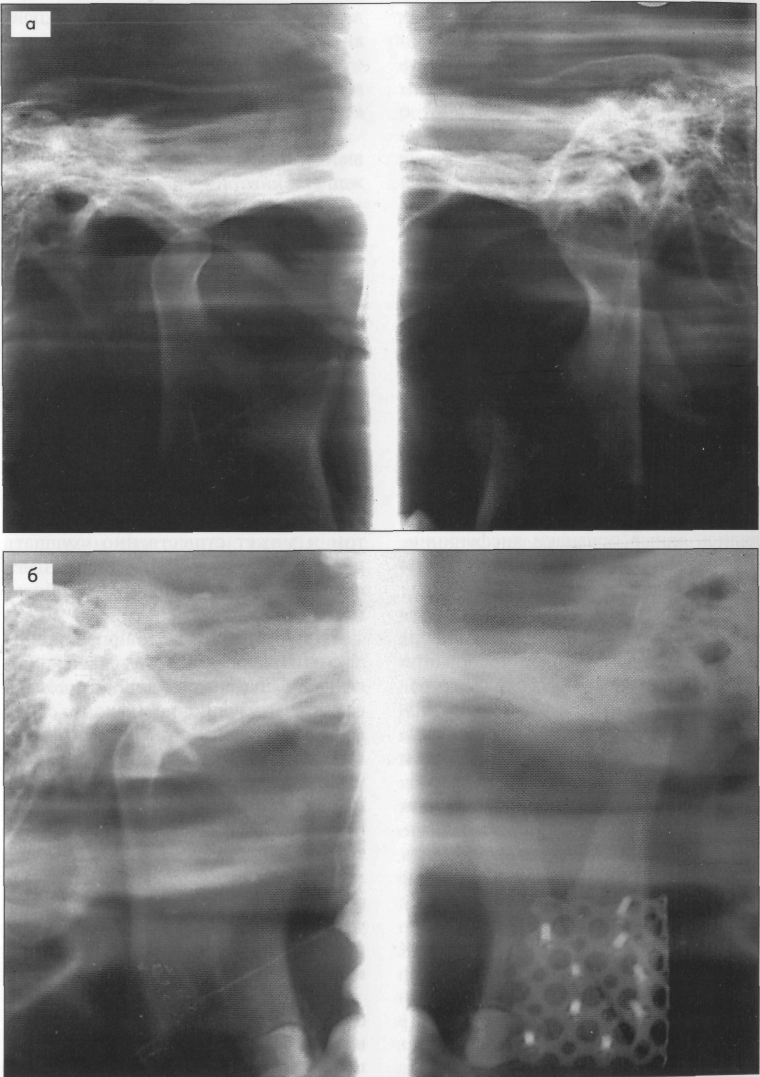
Рис. 25. а — Ортопантомограмма б-ного Н., 23 года. Гиперплазия левого мыщелкового отростка, деформирующий артроз; б — Зонограмма того же больного после операции.
44
Глава
Лечение больных с дисфункцией ВНЧС
45
тавной ямке, со смещением их обеих кзади, но больше выраженное слева.
При электромиографическом исследовании выявлено следующее: полученные данные свидетельствуют о наличии асимметричной активности собственно жевательных и височных мышц, понижение биоэлектрической активности правой собственно жевательной мышцы (289 мкВ) по сравнению с левой (368 мкВ), преобладании биоэлектрической активности правой височной мышцы (289 мкВ) над одноименной мышцей слева (244 мкВ). Нарушена координация височной и жевательной мышц справа (преобладание активности височной мышцы над жевательной). В состоянии физиологического покоя определяется незначительная «махровость», что может говорить о некотором гипертонусе мышц.
По данным обследования определялись явные признаки дисфункции, обусловленные снижением высоты прикуса, нарушением окклюзионных взаимоотношений, но основной жалобой больной являлось изменение формы лица и настойчивое требование вернуть его в первоначальное состояние, соответствующее фотографии, которую больная постоянно предъявляла.
Длительная доверительная беседа с больной позволили убедить ее в необходимости консультации психиатра и продолжении ортопедического лечения. С большим трудом удалось убедить больную не конфликтовать с врачом ортопедом-стоматологом, а быть ему активной помощницей в решении вопроса изготовления протеза. В последующем при контакте с врачом ортопедом-стоматологом выявлено, что психиатром назначена психотропная медикаментозная терапия, а также успешно завершено протезирование больной.
Следует обратить внимание на то, что лечение этой группы больных
должно проводиться совместно с психиатром.
Психосоматическая коррекция написана врачом-психиатром А. А. Корневым.
Лечение больных с дисфункцией височно-нижнечелюстного сустава может сталкиваться со специфическими трудностями, входящих в компетенцию врача-психиатра. Проблемы, связанные с патологией психической сферы у этих больных, можно условно разделить на две группы. К первой из них относятся ситуационные тревожные, депрессивные или ипохондрические реакции в связи с заболеванием, которые чаще демонстрируют больные с преобладанием тревожно-мнительных, истерических или сензитивных черт в личности. Подобный тип реагирования значительно затрудняет взаимопонимание между врачом и пациентом и может существенно ухудшать прогноз заболевания, что связано с негативной субъективной оценкой больного результатов лечения.
Необходимым условием профилактики и коррекции этих осложнений является поддерживающее и успокаивающее отношение к больному, основанное на разъяснении и апеллирующее к его критике. В случаях, когда указанные нарушения приводят к чрезмерной настороженности и озабоченности, сопровождаясь высокой тревожностью, расстройствами сна и пр., показано назначение транквилизаторов бензодиазепинового ряда (релани-ум, седуксен и др.) или других групп (феназепам, альпразолам, кассадан и др.) в средних терапевтических дозах.
Вторая группа проблем является более специфичной. Речь идет прежде всего о болевом синдроме, возникающем в зоне ВНЧС, чье появление не может быть объяснено органическими нарушениями, а также о навязчи-
вых движениях челюстью, возникающих как реакция на дискомфорт в области височно-нижнечелюстного сустава. В первом случае может иметь место формирование т.н. хронического соматоформного болевого расстройства, имеющего центральные причины, и не связанного с нарушением периферического органа, на который проецируется боль. Расстройство характеризуется хронической, психически угнетающей болью, вызывающей существенную социальную дезадаптацию больного и склонностью к безремиссионному типу течения. Дифференциально-диагностическими критериями в этом случае является исключение органической причины, отсутствие реакции на анальгетики, и, как правило, латентная или манифестная депрессивная симптоматика, проявляющаяся в подавленном настроении, ослаблении влечений, расстройствах сна, нарушениях социальных контактов (что позволяет рассматривать этот болевой синдром в качестве депрессивного эквивалента).
Навязчивые движения челюстью носят неодолимый и подчас мучительный характер, что вызывает существенный дискомфорт в жизни больного. В ряде случаев, по мере адаптации сустава, указанные явления могут проходить самостоятельно, в других же случаях принимают хроническое течение, становясь источником ипохондрической озабоченности и неудовлетворенности результатами оперативного вмешательства. Терапия хронического соматоформного болевого расстройства в первую очередь требует разъяснения пациенту, что его болевые ощущения не связаны с нарушением деятельности сустава, а возникли на «нервной почве». Больного не следует убеждать в том, что его боль «не реальна», но,
всерьез приняв во внимание интенсивность его страдания, обеспечить атмосферу понимания и участия. Препаратами выбора в этом случае являются се-ротонинэргические антидепрессанты (флуоксетин, флувоксамин, золофт и др.) в средних терапевтических дозах. Как правило, лечебного эффекта следует ожидать не ранее, чем на 3-й неделе терапии. В случае выраженной депрессивной симптоматики показано назначение трициклических антидепрессантов.
Терапия навязчивых движений челюстью сложна, и в этом случае не существует однозначного лечебного подхода. Больные с этим расстройством часто тревожны, внутренне напряжены, прогноз заболевания воспринимают пессимистично и демонстрируют ряд неспецифических невротических симптомов (раздражительность, утомляемость, нарушение внимания и пр.). Назначение здесь бензодиазепиновых транквилизаторов тем более показано, что, помимо общего седативного и анксиолитического эффекта, они оказывают также миорелаксирующее действие. Их эффект тем выше, чем больше связь между тревожностью и навязчивыми действиями, и чем более выражена невротическая симптоматика. Однако, нередко встречаются больные, у которых клиническая картина ограничивается сугубо навязчивыми движениями с преобладанием дискомфорта в области сустава, а тревожная и другая невротическая симптоматика отсутствует или выражена очень слабо. В этих случаях терапевтический эффект могут оказывать нейролептики (галоперидол, эглонил, этаперазин, флюанксол), назначаемые в малых дозах. Судить об эффективности проводимой терапии можно не ранее 2-й недели от начала лечения. Необходимо также отметить, что все вышеуказан-
46
