
- •5. Мониторинг заболеваемости
- •5.1. Выявление случаев вп
- •5.2. Организация лабораторных исследований при вп
- •6. Микробиологический мониторинг вп
- •7. Эпидемиологическая диагностика вп
- •7.1. Эпидемиологический анализ при вп
- •7.2. Поведение эпидемиологического расследования
- •8. Санитарно-противоэпидемические (профилактические)
- •9. Прогноз эпидемиологической ситуации при вп
- •10. Контроль и оценка эффективности проводимых мероприятий
- •Список использованной литературы:
Государственное образовательное учреждение высшего профессионального образования
Башкирский государственный медицинский университет
Министерство здравоохранения и социального развития Российской Федерации
Кафедра эпидемиологии
Заведующий кафедрой:
д.м.н. проф. Ефимов Г.Е.
Контрольная работа по
анализу уровня и структуры различных групп
инфекционных дыхательных путей в городе К.
в период 2003-2010гг.
Выполнил:
студент 5 курса лечебного факультета группы Л-506А
Мухаметдинов Н.Х.
Уфа – 2013
Тема: анализ уровня и структуры заболеваемости населения.
Цель анализа: проанализировать заболеваемость и структуру болезней в группе дыхательных путей в городе К. в период 2003-200г.
Задачи: Сделать вывод. Обозначит основные профилактические мероприятия для улучшения эпидемиологии обстановки в этом городе по группе инфекционных дыхательных путей. Населения города К. в период 2003-2009г = 328754 и в 2010=339856.
Табл.1. Структура заболеваемости различных групп
Инфекции дыхательных путей в городе К. в период 2003-2010гг
Группа инфекционных заболеваний |
Среднегодовые показатели заболеваемости в период 2003-2009гг. |
Показатели отчетного года 2010г. |
|||||
Абс. число случаев |
Заболеваемость на 100 тыс. населения (±m) |
% |
Абс. число случаев |
Заболеваемость на 100 тыс. населения (±m) |
% |
||
Дифтерия |
8 |
2,4±0,8 2,4±1,6 0,8 –4 |
7,8 |
2 |
0,5±0,3 0,5±0,6 0,1—1,1 |
2,06 |
|
Коклюш |
3 |
0,9±0,5 0,9±1 0,1 – 1,9 |
2,9 |
1 |
0,3±0,28 0,3±0,56 0,26 – 0,86 |
1,04 |
|
Скарлатина |
17 |
5,2±1,26 5,2±2,52 2,68 – 7,72 |
16,6 |
16 |
4,7±1,14 4,7±2,28 2,42—6,98 |
16,5 |
|
Менингокок |
9 |
2,7±0,9 2,7±1,8 0,9 – 4,5 |
8,8 |
19 |
5,6±1,26 5,6±2,52 3,08 – 8,12 |
19,5 |
|
Ветряная оспа |
15 |
4,3±1,18 4,3±2,36 1,94—6,66 |
14,7 |
19 |
5,6±1,26 5,6±2,52 3,08 – 8,12 |
19,5 |
|
Корь |
7 |
2,1±0,7 2,1±1,4 0,7 – 3,5 |
6,8 |
3 |
0,8±0,4 0,8±0,8 0 – 1,6 |
3,1 |
|
Краснуха |
15 |
4,5±1,18 4,5±2,36 2,14-6,86 |
14,7 |
5 |
1,5±0,6 1,5±1,2 0,3—2,7 |
5,15 |
|
Эпидемический паротит |
5 |
1,5±0,6 1,5±1,2 0,3-2,7 |
4,9 |
2 |
0,5±0,3 0,5±0,6 0,1—1,1 |
2,06 |
|
Туеркулез |
23 |
6,7±1,4 6,7±2,8 3,9-9,5 |
22,5 |
32 |
9,4±1,6 9,4±3,2 6,2—12,6 |
33 |
|
Всего |
102 |
30,3±8,52 30,3±17,04 13,26—47,34 |
|
97 |
28,9±7,14 28,9±14,28 14,62—43,18 |
101 |
|
Рассчитать показатель заболеваемости:
Показатель уровня заболеваемости Y=(A/N)*10^5
где А – абсолютное число случаев болезни в исследуемый период времени;
N – численность населения, среди которого исследуется заболеваемость в соответствующий период времени;
Y – показатель уровня заболеваемости.
Расчет ошибки показателя заболеваемости:
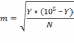
где, m – величина ошибки показателя уровня заболеваемости;
Y – показатель уровня заболеваемости;
N – численность населения в соответствующий период времени;
Если Yi > 2m, показатель достоверен, его можно использовать для анализа уровня заболеваемости.
Если Yi < 2m, показатель недостоверен и не используется для анализа уровня заболеваемости
Д
m1=
m2=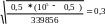
Коклюш:
m1=
m2=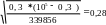
Скарлатина:
m1=
m2=
Менингокок:
m1=
m2=
Ветряная оспа:
m1=
m2=
Корь:
m1=
m 2 =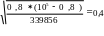
Краснуха:
m1=

m2=
Эпидемический паротит:
m1=
m2=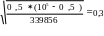
Туберкулез:
m1=
m2=
Аналитический метод
1. Расчет уровня доверительных интервалов:
∆p95 = Yi ± tp95 * myi = Yi ± 2 myi
где ∆p95 – доверительный интервал; Yi – показатель уровня заболеваемости;
tp95 – критерий Стьюдента при уровне доверия 95%; myi – величина ошибки показателя уровня заболеваемости;
Дифтерия:
∆р1 = 2,4± 2*0,8=2,4 ± 1,6= 0,8 –4
∆р2 =0,5± 2*0,3=0,5 ± 0,6= 0,1—1,1
Коклюш:
∆р1 = 0,9± 2*0,5=0,9 ± 1= 0,1 – 1,9
∆р2 =0,3± 2*0,28=0,3 ± 0,56= 0,26- 0,86
Скарлатина:
∆р1 = 5,2± 2*1,26=5,2±2,52= 2,68- 7,72
∆р2 =4,7± 2*1,14=4,7 ± 2,28= 2,42-6,98
Менингокок:
∆р1 = 2,7± 2*0,9= 2,7 ± 1,8= 0,9-4,5
∆р2 = 5,6± 2*1,26=5,6 ± 2,52= 3,08- 8,12
Ветряная оспа:
∆р1 = 4,3± 2*1,18=4,3± 2,36=1,94- 6,66
∆р2 =5,6± 2*1,26=5,6 ± 2,52=3,08- 8,12
Корь:
∆р1 = 2,1± 2*0,7=2,1± 1,4=0,7-3,5
∆р2 =0,8± 2*0,8=0,8 ± 0,16=0-1,6
Краснуха:
∆р1 = 4,5± 2*1,18=4,5± 2,36=2,14- 6,86
∆р2 =1,5± 2*0,6=1,5 ± 1,2=0,3- 2,7
Эпидемический паратит:
∆р1 = 1,5± 2*0,6=1,5± 1,2=0,3- 2,7
∆р2 =0,5± 2*0,3=0,5 ± 0,6=0,1- 1,1
Туберкулез:
∆р1 = 6,7± 2*1,4=6,7± 2,8=3,9- 9,5
∆р2 =9,4± 2*1,6=9,4 ± 3,2=6,2- 12,6
Графики
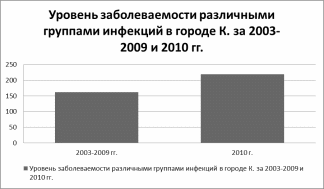
Рис1. Уровень заболеваемости различных групп инфекционных заболеваний дыхательных путей в г. К за 2003-2010 гг.
Вывод:
Уровень заболеваемости различными группами инфекций дыхательных путей в 2010 году повысилось достоверно, с неблагоприятной тенденцией.
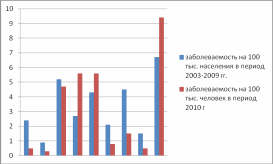
Рис2. Уровень заболеваемости различных групп инфекции дыхательных путей в городе К. за 2003-2010 гг.
Вывод:
Уровень заболеваемости дифтерии за 2010 год в городе К., снизился недостоверно, с благоприятной тенденцией.
Уровень заболеваемости туберкулезом за 2010 год в городе К., по сравнению с 2009 годом, повысился недостоверно, с неблагоприятной тенденцией.
Уровень заболеваемости ветряной оспой за 2010 год в городе К., повысился недостоверно, с неблагоприятной тенденцией.
Уровень заболеваемости инфекции скарлатины за 2010 год в городе К., повысился достоверно, с неблагоприятной тенденцией.
Уровень заболеваемости инфекции менингокока за 2010 год в городе К., повысился недостоверно, с неблагоприятной тенденцией.
Уровень заболеваемости коклюшем за 2010 год в городе К., снизился недостоверно, с благоприятной тенденцией.
Уровень заболеваемости кори за 2010 год в городе К., снизился недостоверно, с благоприятной тенденцией.
Уровень заболеваемости краснухи за 2010 год в городе К., снизился недостоверно, с благоприятной тенденцией.
Уровень заболеваемости эпидемического паротита за 2010 год в городе К., снизился недостоверно, с благоприятной тенденцией.


Рис3. Структура заболеваемости в г.К за 2003-2009 и 2010 гг.
Вывод: 1) Наибольшую долю заболеваемости различных инфекций в городе К. за 2009 год занимает инфекции с гемоконтактным путем передачи, наименьшую долю- кровяные инфекции.
2) Наибольшую долю заболеваемости различных инфекций в городе К. за 2010 год занимает инфекции с гемоконтактным механизмом передачи, наименьшую долю- кровяные инфекции.
Заключение.
В результате проведенной исследовательской работы было выявлено, что наиболее актуальной патологией явилось инфекция с гемоконтактным механизмом передачи, потому что уровень за 2010 год по сравнению с 2003-2009 гг. возросло от 73,8±7,5 до 110,2±8,9%ооо
Эпидемиологический надзор за инфекцией дыхательных путей.
4.1. Эпидемиологический надзор за ВП - это система мониторинга за динамикой эпидемического процесса, факторами и условиями, влияющими на его распространение, анализ и обобщение полученной информации для разработки научно обоснованной системы профилактических мер.
4.2. Эпидемиологический надзор включает сбор, передачу и анализ информации.
4.3. Эпидемиологический надзор за ВП включает мониторинг заболеваемости, микробиологический мониторинг (слежение за циркуляцией и распространением возбудителей), изучение эффективности иммунизации населения против гриппа, пневмококковой инфекции и гемофильной инфекции в целях профилактики ВП, эпидемиологическую диагностику, прогнозирование и оценку эффективности проводимых мероприятий.
4.4. Целью эпидемиологического надзора за ВП является оценка эпидемиологической ситуации, тенденций развития эпидемического процесса для принятия управленческих решений и разработки адекватных санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения случаев ВП, формирования очагов с групповыми заболеваниями и летальных исходов.
Для описания и изучения причин и условий возникновения, течения и прекращения эпидемического процесса используется эпидемиологический анализ (ретроспективный и оперативный).
4.5. Задачами эпидемиологического надзора за ВП являются:
- постоянная и объективная оценка масштабов, характера распространенности и социально-экономической значимости инфекции;
- выявление тенденций эпидемического процесса;
- выявление регионов, областей, населенных пунктов и организаций с высоким уровнем заболеваемости и риском инфицирования;
- изучение этиологической структуры ВП, составление характеристики возбудителей и выявление наиболее значимых этиологических агентов в целом и на отдельных территориях в конкретное время;
- выявление контингентов, наиболее подверженных риску развития заболевания;
- выявление причин и условий, определяющих уровень и структуру заболеваемости ВП на территории;
- контроль и обоснованная оценка масштабов, качества и эффективности осуществляемых профилактических и противоэпидемических мероприятий для их оптимальной корректировки, планирование последовательности и сроков их реализации;
- изучение и оценка результатов иммунизации населения против гриппа, пневмококковой и гемофильной инфекций;
- изучение эффективности средств специфической, неспецифической и экстренной профилактики, применяемой в эпидемических очагах ВП;
- разработка периодических прогнозов эпидемиологической ситуации.
4.6. Эпидемиологический надзор за ВП проводится органами, осуществляющими государственный санитарно-эпидемиологический надзор в соответствии с нормативными методическими документами.
5. Мониторинг заболеваемости
5.1. Выявление случаев вп
5.1.1. Выявление больных ВП осуществляют специалисты ЛПО, независимо от организационно-правовых форм, при всех видах оказания медицинской помощи.
Информация о регистрации случая ВП направляется ЛПО, выявившей больного, в территориальные органы, осуществляющие государственный санитарно-эпидемиологический надзор.
5.1.2. Диагноз ВП считается определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков: острая лихорадка в начале заболевания (более 38 °C), кашель с мокротой, физикальные признаки (фокус крепитации и (или) мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука).
Окончательный диагноз заболевания, протекающего с симптомокомплексом ВП, выставляется с учетом клинико-лабораторного обследования и анамнеза больного.
5.1.3. Решение о госпитализации больных с подтвержденным диагнозом ВП принимает лечащий врач в соответствии со стандартами медицинской помощи.
Решение об изоляции и госпитализации больных может быть принято также на основании эпидемиологического анамнеза и по рекомендации специалистов, осуществляющих государственный санитарно-эпидемиологический надзор.
5.1.4. О каждом случае заболевания ВП врачи всех медицинских организаций, независимо от организационно-правовых форм, в установленном порядке в течение 12 ч посылают экстренное извещение по установленной форме (ф. 058/у) в территориальную организацию Роспотребнадзора по месту выявления заболевания, указав диагноз и результаты исследования, на основании которых диагноз установлен.
После уточнения диагноза ЛПО предоставляется дополнительная информация.
5.1.5. Лабораторное обследование больных ВП при спорадической заболеваемости проводится в лаборатории, аккредитованной в установленном порядке, по направлению ЛПО.
При тяжелом течении ВП целесообразно проведение исследований на легионеллез (рекомендованный ВОЗ иммунохроматографический метод) и другие атипичные пневмонии, пневмонии при генерализованных опасных инфекциях, пневмонии, связанные с завозом инфекции из неблагополучных регионов мира (ТОРС, коронавирусы, высокопатогенный грипп и др.).
Данные исследования проводятся в организациях, аккредитованных для соответствующих микробиологических работ в установленном порядке.
5.1.6. При регистрации эпидемического очага ВП с групповой заболеваемостью лабораторные исследования проводятся как в лаборатории медицинской организации, так и в организациях, обеспечивающих государственный санитарно-эпидемиологический надзор.
Обследование лиц, подвергшихся риску заражения, или лиц, подозреваемых в качестве вероятного источника инфекции, проводится на базе лабораторий организаций, обеспечивающих государственный санитарно-эпидемиологический надзор.
Перечень лиц, подлежащих лабораторным обследованиям, устанавливается специалистом, проводящим эпидемиологическое расследование.
5.2. Организация лабораторных исследований при вп
5.2.1. Лабораторные исследования по этиологической расшифровке спорадической заболеваемости ВП проводятся в лабораториях ЛПО в соответствии с действующими нормативными методическими документами.
При проведении эпидемиологического расследования в зарегистрированном эпидемическом очаге ВП исследования материала от больных могут проводиться в лаборатории как ЛПО, так и в организации, обеспечивающей проведение государственного санитарно-эпидемиологического надзора. Отбор материала для лабораторного исследования от больных проводится специалистами ЛПО.
5.2.2. Материал от лиц, подвергшихся риску заражения, или лиц, подозреваемых в качестве источников инфекции в эпидемическом очаге, проб окружающей среды отбирается и исследуется в организации, обеспечивающей проведение государственного санитарно-эпидемиологического надзора.
При необходимости материал (или выделенные штаммы микроорганизмов) от больных с тяжелым или атипичным клиническим течением из эпидемических очагов может направляться в региональный научно-методический центр по мониторингу за возбудителями инфекционных и паразитарных болезней или в референс-центр в соответствии с действующими нормативными документами.
5.2.3. Материалом от больных для лабораторных исследований при ВП является отделяемое нижних дыхательных путей (мокрота), промывные воды, полученные в результате бронхо-альвеолярного лаважа (БАЛ), кровь, моча, материал из зева от больных (задняя стенка глотки), которые не отделяют мокроту.
При исследовании контактных лиц (практически здоровых, больных с хронической патологией) с целью выявления стертых форм и источников инфекции возможен отбор смывов с задней стенки глотки.
5.2.4. Отбор материала проводится в соответствии с действующими нормативными и методическими документами, а также инструкциями по применению диагностических систем.
Перед проведением исследования мокроты необходимо провести микроскопию с целью определения наличия отделяемого нижних дыхательных путей (по соотношению эпителиальных клеток и лейкоцитов).
Необходимо помнить, что ВП - полиэтиологическое заболевание, часто протекающее на фоне ОРВИ, поэтому в материале от больных могут обнаруживаться несколько возбудителей, особенно при проведении исследований молекулярно-генетическими методами - персистирующие формы вирусов, микоплазм, хламидий, в том числе и не имеющих отношения к этиологии ВП. При необходимости (с учетом клинической картины) для подтверждения окончательного диагноза проводятся дополнительные исследования с использованием количественных модификаций ПЦР и иммуносерологических методов.
Используемые тест-системы должны быть зарегистрированы на территории Российской Федерации в установленном порядке.
5.2.5. Для исследования материала от людей применяются любые методы, утвержденные соответствующими инструкциями к диагностическим препаратам и приборам: микробиологический, вирусологический, серологический, молекулярно-генетический, иммунохроматографический и др.
