
- •Асептика и антисептика в хирургическом стационаре
- •Методы дезинфекции
- •Дезинфекция изделий медицинского назначения
- •Методы стерилизации
- •Термические методы стерилизации
- •Паровая стерилизация
- •Тиндализация способ стерилизации, предложенный Дж. Тиндалем.
- •Химические методы стерилизации
- •Стерилизация ионизирующим излучением
- •Характеристика индикаторов
- •Современная антисептика
- •Виды антисептики
- •Механическая антисептика
- •Тонкости асептики
- •Правила надевания стерильных перчаток
- •Профилактика внутрибольничных инфекций в операционном блоке и перевязочных
- •Контрольные вопросы и задания
Стерилизация ионизирующим излучением
радиационный метод или лучевую стерилизацию γ-лучами применяют в специальных установках при промышленной стерилизации однократного применения - полимерных шприцев, систем переливания крови, чашек Петри, пипеток и других хрупких и термолабильных изделий.
Ряд лет в фармтехнологии для стерилизации используется ультрафиолетовое (УФ) (длина волны 253,7 нм). Источники УФ-излучения — ртутные кварцевые лампы. Их мощное бактериостатическое действие основано на совпадении спектра испускания лампы и спектра поглощения ДНК микроорганизмов, что может является причиной их гибели при длительной обработке излучением кварцевых ламп. При недостаточно мощном действии УФ в прокариотической клетке активизируются процессы световой и темновой репарации и клетка может восстановиться. Метод применяется для стерилизации воздуха приточно-вытяжной вентиляции, оборудования в биксах, также для стерилизации дистиллированной воды.
Контроль стерильности
Контроль стерильности осуществляется прямыми и непрямыми методами. Прямой метод – бактериологический, когда берется мазок с контролируемого предмета и делается посев на питательную среду. Метод выявляет наличие или отсутствие микробов, используется для контроля за СЭР в ЛПУ.
Современные непрямые методы контроля – это термовременные индикаторы: ИТПС и ИТСВ. Они однократного применения и предназначены для оперативного визуального контроля в паровых и воздушных стерилизаторах температурного режима работы. Индикаторы представляют собой самоклеющуюся пленку с нанесенным пятном термовременного индикатора, изменяющего свой цвет после прохождения заданного режима.
Преимущества термоиндикаторов:
удобство использования,
универсальность (размещать можно на внутренней и внешней стороне биксов, пакетов и пр.)
сохраняются клеящие свойства (для вклеивания в журнал стерилизации)
экологичность, срок годности до 2 лет.
Характеристика индикаторов
Индикатор |
Цвет до стерилизации |
Цвет поле стерилизации |
ИТПС - 120 |
Светло-салатовый |
От серого до черного |
ИТПС – 132 |
Розовый |
Фиолетово-коричневый |
ИТСВ - 180 |
Голубой |
От серого до черного |
Профилактическая система мероприятий, обеспечивающая предупреждение попадания микробов в операционную рану получила название АСЕПТИКИ. Асептика – безгнилостный метод лечения ран, он является основным законом хирургии: все, что соприкасается с поверхностью раны, должно быть стерильным. Асептика – комплекс мероприятий, направленный на предупреждение проникновения микробов в рану, организм в целом. Основной её принцип гласит: «Все, что пpиxoдит в соприкосновение с раной, должно быть свободно от бактерий, то есть стерильно». Он реализуется на путях передачи инфекции, что достигается в первую очередь строгим соблюдением санитарно-гигиенического режима хирургического стационара. Устранение основного источника внутрибольничной инфекции, каким являются больные с гнойно-воспалительными заболеваниями, возможно лишь в условиях их строгой изоляции в гнойных отделениях со специальным режимом работы или в крайнем случае в специально выделенных палатах для гнойных больных в хирургическом отделении. Основными факторами передачи инфекции при контактном пути служат руки персонала и многочисленные объекты внешней среды - инструменты, белье, перевязочный материал, предметы ухода, аппаратура и т.д. Каждый работник хирургического отделения обязан знать и неукоснительно соблюдать правила асептической работы, уметь производить дезинфекцию и стерилизацию предметов ухода с тем, чтобы на своем рабочем месте ограничить распространение инфекции, защитить больных от гнойных осложнений. Это элемент профессионального, в отличие от бытового, уровня подготовки кадров, обеспечивающих уход за больными в хирургическом стационаре. Очень долго считалось, что воздушная инфекция не опасна при операциях, однако с развитием трансплантации с применением иммунодепрессантов операционные стали делить на 3 класса:
первый класс — не более 300 микробных клеток в 1 кубическом метре воздуха;
второй класса — до 120 микробных клеток — этот класс предназначен для сердечно-сосудистых операций.
третий класс — класс абсолютной асептики — не более 5 микробных клеток в кубическом метре воздуха. Этого можно добиться в герметичной операционной, с вентиляцией и стерилизацией воздуха, с созданием внутри операционной зоны повышенного давления (чтобы воздух стремился из операционных наружу). А также, в таких операционных устанавливаются специальные двери-шлюзы.
Капельная инфекция — это те бактерии, которые могут выделяться в воздух из дыхательных путей всех, кто находится в операционной. Микробы выделяются из дыхательных путей с водяными парами, водяной пар конденсируется и вместе с этими капельками микробы могут попадать в рану. Чтобы уменьшить опасность распространения капельной инфекции в операционной не должно быть лишних разговоров. Хирурги должны пользоваться 4-х слойными масками, которые уменьшают вероятность инфицирования капельной инфекцией на 95 %. Контактная инфекция - это все микробы, которые способны проникать в рану с каким-либо инструментарием, со всем тем, что соприкасается с раной. Перевязочный материал: марля, вата, нитки — переносит высокую температуру, поэтому температура стерилизации не должна быть меньше 120 градусов, экспозиция должна составлять 60 минут.
Для того чтобы предупредить попадание инфекции в рану, прежде всего нужно знать ее источники и пути распространения (см. рис.).
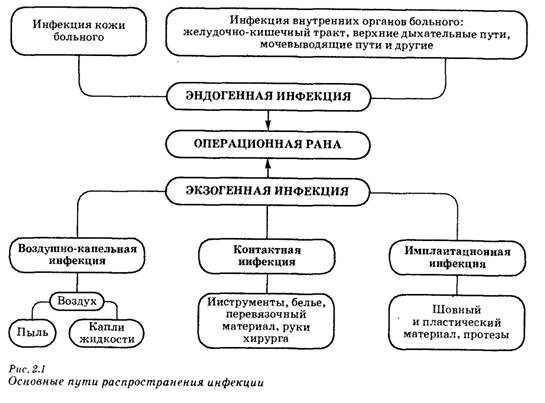

Экзогенной называется инфекция, которая попадает в рану из внешней среды. Основные ее источники:
воздух с частицами пыли, на которых оседают микроорганизмы;
выделения из носоглотки и верхних дыхательных путей больных, посетителей и медперсонала;
раневое отделяемое из гнойных ран, различные бытовые загрязнения.
В рану больному экзогенная инфекция может проникнуть тремя основными путями: воздушно-капельным, контактным и имплантационным.
ПРОФИЛАКТИКА ЭКЗОГЕННОЙ ИНФЕКЦИИ.
ПРОФИЛАКТИКА ВОЗДУШНОЙ И КАПЕЛЬНОЙ ИНФЕКЦИИ.
О рганизационные
мероприятия. Для предупреждения
проникновения микроорганизмов в рану
из окружающего воздуха используются
прежде всего организационные мероприятия,
обусловленные спецификой работы
хирургических отделений и стационара
в целом.
рганизационные
мероприятия. Для предупреждения
проникновения микроорганизмов в рану
из окружающего воздуха используются
прежде всего организационные мероприятия,
обусловленные спецификой работы
хирургических отделений и стационара
в целом.
Основные структурные подразделения хирургического стационара:
приемное отделение – осуществляет прием, регистрацию, обследование и санитарную обработку больных, их транспортировку в лечебно-диагностические отделения хирургического профиля;
хирургическое отделение – предназначено для обследования и лечения хирургических больных с учетом профиля заболевания. На отделении строго соблюдается принцип асептики – разделения больных на «чистые» и «гнойные»; обязательно наличие двух перевязочных; послеоперационные палаты располагаются в противоположной от гнойных палат и перевязочной части отделения;
операционный блок – предназначен для выполнения хирургических вмешательств, располагается изолированно от отделения, лучше в специальных пристройках. Это самое чистое место хирургического стационара, где строго соблюдаются правила асептики и принципы зональности:
первая зона – абсолютной стерильности – включает: операционную – для проведения операций; предоперационную – для надевания бахил, масок, хирургической асептики рук перед операцией; стерилизационную – для стерилизации дополнительных инструментов, необходимых по уходу операции;
вторая зона – строгого режима (относительной стерильности) – включает: санпропускники; раздевалки для персонала; душевые установки; комнаты для надевания спецодежды; помещения для хранения наркозной аппаратуры, обработки инструментов после операции;
третья зона – ограниченного режима – включает помещения для хранения: крови и ее препаратов, переносной аппаратуры, инструментария, медикаментов, чистого операционного белья; комнаты для хирургов, анестезиологов медицинских сестер (операционных, анестезисток);
четвертая зона – общего режима – включает кабинеты заведующего, старшей м\с, помещения для грязного белья, отходов.
централизованное стерилизационное отделение (ЦСО) обеспечивает стерилизацию операционного белья, перевязочного материала, перчаток, хирургического инструмента;
отделение переливания крови (ОПК) или трансфузионный кабинет обеспечивает заготовку и хранения крови, ее препаратов; производит индивидуальный подбор крови, ее препаратов для трансфузий.
Во всех подразделениях хирургического стационара полы и стены должны иметь покрытие, выдерживающие многократную влажную уборку с применением антисептиков. В операционной и перевязочной аналогичные требования предъявляются к полам. Оборудование хирургического стационара изготовляется из металла, пластмассы, имеет простые конфигурации, легко передвигается (имеет колесики) и дезинфицируется. Одни организационные мероприятия не предупредят инфицированные раны воздушным и капельным путям. Несмотря на соблюдения правил асептики, каждый член хирургической бригады при работе выделяет в окружающую среду до 1500 микроорганизмов в одну минуту. Допустимое количество в операционной до начала работы не должно превышать 500 в 1 м3 воздуха, а во время проведения операции – 1000 при условии патогенных микроорганизмов. Специальные методы уничтожения микробов в воздухе и предотвращения их попадания во внешнюю среду:
проветривание и вентиляция помещений проводится по графику и снижает загрязненность воздуха микроорганизмами до 30%;
в особо чистых помещениях (операционная, перевязочная) дополнительно используется бактерицидные ультрафиолетовые лампы, централизованная система очистки воздуха, специальные воздухоочистители с рециркуляцуионной очисткой воздуха – ОМ-22.
Некоторые операции: трансплантация органов с последующим применением иммунодепрессивных препаратов, пересадка коржи при обширных ожогах – необходимо проводить в особо стерильных условиях. Для этого используют операционные с ламинарным (прямолинейным) потоком стерильного кондиционированного воздуха. Ламинарный поток увеличивает объем воздуха до 500 раз в течении часа, что резко снижает количество микробов в операционной. Через отверстия в потолке воздух, прошедший сквозь бактериальный фильтр, под давлением нагнетается и выходит через отверстия в полу. В обычных операционных для создания особо стерильных условий возможна установка специального баксаизолятора с ламинарным потоком воздуха.
Таким образом, ламинарный поток уносит из операционной микроорганизмы, попавшие в воздух от больного, членов хирургической бригады. Принципы ламинарного движения используются в палатах с абактериальной средой в ожоговых центрах, отделениях пересадки органов, поддерживания постоянную температуру (22-24 0С) и влажность воздуха. В некоторых хирургических стационарах имеются барооперационные – барокамеры с повышенным давлением. Здесь операционная бригада работает в специальных герметических костюмах и полностью изолирована от воздуха в операционной. Однако строительство и содержание барооперационных требует больших затрат, условия работы в них тяжелые, поэтому экономически они себя не оправдывают.
Спецодежда. Ношение спецодежды предусмотрено во всех подразделениях хирургического стационара. Медицинский персонал должен иметь халаты или костюмы из легкой ткани, сменную обувь. В операционной, перевязочной, процедурном кабинете, послеоперационных палатах, отделениях реанимации, при выполнении процедур у постели больного медицинские работники обязаны носить колпаки, маски.
В Европе, по статистическим данным одно из основных мест среди внутрибольничных инфекций занимают осложнения после хирургических вмешательств. Исследователи Европейской медико-технологической ассоциации подсчитали в марте 2012 года, что 5% смертельных исходов приходятся на инфекции операционной раны и полагают, что безопасности пациента угрожают: неправильная и не соответствующая современным стандартам обработка рук и операционного поля, некачественные операционные покрытия и неадекватный уход за операционной раной. Создание барьера для инфекции становится все более и более важным по нескольким причинам:
В последние десятилетия наметился рост числа пациентов, относящихся к контингентам риска возникновения внутрибольничной инфекции:
пожилых пациентов;
детей раннего возраста со сниженной сопротивляемостью организма и недоношенных детей;
больных с самыми различными иммунодефицитными состояниями;
пациентов с сахарным диабетом;
лиц с неблагополучным преморбидным фоном (на грани здоровья и болезни) в связи с воздействием неблагоприятных экологических факторов.
Нерациональное и необоснованное применение антимикробных препаратов в лечебно-профилактических учреждениях, приводящее к селекции полирезистентной микрофлоры и, как результат, к формированию штаммов микроорганизмов с множественной устойчивостью к антибиотикам, сульфаниламидам, нитрофуранам, дезинфектантам, кожным и лечебным антисептикам, ультрафиолетовому облучению. Эти штаммы с измененными биологическими свойствами, заселяя среду медицинских учреждений и распространяясь, приводят к возникновению внутрибольничной инфекции;
Формирование бактерионосительства. В патогенетическом смысле носительство одна из форм инфекционного процесса, при которой отсутствуют выраженные клинические признаки. В настоящее время считается, что бактерионосители, особенно среди медицинского персонала, являются основными источниками внутрибольничных инфекций. Если среди населения носители S. aureus в среднем составляют 20-40%, то среди персонала хирургических отделений от 40 до 85,7%!
