
|
|
|
С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫ ҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА УНИВЕРСИТЕТІ |
|
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ С.Д.АСФЕНДИЯРОВА |
КАФЕДРА МИКРОБИОЛОГИИ, ВИРУСОЛОГИИ И ИММУНОЛОГИИ
|
||
СРСП №18 Возбудители эрлихиозов. Бактериальные заболевания вызываемые клебсиеллами, микоплазмами, легионеллами, коксиеллами, псевдомонадами. Характеристика. Свойства. Диагностика, профилактика, лечение.
Выполнила: Мойынбаева Ш
Проверила: Бармакова А.М.
Алматы 2013 План:
Возбудители эрлихиозов.
Клебсиеллы.
Микоплазмы.
Легионеллы.
Коксиеллы.
Псевдомонады.
Список литературы.
Возбудители эрлихиозов.
Эрлихиозы — группа зоонозных, преимущественно трансмиссивных, распространяемых клещами инфекций, протекающих в виде остролихорадочных заболеваний с миалгиями, сыпью, увеличением лимфатических узлов, печени и селезенки, выраженной панцитопенией и иногда с развитием полиорганной недостаточности.
Эрлихии были давно известны ветеринарам как возбудители гемолитической анемии рогатого скота в Азии под названиями Anaplasia marginatus (1910) и Cowdria rumminantium (1925). В 1935 г. F. Donatien и Lestoquard в Алжире с помощью окраски по Giemsa обнаружили в циркулирующих моноцитах больных собак внутриклеточный вакуолеобразующий микроорганизм, который был отнесен криккетсиям вновь образованного в 1937 г. рода Ehrlichia, названного так в честь великого немецкого микробиолога Paul Ehrlich.
В 1953 г. в Японии сходный микроорганизм был выделен М. Kobayashi из крови, костного мозга и моноцитов 25-летнего мужчины, страдавшего мононуклеозоподобным заболеванием, известном в странах Дальнего Востока как «sennetsu fever». Детальное описание этого заболевания, возбудитель которого в 1984 г. был отнесен к роду Ehrlichia, было представлено N. Tachibana в 1986 г. в Малайзии В последующие годы в различных регионах мира, преимущественно в Америке, были выделены новые виды эрлихий и описаны варианты инфекции у человека.
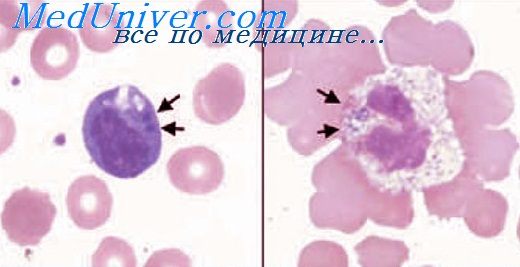
Возбудители относятся к роду Ehrlichia, трибу Erhlichieae, семейству Rickettsiaceae, порядку Rickettsiales, являются мелкими (1-3 мкм) кокмэвидными микроорганизмами, которые паразитируют в лейкоцитах (моноцитах, гранулоцитах, лимфоцитах) с образованием заключенных в вакуоли колоний (до 30-40 эрлихий в одной вакуоли), известных как морулы (от лат. morula — множ. число названия ягод ежевики).
В настоящее время описано более 10 видов патогенных для животных и человека эрлихий, которые в соответствии с результатами анализа 16rRNA-rem подразделены на 3 группы: группа Ehrlichia sennetsu (Е. sennetsu, E. risticii, Neorickettsia helminthoceae), группа Ehrlichia canis (E. canis, E. chaffeensis, Е ewingii) и группа Ehrlichia phagocytophila (E. phagocytophila, E. equi, HGE-agent — агент, вызывающий гранупоцитотропный эрлихиоз человека, Anaplasma marginatus), a также несгруппированные виды.
Большинство эрлихиозов — зоонозные кровяные трансмиссивные инфекции, возбудители которых передаются при кровососании клещей (нимфы, имаго). У последних наблюдается трансстадиальная передача эрлихий, но трансовариальная передача возбудителей не установлена.
Эрлихиоз сеннетцу развивается после заглатывания возбудителей с термически плохо обработанной морской рыбой.
Для человека патогенными являются эрлихий группы Е. canis (возбудители моноцитотропного эрлихиоза человека, или Human monocytotropic ehrlichiosis — НМЕ), группы Е. phagocytophila (возбудители гранулоцитотропного эрлихиоза человека, или Human granulocytotropic ehrlichiosis — HGE), и Е sennetsu, возбудитель лихорадки сеннетцу (Sennetsu fever). В связи с тем, что эрлихий одного вида могут паразитировать в клетках различного типа, терминология, основанная на цитотропности возбудителей, не всегда является корректной.
Патогенез эрлихиозов
Патогенез и патоморфология эрлихиозов изучены недостаточно из-за ограниченного наличия данных о результатах аутопсии, однако экспериментальные исследования на макаках позволили более детально изучить это заболевание на гистоморфологическом уровне.
Патогенез моноцитарного и гранулоцитарного эрлихиоза в начальной стадии обусловлен внедрением возбудителя через кожу и идентичен таковому при риккетсиозах. Следов в месте присасывания клеща не остаётся. Возбудитель попадает в подлежащие ткани и гематогенно распространяется по организму. Так же, как и при риккетсиозах, происходят внедрение возбудителя в клетки, размножение в цитоплазматической вакуоли и последующий выход из неё. Преимущественно поражаются макрофаги селезёнки, печени, лимфатических узлов, костного мозга. Возможно развитие очаговых некрозов и периваскулярных лимфогистиоцитарных инфильтратов во многих органах и коже. В селезёнке, печени, лимфатических узлах и костном мозге развиваются мегакариоцитоз и гемофагоцитоз, в ответ на это формируется миелоидная гипоплазия. Полиорганная периваскулярная инфильтрация лимфогистиоцитами, гемофагоцитоз в органах и костном мозге, нарушение проницаемости сосудов и развитие геморрагии во внутренних органах и коже особенно выражены при тяжёлом течении болезни. При фатальном исходе моноцитарного эрлихиоза происходит тотальное поражение жизненно важных органов с необратимым нарушением их функции. Е. chaffeensis способны проникать з спинно-мозговую жидкость и вызывать менингит. Изменения со стороны клеточного состава крови описаны как «синдром гемофагоцитоза». Механизм подавления иммунной защиты при эрлихиозах пока неизвестен, но летальный исход развивается чаще у больных с клиническими признаками вторичных поражений грибковой или вирусной природы. Имеются экспериментальные данные, позволяющие предположить, что эрлихиям может быть свойствен процесс L-трансформации.
При лихорадке сеннетсу входные ворота располагаются в области слизистой полости рта или глотки. Затем инфекция распространяется по лимфатическим и кровеносным сосудам и сопровождается генерализованной лимфаденопатией, поражением костного мозга и лейкоцитопенией. В инфекционный процесс вовлекается иногда эндотелий капилляров, о чём свидетельствует появление петехиальной или эритематозной сыпи.
При эрлихиозах уменьшается продукция цитокинов - регуляторов иммунного ответа различных семейств (ФНО-а, ИЛ-6, гранулоцитарно-макрофагальный холониестимулирующий фактор) и увеличивается продукция ИЛ-1бета, ИЛ-8 и ИЛ-10, что способствует гибели фагоцитированных бактерий и указывает на участие иммунокомпетентных клеток в местных воспалительных реакциях.
Симптомы эрлихиозов
Эрлихиозы имеют инкубационный период, который продолжается 1-21 день, а клинически выраженное заболевание - 2-3 нед, но иногда может затягиваться до 6 нед. Симптомы эрлихиозов разнообразные - от бессимптомной до выраженной клинической картины с тяжёлым, угрожающим жизни течением. Общие для всех симптомы эрлихиозов: внезапность развития лихорадки, появление озноба, чувства усталости, головной боли, ооли в мышцах, анорексии, тошноты и рвоты, а также других неспецифических симптомов интоксикации, наблюдающихся при риккетсиозных инфекциях. При эрлихиозе сеннетсу летальные исходы не описаны, редко наблюдается и сыпь, в то время как при моноцитарном и гранулоцитарном эрлихиозе летальность достигает 3-10%, а эритематозную или петехиальную сыпь регистрируют в 2-11 (до 36)% случаев соответственно. Основные симптомы при лихорадке сеннетсу - подъём температуры тела до 38-39 °С, генерализованная лимфаденопатия и повышенное содержание моноцитов в периферической крови.
Продолжительность лихорадочного периода при лихорадке сеннетсу не превышает 2 нед, при моноцитарном эрлихиозе - 23 дней, при гранулоцитарном анаплазмозе - 3-11 нед. Поскольку эрлихиозы не имеют клинических патогномоничных признаков, у больных чаще всего подозревают различные типы риккетсиоза, сепсис, грипп, инфекции верхних дыхательных путей, инфекционный мононуклеоз и т.д.
У больных гранулоцитарным анаплазмозом заболевание начиналось остро, с подъёмом температуры в течение первых же суток до 39-40 °С, что сопровождалось ознобом. Одновременно появляются сильная головная боль, ломящие боли в мышцах и крупных суставах. По мере развития заболевания больные жаловались на упорную бессонницу, тревожнее сон, сонливость днём. Ни у одного больного не было неврологических нарушений. Отмечали тахикардию, гипотонию, глухость тонов сердца; у половины больных были тошнота и рвота в первые два дня болезни. По данным литературы, эритематозная, папулёзная или петехиальная сыпь выявляется в более ранние сроки у 10% больных, на первой неделе болезни - у 23%, а на протяжении всего периода болезни - у 36,2%. Сыпь распространяется по всему телу, исключая ладони и подошва В Хабаровском крае сыпь зарегистрирована в 87% случаев; она появлялась э 1-8-й, чаще - на 3-й день болезни. Сыпь была преимущественно пятнистая, бледно-розового цвета, элементы не сливались, размеры не превышали 10 мм. Феномен подсыпания не отмечался. Обратное развитие сыпи происходило без остаточных явлений, обычно на 8-9-й день. У некоторых больных в месте присасывания клеща отмечали наличие плотноватого инфильтрата до 20 мм, покрытого в центре тёмно-коричневой корочкой (эта местная реакция была только у болькьа с длительным, более суток, присасыванием клеща). Ни у одного больного не было лимфаденопатии. На фоне высокой температуры отмечали сухость во рту, анорексию, задержку стула в течение несколько дней. У 20% больных выявлены потемнение мочи, иктеричность склер; у 33% больных - увеличение печени. Наиболее постоянным лабораторным признаком у большинства больных моноцитарным и гранулоцитарным эрлихиозом было повышение активности печёночных трансфераз в сыворотке крови (АЛТ - в 3-4 раза, ACT - в 1,5-2,5 раза). В гемограмме отмечали лейкопению, нейтропению (не более 2,0х109/л), выраженный сдвиг формулы влево. У 71% больных зарегистрирована умеренная тромбоцитопення, СОЭ чаще была увеличена (в среднем до 23 мм/ч). У 40% больных наблюдали изменения в моче, которые характеризовались протеинурией (0,033-0,33 г/л) к умеренной лейкоцитурией (до 30-40 в поле зрения).
У больных моноцитарным эрлихиозом из Пермского края (1999-2000 гг.) отмечали практически такую же симптоматику, за исключением катаральные явлений у 1/4 больных, увеличенных до 1,5 см подчелюстных лимфатических узлов и развития у ряда больных менингита. У некоторых из них выявляли поражение лицевого нерва по центральному типу. В отличие от больных гранулоцитарным анаплазмозом, у больных моноцитарным эрлихиозом не было сыпи. У 42% отмечали инъекцию сосудов склер и конъюнктив. Возможны гепатомегалия, субиктеричность склер и потемнение мочи с повышением уровня билирубина и активности аминотрансфераз. У части пациентов констатировали двухволновое течение болезни: вторая волна имела более тяжёлое течение, что проявлялось высокой и длительной лихорадкой, выраженной интоксикацией: у некоторых больных в это время развился серозный менингит. Также отмечено повышение уровня креатинина, но клинических проявлений почечной недостаточности не было. У половины больных зарегистрированы тромбоцитопения, повышение СОЭ (16-46 мм/ч): лейкоцитопения (2,9-4,0х109/л).
Клинические симптомы исчезают на 3-5-й день после начала антибиотикотерапии. У реконвалесцентов сохраняется астения в течение 4-6 нед после выписки. При тяжёлом течении моноцитарного и гранулоцитарного эрлихиоза и отсутствии этиотропной терапии наиболее часто отмечали нарушение функции почек. вплоть до почечной недостаточности (9%), развитие ДВС-синдрома с желудочно-кишечным, лёгочным или множественным кровотечением. У 10% больных гранулоцитарным анаплазмозом наблюдали развитие лёгочных инфильтратов. У некоторых пациентов в начале болезни возникали судороги, развивалось коматозное состояние.
Диагностика эрлихиозов
Основные признаки, позволяющие поставить диагноз "эрлихиоз", - клинико-лабораторные данные в сочетании с эпидемиологическим анамнезом: пребывание больного в местности, эндемичной по эрлихиозу, нападение клеща.
Исследование мазков крови, окрашенных по Романовскому-Гимзе, даёт положительные находки (вакуоли в цитоплазме нейтрофилов или моноцитов, содержащие скопления эрлихий) редко, и только в острой фазе болезни.
Серологическая диагностика эрлихиозов проводится при помощи РНИФ, ИФА, реже иммуноблоттинга. Сероконверсия происходит в течение первой недели заболевания, а антитела, определяемые у переболевших, могут сохраняться на протяжении 2 лет. Минимальный диагностический титр составляет 1:64-1:80 при исследовании одного образца сыворотки, взятой в лихорадочный период или в период ранней реконвалесценции, а также в срок, не превышающий одного года после начала болезни. Максимальные титры антител при моноцитарном эрлихиозе на 3-10-й неделе болезни составляли 1:640-1:1280. При неубедительных результатах серологического исследования перспективно применение ПЦР.
Дифференциальная диагностика эрлихиозов
Поскольку отсутствуют патогномоничные симптомы эрлихиоза и возможно течение заболевания в виде микст-инфекции, дифференциальная диагностика затруднена. Предположить клинический диагноз, даже учитывая изменения картины крови, довольно сложно. Информация о нападении клеща за 1-3 нед до болезни даёт основание заподозрить системный клещевой боррелиоз (лайм-боррелиоз), а в эндемичных районах - другие клещевые лихорадки (Колорадо, пятнистая лихорадка Скалистых гор). Дифференциальную диагностику проводят также с инфекционным мононуклеозом, сыпным и брюшным тифом, лептоспирозом. Часто возникающая микст-инфекция (эрлихиозы с классической формой клещевого боррелиоза и клещевым энцефалитом) накладывает отпечаток на картину болезни и зачастую не имеет чётких дифференциальных признаков, необходимых для клинической диагностики, однако при гранулоцитарном анаплазмозе опорными симптомами могут служить острый безжелтушный гепатит, а также выраженная лейкопения, лимфопения и увеличение числа палочкоядерных элементов в начале болезни.
Показания к консультации других специалистов
Угрожающие жизни осложнения (выраженная почечная недостаточность, массивные кровотечения и др.) требуют консультации реаниматолога с последующим лечением больного в отделении интенсивной терапии.
Лечение эрлихиозов
Эрлихии чувствительны к препаратам тетрациклинового ряда (тетрациклин, доксициклин), в меньшей степени - к хлорамфениколу.
Наиболее эффективны тетрациклин (0.3-0,4 г четыре раза в сутки в течекзк 5-10 дней) или доксициклин (по 0,1 г два раза в первые сутки, затем однократн: Можно использовать левомицетин. Лечение эрлихиозов необходимо сочетать с патогенетическими и симптоматическими средствами (дезинтоксикация, борьба с осложнениями и пр.).

