
- •Тема: « Общие вопросы анатомии и физиологии сердечно-сосудистой системы. Анатомия и физиология сердца».
- •9. Внешние проявления деятельности сердца и показатели сердечной
- •Раздел 10. Процесс защиты организма от воздействия внешней и внутренней среды
- •Органы чувств (сенсорные системы) лекция № 1
- •1) Периферического воспринимающего прибора, содержащего рецепторы;
- •2) Проводящих путей и центров мозга;
- •3) Высших корковых центров головного мозга, куда проецируется импульсация.
Органы чувств (сенсорные системы) лекция № 1
Тема: « Общие вопросы анатомии и физиологии сенсорных систем. Соматическая и вкусовая, обонятельная, ноцицептивная сенсорные системы».
План:
1. Понятие об анализаторах и общие свойства рецепторов.
2. Кожа и наружный покров тела.
3. Вкусовая сенсорная система.
4. Обонятельная сенсорная система.
5. Ноцицептивная сенсорная система.
Анализатор (греч. analysis - разложение, расчленение) - термин, введенный И.П.Павловым в 1909 году для обозначения совокупности образований, деятельность которых обеспечивает разложение и анализ в нервной системе раздражителей, воздействующих на организм. Каждый анализатор состоит из трех частей:
1) Периферического воспринимающего прибора, содержащего рецепторы;
2) Проводящих путей и центров мозга;
3) Высших корковых центров головного мозга, куда проецируется импульсация.
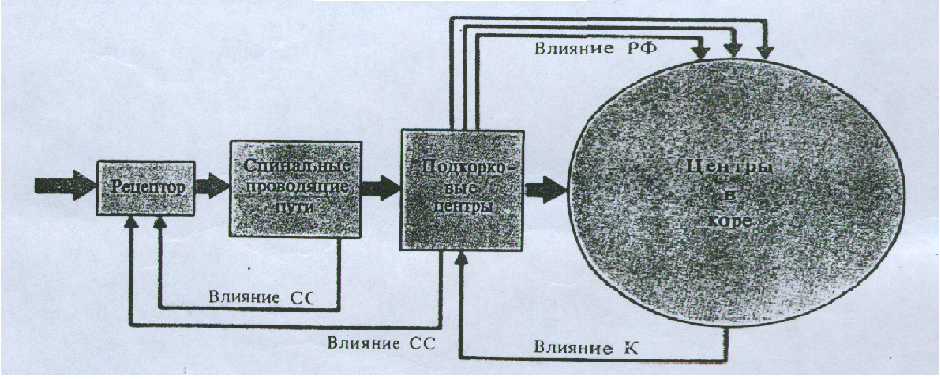
В научной литературе анализаторы называют сенсорными системами (лат. sensus - чувство, ощущение). С помощью анализаторов осуществляется познание окружающей нас действительности, а информация, передаваемая в ЦНС от рецепторов внутренних органов, служит основой процессов саморегуляции. При воздействии того или иного фактора среды (света, звука и т.д.) в рецепторе возникает процесс возбуждения. Это возбуждение передается в промежуточные центры, расположенные в спинном мозге, мозговом стволе и промежуточном мозге, а отсюда в центральную часть анализатора - кору. Элементарный, "низший" анализ воздействия среды происходит уже в рецепторном отделе и промежуточных центрах анализатора. Высший тончайший анализ в неразрывном единстве с синтезом совершается в центральном отделе анализатора - в коре большого мозга.
Деятельность анализаторов отражает внешний материальный мир. Это дает возможность животным приспосабливаться к условиям среды, а человек, познавая законы природы и создавая орудия труда, не только приспосабливается, но и активно изменяет внешнюю среду соответственно своим потребностям. Однако эта аналитико-синтетическая деятельность у животных ограничивается лишь I сигнальной системой, т.е. чувственными впечатлениями от непосредственно воспринятых предметов, явлений и событий внешнего мира. У человека анализ и синтез протекает на более высоком, качественно ином уровне вследствие того, что он обладает II сигнальной системой, т.е. присущей только ему системой обобщенного отражения окружающей действительности в виде понятий, содержание которых фиксируется в словах, математических символах, образах художественных произведений. Человек способен к отвлеченным формам анализа и синтеза, к созданию понятий, к абстрактному мышлению.
Все анализаторы делятся на две группы: внешние и внутренние. К внешним анализаторам относятся: зрительный, слуховой, вкусовой, обонятельный и кожный (тактильный, болевой, температурный). К внутренним анализаторам относятся: двигательный, вестибулярный и интероцептивный. Функция двигательного (проприоцептивного) анализатора свойственна в основном скелетным мышцам. Рецепторы внешних анализаторов называются экстерорецепторами, внутренних анализаторов - интерорецепторами. К интерорецепторам относятся: хеморецепторы, осморецепторы, волюмрецепторы, проприорецепторы, вестибулорецепторы, висцерорецепторы и др. Кроме того, все рецепторы внешних анализаторов делятся на две большие группы: дистантные рецепторы (зрительные - фоторецепторы, слуховые, обонятельные) и контактные рецепторы (тактильные, температурные, вкусовые, болевые).
Рецепторы обладают рядом общих свойств.
1) Все они имеют очень высокую возбудимость. Порог раздражения рецепторов, т.е. количество энергии, которое необходимо для возникновения возбуждения, чрезвычайно низок.
2) С увеличением силы раздражения возрастает интенсивность ощущения (закон Э.Вебера - Г.Фехнера).
3) Почти все рецепторы обладают свойством адаптации, т.е. приспособления к силе действующего раздражителя (например, к шуму, запаху, давлению). Свойства адаптации нет у вестибуло- и проприорецепторов.
4) Энергия внешнего раздражения в рецепторах трансформируется в нервные импульсы.
В этом заключается основная функция рецепторов: кодировать любой вид энергии (химическую, световую, механическую и др.) в нервные импульсы. По афферентным путям импульсы проводятся к соответствующим чувствительным зонам коры, где формируются специфические ощущения. Таким образом, энергия внешнего раздражения после многократного ее преобразования, высшего анализа и синтеза переходит в ощущение и сознание. После этого происходит выбор или разработка программы ответной реакции организма.
Кожа (cutis), или наружный покров тела, - важный и многосторонний в функциональном отношении орган.
Кожа является не только оболочкой, отграничивающей внутренние органы от внешней среды, но и обширным рецепторным полем, воспринимающим все изменения факторов внешней и внутренней среды. Это позволяет отнести кожу к органам чувств, т.е. к периферическому рецепторному отделу кожного анализатора.
Непосредственно соприкасаясь с внешней средой, кожа выполняет следующие функции:
1) защищает тело от внешних воздействий, в том числе механических;
2) участвует в терморегуляции организма;
3) выделяет наружу пот, кожное сало (выделительная функция);
4) содержит энергетические запасы (подкожный жир);
5) синтезирует витамин D для профилактики рахита;
6) является неотъемлемым и активным компонентом иммунной системы;
7) участвует в водном, минеральном и других видах обмена;
8) является депо крови (около 1 л);
9) воспринимает многочисленные раздражения внешней среды;
10) отражает эмоциональное состояние человека и в определенной степени влияет на социальные и сексуальные взаимоотношения людей.
Рис. 294. Кожа (вертикальный разрез):
1 — стержень волоса;
2 — потовая пора;
3 — выводной проток потовой железы;
4 — мышцы, поднимающие волосы;
5 — сальная железа;
6 — корень волоса;
7 — луковица волоса;
8 — сосочек волоса;
9 — сумка волоса (фолликул);
10 — потовая железа
Площадь кожного покрова взрослого человека составляет 1.5-2 м2. Толщина кожи в различных частях тела варьирует от 0.5 до 5 мм. Масса кожи доходит до 3 кг. В коже различают 3 слоя:
1) эпидермис (надкожницу), который развивается из эктодермы;
2) дерму (собственно кожу);
3) гиподерму (подкожную основу - жировую клетчатку), развивающиеся оба из мезодермы.
Некоторые анатомы гиподерму в виде отдельного третьего слоя не выделяют.
Эпидермис - это поверхностный слой кожи. Он представлен многослойным плоским ороговевающим эпителием, толщиной от 0.03 до 1.5 мм. Наиболее толстый эпидермис на ладонях и подошвах. Эпидермис состоит из множества рядов клеток (эпидермоцитов), которые по морфофункциональному признаку подразделяются на 5 слоев: базальный, шиповатый, зернистый, блестящий и роговой. Назальный слой состоит из одного ряда клеток цилиндрической формы, лежащих на базальной мембране. Шиповатый слой построен из 3-8 рядов клеток неправильной многоугольной формы, прочно соединенных между собой шипами, или акантами, состоящими из тонофибрилл. Клетки базального слоя и прилегающего к нему глубокого отдела шиповатого слоя способны размножаться путем митотического деления, поэтому они объединяются под названием росткового (мальпигиева) слоя. Здесь же находятся пигментные клетки - меланоциты, способные синтезировать пигмент меланин. Зернистый слой состоит из 1-5 слоев уплощенных клеток, содержащих зернышки кератогиалина - специального белка, способного превращаться в роговое вещество кератин. Блестящий слой построен из 2-4 рядов плоских базъядерных клеток. Цитоплазма клеток этого слоя диффузно пропитана белковым веществом - элеидином (образовавшимся из кератогиалина), который в последующем превращается в кератин. Роговой слой - самый поверхностный и состоит из ороговевших клеток (чешуек), тесно соединенных между собой. Периодически происходит слущивание части роговых чешуек и одновременно образование новых чешуек. Роговой слой эпидермиса полностью обновляется в течение 7-11 дней. Установлено, что человек к 70-летнему возрасту теряет около 18 кг отживших
эпидермальных клеток.
Дерма (собственно кожа) - глубокая часть кожи, состоящая из соединительной ткани. Она делится на 2 слоя: сосочковый и сетчатый. Сосочковый слой прилежит к эпидермису и состоит из рыхлой волокнистой соединительной ткани, выполняющей трофическую функцию. Этот слой образует многочисленные выступы - сосочки, вдающиеся в эпидермис, и определяет индивидуальный рисунок кожи: гребешки и бороздки на поверхности эпидермиса (особенно на ладони и подошве). Указанный рисунок на дистальных фалангах пальцев рук неповторим и широко используется в криминалистике и судебной медицине для установления личности (дактилоскопия - греч. daktylos -палец, skopeo - смотрю, наблюдаю). В сосочках содержатся петли кровеносных и лимфатических капилляров, концевые нервные аппараты. В сосочковом слое располагаются пучки гладких мышечных клеток, связанные с луковицами волос (мышцы, поднимающие волосы), а в некоторых местах такие пучки лежат самостоятельно: на коже лица, шеи, тыла кистей, стопы. Сокращение этих гладкомышечных клеток вызывает появление "гусиной кожи". При этом уменьшается приток крови к коже и понижается теплоотдача организма.
Сетчатый слой занимает основную часть дермы и состоит из плотной неоформленной соединительной ткани. Компактные и толстые пучки коллагеновых и эластических волокон этого слоя обеспечивают плотность, прочность и эластичность кожного покрова. В этом слое в основном расположены потовые, сальные железы и корни волос; в нем также имеются пучки гладких мышц. Сетчатый слой плавно, без резкой границы переходит в подкожную основу.
Гиподерма (подкожная основа) - самая глубокая часть кожи. Она состоит из переплетающихся пучков соединительной ткани, в петлях которой содержатся жировые скопления (отложения). Толщина жировых отложений в коже человека неодинакова и зависит от типа конституции и упитанности. Этот слой смягчает действия на кожу механических факторов, обеспечивает ее подвижность и является хорошим термоизолятором и обширным жировым депо организма.
На границе между дермой и гиподермой расположены глубокая (дермальная) артериальная сеть, образующая у основания сосочков поверхностную (подсосочковую) артериальную сеть, и венозные сплетения, анастомозирующие между собой и с венозными сплетениями сосочкового слоя (депо крови около 1 л, участие в терморегуляции). Эпидермис лишен кровеносных сосудов, поэтому питание его осуществляется капиллярами сосочков дермы.
К производным кожи человека относятся: потовые, сальные, молочные железы, волосы и ногти. Молочная железа функционально тесно связана с деторождением и рассматривается обычно вместе с половыми органами.
1) Потовые железы - простые трубчатые железы, залегают в сетчатом слое дермы на границе с гиподермой и имеют форму клубочков. Их выводные протоки проходят через все слои кожи и открываются на поверхности отверстиями - потовыми порами. Потовые железы в коже распределены неравномерно. Их много в подмышечной, паховой областях, в коже ладоней и подошв. Общее количество потовых желез в организме человека составляет в пределах 2-3.5 млн. За сутки при температуре окружающего воздуха 18-20°С 'выделяется в среднем 500 мл пота. Пот состоит из воды (98%) и плотного остатка (2%), который содержит органические и неорганические вещества. Образующийся пот стерилен, однако он быстро разлагается бактериями, что вызывает испарение пахучих веществ: метанола, ацетона и др. Всего с поверхности кожи выделяется более 250 химических веществ, которые и составляют индивидуальный запах пота человека. Неприятный запах пота наблюдается при кожных болезнях (инфицированной экземе, опоясывающем герпесе, педикулезе и т.д.) и у некоторых психических больных.
2) Сальные железы - простые альвеолярные железы с разветвленными концевыми отделами. Располагаются неглубоко, у границы сосочкового и сетчатого слоев дермы. Их протоки открываются обычно в волосяной мешочек, а там, где волос нет - непосредственно на поверхность кожи. На подошвах и ладонях сальные железы отсутствуют.
За сутки сальные железы выделяют около 20 г кожного сала. Кожное сало содержит жирные кислоты, холестерин, глицерин и т.д. Оно служит смазкой для волос, эпидермиса, предохраняет кожу от воды, микроорганизмов, смягчает и придает ей эластичность. Смешиваясь с потом, сало на поверхности кожи образует тонкую пленку водно-жировой эмульсии ("кислую мантию кожи"), играющую большую роль в поддержании нормального физиологического состояния кожного покрова.
3) Волосы являются производными эпидермиса и имеются почти на всей поверхности кожи. Различают 3 вида волос: длинные (волосы головы, бороды, усов, подмышки, лобка), щетинистые (волосы бровей, ресниц, ноздрей, наружного слухового прохода) и пушковые, покрывающие остальные участки кожи (туловище, конечности). Волосы у человека выполняют в основном чувствительную функцию и играют ограниченную защитную и изолирующую роль. Волосы имеют стержень, выступающий над поверхностью кожи, и корень. Корень заканчивается расширением - волосяной луковицей, которая является ростковой частью волоса. Корень волоса располагается в дерме в соединительнотканной сумке - волосяном фолликуле. В сумку волоса открывается сальная железа и вплетается мышца - подниматель волоса. При сокращении мышцы волос выпрямляется, сальная железа сдавливается и выделяет свой секрет (кожное сало).
Продолжительность жизни волоса составляет от 3-4 месяцев (в подмышках, на бровях, ресницах) до 4-10 лет (на голове). Обычный прирост волоса за день - до 0.5 мм. В норме небольшое количество волос (около 50-100 за день) выпадает постоянно и незаметно. Количество волос у разных людей широко варьирует. В среднем на 1 см2 на темени насчитывается до 170-200 волос, на всей же голове - от 80 до 140 тысяч, на всем остальном теле - около 20 тысяч волос. Цвет волос зависит от наличия в них различных пигментов. При появлении в толще волос пузырьков воздуха и исчезновении пигмента волосы седеют.
4) Ногти представляют собой плотные роговые, слегка изогнутые пластинки, расположенные на концах пальцев с тыльной стороны. Ногти защищают очень чувствительные концы пальцев и помогают захватывать мелкие предметы. У ногтя различают корень, располагающийся в ногтевой щели, тело и свободный край, выступающий за пределы ногтевого ложа. Кожные складки, ограничивающие ноготь со стороны его корня и с боков, получили название валика ногтя.
Рост ногтя происходит за счет росткового слоя ногтевого ложа. В этом месте клетки эпителия размножаются и ороговевают. Скорость роста ногтя составляет в среднем 0.1 мм в сутки. Полная регенерация ногтя занимает около 170 дней. Рост ногтей на пальцах ног идет значительно медленнее, чем на пальцах рук.
Кожа содержит большое количество рецепторов, воспринимающих различные раздражения. Она представляет собой как бы мощный живой воспринимающий экран, обращенный во внешний мир. Кожные рецепторы имеют различную форму и строение и расположены в коже на различной глубине. Так, например, болевые рецепторы (их на всей поверхности кожи от 2 до 4 млн.) представлены свободными нервными окончаниями, находящимися в глубоких слоях эпидермиса и в сосочковом слое дермы.
Температурные рецепторы: тепловые - луковицеобразные тельца А.Руффини (их около 30 000) (Гольжди-Маццони) и холодовые - колбы В.Краузе (их около 250 000) лежат в глубоких слоях дермы и в подкожном слое (эпидермисе). Кожа конечностей (рук, ног), особенно открытые места, менее чувствительна, чем кожа туловища (закрытые места).
К тактильным рецепторам - рецепторам прикосновения и осязания (их на всей коже около 5 млн.) относятся осязательные тельца Г.Мейсснера, расположенные в сосочках дермы, состоят из ветвящегося афферентного волокна, окруженного поперечно ориентированными осязательными клетками.Также к этой группе относят рецепторы волосяного фолликула. Эти рецепторы и волосяных фолликулов реагируют на движение кожи и волос. Частота их импульсации растет со скоростью движения. Их можно назвать рецепторами скорости.
При долговременном воздействии механического стимула (например- давление веса тела на подошву ног) рецептор посылает непрерывный поток импульсов. К таким рецепторам относятся - диски Ф.Меркеля, имеющиеся в большом количестве на кончиках пальцев и коже губ. Они состоят из группы светлых клеток, вокруг ветвления осевого цилиндра нервного волокна. Реагируют на силу или давление, т.е. служат рецепторами интенсивности, продолжают реагировать, пока сохраняется деформация. Они также сигнализируют о ее продолжительности.
К рецепторам давления относятся пластинчатые тельца - тельца А.Фатера - Ф.Пачини, которые сосредоточены в глубоких слоях кожи, сухожилиях, связках, брюшине, брыжейке кишечника. Состоят из концентрических соединительнотканных пластинок, окружающих осевой цилиндр. Работают как детектор ускорения. Это связано с черезвычайно быстрой адаптацией, которая объясняется слоистой породой, окружающее нервное окончание структуры. Их называют рецепторами ускорения или вибрации.
1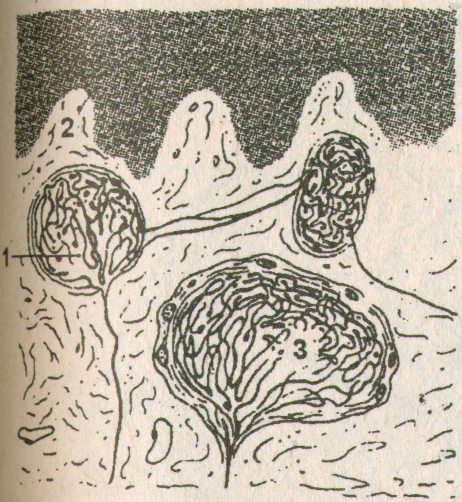 .
– колбовидные тельца Краузе. Состоят
из разветвлений
.
– колбовидные тельца Краузе. Состоят
из разветвлений
Чувствительного нервного волокна, внутренней глиальной колбы и наружной соединительнотканной капсулы.
2. – сосочки.
3. - генитальные тельца (образования похожие на колбы Краузе, располагающиеся в половых органах)
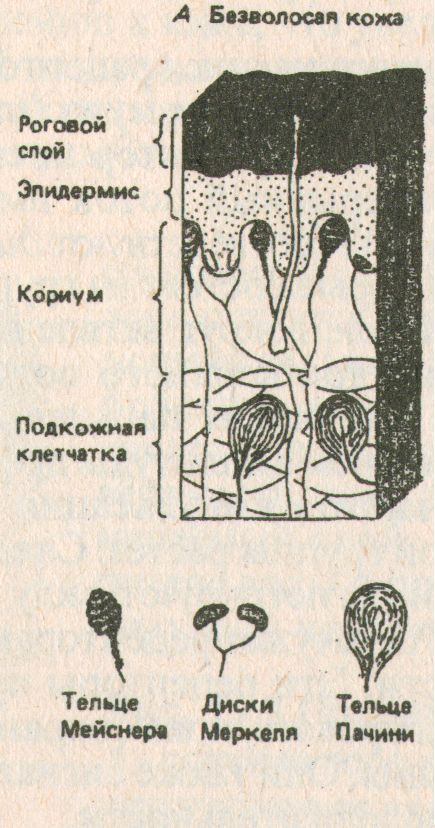
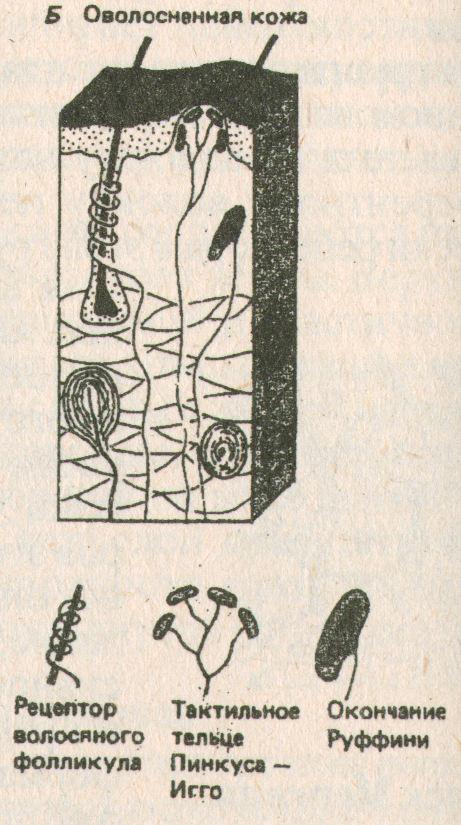
Кожные механорецепторы. Показаны положение и строение разных их типов в лишенной волос (А) и оволосненной (Б) схемах.
Таким образом, тактильные механорецепторы делятся на три группы:
- медленно адаптирующиеся рецепторы (диски Меркеля)
- быстро адаптирующиеся рецепторы (тельца Мейснера)
- очень быстро адаптирующиеся рецепторы (тельца Пачини).
Различные рецепторы распределены в разных участках кожи неодинаково.
Кожный анализатор - анализатор, обеспечивающий кодирование различных раздражителей (тактильных, болевых, температурных и др.), воздействующих на кожные покровы тела, и формирующий соответствующие ощущения. Проводящие пути кожного анализатора включают 3 нейрона: спинномозговых узлов, задних рогов спинного мозга и специфических ядер таламуса. Четвертый нейрон в задней центральной извилине теменной доли коры является высшим корковым центром кожного анализатора (третьим отделом анализатора, первый отдел - рецепторная часть, второй - проводящие пути).
Патологию кожи изучает специальная наука о болезнях кожи - дерматология.
Воспалительное поражение кожи в результате непосредственного воздействия на нее внешних факторов называется дерматитом. Гнойничковое заболевание кожи, вызываемое стафилококками и стрептококками, - пиодермия. Гнойничок, пронизанный волосом и окруженный зоной легкой гиперемии, называется остиофолликулитом. Гидраденит - это гнойное воспаление потовых желез в области подмышечной впадины.
Поражение кожи, проявляющееся в аллергической реакции на введение в организм веществ, обладающих сенсибилизирующим действием, называется токсидермией. Заболевание, характеризующееся сильным приступообразным зудом, расчесами, своеобразным утолщением и пигментацией кожи пораженных мест - это нейродермит. Воспалительное заболевание кожи нейроаллергического генеза, характеризующееся полиморфизмом высыпаний, длительным течением и склонностью к рецидивам, называется экземой. Паразитарное заболевание, вызываемое специальным клещом и передаваемое от человека к человеку при прямом контакте через белье и другие предметы, - это чесотка. Хроническое рецидивирующее заболевание кожи с мономорфными папулезными (узелковыми) высыпаниями называется псориазом (чешуйчатым лишаем). Наблюдается у 2-5% населения Земли в любом возрасте. Этиология и патогенез псориаза не выяснены. Для псориатических высыпаний (папул, бляшек) характерна триада симптомов (феноменов): стеаринового пятна, терминальной пленки и кровяной росы.
ОРГАНЫ ВКУСА И ОБОНЯНИЯ
Ощущения от вкуса и запаха связаны с действием химических веществ на специальные чувствительные клетки органов вкуса и обоняния. Восприятие вкуса и различных запахов играет важную роль в жизни человека. Вкус и запахи дают ценную информацию о качестве пищи, окружающей среде, влияют на эмоциональное состояние человека и на его поведение.
Орган вкуса
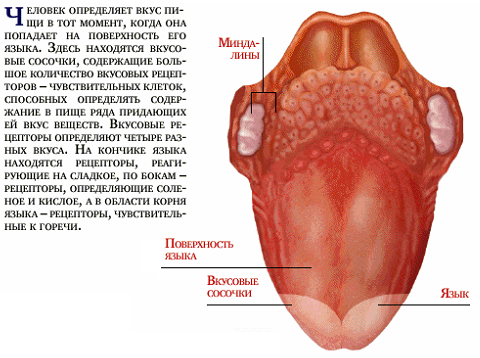
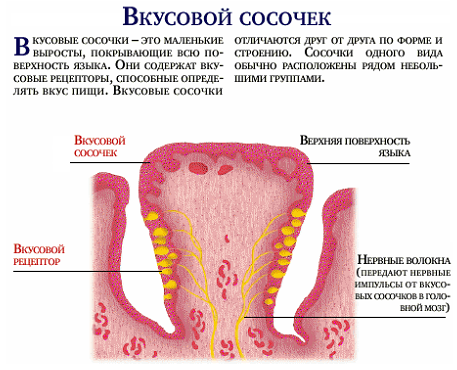
Орган вкуса у человека представлен множеством (около 2000) вкусовых почек, расположенных в многослойном эпителии слизистой оболочки языка, мягкого нёба, зева, глотки, надгортанника. Особенно много вкусовых почек в эпителии нитевидных, грибовидных, листовидных, желобовидных сосочков. Вкусовые почки имеют эллипсоидную форму, состоят из плотно прилежащих друг к другу рецепторных (вкусовых) и опорных клеток. На вершине каждой вкусовой почки имеется вкусовое отверстие (вкусовая пора), которая ведет в маленькую вкусовую ямку, образованную верхушками вкусовых клеток.
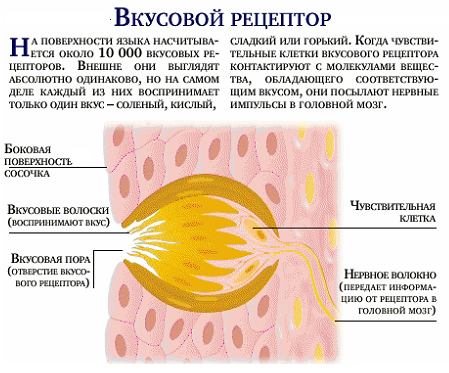
На поверхности каждой вкусовой клетки, обращенной в сторону вкусовой ямки, имеются микроворсинки. Вкусовые чувствительные клетки воспринимают сладкое, горькое, соленое, кислое или комбинации из этих четырех видов вкусовых раздражителей. Для воздействия на вкусовые клетки эти вещества должны быть растворены в жидкости. Растворителем в полости рта является слюна. Растворенное вещество проникает во вкусовую почку через отверстие на ее вершине — вкусовую пору, возбуждая вкусовые клетки. Это возбуждение передается прилежащим нервным окончаниям, в которых возникает нервный импульс. По нервным волокнам, которые заходят во вкусовую почку, нервный импульс поступает в мозг. Нервный импульс от передних 2/3 языка передается по нервным волокнам язычного нерва, а затем барабанной струны лицевого нерва. От желобовидных сосочков, мягкого нёба и нёбных дужек он проходит по волокнам языкоглоточного нерва, от надгортанника — по блуждающему нерву. Тела первых нейронов вкусового проводящего пути залегают в соответствующих узлах VII, IX, X пар черепных нервов. Аксоны этих клеток направляются в составе указанных нервов в ядро одиночного пути, расположенное в продолговатом мозге, где заканчиваются синапсами на телах его нейронов. Центральные отростки этих нервных клеток направляются в таламус. Аксоны нейронов таламуса идут к корковому концу вкусового анализатора, расположенному в коре парагиппокампальной извилины, крючка и гиппокампа (аммонова рога).
Орган обоняния
Орган обоняния находится в обонятельной области слизистой оболочки полости носа. Это верхняя носовая раковина и лежащая на этом же уровне зона носовой перегородки, где слизистая оболочка покрыта обонятельным эпителием.
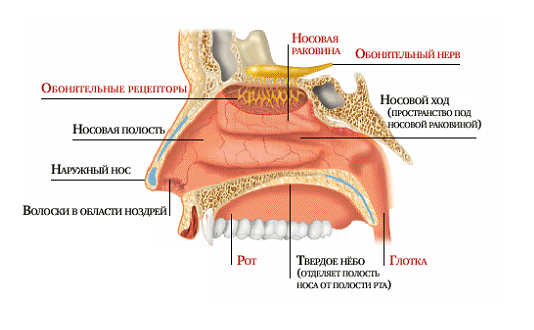
Обонятельные рецепторы клетки имеют длинные центральные и короткие периферические отростки. Число обонятельных клеток у человека около 40 млн. Периферический отросток-дендрит заканчивается утолщением — дендрической луковицей (обонятельной булавой), на вершине которой располагается по 10—12 подвижных обонятельных ресничек, вступающих в контакт с пахучими веществами. Молекулы пахучих веществ, предварительно растворяясь в секрете слизистых желез, взаимодействуют с рецепторными белками ресничек, что вызывает нервный импульс.
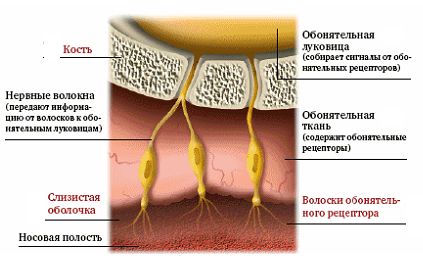
Для возбуждения одной обонятельной (чувствительной) клетки достаточно одной молекулы пахучего вещества. Центральные отростки-аксоны обонятельных клеток проходят между поддерживающими клетками и собираются в обонятельные нити, которые в количестве 20—40 проникают в полость черепа через решетчатую пластинку решетчатой кости и направляются к обонятельной луковице. В обонятельной луковице располагаются следующие (вторые) нейроны обонятельного проводящего пути. Аксоны этих клеток образуют обонятельный тракт, волокна которого далее проходят через переднее продырявленное вещество, обонятельный треугольник, затем они проделывают сложный путь в составе свода, а также вокруг мозолистого тела и достигают сосцевидных тел и коркового конца обонятельного анализатора, расположенного в крючке и парагиппокампальной извилине. Обонятельные импульсы направляются также в гипоталамус, гиппокамп, миндалевидное тело, входящие в состав лимбической системы, участвующей в формировании эмоциональных реакции.
Ноцицептивная сенсорная система.
Чувство боли воспринимается специальными свободными нервными окончаниями. Число болевых рецепторов в коже человека очень велико, примерно 100—200 на 1 см2 кожной поверхности. Общее число таких рецепторов достигает 2—4 млн. Место восприятия боли человек определяет довольно точно.
Чувство боли нервные окончания воспринимают не только в коже, но и в слизистых и серозных оболочках, во внутренних органах. Нередко чувство боли ощущается не только в поврежденном органе, но и в других частях тела, например в определенных участках кожи. Такие боли называют отраженными, иррадиирующими. Например, при спазме венечных (коронарных) артерий сердца (ишемической болезни сердца) боли определяются не только в сердце (за грудиной), но и в области левой лопатки, в руке.
Болевые ощущения имеют большое значение, так как они возникают при повреждениях тканей органов, как сигналы об опасности, включающие защитно-оборонительные механизмы (повышение тонуса мышц, учащение сердцебиения, дыхания). Усиливается выделение гормонов, участвующих в мобилизации защитных сил организма (гормонов надпочечных желез — адреналина, кортикостероидов).
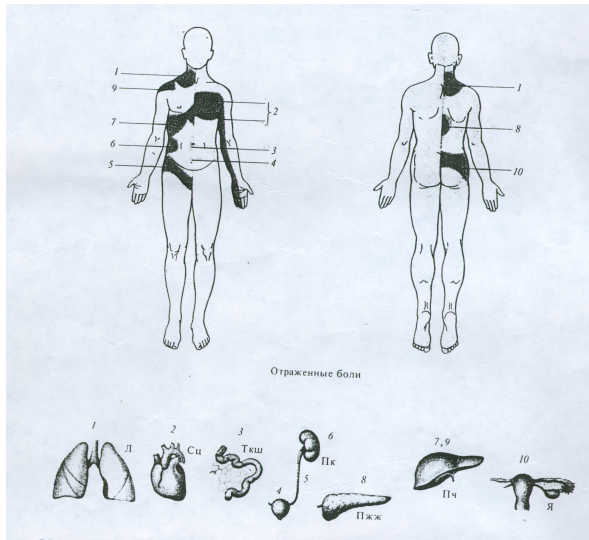

Нервные импульсы, возникшие в рецепторах кожи, поступают не только в спинной мозг, в его чувствительные и двигательные центры, которые участвуют в образовании автоматических, подсознательных, защитных, оборонительных рефлексов на уровне сегментов спинного мозга. Имеется в виду отдергивание, например, руки при ожоге или уколе. Здесь болевой или температурный импульсы передаются на чувствительные ядра задних рогов спинного мозга, из него — в двигательные ядра передних рогов. Со* ответствующие двигательные импульсы по аксонам двигательных нейронов передних рогов поступают к мышцам. Одновременно чувствительные импульсы от кожных рецепторов через чувствительные ядра задних рогов спинного мозга или черепных нервов по проводящим путям через таламус направляются к корковому концу анализатора общей чувствительности, к нейронам постцентральной извилины. В коре полушарий большого мозга, в постцентральной извилине, происходит высший анализ, сознательное восприятие всех тех чувств (тактильных, температурных болевых), которые воспринимаются соответствующими кожными рецепторами. Для осознанных действий в ответ на поступившие в постцентральную извилину нервные импульсы из этой извилины по ассоциативным волокнам передаются в эффекторные (двигательные, секреторные) центры коры большого мозга (в предцентральную извилину) или в другие, подкорковые центры.
ЛЕКЦИЯ № 2
Тема: « Сенсорные системы организма. Виды анализаторов. Зрительная и слуховая сенсорные системы».
План:
1. Понятие об анализаторах.
2. Строение глаза..
3. Физиология зрения, аномалии зрения..
4. Патология органа зрения.
5. Строение преддверно-улиткового органа.
6. Функция слухового и вестибулярного анализатора.
Орган зрения - глаз (лат. oculus, греч. ophthalmos) - важнейший из органов чувств. Он является периферической рецепторной частью зрительного анализатора, обеспечивающего восприятие и анализ светового излучения окружающей среды и формирующего зрительные ощущения и образы. Воспринимает более 90% информации внешнего мира. Глаз тесно связан с головным мозгом, из которого он развивается.
Глаз располагается в глазнице и состоит из глазного яблока и вспомогательного аппарата.
Для лучшего запоминания рассмотрим вначале схему строения глаза на рис.1.
ГЛАЗ.
ГЛАЗНОЕ ЯБЛОКО.
• Внутреннее ядро
1. Хрусталик
2. Стекловидное тело
3. Водянистая влага
передней и задней камер
• Окружающие его 3 оболочки
1. Наружная - фиброзная
2. Средняя - сосудистая
3. Внутренняя – сетчатка
ВСПОМОГАТЕЛЬНЫЙ АППАРАТ
- Защитные приспособления
- Слезный аппарат
- Двигательный аппарат
Глазное яблоко имеет округлую форму (форму шара) с несколько выступающим передним отделом. В нем выделяют два полюса: передний и задний. Передний полюс соответствует наиболее выступающей точке роговицы, задний полюс находится латеральнее места выхода из глазного яблока зрительного нерва. Линия, соединяющая эти точки, называется наружной осью глаза. Она равна примерно 24 мм. Расстояние от задней поверхности роговицы до сетчатки называется внутренней осью глазного яблока. Оно составляет около 22 мм. При наличии более длинной или более короткой внутренней оси возникают аномалии рефракции, на которых мы остановимся несколько позже.
Масса глазного яблока 7-8 г. Глазное яблоко состоит из трех оболочек и ядра (внутреннего ядра).
Рис. 1. Схема строения глазного яблока. (Вертикальный разрез)
1 – роговица;
2 – передняя камера;
3 – радужная оболочка;
4 – задняя камера;
5 – хрусталик;
6 — ресничная мышца;
7 — конъюнктива;
8 — ресничное тело;
9 — латеральная прямая мышца глазного яблока;
10 — медиальная прямая мышца глазного яблока;
11 — собственно сосудистая оболочка;
12 — стекловидное тело;
13 — склера;
14 — сетчатка;
15 — диск зрительного нерва;
16 — зрительный нерв
1) Наружная - фиброзная оболочка самая плотная, выполняет защитную и светопроводящую функцию. Передняя меньшая ее часть прозрачная и называется роговицей. Она имеет вид часового стекла, выпуклого спереди и вогнутого сзади. Диаметр роговицы 12 мм, толщина - около 1 мм. Периферический край (лимб) роговицы как бы вставлен в передний отдел склеры, в которую переходит роговица. Роговица богата нервными окончаниями, но не содержит сосудов. Активно участвует в преломлении световых лучей. Сила ее преломления 40 диоптрий и намного превышает преломляющую способность хрусталика (в среднем 18 диоптрий). Задняя большая часть фиброзной оболочки имеет белесоватый цвет, непрозрачная и называется склерой. В ней возле лимба имеется узкий круговой канал, заполненный венозной кровью - венозный синус склеры (шлеммов канал), обеспечивающий отток водянистой влаги из передней камеры глаза. На склере прикрепляются глазодвигательные мышцы.
2) Средняя - сосудистая оболочка глазного яблока содержит большое количество кровеносных сосудов, обеспечивает питание сетчатки глаза и выделение водянистой влаги. Она регулирует интенсивность светового потока и кривизну хрусталика. В сосудистой оболочке выделяют три части: переднюю - радужку, среднюю - ресничное тело, заднюю - собственно сосудистую оболочку. Радужка по форме напоминает диск, в центре которого имеется круглое отверстие -зрачок. Диаметр зрачка непостоянный: зрачок суживается при сильном освещении и расширяется в темноте, выполняя роль диафрагмы глазного яблока (от 1 до 8 мм, средняя величина зрачка - 3 мм). Радужка имеет две мышцы: сфинктер, суживающий зрачок, и дилататор, обусловливающий его расширение. Она содержит много пигментных клеток, определяющих цвет глаз (голубой, зеленовато-серый или коричневый). Кзади от радужки находится ресничное, или цили-арное, тело - круговой валик шириной около 8 мм, в толще которого находится ресничная, или аккомодационная, мышца. Сокращение ресничной мышцы передается через специальную (циннову) связку на хрусталик, и он меняет свою кривизну. Помимо участия в аккомодации глаза, ресничное тело продуцирует водянистую влагу передней и задней камер глаза и регулирует ее обмен. Собственно сосудистая оболочка, или хориоидея, составляет большую часть сосудистой оболочки и выстилает изнутри заднюю часть склеры. Она образована сосудами и соединительной тканью с пигментными клетками.
3) Внутренняя (чувствительная) оболочка глазного яблока - сетчатка (ретина) плотно прилежит к сосудистой оболочке. В сетчатке различают заднюю зрительную часть и меньшую переднюю - "слепую" часть. Зрительная сетчатка состоит из наружной пигментной части и внутренней нервной части. В последней выделяют до 10 слоев нервных клеток. Важнейшими из них являются фоторецепторы сетчатки: палочки - 130 млн. и колбочки - 7 млн., контактирующие с биополярными нейронами, а те в свою очередь - с ганглиозными. Отростки ганглиозных клеток образуют зрительный нерв, место выхода которого называется диском зрительного нерва ("слепое" пятно). Световос-принимающие клетки здесь отсутствуют. Латеральнее диска зрительного нерва расположено желтоватого цвета пятно с небольшим углублением - центральная ямка. Оно соответствует заднему полюсу глаза и является местом наилучшего видения за счет скопления здесь большого количества колбочек; палочки в этом месте отсутствуют. Палочки более чувствительны к свету; они являются аппаратом сумеречного зрения, находятся в основном на периферии сетчатки. Колбочки менее чувствительны к свету (в 500 раз меньше, чем чувствительность палочек); они являются аппаратом дневного и цветового видения.
Внутреннее ядро глаза состоит из прозрачных светопреломляющих сред: стекловидного тела, хрусталика и водянистой влаги, наполняющей глазные камеры. Вместе эти среды составляют оптическую систему, благодаря которой попадающие в глаза лучи света фокусируются на сетчатке: на ней получается четкое изображение предметов (в уменьшенном обратном виде). Водянистая влага передней и задней камер участвует в питании роговицы и поддерживает определенное внутриглазное давление, равное в норме у человека 16-26 мм рт.ст. Передняя камера ограничена спереди роговицей, а сзади -радужкой и хрусталиком, задняя - спереди радужкой, а сзади - хрусталиком, ресничным пояском (цинковой связкой) и ресничным телом. Через отверстие зрачка обе камеры сообщаются между собой. Хрусталик представляет собой прозрачную двояковыпуклую линзу, состоящую из эпителиальных клеток и их производных - хрусталиковых волокон. Расположен между радужкой и стекловидным телом. По силе преломления он является второй средой (после роговицы) оптической системы глаза (18 диоптрий). Состоит из ядра, коры и капсулы. К последней прикрепляется ресничный поясок (циннова связка). При сокращении ресничной мышцы хрусталик увеличивает свою кривизну, при расслаблении - он уплощается. Стекловидное тело представляет собой прозрачное желеобразное вещество, покрытое мембраной. Как и хрусталик, сосудов и нервов оно не содержит. Показатель преломления стекловидного тела, как и влаги камер, составляет примерно 1.3.
К вспомогательному аппарату глаза относятся:
1) защитные приспособления: брови, ресницы, веки;
2) слезный аппарат, включающий слезную железу и слезоотводящие пути (слезные канальцы, слезный мешок и носослезный проток) (рис.4);
3) двигательный аппарат включает 7 мышц: 4 прямые - верхнюю, нижнюю, латеральную и медиальную; 2 косые - верхнюю и нижнюю; мышцу, поднимающую верхнее веко.(рис.2,3) Все они поперечнополосатые, сокращаются произвольно.
Рис.2. Мышцы глаза (вид спереди):
1 — верхняя прямая мышца;
2 — верхняя косая мышца;
3 — латеральная прямая мышца;
4 — роговица;
5 — конъюнктива;
6 — зрачок;
7 — медиальная прямая мышца;
8 — нижняя прямая мышца
Рис.3. Мышцы глаза (вид сверху):
1 — роговица;
2 — глазное яблоко;
3 — сухожилие верхней косой мышцы;
4 — верхняя косая мышца;
5 — медиальная прямая мышца;
6 — зрительный нерв;
7 — верхняя прямая мышца;
8 — латеральная прямая мышца;
9 — мышца, поднимающая верхнее веко;
10 — общее сухожильное кольцо;
11 — височная мышца
Рис. 4. Слезный аппарат и веки (вид спереди):
1 — бровь;
2 — верхнее веко;
3 — ресницы;
4 — слезная железа; Орган слуха
5 — слезный сосочек;
6 — слезная точка;
7 — слезное озеро;
8 — слезный мешок;
9 — нижнее веко;
10 — слезный каналец;
11 — носослезный проток
Глаз, являясь рецепторной частью зрительного анализатора, воспринимает объекты внешнего мира посредством улавливания отражаемого или излучаемого объектами света. У человека световые колебания в диапазоне длин волн 390-760 нм (нанометр -одна миллиардная доля метра - 10'9 м) воспринимаются фоторецепторами глаза. Нервное возбуждение через проводящие (промежуточные) пути зрительного анализатора: биополярные, ганглиозные клетки, ядра таламуса, латеральных коленчатых тел или верхних холмиков четверохолмия поступает в высший корковый отдел - затылочную долю большого мозга, где возникает зрительное ощущение.
Для хорошего зрения необходимо прежде всего четкое изображение (фокусирование) рассматриваемого предмета на сетчатке. Способность глаз к ясному видению разноудаленных предметов называется аккомодацией. Она осуществляется путем изменения кривизны хрусталика и его преломляющей способности. Механизм аккомодации глаза связан с сокращением ресничной мышцы, которая изменяет выпуклость хрусталика. Преломление света в оптической системе глаза называется рефракцией. Клиническую рефракцию характеризует положение главного фокуса по отношению к сетчатке. Если главный фокус совпадает с сетчаткой, такая рефракция называется соразмерной -эмметропией (греч. emmetros - соразмерный и орs - глаз). Если главный фокус не совпадает с сетчаткой, то клиническая рефракция несоразмерная - аметропия. Существует две главные аномалии рефракции, которые связаны, как правило, не с недостаточностью преломляющих сред, а с ненормальной длиной глазного яблока.
Аномалия рефракции, при которой световые лучи вследствие удлинения глазного яблока фокусируются впереди сетчатки, называется близорукостью - миопией (греч.myo - закрывать, смыкать и орs -глаз). Отдаленные предметы при этом видны неотчетливо. Для исправления близорукости необходимо использовать двояковогнутые линзы.
Аномалия рефракции, при которой световые лучи вследствие укорочения глазного яблока фокусируются позади сетчатки, называется дальнозоркостью - гиперметропией (греч. hypermertos - чрезмерный и орs - глаз). Для коррекции дальнозоркости требуются двояковыпуклые линзы. С возрастом эластичность хрусталика уменьшается, он отвердевает и утрачивает способность менять свою кривизну при сокращении ресничной мышцы. Такая старческая дальнозоркость, развивающаяся у людей после 40-45 лет, называется пресбиопией (греч. ргеsbys -старый, орs - глаз, взгляд). Она исправляется с помощью очков с двояковыпуклыми линзами, которые надевают при чтении. Сочетание в одном глазу различных видов рефракций или разных степеней одного вида рефракции называется астигматизмом (греч. а - отрицание, stigma - точка). При астигматизме лучи, вышедшие из одной точки объекта, не собираются вновь в одной точке, и изображение получается расплывчатым. Для исправления астигматизма используют собирательные и рассеивающие цилиндрические линзы.
Под воздействием световой энергии в фоторецепторах сетчатки глаза происходит сложный фотохимический процесс, который способствует трансформации этой энергии в нервные импульсы. В палочках содержится зрительный пигмент родопсин, в колбочках -йодопсин. Под влиянием света родопсин разрушается, в темноте он восстанавливается. Для этого необходим витамин А. При отсутствии или недостатке витамина А образование родопсина нарушается и наступает гемералопия (греч.hemera - день, аlаоs - слепой, орs - глаз), или куриная слепота, т.е. неспособность видеть при слабом свете или в темноте. Йодопсин под влиянием света также разрушается, но медленнее родопсина (примерно в 4 раза). В темноте он также восстанавливается.
Уменьшение чувствительности фоторецепторов глаза к свету называется адаптацией. Адаптация глаз при выходе из темного помещения на яркий свет (световая адаптация) происходит в среднем за 4-5 минут. Полная адаптация глаз при выходе из светлого помещения в более темное (темновая адаптация) осуществляется значительно дольше и происходит в среднем за 40-50 минут. Чувствительность палочек при этом возрастает в 200000-400000 раз. Вот почему рентгенологи, выходя из своего затемненного кабинета на свет, обязательно одевают темные очки. Для изучения хода адаптации имеются специальные приборы - адаптометры.
Восприятие цвета предметов обеспечивается колбочками. В сумерках, когда функционируют только палочки, цвета не различаются. Существует 7 видов колбочек, реагирующих на лучи различной длины и вызывающие ощущение различных цветов. В анализе цвета участвуют не только фоторецепторы, но и ЦНС. Врожденное нарушение цветового зрения называется дальтонизмом. Джон Дальтон (1766-1844), английский химик и физик, первым (1794) описал данный дефект зрения, которым страдал сам. Дальтонизмом страдают примерно 8% мужчин и 0.5% женщин. Люди-дальтоники не могут быть водителями транспорта, так как не различают цветовых дорожных сигналов. Нарушения цветового зрения устанавливают при помощи общедиагностических полихроматических таблиц Е.Б.Рабкина.
Рассматривание предметов обоими глазами называют бинокулярным зрением. Когда мы смотрим на какой-либо предмет обоими глазами, то у нас не получается восприятия двух одинаковых предметов. Это связано с тем, что изображение от всех предметов при бинокулярном зрении падают на соответствующие, или идентичные, участки сетчатки, в результате чего в представлении человека эти два изображения сливаются в одно. Бинокулярное зрение имеет большое значение в определении расстояния до предмета, его формы, рельефности изображения и т.д.
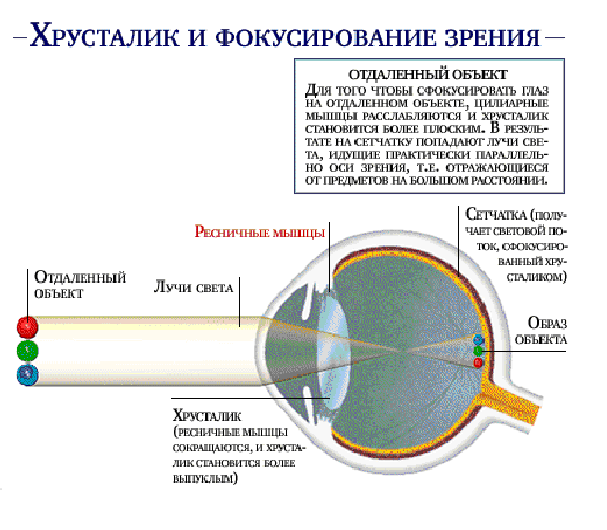
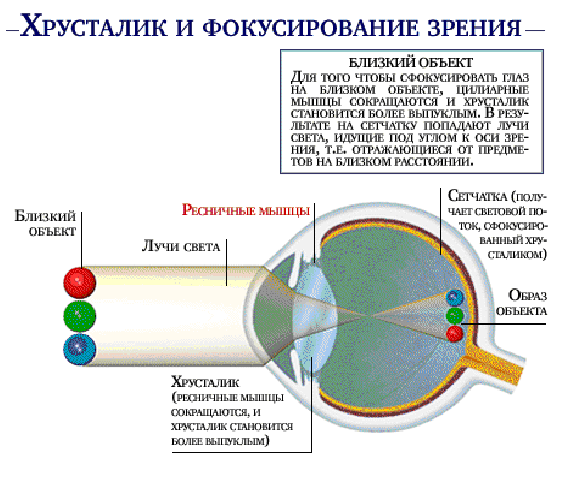
Рис.5,6.
Важным параметром зрительных функций глаза является острота зрения. Под остротой зрения понимают способность глаза воспринимать раздельно точки, расположенные друг от друга на минимальном расстоянии. За нормальную остроту зрения, равную единице (visus = 1), принята обратная величина угла зрения 1 угловой минуты (Г). Если этот угол будет больше (например, 5'), то острота зрения уменьшается (1/5 = 0.2), а если он меньше (например, 0.5'), то острота зрения увеличивается вдвое (visus = 2.0) и т.д.
Для исследования остроты зрения в клинической практике широко применяются таблицы Д.А.Сивцева с буквенными оптотипами (специально подобранными знаками-буквами), а также таблицы, составленные из колец Х.Ландольта.
Раздел медицины, изучающий патологию органа зрения, называется офтальмологией. Наиболее часто встречающимися в клинической практике заболеваниями глаз являются следующие болезни.
1) Блефарит (греч.blepharon - веки) - воспаление краев век. Является одним из наиболее частых и исключительно упорных заболеваний глаз. Оно может продолжаться многие годы в виде простой, чешуйчатой и язвенной формы.
2) Ячмень - острое гнойное воспаление волосяного мешочка или сальной железы у корня ресниц века.
3) Халазион (греч. chalasion - градина) - хроническое пролиферативное воспаление соединительнотканной пластинки (хряща) века вокруг сальной железы.
4) Дакриоцистит (греч. dacrios - слеза) - воспаление слезного мешка. Протекает в острой и хронической форме. Причиной развития хронического дакриоцистита является стеноз носослезного протока, приводящий с застою слезы.
5) Конъюнктивит - воспаление соединительнотканной оболочки век и глазного яблока. Составляет около 1/3 глазных заболеваний среди больных, обращающихся за медицинской помощью.
6) Трахома - тяжелое заразное заболевание глаз, поражающее конъюнктиву, роговицу и ведущее к слепоте. Это социальная болезнь, распространенная в экономически отсталых странах. В настоящее время по оценке Всемирной организации здравоохранения в мире около 500 млн. больных трахомой, из них свыше 80 млн. слепых и частично утративших зрение.
7) Кератит - воспаление роговицы глаза. На его долю падает 25% всей глазной патологии, а последствия кератитов обусловливают до 50% стойкого снижения зрения и слепоты. В мире насчитывается около 40 млн. больных с рубцами (бельмами) роговицы, нуждающихся в кератопластике.
8) Глаукома (греч. glaukos - светло-зеленый) - тяжелое заболевание глаз, сопровождающееся повышением внутриглазного давления и развитием атрофии зрительного нерва. При глаукоме область зрачка иногда отсвечивает серым или зеленовато-голубым цветом. Признаки: временное затуманивание зрения, видение радужных кругов вокруг источника света, приступы резких головных болей, после которых наступает понижение зрения. При отсутствии лечения Глаукома ведет к слепоте.
Возрастные особенности органа зрения
Глазное яблоко у новорожденного относительно большое, его переднее-задний размер равен 17,5 мм, масса — 2,3 г. Зрительная ось глазного яблока проходит латеральнее, чем у взрослого человека. Растет глазное яблоко на первом году жизни ребенка быстрее, чем в последующие годы. К 5 годам масса глазного яблока увеличивается на 70%, а к 20—25 годам — в 3 раза по сравнению с новорожденным.
Роговица у новорожденного относительно толстая, кривизна ее в течение жизни почти не меняется; хрусталик почти круглый, радиусы его передней и задней кривизны примерно равны. Особенно быстро растет хрусталик в течение первого года жизни, в дальнейшем темпы роста его снижаются. Радужка выпуклая кпереди, пигмента в ней мало, диаметр зрачка равен 2,5 мм. По мере увеличения возраста ребенка толщина радужки увеличивается, количество пигмента в ней возрастает к двум годам, диаметр зрачка становится большим. В возрасте 40—50 лет зрачок немного суживается.
Ресничное тело у новорожденного развито слабо. Рост и дифференцировка ресничной мышцы осуществляются довольно быстро. Способность к аккомодации устанавливается к 10 годам. Зрительный нерв у новорожденного тонкий (0,8 мм), короткий, К 20 годам жизни диаметр его возрастает почти вдвое.
Мышцы глазного яблока у новорожденного развиты достаточно хорошо, кроме их сухожильной части. Поэтому движения глаза возможны сразу после рождения, однако координация этих движений наступает со второго месяца жизни ребенка.
Слезная железа у новорожденного имеет небольшие размеры, выводные канальцы железы тонкие. На первом месяце жизни ребенок плачет без слез. Функция слезоотделения появляется на втором месяце жизни ребенка. Жировое тело глазницы развито слабо. У людей пожилого и старческого возраста жировое тело глазницы уменьшается в размерах, частично атрофируется, глазное яблоко меньше выступает из глазницы.
Глазная щель у новорожденного узкая, медиальный угол глаза закруглен. В дальнейшем глазная щель быстро увеличивается. У детей до 14—15 лет она широкая, поэтому глаз кажется большим, чем у взрослого человека.
Слуховая сенсорная система.
ЦЕЛЬ: Знать схему строения преддверно-улиткового органа, его составные части, строение и функции кожи, ее производных: потовых, сальных желез, волос и ногтей.
Представлять проводящие пути слухового, вестибулярного и кожного анализаторов, функции уха и вестибулярного аппарата. Уметь показывать на плакатах, муляжах и планшетах составные части преддверно-улиткового органа.
Преддверно-улитковый орган (organum vestibulocochlearis), или орган слуха и равновесия, является периферической, рецепторной частью слухового и вестибулярного анализаторов, имеющей общее происхождение и местоположение. Орган слуха предназначен для восприятия звуков и передачи информации о звуковых раздражениях в мозг, орган равновесия - для восприятия положения и движения тела в пространстве и передачи об этом информации в мозг, что необходимо для сохранения равновесия.
Преддверно-улитковый орган почти полностью расположен в пирамиде височной кости и делится на 3 отдела: наружное, среднее и внутреннее ухо.(рис. 7.) Наружное, среднее и часть внутреннего уха - улитка составляют вместе орган слуха. Другая часть внутреннего уха - его преддверие и полукружные каналы относятся к органу равновесия.
Для лучшего запоминания рассмотрим схему строения преддверно-улиткового органа на рис 8.
Рис. 7. Наружное, среднее и внутреннее ухо (фронтальный разрез):
1 — завиток;
2 — молоточек;
3 — наковальня;
4 — стремя;
5 — полукружные каналы;
6 — улитка;
7 — преддверие;
8 — наружный слуховой проход;
9 — ладья;
10 — внутреннее ухо;
11 — среднее ухо (барабанная полость);
12 — барабанная перепонка;
13 — наружное ухо;
14 — противозавиток;
15 — раковина уха;
16 — ушной хрящ;
17 — слуховая труба;
18 — ушная долька
Наружное и среднее ухо проводят звуковые колебания к внутреннему уху и таким образом являются звукопроводящим аппаратом. Внутреннее ухо, в котором различают костный и перепончатый лабиринты, образует собственно орган слуха и орган равновесия.
ПРЕДДВЕРНО-УЛИТКОВЫЙ ОРГАН
НАРУЖНОЕ УХО
|
|
СРЕДНЕЕ УХО
|
|
ВНУТРЕННЕЕ УХО
|
• Ушная раковина • Наружный слуховой проход
|
• Барабанная полость • Слуховая (евстахиева) труба
|
• Преддверие • Полукружные каналы • Улитка
|
Рис. 8. Схема строения преддверно-улиткового органа.
Наружное ухо включает ушную раковину и наружный слуховой проход, которые служат для улавливания и проведения звуковых колебаний. Ушная раковина образована эластическим хрящом сложной формы, покрытым кожей. В нижней части ее хрящ отсутствует, вместо него имеется кожная складка с жировой тканью внутри - долька ушной раковины (мочка).
Наружный слуховой проход представляет собой 8-образную трубку длиной 35 мм, диаметром 6-9 мм. Состоит из хрящевой части (1/3 длины) и костной (остальные 2/3). В коже хрящевой части прохода находятся сальные и особого рода церуминозные железы, вырабатывающие ушную серу. При повышенной функции последних желез в наружном слуховом проходе могут образовываться так называемые серные пробки.
Барабанная перепонка - тонкая полупрозрачная овальная фиброзная пластинка размером 9x11 мм, толщиной около 0.1 мм, отделяет наружный слуховой проход от среднего уха.
Среднее ухо включает барабанную полость и слуховую (евстахиеву) трубу.(рис.9.)
Барабанная полость расположена в пирамиде височной кости между наружным слуховым проходом и внутренним ухом -лабиринтом. Она имеет объем около 1 см3 и сообщается с полостями сосцевидного отростка височной кости и носоглоткой. В барабанной полости находятся три слуховые косточки: молоточек, наковальня и стремя, соединенные при помощи суставов подвижно и передающие колебания барабанной перепонки лабиринту через овальное окно преддверия.(рис.10). Движения косточек регулируют и предохраняют от чрезмерных колебаний при сильном звуке две мышцы: мышца, напрягающая барабанную перепонку, и стременная мышца.
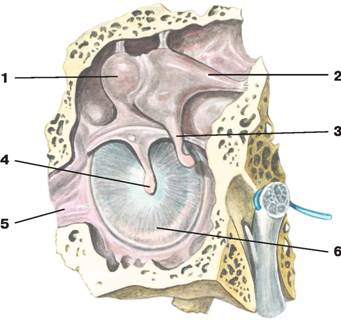
Рис. 9. Барабанная перепонка и слуховые косточки:
1 — головка молоточка;
2 — короткая ножка наковальни;
3 — длинная ножка наковальни;
4 — рукоятка молоточка;
5 — слуховая труба;
6 — барабанная перепонка
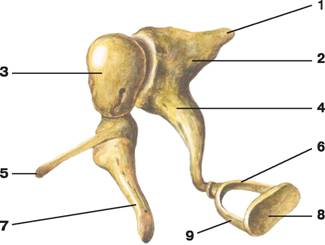
Рис. 10. Слуховые косточки:
1 — короткая ножка наковальни;
2 — тело наковальни;
3 — головка молоточка;
4 — длинная ножка наковальни;
5 — передний отросток молоточка;
6 — задняя ножка стремени;
7 — рукоятка молоточка;
8 — основание стремени;
9 — передняя ножка стремени
Слуховая (евстахиева) труба длиной в среднем 35 мм, шириной около 2 мм соединяет среднее ухо с носоглоткой и способствует, выравниванию давления воздуха внутри барабанной полости с внешним, что важно для нормальной работы звукопроводящего аппарата (барабанной перепонки и слуховых косточек). Воспаление слуховой трубы - евстахиит может значительно ухудшить эту функцию.
Внутреннее ухо образовано сложно устроенными костными каналами, лежащими в пирамиде височной кости и получившими название костного лабиринта. Он состоит из трех отделов: преддверия, полукружных каналов и улитки. Внутри костного лабиринта расположен перепончатый лабиринт, который в основном повторяет его
очертания.
Схема костного и перепончатого лабиринтов представлена на рис.11, 12.
Рис. 11. Костный лабиринт (вид спереди):
1 — передний полукружный канал;
2 — ампулярные костные ножки;
3 — общая костная ножка;
4 — завитки улитки;
5 — купол улитки;
6 — задний полукружный канал;
7 — боковой полукружный канал;
8 — простая костная ножка;
9 — преддверие
Рис. 12. Костная улитка:
1 — верхний завиток улитки;
2 — отверстие улитки;
3 — стержень;
4 — барабанная лестница;
5 — лестница преддверия;
6 — спиральная костная пластинка
Стенки перепончатого лабиринта состоят из тонкой соединительнотканной пластинки, покрытой плоским эпителием. Между внутренней поверхностью костного лабиринта и перепончатым лабиринтом находится узкая щель - перилимфатическое пространство, заполненное жидкостью - перилимфой. Перепончатый лабиринт заполнен эндолимфой.(рис.13). В перепончатом лабиринте выделяют сообщающиеся между собой улитковый проток, сферический и эллиптический мешочки и три полукружных протока. Улитковый проток имеет треугольную форму. Одна его стенка срастается со стенкой костного канала улитки, две другие отделяют его от перилимфатического пространства и называются спиральной (барабанной) и преддверной (вестибулярной) мембранами. Улитковый проток занимает среднюю часть костного спирального канала улитки и отделяет нижнюю часть его (барабанную лестницу), граничащую со спиральной мембраной, от верхней части (лестницы преддверия), прилежащей к преддверной мембране. В области верхушки (купола) улитки обе лестницы сообщаются друг с другом при помощи отверстия - геликотремы. В основании улитки барабанная лестница заканчивается у круглого окна, закрытого вторичной барабанной перепонкой. Лестница преддверия сообщается с перилимфатическим пространством преддверия, овальное окно которого закрыто основанием стремени. Внутри улиткового протока на спиральной мембране располагается слуховой спиральный (кортиев) орган. В основе спирального органа лежит базилярная пластинка (мембрана), которая содержит до 23000 тонких коллагеновых волокон (струн), натянутых от края костной спиральной пластинки до противоположной стенки спирального канала улитки на протяжении от ее основания до купола и выполняющих роль струн - резонаторов. На базилярной пластинке расположены поддерживающие (опорные) и рецепторные волосковые (сенсорные) клетки, воспринимающие механические колебания перилимфы, находящейся в лестнице преддверия и в барабанной лестнице.
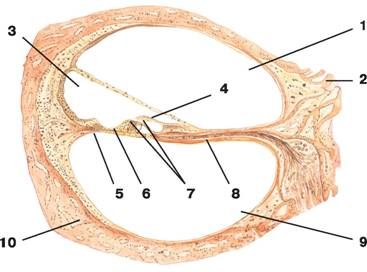
Рис. 13. Перепончатый лабиринт (разрез через основной завиток улитки):
1 — лестница преддверия;
2 — стержень;
3 — улитковый проток (перепончатая улитка);
4 — покровная мембрана;
5 — спиральная перепонка;
6 — базилярная пластинка;
7 — кортиев (спиральный) орган;
8 — спиральная костная пластинка;
9 — барабанная лестница;
10 — костная стенка улитки
В преддверии расположены две части перепончатого лабиринта: продолговатый эллиптический мешок (маточка) и грушевидный сферический мешок (мешочек).(рис.14). Оба они сообщаются друг с другом при помощи тонкого канальца - протока, от которого отходит эндолимфатический проток, заканчивающийся эндолимфатическим мешком, лежащим в толще твердой мозговой оболочки на задней поверхности пирамиды, Сферический мешочек посредством соединяющего протока сообщается также с улитковым протоком, а в эллиптический мешочек (маточку) открывается пять отверстий переднего, заднего и латерального полукружных протоков, залегающих в одноименных костных полукружных каналах. В местах расширений костных полукружных каналов (костных ампулах) каждый перепончатый полукружный проток имеет перепончатую ампулу.
На внутренней поверхности сферического (пятно мешочка), эллиптического (пятно маточки) мешочков и стенок перепончатых ампул (ампулярные гребешки) имеются покрытые желеподобным веществом с отолитами из мелких кристаллов углекислого кальция волосковые чувствительные клетки (вестибулорецепторы), воспринимающие колебания эндолимфы при движениях, поворотах, наклонах головы. В пятнах маточки и мешочка расположены вестибулорецепторы, воспринимающие статическое положение головы в пространстве и линейное ускорение, в гребешках ампул полукружных протоков -вестибулорецепторы, реагирующие на угловое ускорение головы при ее внезапных поворотах в одной из трех плоскостей: фронтальной, сагиттальной и горизонтальной.
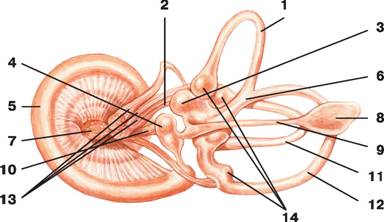
Рис. 14. Перепончатый лабиринт:
1 — передний перепончатый полукружный проток;
2 — нерв маточки;
3 — маточка;
4 — мешочек;
5 — перепончатая улитка (улитковый проток);
6 — общая перепончатая ножка;
7 — улитковый нерв;
8 — эндолимфатический мешок;
9 — эндолимфатический проток;
10 — нерв мешочка;
11 — боковой перепончатый полукружный проток;
12 — задний перепончатый полукружный проток;
13 — нервы ампул;
14 — ампулярные концы перепончатых полукружных протоков
Слуховой анализатор - анализатор, обеспечивающий восприятие и анализ звуковых раздражителей и формирующий слуховые ощущения и образы. Слуховой анализатор человека воспринимает речи имеют частоту колебаний в 1 с в пределах 150-2500 Гц. Звуковые колебания улавливаются ушной раковиной и по наружному слуховому проходу передаются барабанной перепонке. Колебания последней передаются цепи слуховых косточек среднего уха и через основание стремени - мембране овального окна преддверия и перилимфе лестницы преддверия. В лестнице преддверия эти колебания распространяются в сторону купола улитки, а затем через отверстие улитки (гели-котрему) г на перилимфу в барабанной лестнице, закрытой в основании улитки (круглое окно) вторичной барабанной перепонкой. Благодаря эластичности этой перепонки практически несжимаемая жидкость - перилимфа - приходит в движение. Звуковые колебания перилимфы в барабанной лестнице передаются базилярной пластинке (мембране), на которой расположен спиральный (кортиев) орган, и эндолимфе в улитковом протоке. Колебания эндолимфы и базилярной пластинки вводят в действие звуковоспринимающий аппарат, волосковые (сенсорные, рецепторные) клетки которого своими волосками касаются покровной мембраны, возбуждаются и трансформируют механические движения в нервный импульс. Импульс воспринимается окончаниями биополярных клеток, тела которых находятся в спиральном узле улитки (улитковом узле), а их аксоны образуют улитковую часть преддверно-улиткового нерва. Второй нейрон располагается в мосту, третий - в медиальном коленчатом теле таламической области и нижнем холмике четверохолмия (подкорковый центр слуха), четвертый - в височной доле коры (поперечные височные извилины, или извилины Р.Гешля). Здесь осуществляется высший анализ нервных импульсов, поступающих из звуковоспринимающего аппарата (корковый центр слухового анализатора).
Кроме воздушной проводимости звука, при которой звуковые колебания улавливаются ушной раковиной и передаются по наружному слуховому проходу на барабанную перепонку, имеется и костная проводимость звука, осуществляемая через кости черепа. При этом звуковые колебания даже при закрытом слуховом проходе (например, от звучащего камертона) передаются сразу на перилимфу верхнего и нижнего ходов улитки внутреннего уха, а затем на эндолимфу среднего хода (улиткового протока). Происходит колебание базилярной пластинки с волосковыми (сенсорными) клетками, в результате чего они возбуждаются, и возникшие импульсы передаются к нейронам головного мозга.
Вестибулярный анализатор - анализатор, обеспечивающий анализ информации о положении и перемещениях тела в пространстве. (рис.15). Раздражение рецепторных (сенсорных, волосковых) клеток в пятнах мешочков и гребешках ампул при изменении положения и угловых ускорениях головы и при участии колебаний эндолимфы передаются на этих клетках чувствительным окончаниям преддверной части преддверно-улиткового нерва. Тела нейронов этого нерва (первый нейрон) находятся в преддверном узле, лежащем на дне внутреннего слухового прохода. Аксоны нейронов преддверного узла в составе преддверно-улиткового нерва следуют к вестибулярным ядрам моста. Аксоны клеток вестибулярных ядер (второй нейрон) идут к мозжечку, ретикулярной формации и спинному мозгу - двигательным центрам, управляющим положением тела при движениях благодаря информации от вестибулярного аппарата, проприорецепторов мышц шеи и органа зрения.
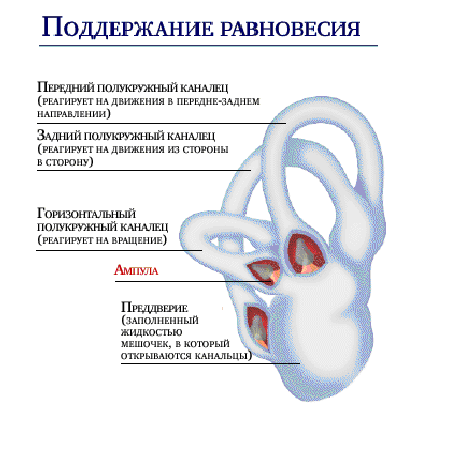
Рис.15.
Возрастные особенности органа слуха и равновесия
Ушная раковина у новорожденного уплощена, хрящ ее мягкий, покрывающая его кожа тонкая. Долька ушной раковины (мочка) имеет небольшие размеры. Наиболее быстро ушная раковина растет в течение первых 2 лет жизни ребенка и после 10 лет. В длину она растет быстрее, чем в ширину. Наружный слуховой проход у новорожденного узкий, длинный (около 15 мм), круто изогнут, имеет сужения на границе расширенных медиального и латерального его отделов. Стенки наружного слухового прохода хрящевые, за исключением барабанного кольца. Выстилающая наружный проход кожа тонкая, нежная. У ребенка 1 года длина наружного слухового прохода около 20 мм, у ребенка 5 лет — 22 мм.
Барабанная перепонка у новорожденного относительно велика. Ее высота равна 9 мм, ширина, как и у взрослого, — 8 мм. Наклонена барабанная перепонка у новорожденного сильнее, чем у взрослого. Угол, который она образует с нижней стенкой наружного слухового прохода, равен 35—40°.
Барабанная полость у новорожденного по размерам мало отличается от таковой у взрослого человека, однако она кажется узкой из-за утолщенной в этом возрасте слизистой оболочки. К моменту рождения в барабанной полости находится жидкость, которая с началом дыхания поступает через слуховую трубу в глотку и проглатывается. Стенки барабанной полости тонкие, особенно верхняя. Задняя стенка имеет широкое отверстие, ведущее в сосцевидную пещеру. Сосцевидные ячейки у новорожденного отсутствуют из-за слабого развития сосцевидного отростка. Слуховые косточки имеют размеры, близкие к таковым у взрослого человека. Слуховая труба у новорожденного прямая, широкая, короткая (17—21 мм). В течение первого года жизни ребенка слуховая труба растет медленно, на втором году быстрее. Длина слуховой трубы у ребенка 1 года равна 20 мм, 2 лет — 30 мм, 5 лет — 35 мм, у взрослого человека составляет 35—38 мм. Просвет слуховой трубы суживается постепенно: от 2,5 мм в 6 мес. до 2 мм в 2 года и до 1—2 мм у 6-летнего ребенка.
Внутреннее ухо у новорожденного развито хорошо, его размеры близки к таковым у взрослого человека. Костные стенки полукружных каналов тонкие, постепенно утолщаются за счет слияния ядер окостенения в пирамиде височной кости.
Нарушения развития рецепторного аппарата (спирального органа), недоразвитие слуховых косточек, препятствующее их движению, ведут к врожденной глухоте. Дефекты положения, формы и строения наружного уха (уродства), как правило, связаны с недоразвитием нижней челюсти (микрогнатия) или даже ее отсутствием (агнатия).
