
- •V. Клиническое течение.
- •2)Хирургическая инфекция. Экзогенная и эндогенная инфекция
- •1. Острая инфекция:
- •2. Хроническая инфекция:
- •1. В зависимости от путей и факторов передачи вби классифицируют:
- •2. От характера и длительности течения:
- •3. По степени тяжести:
- •1.Повышение эффективности дезинфекционных и стерилизационных мероприятий.
- •2. Рационализация принципов госпитальной гигиены.
- •1. Механическая обработка рук
- •Обработка рук — необходимая последовательность движений
- •2. Гигиеническая обработка рук
- •3. Хирургическая обработка рук
- •10) Обработка рук по спасокукоцкому-кочергину
- •2. Предстерилизационная обработка резиновых изделий и комплектующих деталей
- •3. Контроль эффективности предстерилизационной обработки
- •4. Стерилизация изделий и комплектующих деталей из резины
- •4.1. Стерилизация в паровых стерилизаторах (автоклавах).
- •4.2. Стерилизация гамма - излучением.
- •4.3. Стерилизация изделий из резины газом.
2. Гигиеническая обработка рук
Цель гигиенической обработки — уничтожение микрофлоры кожи при помощи антисептиков (дезинфекция).
Подобная обработка рук проводится:
перед одеванием перчаток и после их снятия;
перед уходом за пациентом с ослабленным иммунитетом или при проведении обходов в палатах (когда нет возможности мыть руки после осмотра каждого больного);
перед и после выполнения инвазивных процедур, малых хирургических манипуляций, ухода за раной или катетером;
после контакта с биологическими жидкостями (например, аварийные ситуации с кровью).
Необходимое оснащение:
Жидкое дозированное рН-нейтральное мыло или индивидуальное одноразовое мыло в кусочках.
Салфетки размером 15х15 см одноразовые, чистые.
Кожный антисептик. Целесообразно использовать спиртосодержащие кожные антисептики (70% раствор этилового спирта; 0,5% раствор хлоргексидина биглюконата в 70% этиловом спирте, АХД-2000 специаль, Стериллиум и др.)
Правила обработки рук:
Гигиеническая обработка рук состоит из двух этапов: механической очистки рук (см. выше) и дезинфекции рук кожным антисептиком.
После окончания этапа механической очистки (двукратное намыливание и ополаскивание) антисептик наносится на кисти рук в количестве не менее 3 мл и тщательно втирается в кожу до полного высыхания (вытирать руки не следует). Если руки не были загрязнены (например, отсутствовал контакт с пациентом), то первый этап пропускается и можно сразу наносить антисептик. Последовательность движений при обработке рук соответствует схеме EN-1500. Каждое движение повторяется не менее 5 раз. Обработка рук осуществляется в течение 30 секунд - 1 минуты.
3. Хирургическая обработка рук
Цель хирургического уровня обработки рук — минимизация риска нарушения операционной стерильности в случае повреждения перчаток.
Подобная обработка рук проводится:
перед оперативными вмешательствами;
перед серьёзными инвазивными процедурами (например, пункция крупных сосудов).
Необходимое оснащение:
Жидкое дозированное рН-нейтральное мыло или индивидуальное одноразовое мыло в кусочках.
Салфетки размером 15х15 см одноразовые, стерильные.
Кожный антисептик.
Перчатки одноразовые стерильные хирургические.
Правила обработки рук:
Хирургическая обработка рук состоит из трёх этапов: механической очистки рук, дезинфекции рук кожным антисептиком, закрытии рук стерильными одноразовыми перчатками.
1. В отличии от вышеописанного способа механической очистки на хирургическом уровне в обработку включаются предплечья, для промокания используются стерильные салфетки, а само мытьё рук длится не менее 2 минут. После высушивания дополнительно обрабатываются ногтевые ложа и околоногтевые валики одноразовыми стерильными деревянными палочками, смоченными в растворе антисептика.
Щётки применять не обязательно. Если щётки все же применяются, то следует применять стерильные мягкие щётки однократного применения или способные выдержать автоклавирование, при этом пользоваться щётками следует только для обработки околоногтевых областей и только для первой обработки в течение рабочей смены.
После окончания этапа механической очистки на кисти рук наносится антисептик порциями по 3 мл и, не допуская высыхания, втирается в кожу, строго соблюдая последовательность движений схемы .
Процедура нанесения кожного антисептика повторяется не менее двух раз, общий расход антисептика — 10 мл, общее время процедуры — 5 минут.
3. Стерильные перчатки надеваются только на сухие руки. При продолжительности работы в перчатках более 3 часов обработка повторяется со сменой перчаток.
4. После снятия перчаток руки вновь протираются салфеткой, смоченной кожным антисептиком, затем моются с мылом и увлажняются смягчающим кремом.

ПРИКАЗ №720
ПРОФИЛАКТИКА ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ В ХИРУРГИИ
Все больные делятся на: чистые и гнойные. Гнойные больные находятся в отдельных палатах с УФО лампами. Персонал в халатах, шапочках, масках,в конце –смена белья.
самовольное перемещение больных - запрещается! Смена нательного и постельного белья – 1р. в неделю влажная уборка – 2р. в день.
О перации гнойных больных – проводятся в гнойных операционных, а если таких нет тогда после чистых. И также перевязки
6)
6-7)
ПРОФИЛАКТИКА КОНТАКТНОЙ И ИМПЛАНТАЦИОННОЙ
ИНФЕКЦИИ.
ПРОФИЛАКТИКА
КОНТАКТНОЙ И ИМПЛАНТАЦИОННОЙ ИНФЕКЦИИ.
Стерилизация
достигается с помощью физических и
химических методов. К физическим методам
относятся термическая и лучевая
стерилизация (кипячением, стерилизация
паром под давлением, сухожаровая
стерилизация, гамма-облучение). Химические
методы стерилизации включают в себя
стерилизацию окисью этилена, обработку
надуксусной кислотой, а также
химиотерапевтическую обработку. Кроме
того, для создания асептических условий
в операционных или в изоляторах используют
физиотерапию воздуха с целью очищения
его от бактерий.
Наиболее
надежными считаются термические способы
стерилизации, лучевая стерилизация и
стерилизация окисью этилена.
При
термических способах стерилизация
производится либо водяным паром в
автоклаве при температуре 120—132С (рис.
1), либо сухим паром в сухожаровых
стерилизаторах (шкаф) при температуре
170—200°С.
 Стерилизация
паром.
Горячий водяной пар служит переносчиком
тепла. Он действует интенсивнее, чем
горячий воздух, так как высокая
теплоемкость пара при конденсации
переносится на стерилизуемый объект.
Одновременно пар действует как
непосредственный стерилизующий агент
путем гидратирования, коагуляции и
гидролиза белков
Стерилизация
паром.
Горячий водяной пар служит переносчиком
тепла. Он действует интенсивнее, чем
горячий воздух, так как высокая
теплоемкость пара при конденсации
переносится на стерилизуемый объект.
Одновременно пар действует как
непосредственный стерилизующий агент
путем гидратирования, коагуляции и
гидролиза белков
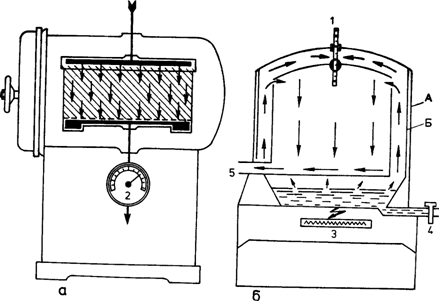 Рис.
16. Схемы (а, б) парового стерилизатора
(автоклава):
А
— наружная стенка стерилизатора; Б —
внутренняя стенка стерилизатора; 1 —
термометр; 2 — манометр; 3 — источник
тепла; 4 — вводный кран; 5 — выпускной
кран.
Аппарат
для стерилизации паром под давлением
(автоклав) состоит из двух металлических
цилиндров разного диаметра, вставленных
один в другой так, что между ними остается
пространство, которое наполняется водой
(рис. 16). Во внутреннюю камеру автоклава
кладут стерилизационные коробки с
фильтром, биксы перевязочного материала
или пакеты с инструментами в двухслойной
упаковке из бязи или в пергаментной
бумаге. Плотно завинчивают боковую
дверь парового стерилизатора и начинают
стерилизацию в заданном режиме. Паровой
стерилизатор оборудован термометром,
манометром (указывает давление пара
внутри аппарата) и предохранительным
клапаном, который срабатывает при
нарастании избыточного
давления.
Автоклавирование
проводится при давлении пара 1,1+0,1
кгс/см2
в течение
45+3 мин или 2,0 ±0,1 кгс/см2 в течение 20+2
мин.
Все
предметы, которые не выдерживают высокой
температуры жаровой стерилизации и для
которых температура пара не является
повреждающей, должны стерилизоваться
автоклавированием (перевязочный
материал, резиновые и синтетические
предметы, бумажные фильтры, закрытые
ампулы и банки с водосодержащими
препаратами и др.).
По
окончании стерилизации пар из аппарата
удаляют через выпускной кран в воду и
выводят в канализационный сток.
Отвинчивают боковой люк, выпускают
остаток пара и в течение некоторого
времени проводят сушку материала теплом
стенок стерилизатора.
Сухожаровая
стерилизация.
При сухожаровой стерилизации (рис. 17)
происходит разогревание стерилизуемых
объектов. Так как горячий воздух в
отличие от водяного пара служит только
переносчиком тепла, температура
стерилизуемых предметов должна достигнуть
170—200°С (180±14°С) при экспозиции 60+5 мин.
Термическое распределение обеспечивают
за счет поступления нагретого воздуха
через специальный клапан в нижней части
воздушного стерилизатора, а его выход
— через верхний клапан. При подъеме
воздух отдает тепло стерилизуемым
объектам.
Путем
сухожаровой стерилизации можно
обрабатывать все термостабильные,
негорючие материалы из стекла, металла
или фарфора. Сухожаровая стерилизация
непригодна для перевязочного материала,
резины, катетеров, изделий из бумаги и
пластиков. Стерилизуемые объекты,
например шприцы, закладывают чистыми
и сухими в холодный аппарат (рис. 18).
Добавление новых материалов и предметов
для стерилизации недопустимо. После
отключения воздушного стерилизатора
необходимо дождаться снижения температуры
до 80 °С. Подключенный к электросети
стерилизатор нельзя открывать, так как
поступление кислорода может привести
к воспламенению. Несмотря на наличие
автоматики и программированного
управления, автоклавы и сухожаровые
стерилизаторы недопустимо оставлять
без присмотра персонала.
Лучевая
стерилизация.
Этот вид стерилизации осуществляется
ионизирующим излучением большой
энергетической мощности, проникающим
в стерилизуемый материал на различную
глубину. В практических целях применяются
бета- и гамма-излучение. Для стерилизации
гамма-излучением изотопами 60Со и 137Cs
доза облучения должна быть весьма
значительной — не менее 2,5 мрад (25000 Гр),
чтобы исключить возможность оставления
жизнеспособной Особенно удобна
стерилизация гамма-излучением сывороток,
вакцин, биологических тканей, лекарственных
препаратов, медицинских изделий
одноразового пользования (системы для
переливания крови, атравматические
иглы, трахеостомические канюли,
электрокардиостимуляторы и т. п.).
Существенным препятствием к широкому
внедрению лучевого метода стерилизации
является опасность проникающей радиации
для людей. Это заставляет создавать
громоздкую систему противолучевой
защиты гамма-установок, что по силам
только мощным специализированным
учреждениям.
Возможна
также стерилизация ультразвуком.
Стерилизаторы наполняют слабым
антисептиком (0,05% водный раствор
хлоргексидина биглюконата), в котором
под воздействием ультразвуковых волн
стерилизуют хирургический инструментарий,
мелкие пластмассовые изделия или
производят дезинфекцию рук.
Химическая
стерилизация.
Увеличение числа приборов и устройств,
которые трудно стерилизовать традиционными
методами, способствовало появлению
новых методов стерилизации. Под химической
(холодной) понимают стерилизацию с
помощью окиси этилена или сильнодействующих
антисептиков (0,2% раствор надуксусной
кислоты, 6% раствор перекиси водорода,
0,1%-терги-цида, 0,5% спиртовой раствор
гибитана, сайдекс, тройной раствор и
др.). Холодная стерилизация осуществляется
в условиях, при которых температура не
превышает температуры коагуляции белка
(от 45 до 60 °С; рис. 19).
Рис.
16. Схемы (а, б) парового стерилизатора
(автоклава):
А
— наружная стенка стерилизатора; Б —
внутренняя стенка стерилизатора; 1 —
термометр; 2 — манометр; 3 — источник
тепла; 4 — вводный кран; 5 — выпускной
кран.
Аппарат
для стерилизации паром под давлением
(автоклав) состоит из двух металлических
цилиндров разного диаметра, вставленных
один в другой так, что между ними остается
пространство, которое наполняется водой
(рис. 16). Во внутреннюю камеру автоклава
кладут стерилизационные коробки с
фильтром, биксы перевязочного материала
или пакеты с инструментами в двухслойной
упаковке из бязи или в пергаментной
бумаге. Плотно завинчивают боковую
дверь парового стерилизатора и начинают
стерилизацию в заданном режиме. Паровой
стерилизатор оборудован термометром,
манометром (указывает давление пара
внутри аппарата) и предохранительным
клапаном, который срабатывает при
нарастании избыточного
давления.
Автоклавирование
проводится при давлении пара 1,1+0,1
кгс/см2
в течение
45+3 мин или 2,0 ±0,1 кгс/см2 в течение 20+2
мин.
Все
предметы, которые не выдерживают высокой
температуры жаровой стерилизации и для
которых температура пара не является
повреждающей, должны стерилизоваться
автоклавированием (перевязочный
материал, резиновые и синтетические
предметы, бумажные фильтры, закрытые
ампулы и банки с водосодержащими
препаратами и др.).
По
окончании стерилизации пар из аппарата
удаляют через выпускной кран в воду и
выводят в канализационный сток.
Отвинчивают боковой люк, выпускают
остаток пара и в течение некоторого
времени проводят сушку материала теплом
стенок стерилизатора.
Сухожаровая
стерилизация.
При сухожаровой стерилизации (рис. 17)
происходит разогревание стерилизуемых
объектов. Так как горячий воздух в
отличие от водяного пара служит только
переносчиком тепла, температура
стерилизуемых предметов должна достигнуть
170—200°С (180±14°С) при экспозиции 60+5 мин.
Термическое распределение обеспечивают
за счет поступления нагретого воздуха
через специальный клапан в нижней части
воздушного стерилизатора, а его выход
— через верхний клапан. При подъеме
воздух отдает тепло стерилизуемым
объектам.
Путем
сухожаровой стерилизации можно
обрабатывать все термостабильные,
негорючие материалы из стекла, металла
или фарфора. Сухожаровая стерилизация
непригодна для перевязочного материала,
резины, катетеров, изделий из бумаги и
пластиков. Стерилизуемые объекты,
например шприцы, закладывают чистыми
и сухими в холодный аппарат (рис. 18).
Добавление новых материалов и предметов
для стерилизации недопустимо. После
отключения воздушного стерилизатора
необходимо дождаться снижения температуры
до 80 °С. Подключенный к электросети
стерилизатор нельзя открывать, так как
поступление кислорода может привести
к воспламенению. Несмотря на наличие
автоматики и программированного
управления, автоклавы и сухожаровые
стерилизаторы недопустимо оставлять
без присмотра персонала.
Лучевая
стерилизация.
Этот вид стерилизации осуществляется
ионизирующим излучением большой
энергетической мощности, проникающим
в стерилизуемый материал на различную
глубину. В практических целях применяются
бета- и гамма-излучение. Для стерилизации
гамма-излучением изотопами 60Со и 137Cs
доза облучения должна быть весьма
значительной — не менее 2,5 мрад (25000 Гр),
чтобы исключить возможность оставления
жизнеспособной Особенно удобна
стерилизация гамма-излучением сывороток,
вакцин, биологических тканей, лекарственных
препаратов, медицинских изделий
одноразового пользования (системы для
переливания крови, атравматические
иглы, трахеостомические канюли,
электрокардиостимуляторы и т. п.).
Существенным препятствием к широкому
внедрению лучевого метода стерилизации
является опасность проникающей радиации
для людей. Это заставляет создавать
громоздкую систему противолучевой
защиты гамма-установок, что по силам
только мощным специализированным
учреждениям.
Возможна
также стерилизация ультразвуком.
Стерилизаторы наполняют слабым
антисептиком (0,05% водный раствор
хлоргексидина биглюконата), в котором
под воздействием ультразвуковых волн
стерилизуют хирургический инструментарий,
мелкие пластмассовые изделия или
производят дезинфекцию рук.
Химическая
стерилизация.
Увеличение числа приборов и устройств,
которые трудно стерилизовать традиционными
методами, способствовало появлению
новых методов стерилизации. Под химической
(холодной) понимают стерилизацию с
помощью окиси этилена или сильнодействующих
антисептиков (0,2% раствор надуксусной
кислоты, 6% раствор перекиси водорода,
0,1%-терги-цида, 0,5% спиртовой раствор
гибитана, сайдекс, тройной раствор и
др.). Холодная стерилизация осуществляется
в условиях, при которых температура не
превышает температуры коагуляции белка
(от 45 до 60 °С; рис. 19).
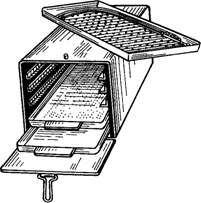 Рис.
19. Камера для новой стерилизации
пароформалиновой стерилизации
Окись
этилена, оказывающая бактерицидное
действие за счет алкилирования протеинов
бактерий, растворима в воде, спиртах.
При нормальных атмосферных условиях
это бесцветный газ с неприятным
эфирподобным запахом.
Применяются
портативные газовые стерилизаторы с
полезным объемом
2—3 л (ГДР, ВНР). При температуре 55°С,
концентрации окиси этилена 750—1000 мг/л
и соответствующей влажности газа успешно
используется управляемая программа
стерилизации при небольшом избыточном
давлении, что предотвращает улетучивание
газа. Газовые стерилизаторы не требуют
большого помещения, необходимо
наладить лишь вентиляцию; после
стерилизации оставшийся газ удаляют
через выпускники камеры в вытяжные
трубы.
С
помощью газовой стерилизации следует
обрабатывать лишь те предметы, которые
не выдерживают стерилизацию в автоклаве
или воздушном стерилизаторе. Окисью
этилена стерилизуют катетеры из
искусственных материалов, хирургические
перчатки, протезы сосудов, эндоскопы,
кардиостимуляторы, отдельные узлы
респираторов и аппаратов искусственного
кровообращения с выдержкой 6—16 ч.
Изделия, простерилизованные газовым
методом, применяют после выдержки в
вентилируемом помещении в течение 1—5
сут.
Рис.
19. Камера для новой стерилизации
пароформалиновой стерилизации
Окись
этилена, оказывающая бактерицидное
действие за счет алкилирования протеинов
бактерий, растворима в воде, спиртах.
При нормальных атмосферных условиях
это бесцветный газ с неприятным
эфирподобным запахом.
Применяются
портативные газовые стерилизаторы с
полезным объемом
2—3 л (ГДР, ВНР). При температуре 55°С,
концентрации окиси этилена 750—1000 мг/л
и соответствующей влажности газа успешно
используется управляемая программа
стерилизации при небольшом избыточном
давлении, что предотвращает улетучивание
газа. Газовые стерилизаторы не требуют
большого помещения, необходимо
наладить лишь вентиляцию; после
стерилизации оставшийся газ удаляют
через выпускники камеры в вытяжные
трубы.
С
помощью газовой стерилизации следует
обрабатывать лишь те предметы, которые
не выдерживают стерилизацию в автоклаве
или воздушном стерилизаторе. Окисью
этилена стерилизуют катетеры из
искусственных материалов, хирургические
перчатки, протезы сосудов, эндоскопы,
кардиостимуляторы, отдельные узлы
респираторов и аппаратов искусственного
кровообращения с выдержкой 6—16 ч.
Изделия, простерилизованные газовым
методом, применяют после выдержки в
вентилируемом помещении в течение 1—5
сут.
Проверка качества стерилизации Вещества и предметы считаются стерильными, если они в упакованном виде обработаны термическим путем или облучением и если эффект стерилизации подтвержден индикатором стерильности. Контроль работы воздушных и паровых стерилизаторов проводят с применением химических тест-индикаторов и с помощью максимальных термометров.
Показателями качества работы стерилизаторов являются: -изменение исходного состояния (цвет, агрегатное состояние) химических тест-индикаторов и отклонение температуры в различных точках камеры парового стерилизатора от номинального значения в пределах Т±2°С. Контроль работы воздушных стерилизаторов осуществляется цветным термоиндикатором ТИК № 6 и гидрохиноном. Нанесенная на бумагу термоиндикаторная краска марки ТИК № 6 светло-салатового цвета при температуре 175—180°С становится темно-коричневой. Гидрохинон в количестве 0,3 г помещается в стеклянный флакон. При температуре 170—175°С серо-коричневый порошок гидрохинона превращается в расплавленную массу черного цвета. Работу парового стерилизатора ежедневно контролируют тест-индикатором мочевины или бензойной кислоты с фуксином. При режиме стерилизации 132 °С и давлении в 2 ат белый порошок мочевины плавится, превращаясь в аморфную массу того же цвета (в биксы помещается флакончик с мочевиной в количестве 0,3 г). При режиме стерилизации 120 °С и давлении в 1,1 ат в качестве индикатора применяют бензойную кислоту с фуксином, фуксин выполняет роль красителя. При температуре, близкой к пару (120 °С), бензойная кислота с кислым фуксином расплавляются, превращаясь в аморфную массу красного цвета, а с основным фуксином — синего цвета. Применение серы для контроля эффективности стерилизации не рекомендуется. Контроль за качеством стерилизации окисью этилена проводят с использованием индикоторов в виде раствора глицерола с этиленом (раствор I) и бромида лития, бромкрезолового пурпурного с этанолом (раствор II).
Помимо обязательного ежедневного контроля эффективности стерилизации в стерилизаторе пробой на достижение точки плавления раз в неделю (выборочно) или через 10 дней проводят бактериологический контроль материала.
Бактериологический контроль является самым надежным методом контроля стерильности. Его недостатком является продолжительный период и трудоемкость исследования. В связи с этим в клинической практике широко используются перечисленные экспресс-методы.
8) 8) Подготовка операционного поля.
Перед операцией больной принимает гигиеническую ванну или душ. Производят смену белья и постели больного.
Зону операционного поля бреют (лучше сухим методом) в день операции.
Существует несколько способов обработки операционного поля. Способ Филончикова — Гроссиха. Кожу смазывают раствором спирта, после чего дважды обрабатывают 5% спиртовым раствором йода. Если кожа нежная и у детей раствор йода частично снимают спиртом для предотвращения ожога. Способ Баккала применяют у лиц с нежной кожей. Операционное поле обрабатывают 1 % раствором бриллиантовой зелени. Обработка йодонатом. Исходный 5% раствор йодо-ната разводят в 5 раз стерильной или кипяченой дистиллированной водой и этим раствором обрабатывают операционное поле. Для обработки операционного поля можно использовать 1 % раствор дегмина и дегмицид в разведении 1:30, а также 1% раствор роккала.
ДЕЗИНФЕКЦИЯ ОПЕРАЦИОННОГО ПОЛЯ
Подготовка операционного поля начинается в предоперационном периоде (гигиеническая ванна, очистка загрязнений эфиром или бензином, обработка кожи зеленым или калиевым мылом, бритье волос в области операционного поля). Для обработки кожи операционного поля в настоящее время чаще всего применяют йодонат, йодопирон, хлоргексидин биглюконат.
Рабочий раствор йодоната готовят ex tempore путем разбавления исходного раствора в 4,5—5 раз кипяченой или стерилизованной водой. Кожу операционного поля без предварительного мытья спиртом обрабатывают двухкратным смазыванием стерильными тампонами, смоченными раствором йодоната или йодопирона (1% по свободному йоду), либо 0,5 % спиртовым раствором хлоргексидина биглюконата. Как показали многочисленные исследования, содержащийся в спиртовом растворе йод дубит кожу, однако недостаточно дезинфицирует ее, поэтому этот метод, некогда традиционный, не применяют. Для обработки операционного поля используются и другие антисептические вещества (1% раствор дегмицида, 1% раствор роккала или катамина А—Б, 2,4% раствор первомура). Для дезинфекции слизистых их смазывают 1 % раствором бриллиантового зеленого, 3% раствором перекиси водорода, 1% раствором йодоната или йодопирона, а также 0,5% спиртовым раствором гибитана. Для изоляции кожи операционного поля применяют специальную стерильную пленку (протектор).
9) 9)АНТИСЕПТИКА
Антисептика (лат. anti — против, septicus — гниение) — система мероприятий, направленных на уничтожение микроорганизмов в ране, патологическом очаге, органах и тканях, а также в организме больного в целом, использующая механические и физические методы воздействия, активные химические вещества и биологические факторы.
Термин был введён в 1750 году английским хирургом Дж. Принглом, описавшем антисептическое действие хинина.
Внедрение асептики и антисептики в хирургическую практику (наряду с обезболиванием и открытием групп крови) относится к одним из фундаментальных достижений медицины XIX века.
Виды антисептики
Выделяют виды антисептики в зависимости от природы используемых методов: механическая, физическая, химическая и биологическая антисептика. В практике обычно сочетают разные виды антисептики.
В зависимости от метода применения антисептических средств, химическую и биологическую антисептику делят на местную и общую; местная, в свою очередь, подразделяется на поверхностную и глубокую. При поверхностной антисептике препарат используется в виде присыпок, мазей, аппликаций, для промывания ран и полостей, а при глубокой — препарат инъецируется в ткани раневого воспалительного очага (обкалывания и т. д.).
Под общей антисептикой подразумевают насыщение организма антисептическими средствами (антибиотиками, сульфаниламидами и др.). В очаг инфекции они заносятся током крови или лимфы и таким образом воздействуют на микрофлору.
Механическая антисептика
Механическая антисептика — уничтожение микроорганизмов механическими методами, то есть удаление участков нежизнеспособных тканей, сгустков крови, гнойного экссудата. Механические методы являются основополагающими — при их непроведении все другие методы оказываются не эффективны.
Механическая антисептика включает:
туалет раны (удаление гнойного экссудата, удаление сгустков, очищение раневой поверхности и кожи) — выполняется при перевязке;
первичная хирургическая обработка раны (рассечение, ревизия, иссечение краёв, стенок, дна раны, удаление крови, инородных тел и очагов некроза, восстановление повреждённых тканей — наложение шва, гемостаз) — позволяет предотвратить развитие гнойного процесса, то есть превращает инфицированную рану в рану стерильную;
вторичная хирургическая обработка (иссечение нежизнеспособных тканей, удаление инородных тел, вскрытие карманов и затёков, дренирование раны) — производится при наличии активного инфекционного процесса. Показания — наличие гнойного очага, отсутствие адекватного оттока из раны, образование обширных зон некроза и гнойных затёков;
другие операции и манипуляции (вскрытие гнойников, пункция гнойников («Ubi pus — ubi es» — «видишь гной — выпусти его»)).
Таким образом, механическая антисептика — лечение инфекции истинно хирургическими методами, с помощью хирургических инструментов.
Физическая антисептика
Физическая антисептика - это методы, создающие в ране неблагоприятные условия для развития бактерий и всасывания токсинов и продуктов распада тканей. Основывается на законах осмоса и диффузии, сообщающихся сосудов, всемирного тяготения и др. Методы:
использование гигроскопических перевязочных материалов (вата, марля, тампоны, салфетки — отсасывают раневой секрет с массой микробов и их токсинов);
гипертонические растворы (используются для смачивания перевязочного материала, вытягивают из раны её содержимое в повязку. Однако следует знать, что гипертонические растворы оказывают химическое и биологическое воздействие на рану и на микроорганизмы);
факторы внешней среды (промывание и высушивание). При высушивании образуется струп, способствующий заживлению;
сорбенты (углеродсодержащие вещества в виде порошка или волокон);
дренирование (пассивное дренирование — закон сообщающихся сосудов, проточно-промывное — минимум 2 дренажа, по одному жидкость вводится, по-другому выводится в равном объёме, активное дренирование — дренаж с насосом);
технические средства
лазер — излучение с высокой направленностью и плотностью энергии, результат — стерильная коагуляционная плёнка
ультразвук — кавитационные пузырьки и H+ и OH−,
УФ — для обработки помещений и ран,
гипербарическая оксигенация,
рентгенотерапия — лечение глубоко расположенных гнойных очагов при остеомиелите, костном панариции).
Химическая антисептика
Химическая антисептика — уничтожение микроорганизмов в ране, патологическом очаге или организме больного с помощью различных химических веществ.
Выделяют: дезинфицирующие средства (используются в асептике для обработки инструментов, мытья стен, полов и т. д.), собственно антисептические средства (наружно, для обработки кожи, рук хирурга, промывания ран и слизистых), химиотерапевтические средства (антибиотики и сульфаниламиды — подавляют рост бактерий, важное свойство — единственные средства, обладающие специфичностью действия к определённым группам микроорганизмов, относятся к биологической антисептике).
Химические антисептики — вещества, используемые для местного применения, позволяющие создать высокую концентрацию антибактериального препарата непосредственно в очаге воспаления. Эти препараты более устойчивы, чем антибиотики, к воздействию продуктов воспаления и некроза тканей. Положительными качествами препаратов являются широкий спектр антибактериального действия (бактерицидный эффект), низкая лекарственная устойчивость микроорганизмов. Препараты отличает плохая всасываемость, возможность длительного хранения, редкие побочные эффекты.
К средствам химической антисептики относят производные нитрофурана, кислоты и щёлочи, красители, детергенты, окислители, производные хиноксиксалина, соли металлов (сулема, ляпис).
Способы применения химических антисептиков. Местное применение: а) использование повязок с антисептическими препаратами при лечении ран и ожогов; препараты могут применяться в виде растворов (ими промывают рану во время перевязки), мазей и порошков; б) введение растворов антибактериальных препаратов в рану, закрытые полости с последующей аспирацией через дренажи.
Общее применение: а) приём антибактериальных средств внутрь (в виде таблеток) с целью воздействия на микрофлору больного при его подготовке к операции на кишечнике, а также последующему общему действию на организм после всасывания препарата в кровь; б) внутривенное введение некоторых препаратов (фуразидин, гипохлорит натрия).
Биологическая антисептика
Биологическая антисептика — применение биопрепаратов, действующих как непосредственно на микроорганизмы и их токсины, так и действующих через макроорганизм.
К таким препаратам относятся: антибиотики и сульфаниламиды, оказывающие бактерицидное или бактериостатическое действие; ферментные препараты, бактериофаги — пожиратели бактерий; антитоксины — специфические антитела (средства для пассивной иммунизации), образующиеся в организме человека под действием сывороток, анатоксины (средства для активной иммунизации), иммуностимулирующие средства. Антитоксины являются одним из факторов иммунитета при столбняке, дифтерии, ботулизме, газовой гангрене и других заболеваниях.
Антибиотики — это химические соединения биологического происхождения, оказывающие избирательное повреждающие или губительное действие на микроорганизмы. Антибиотики, применяемые в медицинской практике, продуцируются актиномицетами, плесневыми грибами, а также некоторыми бактериями. К этой группе препаратов также относятся синтетические аналоги и производные природных антибиотиков.
По спектру антимикробного действия антибиотики отличаются довольно существенно, кроме того, воздействуя на микроорганизм, антибиотики вызывают либо бактериостатический, либо бактерицидный эффект.
В процессе использования антибиотиков к ним может развиться устойчивость микроорганизмов. Появление резистентных штаммов — серьёзная проблема современной медицины. Чтобы избежать (или замедлить) этот процесс, существуют принципы лечения антибиотиками:
тщательное обоснование назначений;
обоснование выбора антибиотика на основании лабораторных данных, характерной клинической картины (нельзя назначать антибиотики с таким же побочным эффектом, совпадающим с наличествующей патологией), индивидуальной чувствительности, особенностей проникновения в различные ткани, а также возраста больного;
назначение адекватной дозы (всегда терапевтическая, отмена должна быть резкой);
оптимальный курс лечения (в среднем неделя, возможно удлинение, но меньше нельзя, так как клиническое выздоровления наступает раньше, чем лабораторное — опасность рецидива);
выбор пути и частоты введения (зависит от локализации процесса и длительности действия антибиотика);
обязательная оценка эффективности действия (если не эффективно, рекомендуется комбинирование антибиотиков друг с другом, либо с сульфаниламидами, но больше двух препаратов одновременно назначать опасно из-за выраженных побочных эффектов).
В клинической практике применения исключительно одного метода для борьбы с инфекцией является нецелесообразным и, зачастую, неэффективным. Поэтому вводится понятие смешанной антисептики.
Смешанная антисептика — это воздействие на микробную клетку, равно как и на организм человека, нескольких видов антисептики. Чаще их действие комплексное. Например: первичная хирургическая обработка раны (механическая и химическая антисептика) дополняется биологической антисептикой (введением противостолбнячной сыворотки, антибиотиков) и назначением физиотерапевтических процедур (физическая антисептика). Также примером смешанной антисептики может служить перитонеальный диализ при гнойном перитоните.
