- •Сестринский процесс при боли
- •Первичная оценка боли
- •Определение целей сестринского ухода
- •Сестринские вмешательства
- •Оценка результатов сестринского вмешательства
- •Преамбула к Кодексу.
- •1. Медицинские сестры и общество
- •2. Медицинские сестры и практика
- •3. Медицинские сестры и профессия
- •4. Медицинская сестра и сотрудники
- •Указание к использованию Этического кодекса медсестер.
- •Распространение Этического кодекса медсестер.
Сестринское дело
Надежда Аркадьевна
04.09.13
Сделать конспект на тему общения (4–5) листов. Межличностное, внутриличностное, вербальное, невербальное. Как себя вести как мед. работник.
Жизнь – возможность используйте ее.
Жизнь– красота восхищайтесь ею.
Жизнь– блаженство вкусите его.
Жизнь– мечта осуществите ее.
Жизнь– вызов примите его.
Жизнь – долг исполните его.
Жизнь – игра сыграйте в нее.
Жизнь– богатство дорожите им.
Жизнь – любовь наслаждайтесь ею.
Жизнь – тайна изучайте ее.
Жизнь – шанс воспользуйтесь им.
Жизнь – горе превозмогите его.
Жизнь – борьба выдержите ее.
Жизнь – приключение решитесь на него.
Жизнь – трагедия преодолейте ее.
Жизнь – счастье сотворите его.
Жизнь- слишком прекрасна, не губите ее.
Жизнь– это жизнь боритесь за нее.
Мать Тереза (с).
Безопасная больничная среда.
Per os (пер оз) через рот
Per rectum (пер ректум) через прямую кишку
Кохиксия– потеря массы тела
Способы заражения:
Воздушно капельный (орз, орви ,туберкулез)
Фикально–оральный
(акт дефикации) – акт мочеиспускания (гельминтоз, аксоридоз, дизинтирия и т.д.)
Контактно– бытовой (микроспория (лишай), хломидиоз, сифилис, гонорея)
Парантеральный – через вену (вич, спид, гепатит в)
При работе с д– средствами (дезенфикцирующие средства) не допускаются:
–алергики
–младше 18 лет
Замачивание белья, посуды и др, предметов в растворах д–средств предстерелизационную обработку и стерелизацию изделий медицинского назначения химическими средствами, обработку пациентов и их вещей инсектицидами (вещества с помощью которых проволят обработку).
Abs– нет педикулеза.
Приготовление рабочих расстворов, дизинфицирующих средств проводят в хорошо проветриваемых помещениях. Хранят расстворы и выдерживают в них обрабатываемые объекты в плотно закрывающихся емкостях, запасы припаратов хранят в местах недоступных для общего пользования, в темной посуде, в сухом и темном, и прохладном помещении. Все дизинфикационные средства и растворы должны иметь этикетки с указанием названия, концентрации, даты изготовления и сроком годности. В отделениях дезинфицирующие средства и их растворы хранят под замком в местах не доступных для детей и лиц не занимающихся дезинфекцией, отдельно от лекарственных препаратов. Строго соблюдают последовательность и точно выполняют все этапы очистки и дезинфекции обеспечивающиеся максимальные удаления с обрабатываемых объектов остатков моющих и дезинфикцирующих средств.
Дезинфекцию проводят в специальной одежде в проветриваемом помещении. В перчатках, гермитичных очках, в универсальных респераторах.
Меры предосторожности при работе с конкретными дезинфикцирующими средствами написаны в специальных методических указаниях. При проведении дезинфекции необхолимо строго соблюдать режим дезобработок. Концентрацию рабочих расстворов, дезинфикцирующиз средств, нормы их расхода, время дезинфекационной выдержки.
ЗАПОМНИТЕ:
Способы и средства дезинфекции регламинтируются действующими нормативными документами.
Факторы влияющие на восприимчивость хозяина к инфекции:
Фактор:
1.Возраст, нарушенный иммунологический статус
Пример:
дети и старики, лейкемия, вич, имуноподавляющие препараты, лучевая терапия
Фактор:
2.Хронические заболевания:
Пример:
Сахарный диабет, рак, хронические абструктивные заболевания легких, конечная стадия почечной недостаточности.
Фактор:
3. недостаточное питание, лечебно–диагностические процедуры, хирургические вмешательства
Пример:
Алиментарное истощение, внутривенные катеторы, плевральные абдоминальные дренажные трубки, мочеточные катеторы, аппараты искусственного дыхания, эндоскопические приборы
Фактор:
4.Нарушение целостности кожи
Пример:
Ожоги, пролежни, раны в том числе послеоперационные
Фактор:
5. Изменение нормальной микрофлоры человека
Пример:
Антибиотики применяемые бесконтрольно и длительно
Фактор:
6. Неблагоприятная окружающая среда
Пример:
Ионизирующее и неонезирующее излучение
Домашняя работа.
Конспект на тему общение.
Межличностное общение – постоянный обмен символами между по крайней мере двумя людьми с целью создания разделенного значения.
Внутриличностное общение – внутренний диалог, который мы ведем сами с собой. Пример: размышления на тему о сообщении по первому разделу нашего курса, размышления над задачей
Безличное общение - Встречаясь с человеком впервые, мы чаще всего общаемся с ним именно безлично, как бы присматриваясь, не видя в человеке ничего, кроме роли, которую он выполняет в данной ситуации. Накапливая опыт общения с человеком, мы постепенно переходим, хотя бы в части вышеназванных характеристик, на другую сторону континуума. Бывает и движение наоборот: тогда мы от личного общения с человеком переходим к безличному. Так, увы, бывает, когда распадаются человеческие отношения.
Всякое сообщение передается вербальными и невербальными средствами. (В любой ситуации мы общаемся вербально (словами) и невербально (другими, несловесными средствами).
Профессиональная коммуникация
Коммуникация (общение) имеет большое значение в работе медицинской сестры. Даже если медицинская сестра от природы коммуникабельна, важно, чтобы она умела анализировать свое общение с людьми и сознательно использовала свои навыки для совершенствования профессиональной деятельности.
Навыки общения в сестринском деле не следует считать чем-то само собой разумеющимся. То, как мы общаемся с людьми в обычных житейских ситуациях, может оказаться неприемлемым в ситуации, связанной с оказанием помощи пациенту. Часто общение медсестры с больным происходит, когда пациент расстроен, подавлен, агрессивен, испытывает физические или психологические трудности. Поэтому, медицинским работникам требуются специальные знания и умения, чтобы общение оказало максимальную помощь и поддержку больным.
Коммуникация для построения взаимоотношений
Сестринское дело представляет собой диалог — межличностное общение человека с человеком, медсестры с пациентом. При госпитализации больного, его переводе или выписке из больницы, в процессе до- и послеоперационного ухода, обучения и подготовки пациента к различным процедурам медсестре необходимо уметь налаживать, поощрять и поддерживать соответствующее общение с больным.
У пациентов могут быть самые различные потребности в общении. Они могут нуждаться в совете, утешении, консультации или обычном разговоре. То, насколько медсестра способна удовлетворять эти потребности, зависит от ее навыков общения и опыта. Важно понимать, когда пациент нуждается в информации, социальном контакте или каком-то ином общении. Устанавливать эффективное общение нелегко, для этого требуются специальные навыки, умение слушать, задавать вопросы, поддерживать и проявлять теплоту и заботу.
Основой для коммуникации и в конечном итоге для построения взаимоотношений служат участие, открытость, умение слушать, воспринимать, проявлять беспокойство, принимать
Чужие взгляды, сопереживать, быть искренним и уважать другого человека. Начинающие медсестры, изучающие искусство межличностного общения, часто задают вопросы: "Как эти компоненты общения связаны между собой логически?», "Какие компоненты должны иметь первостепенное значение?". Выделить один основной фактор, необходимый для инициирования понимания практически невозможно, т.к. все элементы коммуникации тесно между собой связаны. Например, нельзя обеспечить приятие другого человека, одновременно в какой-то мере не раскрываясь самому. Сопереживание, уважение и искренность выделены в качестве основных факторов, облегчающих взаимное общение, но можно предположить, что необходимым условием для реализации этих элементов будет участие.
При любой попытке выделить какой-то первый элемент в процессе общения всегда возникает эффект замкнутого круга. Все люди в разной степени обладают всеми качествами, необходимыми для процесса общения. Однако эти компоненты представляют собой не отдельные элементы взаимодействия, а тесно переплетаются между собой в процессе общения с разной выраженностью и согласованием по времени. Целью процесса понимания для медсестер гуманистического склада становится не "разгадка" человека подобно тому, как решается какая-либо задача, а изучение тайны, которой остается другой человек. В результате такого изучения можно больше узнать одновременно и о других, и о самом себе. Хотя невозможно узнать все о другом человеке, диалог сам по себе объединяет и исцеляет. Глубже осознать условный характер сестринского дела позволяет одновременное взаимопонимание между медсестрой и пациентом.
Коммуникация лежит в основе гуманистической сестринской помощи. Для того, чтобы понимать человека и общаться с ним, требуются уважение и вера в значимость, ценность, уникальность, доброту и силу этого человека, а также в его способность самому руководить своими действиями и признание его права на это. Однако сестринское дело — это больше, чем доброжелательное и технически грамотное оказание помощи. Это также ответственные, заботливые взаимоотношения и значимость этих взаимоотношений требует осмысленности, основанной на осознании самого себя и индивидуальности другого человека. Коммуникация требует понимания внутренней ценностной ориентации другого человека, и это понимание может позволить двум людям, участвующим в этом процессе, переступить через свои ролевые взаимоотношения и установить отношения истинного диалога. Уникальный характер каждого отдельного человека выявляется именно через общение.
Пути заражения ЛПУ:
Воздушно-капельные (аэрозольные)
Вводно-алиментарные
Контактно-бытовые
Контактно-инструментальные
Постинъекционные
Постоперационные
Послеродовые
Посттрансфузионные (переливание крови)
Постэндоскопические (способ осмотра внутренних органов при помощи эндоскопа)
Посттрансплантационные
Постдиализные ( метод внепочечного очищения крови)
Постгемосорбционные (контакт крови с сорбентом вне организма)
Посттравматические инфекции
Госпитальные инфекции следует отличать от часто смешиваемых с ними смежных понятий ятрогенных и оппортунистических инфекций.
Ятрогенные инфекции — инфекции, вызванные диагностическими или терапевтическими процедурами.
Оппортунистические инфекции — инфекции, развивающиеся у больных с поврежденными механизмами иммунной защиты
Аптечка «антиСПИД»
состав аптечки "АнтиСПИД"
спирт 70° 50мл
спиртовой раствор йода 5% 10мл
глазные капли - 2% борная кислота с 0,25% раствором цинка сульфата
перчатки 2пары
лейкопластырь 1шт
бинт стерильный 1шт
ватные шарики 20шт
пипетка 2шт
марганец 1шт
Профилактические мероприятия при загрязнении кожи и слизистых работника кровью или другими биологическими жидкостями, а также при уколах и порезах: -При загрязнении кожи рук выделениями, кровью и т.п. необходимо вымыть руки мылом и водой; тщательно высушить руки одноразовым полотенцем; дважды обработать антисептиком. -Руки в перчатках обработать салфеткой, смоченной дезинфектантом, затем вымыть проточной водой, снять перчатки, руки вымыть и обрабатывать кожным антисептиком. -При попадании биологической жидкости пациента на слизистые ротоглотки немедленно рот и горло прополоскать 70% спиртом или 0,05% раствором марганцовокислого калия. -При попадании биологических жидкостей в глаза промыть их раствором марганцовокислого калия в воде в соотношении 1:10000. -При уколах и порезах вымыть руки, не снимая перчаток, проточной водой с мылом, снять перчатки, выдавить из ранки кровь, вымыть руки с мылом и обработать ранку 5% спиртовой настойкой йода. При наличии на руках микротравм, царапин, ссадин заклеить поврежденные места лейкопластырем. -По показаниям проводится экстренная профилактика гепатита B и ВИЧ-инфекции. -При получении травм, в том числе микротравм (уколы, порезы), опасных в плане инфицирования, ответственный за профилактику парентеральных инфекций в ЛПО организует регистрацию в журнале учета травм и составляет акт в соответствии с законодательством Российской Федерации. -Для ухода за кожей рук используются смягчающие и защитные кремы, обеспечивающие эластичность и прочность кожи.
Характеристика и способы передачи ВБИ
В большинстве случаев ВБИ наблюдаются различные пути и факторы передачи возбудителей болезни. По данным В.П. Венцеля (1990), в хирургических клиниках среди механизмов передачимикроорганизмов, которые вызывает послеоперационные инфекции, на первом месте контактный (прямой или непрямой) путь передачи инфекции руками хирургов, на втором — воздушно-капельный путь перенесения микроорганизмов в операционную рану. В результате эпидемиологических исследований установлено, что стафилококковые инфекции в хирургических стационарах передаются воздушно-капельным (аэрогенным) и контактно-бытовым (белье, медицинские инструменты, некоторые медикаментозные препараты) путями. Так, в хирургических отделениях г. Грозного выделяли 1877—2094 бактерии с 1 м3 воздуха помещений, в том числе 71 —72 колонии St. aureus (в операционных — 19 колоний St. aureus, главным образом, госпитальных штаммов). Причем максимальные колебания бактериального загрязнения воздуха наблюдались с 7.00 до 11.00, т. е. во время уборки помещений, перестилания постелей, проведения манипуляций. С предметов и рук персонала (хирургов) в 14—27% проб, а перед операцией в 4—6% проб выделяли стафилококки. В родильных домах или отделениях возбудителей инфекции выделяли с пищевых продуктов, растворов, грудного молока женщин, болеющих гнойным или серозным маститом. Сальмонеллы обнаруживали на игрушках, кроватях, пеленальных столах, постельном белье, руках больных и медицинского персонала, а также в пробах пыли и воздуха из вентиляционных каналов. Синегнойная палочка, протей, клебсиеллы, энтеробактерии способны размножаться в водных растворах. Их высевали из смывов умывальников, ванн, предметов ухода за больными, находились они и на полотенцах. Установлено, что возбудители инфекции лучше и дольше сохраняются на предметах с шеро-, ховатой поверхностью. В последнее время, как считает В.И. Покровский (1992), одновременно с традиционными (воздушно-капельный, контактно-бытовой, фекально-ораль-ный) все большее значение приобретает артифициальный механизм передачи. В странах СНГ он играет значительно большую роль, чем в других странах мира. Инвазивные вмешательства при нарушении режима стерилизации, низком уровне профессиональной грамотности медицинского персонала, дефиците одноразовых шприцев, систем одноразового использования для внутривенных вливаний, гемодиализа и пр., по данным ВОЗ и отечественных исследований, не обоснованы. Имеется в виду настоящая агрессия медицинских диагностических и лечебных инвазивных процедур.
Меры профилактики и контроля проблемы ВБИ
Санитарно-противоэпидемические мероприятия, направленные на источник инфекции, осуществляются путем своевременного выявления, изоляции и адекватного лечения больных, а также выявления и санации бациллоносителей. Существуют следующие пути разрыва механизма передачи инфекции: обеззараживание; обработка и дезинфекция рук медперсонала; обеззараживание воздуха в помещениях; стерилизация, дезинфекция. Резистентность организма повышают посредством организации рационального питания, создания оптимального микроклимата и воздухообмена, адекватной медикаментозной и физиотерапии, специфической профилактики гнойно-септических осложнений за счет введения стафилококкового анатоксина (до операции) и гамма-глобулина (после операции). Мероприятия, направленные на источник инфекции, — выявление, изоляция и санация больных. Вопрос очень сложный. К сожалению, современное состояние медицинской науки не позволяет полностью устранить возможность возникновения ВБИ. В настоящее время в детских больницах количество коек не дает возможности разместить детей по этиологическим признакам болезни. Например, понос инфекционного происхождения может возникать в результате попадания в организм шигелл (свыше 40 типов) и сальмонелл (несколько сотен вариантов). Кроме того, у детей понос может быть вызван разными типами патогенной кишечной палочки, стафилококками. О какой изоляции здесь можно говорить?! Сверхсложным также является вопрос борьбы с носителями. В настоящее время лечебные учреждения не имеют эффективных методов ликвидации стафилококкового бациллоносительства, отсутствуют методы своевременного распознавания здоровых бациллоносителей, нет возможности госпитализировать здоровых бациллоносителей. А это становится причиной занесения инфекции в больницу. К этому следует также добавить, что часто врачи, медицинские сестры, у которых болезни протекают с маловыраженной симптоматикой (насморк, ангина, кожные процессы, гнойный отит, незначительный понос), продолжают работать и становятся источником инфекции. Для выявления носительства среди медицинского персонала проводятся профилактические медицинские обследования персонала в соответствии с приказом . "Об организации проведения обязательных профилактических медицинских осмотров работников отдельных профессий, производств и организаций, деятельность которых связана с обслуживанием населения и может привести к распространению инфекционных болезней". Разрыва механизма передачи возбудителей ВБИ в условиях больницы достигают посредством соблюдения санитарно-противоэпидемического режима, в том числе проведения дезинфекции и стерилизации с применением химических и физических методов обработки в соответствии с приказами МЗ Украины. Стерилизации подлежат изделия, соприкасающиеся с раневой поверхностью, контактирующие с кровью, инъекционными препаратами, и отдельные виды медицинских инструментов, которыми манипулируют на слизистых оболочках и которые могут их повредить.
Дезинфекции подлежат: помещения (палаты, коридоры, процедурная и др.); инвентарь (тазы для использованного перевязочного материала, эмалированные лотки, резиновые коврики); санитарно-технические установки (раковины, ванны, унитазы); выделения больного (мокрота, моча, кал). Архитектурно-планировочные мероприятия предусматривают решение следующих вопросов: 1) месторасположение больницы в плане населенного пункта; 2) выбор земельного участка под строительство больницы; 3) система застройки больницы; 4) функциональное зонирование территории; 5) внутренняя планировка и оборудование основных подразделений больницы. Месторасположение больницы обычно определено генеральным планом и проектом детальной планировки населенного пункта, которые должны учитывать перспективу развития лечебно-профилактических учреждений в населенном пункте. В отдельных случаях может возникнуть необходимость в выборе участка для больницы, если ее строительство не предусмотрено генеральным планом или при его отсутствии. Проблема выбора земельного участка под застройку больницы непроста. При этом следует учитывать комплекс социально-экономических, медицинских, демографических, экологических и других показателей. Существуют различные подходы к решению обозначенной проблемы. Одни специалисты считают, что больницы необходимо максимально приблизить к населению и строить в центре города или микрорайона. Другие же считают, что они должны быть за пределами больших городов в районах зеленых массивов, где микроклимат способствует выздоровлению. Это дает возможность выбрать достаточный по размеру, с живописным пейзажем участок. Но при этом вдвое, а иногда и больше, повышается стоимость их строительства и эксплуатации. Поэтому перспективным является расположение их в селитебной зоне, но как можно далее от промышленных объектов и автомагистралей, вблизи лесопарковой зоны. В Украине, согласно санитарному законодательству, больницы следует строить в селитебной, зеленой или пригородной зонах в соответствии с утвержденным генеральным планом и проектами детальной планировки населенного пункта с учетом функционального зонирования. Специализированные больницы или комплексы на 1000 коек и более для длительного пребывания больных, а также стационары с особым режимом такой же мощности (психиатрические, туберкулезные и др.) следует выносить в пригородную зону или на окраины районов, по мере возможности — в зеленые массивы, соблюдая разрывы от селитебной зоны не менее 1000 м. При оборудовании этих стационаров в пригородной зоне природные условия становятся дополнительным лечебным фактором. При расположении лечебных учреждений и родильных домов в селитебной зоне населенного пункта лечебные и палатные корпуса необходимо строить не ближе чем за 30 м от красной линии и за 30—50 м от жилых домов, в зависимости от этажности здания.
Современные Д-средства
Дезинфицирующие средства , используемые в ЛПУ , можно условно разделить на 3 группы
антисептики для обработки рук медработников и кожных покровов пациентов
Средства для очистки и обеззараживания изделий мед.назначения
Препараты для дезинфекции поверхностей.
Серьезную опасность для пациентов в лечебных учреждениях представляют внутрибольничные инфекции. Один из эффективных методов борьбы с ними- постоянная и правильная дезинфекция рук, инструментов и поверхностей.
Существует 5 основных методов дезинфекции:
1. Механические.
2. Физические.
3. Биологические.
4. Химические. Воздействие дезинфицирующими агентами методами замачивания или погружения, протирания, орошения, засыпания порошком или гранулами.
5. Комбинированные.
Обработка рук медицинских работников, участвующих в операции, является двухэтапным процессом: вначале - обработка жидким мылом - УЛЬТРА СОФТ, затем - антисептиком - АХДЕЗ 3000, АХДЕЗом, ЛИЗАНИНОМ, ЛИЗАНОЛОМ или ДЕЛАСЕПТ-гелем. После работы в перчатках мы рекомендуем обрабатывать кожу рук профессиональным противовоспалительным кремом "ПЕТРОСПИРТ".
05.09.13
Даша Севастопольская (от 7 страниц) почему ее так звали, какие награды она получила.
Основоположницей сестринского дела является Флоринс Найтингейл. В 1857 г ее заметки по вопросам косающимся охраны здоровья, эффектвных мер и управления госпиталями в английской армии привели к созданию королевской военно–медицинской комиссии, результатом работы которой явились реформы, улучшающие состояние казармы и военных госпиталей. Кроме того в результате реформ было создано военно–медицинское училище. Разработаны программы специальной подготовки предъявляющие высокое проффесиональное требование к деятельности медицинской сестры. Междунардным коммитетом красного креста была учереждена медаль Флоринс Найтингейл 1912г, которой награждают сестер проявившая героизм на театре военных действий.
В годы ВОВ 46 медицинских сестер были удостоены этой награды.
2 выдающихся женщины противоборствующих стран англичанка Флоринс Найтингейл и великая княгиня Елена Павловна одновременно протянули руки проливавшим кровь на поле брани. В конце 60–х годов появились общины сестер милосердия в Одессе, Харькове, Тбилиси. С 1871г женщинам было разрешено работать в госпиталях. 1875 году было издано положение о сестрах красного креста для ухода за больными и раненными во время войны. 1897 г Российское общество красного креста учередило институт в Петербурге целью которого была подготовка мужчин с целью ухода за раненными и больными, срок обучения 2 года. К этому времени 2 годичнойподготовкой сестер занимались в 109 общинах. Курсы сестер милосердия были открыты при больницах. К 1913 г в России насчитывалось 10000 сестер милосердия. В феврале 1909 г в Москве по инициатива великой княгини Елизаветы Федоровны, супруги великого князя Сергея Александровича начала свою деятельность Марфа– Мариинская обитель милосердия. В сенябре 1909г был освящен первый больничный храм во имя Марфы и Марии. В апреле того же года 18 сестер были во главе с великой княгиней посвещаны в крестовые сестры любви и милосердия. С самого начала первой мирвой войны 1914г императрица Александра Федоровна супруга имератора Николая2 посвятила себя служению раненным. В самое короткое время был создан эвакуационный пункт который объеденял 85 лазаретов и 10 санитарных поездов. Вместе со своими старшеми дочерьми великими княгинями Ольгойи Татьяной, закончив 2 месячные курсы сестер милосердия при царско–сельскоц общине и Российским обществом красного креста им было присвоено звание «сестра милосердия военного времени». 1914г чтоб обучить медицинских сестер срок подготовки сократили до 6 недель. 26 августа 1917г в Москве состочлся первый всероссийский съезд сестер милрсердия. В 1918г был утвержден план для школ подготавливающих
Сетер милосердия. В 1920г школы сестер милосердия были упразднены. В 1922г состоялся перый медицинский съед по мед.образованию. Были определены типы срелних медицинских учереждений, был установлен 2 годичный срок обучения. 1926г медицинские школы стали называться техникумими, а сестры – техниками по уходу. В 1933г сестре определялась роль помошника врача. В 1942г начинает выходить журнал «медицинская сестра». В годы ВОВ 17 медицинских сестер получили звание герея советского союза. В 1988г был введен учебный план по специальности сестринское дело. С 1991г начинается подготовка медицинских сестер не только по 3 годичной программе, но и по 4 годичной. В этом же году открылся факультет высшего сестринского дела.
Для подготовки преподавателей к 1996г таких факультетов стало 17.
Основоположницей сестринского дела в России является Галина Михайловна Перфильева. Она докторскую дессиртацию и открыла факультет высшего сестринского образования в институте им. Сеченова 1991г. В 1993г в Москве была проведена конференция под названием «Новые сестры для новой России» в которой принимали участие преподаватели сестринского дела тихоокеанского университета(США) и различных образовательных учереждений России, была создана и принята философия сестринского дела. В 1994г создана ассоциация медицинских сестер России принимающая участие в работе международного совета сестер. В 1995г вышел совершенно новый адресованный сестрам журнал «Сестринское дело»
Клятва медсестры Форинс Найтингейл.
Перед Богом и перед лицом собравшихся я торжествено обещаю вести жизнь исполненную чистоты и честно выполнять свои профессиональные обязанности, я буду воздерживаться от всего ядовитого и вредного и никогда сознательно не использую и не назначу лекарства могущего принести вред. Я сделаю все что в моих силах чтобы поддерживать и повышать уровень моей профессии. Я буду держать в секрете всю личную информацию которая окажется в моем распоряжении во время работы с пациентами и их родными. Я буду преданно помогать врачу в его работе и посвящу себя неустанной заботе о благополучии всех ввереных моей заботе.
Сестры оптимистично смотря в будующее и развивают сестринское дело как науку и искусство. С новым сестринским делом для новой России в новое столетие. Согласно международной договоренности, философия сестринского дела базируется на 4 основных понятия:
–пациент
–сестринское дело
–окружающая среда и общество
–здоровье
Пациент– это человек (индивид), который нуждается в сестринском уходе и получает его.
Сестринское дело– это часть медицинского ухода за здоровьем, специфическая, профессиональная деятельность, наука и искусство, напрвленная на решение существующих и потенцальных поблем со здоровьем в условиях изменения окружающей среды.
Окружающая среда– это совокупность природных, социальных, психологических, духовных факторов и показателей, которые затрагиваюсь активностью человека.
Здоровье– динамическая гармония личности и окружающей среды, достигнутая по средствам адаптиции.
По мимо четырех основных необходимо знать определения и других, существенных для сестринского дела понятий:
–человек – это целостная, динамическая саморегулирующаяся биологическая система, совокупность физиологических, психосоциальных и духовных нужд, удовлетворение которых определяет рост, развитие, слияние с окружающей средой.
–сестра – это специалист с профессиональным образованием, разделяющие философию сестринского дела и имеющим права на сестринскую работу.
Этическими элементами философии сестринского дела является этические обязанности, ценности и добродетели (совершенства). Сестра, разделяющая принятую философию сестринского дела, принимает на себя следующие этические обязанности:
–говорить правду
–делать добро
–не причинять вреда
–говорить правду
–уважать права пациента
–уважать обязательства других (членов бригады)
–держать слово
–быть преданной
–уважать право пациента на самостоятельность.
Этичкскими ценностями (на которых так же основана философия), определяющими цели, к которым стремится сестра, являются:
–профессионализм
–здоровье
–здоровая окружающая среда
–независимость
–человеческое достоинство
–забота (уход).
Добродетели (совершенства) определяют личные качества, которыми должна обладать хорошая сестра. Добродетели – это черты характера, которые располагают человека к хорошим поступкам:
–знания
–умения
–сострадания
–милосердие
–терпение
–целеустремленность.
Если человек выбирает профессию сестры он принимает на себя обязательства придерживаться философии сестринского дела.
Домашняя работа
ОБУЧЕНИЕ - ОДНА ИЗ ФУНКЦИЙ СЕСТРИНСКОГО ДЕЛА
Обучение в сестринском деле пациентов и/или их близких - процесс непрерывный, который часто происходит неформально, во время бесед или при наблюдении за теми или иными действиями другого человека. Каждый пациент имеет право получать информацию о своём заболевании или травме, состоянии здоровья, прогнозе заболевания. Медицинские сёстры, обучая людей разного возраста, зная факторы риска заболеваний для каждого возрастного периода, помогают людям узнавать, как им изменить своё поведение, чтобы сохранить собственное здоровье, здоровье своих детей и близких или поддержать его на максимально возможном уровне.
Важной функцией сестринского персонала является обучение пациентов, членов их семей по вопросам, касающимся их здоровья. В одних случаях это обучение конкретным навыкам самоухода или ухода за ребёнком или взрослым, в других - подготовка к тому или иному исследованию, обучение приему лекарственных средств (например, технике введения инсулина), в третьих - рациональному (диетическому) питанию, адекватной физической нагрузке и т.п. Обучая пациентов, медицинская сестра помогает им адаптироваться к своему состоянию, чтобы сохранить максимально возможный для них комфортный уровень жизни, или объясняет, как им изменить образ жизни, чтобы уменьшить или исключить влияние факторов риска заболеваний.
Обучение может протекать в формальной обстановке (в лечебном учреждении или дома у пациента), когда медицинская сестра обучает пациента новым приёмам выполнения повседневных действий (умывание, ходьба и т.д.), или в неформальной, когда медицинская сестра при выполнении своих повседневных обязанностей беседует с человеком о волнующих его проблемах (например, как уберечь себя от ВИЧ-инфекции, как уберечь ребёнка от травмы), предоставляя информацию, необходимую для соблюдения здорового образа жизни.
В некоторых случаях медицинская сестра помогает пациенту закрепить навыки, полученные им у другого специалиста (например, комплекс упражнений лечебной физкультуры для конечностей или дыхательная гимнастика).
Сестринский процесс при боли
Сестринский процесс при боли состоит из нескольких этапов, ниже представлены и расписаны каждый из них.
Первичная оценка боли
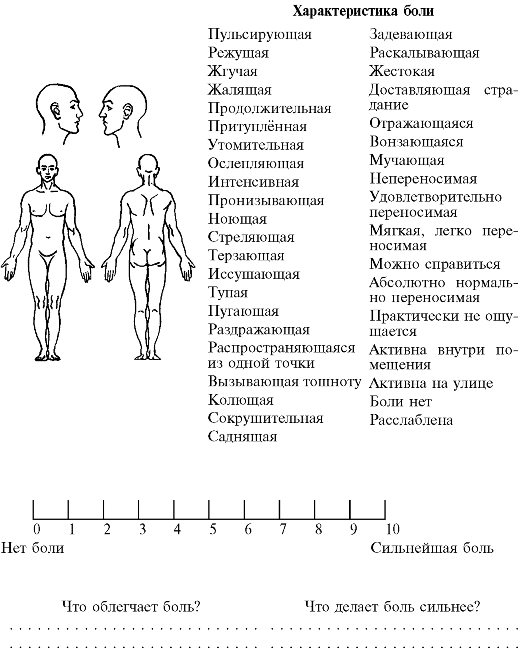
Первичную оценку боли дать достаточно сложно, поскольку боль - это субъективное ощущение, включающее в себя неврологические, физиологические, поведенческие и эмоциональные аспекты. При первичной, текущей и итоговой оценке, проводимой с участием пациента, за отправную точку следует брать субъективные ощущения пациента. «Описание человеком боли и наблюдение за его реакцией на неё - основные методы оценки состояния человека, испытывающего боль». H. Роупер и соавт.приводят три основных метода проведения оценки: - описание боли самим человеком; - изучение возможной причины появления боли; - наблюдение за реакцией человека на боль. Прежде всего следует определить локализацию боли. Вначале, как правило, человек указывает на достаточно большой участок, затронутый болью. Однако при более детальном расспросе этот участок оказывается меньшего размера и более локализованным. Далее следует выяснить возможную причину и время появления боли, условия исчезновения боли, а также её продолжительность, факторы, усиливающие или ослабляющие боль. Интенсивность боли должна быть оценена, исходя из ощущения этой боли самим пациентом, и не обязательно определяется по его реакции на боль. Для этого может быть использована шкала оценки боли в баллах (вербальная сравнительная шкала рейтинга боли): 0 - боль отсутствует в состоянии покоя и при движении; 1 - боль отсутствует в состоянии покоя, лёгкая боль при движении; 2 - лёгкая боль в состоянии покоя, умеренная боль при движении; 3 - умеренная боль в состоянии покоя, сильная боль при движении; 4 - сильная боль в состоянии покоя и при движении. Опыт показывает, что пациенты часто не сообщают о боли или дают неадекватную информацию, занижая свои ощущения. Рядом исследователей установлено, что медицинские работники часто переоценивают степень облегчения боли в результате проведённой аналгезии и занижают уровень боли, испытываемой пациентом. Наиболее эффективным способом, позволяющим установить интенсивность боли у пациента до и после аналгезии, является использование линеек со шкалой, по которой оценивается сила боли в баллах. Эти линейки представляют собой прямую линию, на одном конце которой отмечена точка отсутствия боли (0 баллов), а на другом конце находится точка, соответствующая нестерпимой боли (10 баллов). Сестра объясняет пациенту, что означает сила боли в 10 баллов, 8 баллов и т.п. Затем пациент отмечает на линейке точку, соответствующую его ощущению боли. Приведены примеры таких линеек. Примеры линеек со шкалой для определения интенсивности боли.
1. Простейшая описательная шкала интенсивности боли.
2. Цифровая шкала интенсивности боли от 0 до 10.
3. Визуально-аналоговая шкала. Примечание: 2,3 - при использовании цифровой и визуально-аналоговой шкал рекомендуется использовать базовую линию в 10 см.
 Шкала
интенсивности боли
Шкала
интенсивности боли
Использование подобных линеек даёт более объективную информацию об уровне боли, чем фразы: «Я не могу больше терпеть боль», «Ужасно болит», «Это невыносимо». (Для оценки интенсивности боли у детей может быть использована шкала, на которой изображены лица, выражающие разные эмоции) Если внимательно наблюдать за реакцией на боль, то можно получить полезную информацию о состоянии пациента, особенно при невозможности вербального общения или в случае помутнения сознания. О сильной боли могут свидетельствовать бледность, учащение дыхания, повышение артериального давления, повышенное потоотделение, человек может скрежетать зубами, прикусывать нижнюю губу, сморщивать лоб. Реакцией на боль могут быть изменение поведения, снижение (потеря) аппетита, уменьшение объёма повседневной деятельности. Вынужденное положение пациента, беспокойство, плач, стон, иногда пронзительный крик также могут являться реакцией на боль. При этом исследователи, занимающиеся этим вопросом, утверждают, что «некоторые пациенты нуждаются в том, чтобы сёстры говорили им о том, что их поведение, связанное с болью, является нормальным и уместным и что другие люди так же реагируют на боль». Проводя первичную оценку боли, следует выяснить у пациента её характер (тупая, острая, жгучая, сжимающая, колющая и т.п

Визуальная шкала интенсивности боли.
0 - пациента боль не беспокоит; 2 - боль беспокоит незначительно; 4 - боль немного беспокоит; 6 - боль существенно беспокоит; 8 - боль значительна, сознание пациента сконцентрировано на боли; 10 - боль настолько сильна, насколько пациент может её представить; он еле сдерживается и причины возникновения. Так, боль в области желудка может возникать до, во время и после еды, боль в суставах может быть в покое и/или при движении и т.д. Шум, яркий свет, а также чувство страха, тревога, также могут быть причиной боли. Человек, как правило, легко указывает на факторы, вызывающие боль. И наконец, следует выяснить у человека, как он переносил подобную боль ранее. Для самооценки боли пациенту может быть предложена одна из описательных шкал. Сопоставьте слово (слова), которое соответствует Вашей боли, с цифрой на прямой линии, которая покажет степень тяжести Вашей боли. Проведите стрелку от этого слова к цифре или скажите медицинской сестре.
 Очень
важно, чтобы сестра делала выводы после
проведения первичной оценки не только
по результатам осмотра пациента и его
поведения, но и на основании описания
боли и её оценки самим пациентом: боль
- это то, что о ней говорит пациент, а не
то, что думают другие.
Ниже приведена
одна из карт, рекомендуемых для самооценки
хронической боли, в том числе у
онкологических больных.
Очень
важно, чтобы сестра делала выводы после
проведения первичной оценки не только
по результатам осмотра пациента и его
поведения, но и на основании описания
боли и её оценки самим пациентом: боль
- это то, что о ней говорит пациент, а не
то, что думают другие.
Ниже приведена
одна из карт, рекомендуемых для самооценки
хронической боли, в том числе у
онкологических больных.
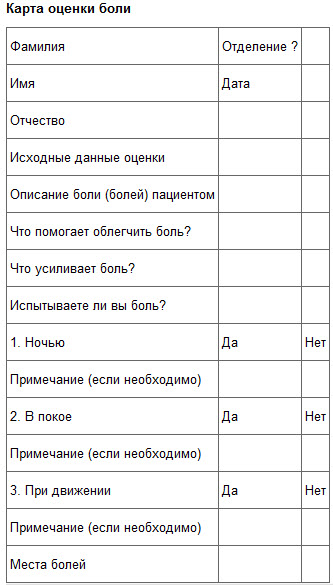
 Карта
самооценки боли
Карта
самооценки боли
Данные карты могут быть особенно полезны в случаях, когда человек способен принимать активное участие в процессе анализа, мониторинга и оценки боли вместе с медицинской сестрой, а также когда с помощью сестринского вмешательства можно добиться некоторого ослабления боли. Однако эти карты малоэффективны в случаях неустранимых болей. Методы оценки боли должны отвечать конкретным потребностям разных групп пациентов. Важно выбрать тот метод, который будет в наибольшей степени соответствовать конкретному типу болевых ощущений. Например, неприемлемо использовать карту оценки боли, предназначенную для пациентов с хронической болью, для оценки послеоперационных болей. Исследование применения карты оценки боли, используемой в Королевской больнице Марсден (Великобритания), показало, что данная карта является ценным методом оценки болей в 98% случаев. «Приводимое ниже руководство по исходной оценке боли основано на карте оценки боли, разработанной в Королевской больнице Марсден. Возможно, Вам придется изменить эту карту, чтобы она отвечала потребностям той области, в которой Вы работаете». Пример. Руководство по исходной оценке состояния пациента, испытывающего боль, с помощью карты оценки боли.
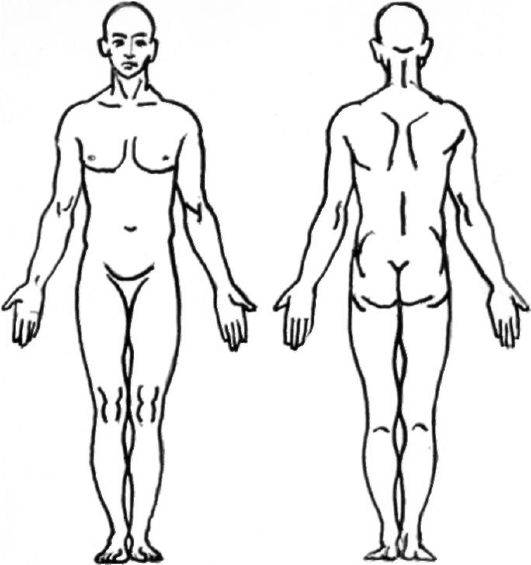
 Укажите
на приведённых ниже рисунках тела, где
вы чувствуете 6oль. Обозначьте каждый
участок боли буквами: А, Б, В и т.д.
Укажите
на приведённых ниже рисунках тела, где
вы чувствуете 6oль. Обозначьте каждый
участок боли буквами: А, Б, В и т.д.