
Перкуссия
Различают перкуссию опосредованную и непосредственную. Перкуссия непосредственная (осязательная) производится выстукиванием согнутым пальцем, чаще средним или указательным, по ребрам грудной клетки, или по методу Образцова — указательным пальцем правой руки при соскальзывании его со среднего (метод щелчка). Получаемые при такой перкуссии звуковые явления относительно слабы, но зато отчетливо осязательное ощущение, позволяющее улавливать даже незначительные изменения резистентности перкутируемых тканей. Палец при ударе должен пружинить, удар быть тихим, совершенно поверхностным, не причиняющим ребенку никаких болевых ощущений. Перкутировать надо строго симметричные участки справа и слева, никогда не забывая, что удары по ребру и межреберью дают различное осязательное и звуковое ощущение. При крике ребенка характер получаемого звука также меняется, поэтому всегда надо сравнивать звук и осязательное ощущение, получаемое при крике и без него. Такой способ перкуссии применяется при исследовании детей раннего возраста (рис.2).
К недостаткам этого метода перкуссии надо отнести незначительность звуковых явлений, некоторую болезненность ее у детей с резкой гиперстезией кожи и недостаточность получаемых осязательных ощущений при перкуссии чрезмерно упитанных детей. В таких случаях, а также для перкуссии надключичных впадин и в самой глубине подмышечных ямок можно пользоваться опосредованной перкуссией (пальцем по пальцу).

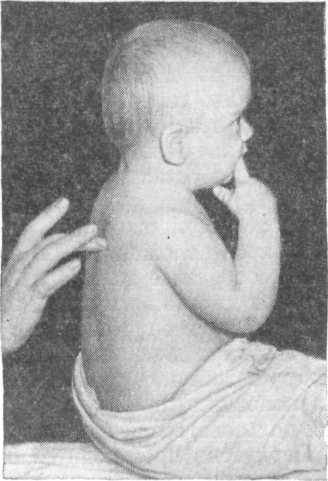
рис.2 Непосредственная (осязательная) перкуссия
Опосредованная перкуссия — перкуссия пальцем по пальцу. В качестве плессиметра служит фаланга среднего пальца левой кисти, которая плотно прикладывается ладонной поверхностью к исследуемому месту. Перкуссионные удары наносятся средним пальцем правой руки, полусогнутым, не соприкасающимся с остальными пальцами. Перкуссию следует производить слабыми ударами, так как вследствие эластичности детской грудной клетки и малых ее размеров перкуторные сотрясения слишком легко передаются на отдаленные участки, и поэтому при сильном постукивании тупой звук ограниченного места может быть совершенно заглушён ясным звуком здоровых соседних частей легкого. Такой способ применим для более старших детей.

При перкуссии большое значение приобретает правильное положение больного (симметричное положение обеих половин грудной клетки). Необходимо держать ребенка таким образом, чтобы плечи его находились на одном уровне, и положение лопаток было одинаковым с обеих сторон. Переднюю поверхность грудной клетки детей первых месяцев жизни удобнее перкутировать при положении ребенка на спине. Детей, не умеющих еще держать голову можно перкутировать, положив их на живот или, еще лучше, положив ребенка на ладонь левой руки, при этом ребенок лежит грудью на ладони, а большой палец врача проводится в левую подмышечную впадину ребенка, указательный располагается на правой ключице, а остальные – на боковой поверхности грудной клетки справа. При перкуссии спины ребенка 1 — 2 лет Н. Ф. Филатов предложил усадить его на подушку, положенную на стол. Руки ребенка сгибают в локтевых суставах под прямым углом, предплечья кладут поперек живота таким образом, чтобы они лежали друг за другом. В этом положении руки удерживаются и прижимаются к животу правой рукой матери или медицинской сестры, стоящей справа от ребенка; левую свою руку мать или медицинская сестра кладет на затылок ребенка и легким надавливанием сгибает голову с целью воспрепятствовать выгибанию назад, что ребенок пытается делать всегда, как только начинают выстукивать его спину. Передняя поверхность грудной клетки перкутируется в положении лежа. При перкуссии у старших детей передняя поверхность легких перкутируется в лежачем положении, а задняя — в сидя или стоя. Больной должен находиться справа от врача.
Необходимо помнить, что при перкуссии несимметричных участков грудной клетки, при выстукивании во время крика может изменяться звук, что может ввести в заблуждение исследователя. Начинают перкуссию со сравнительной, которая позволяет более четко определить изменение звука.
При перкуссии здоровых легких не везде определяется одинаковый, ясный легочный звук. На высоте вдоха этот звук проясняется еще больше, на высоте выдоха, наоборот, он несколько укорачивается; в таком же отношении изменяется легочный звук при крике (соответствует длительному выдоху) и в момент, когда ребенок прерывает крик для глубокого вдоха.. Справа в нижележащих отделах из-за близости печени он короче, слева из-за близости желудка — тимпанический оттенок (так называемое пространство Траубе отграничено сверху нижней границей сердца и левого легкого, справа — краем печени, слева — селезенкой, снизу — реберной дугой; при скоплении жидкости в плевральной полости оно исчезает).
При поражении органов дыхания появляется изменение перкуторного звука разной интенсивности.
Укорочение перкуторного звука отмечается:
при уменьшении воздушности ткани легкого: а) при воспалении легких (инфильтрация и отек альвеол и межальвеолярных перегородок); б) при кровоизлияниях в легочную ткань; в) при значительном отеке легких (обычно в нижних отделах); г) при рубцевании легких; д) при спадении легочной такни — ателектаз, сдавление легочной ткани плевральной жидкостью, сильно расширенным сердцем, опухолью в грудной полости;
при образовании в легочной полости другой безвоздушной ткани: а) при опухолях, б) при образовании полости в легких и скоплении в ней жидкости (мокрота, гной, эхинококковая киста) при условии, если эта полость более или менее наполнена жидкостью;
при заполнении плеврального пространства: а) экссудатом (экссудативный плеврит) или транссудатом; б) фибринозными наложениями на плевральных листках.
При экссудативном плеврите, если жидкость не заполняет всего плеврального пространства, можно определить линию Эллиса-Дамуазо-Соколова — верхняя граница тупости с высшей точкой на заднеаксилярной линии. Отсюда она идет внутрь и вниз. Линия соответствует максимальному уровню стояния жидкости, при этом происходит смещение легких к корню выпотом.

Рисунок 1. Изменение перкуторного звука при экссудативном плеврите.
1 — линия Эллиса — Дамуазо — Соколова; 2 – треугольник Гарлянда; 3 — треугольник Грокко —Раухфуса.
На пораженной стороне при экссудативном плеврите можно определить укороченный тимпанит, располагающийся в виде треугольника над экссудатом (треугольник Гарлянда). Он соответствует расположению поджатого легкого. Его границами служат: гипотенузой — линия Эллиса-Дамуазо-Соколова, катетами — позвоночник и линия, опущенная из верхней точки линии Эллиса-Дамуазо-Соколова на позвоночник. Сзади на здоровой стороне вследствие смещения средостения образуется участок притупления перкуторного звука, имеющий форму прямоугольного треугольника. Это так называемый треугольник Грокко-Раухфуса. Один его катет составляет линия позвоночника, второй — нижний край здорового легкого, гипотенузой является продолжение линии Эллиса-Дамуазо-Соколова на здоровую сторону.
Тимпанический оттенок звука появляется:
при образовании содержащих воздух полостей: а) при разрушении ткани легкого вследствие воспаления (каверна при туберкулезе легких, абсцесс), опухолей (распад), кисты; б) при диафрагмальной грыже и пневматизации кист; в) в плевре в виде скопления в ее полости газа, воздуха — пневмоторакс (спонтанный пневмоторакс, искусственный);
при некотором расслаблении легочной ткани вследствие понижения эластических ее свойств (эмфизема), при сжатии легких выше места расположения жидкости (экссудативный плеврит и при других формах ателектаза);
при известной степени наполнения альвеол воздухом с одновременным наличием в них жидкости — отек легких, при начале воспаления, при разжижении воспалительного экссудата в альвеолах.
Коробочный звук — громкий перкуторный звук с тимпаническим оттенком появляется, когда эластичность легочной ткани ослаблена, а воздушность ее повышена (эмфизема легких).
Шум «треснувшего горшка» — своеобразный, прерывистый дребезжащий звук, похожий на звук при постукивании по треснувшему горшку. Звук становится яснее, когда больной открывает рот. Он получается при перкуссии грудной клетки во время крика у детей. При ряде заболеваний встречается npи полостях, сообщающихся с бронхами узкой щелью.
Перкуторные границы нижних краев обоих легких сравнительно мало меняются с возрастом и после 10—12 лет совпадают с границами у взрослых.
Топографическая перкуссия грудной клетки в тех областях, которые соответствуют расположению легких в норме, дает ясный (громкий), полный (длительный), довольно низкий и не тимпанический перкуторный звук. Этот звук отличается от того звука, который получается с соседних с легкими органов.
При определении границ легких топографической перкуссией палец-плессиметр располагается параллельно искомой границе (ребрам), а в межлопаточной области — параллельно позвоночнику.
Верхняя граница легких у детей бывает различной в зависимости от возраста. У детей дошкольного возраста она не определяется, так как верхушки легких не выходят за ключицу.
Определение высоты стояния верхушек легких начинают спереди. Палец-плессиметр ставят над ключицей, концевой фалангой касаясь наружного края грудино-ключично-сосцевидной мышцы. Перкутируют по пальцу-плессиметру, передвигая его вверх до появления укорочения звука. В норме этот участок находится на расстоянии 2 - 4 см от середины ключицы. Отметку границы производят по стороне пальца-плессиметра, обращенной к ясному звуку. Сзади перкуссию верхушек ведут от spina scapulae по направлению к остистому отростку VII шейного позвонка. При первом появлении укорочения перкуторного звука перкуссию прекращают. В норме высота стояния верхушек сзади определяется на уровне остистого отростка VII шейног позвонка.
Определение ширины полей Кренига проводят с помощью опосредованной перкуссии. Палец-плессиметр ставят на середину верхнего края трапециевидной мышцы. От этой точки проводят перкуссию поочередно по направлению к шее и плечу до притупления. Полученное расстояние между двумя дальними точками — ширина полей Кренига.
Понижение высоты стояния верхушек легких может наблюдаться при сморщивании их на почве туберкулеза. При этом происходит уменьшение щирины полей Кренига.
Таблица 2. Нижние границы легких у детей
Линия |
Справа |
Слева |
Средняя ключичная |
VI ребро |
Нижняя граница левого легкого по среднеключичной линии отличается тем, что образует выемку для сердца, отходит от грудины на высоте IV ребро и круто спускается книзу |
Средняя подмышечная |
VIII ребро |
IX ребро |
Лопаточная |
IX - X ребро |
X ребро |
Паравертебральная |
На уровне остистого отростка XI грудного позвонка |
|
Очень важно знать границу между долями легких. Спереди слева расположена верхняя доля, справа — верхняя и средняя (граница между ними проходит по IV ребру). Сбоку: справа определяются все 3 доли, слева — 2 доли. Сзади: с обеих сторон расположены верхняя и нижняя доли, граница между которыми проходит по линии, проведенной по spina scapula до ее пересечения с позвоночником, или по линии, начинающейся от III грудного позвонка к месту пересечения ее с задней подмышечной линией и IV ребром.
Таким образом, спереди перкутируется и выслушивается справа над IV ребром верхняя доля, под IV ребром — средняя доля; слева — верхняя

Рис. 4. Границы легких и междолевых щелей. а—вид спереди; б—вид сзади.
доля легкого. Сзади исследуются справа и слева над spina scapulae верхние доли, под spina scapulae — нижние доли. Сбоку удается исследовать справа все три доли, слева — верхнюю и нижнюю доли легкого.
При заболеваниях границы легких могут изменяться.
Нижние границы легких опускаются вследствие увеличения объема легких (эмфизема, острое вздутие легких) либо низкого стояния диафрагмы — при резком опущении брюшных органов и понижении внутрибрюшного давления, а также при параличе диафрагмы.
Поднимаются нижние границы легких при:
уменьшении легких вследствие их сморщивания (чаще на одной стороне при хронических воспалительных процессах),
оттеснении легких плевральной жидкостью или газом,
поднятии диафрагмы из-за возрастания внутрибрюшного давления или от-j давливания диафрагмы вверх тем или иным органом или жидкостью (метеоризм, асцит, увеличение печени или селезенки, опухоль брюшной полости)
Перкуторные границы легких у детей не являются строго фиксированными и несколько смещаются при дыхании, опускаясь при вдохе и поднимаясь при выдохе. Расстояние между наиболее низким и наиболее высоким стоянием границы ясного легочного звука на высоте максимального выдоха и вдоха у детей с нормальными легкими составляет приблизительно 1—4 см.
Необходимо исследовать подвижность (экскурсию) нижнего края легких. С помощью перкуссии находят нижнюю границу легких по среднеподмышечной или заднеподмышечной линии. Затем просят больного глубоко вдохнуть, задержать дыхание и определяют стояние нижнего края легкого (отметку производят по той стороне пальца, которая обращена к ясному перкуторному звуку). После этого таким же образом определяют нижнюю границу легких на выдохе, для чего просят больного выдохнуть и задержать дыхание.
О подвижности нижнего края легких у детей раннего возраста можно судить во время плача или крика.
Уменьшение подвижности легочных краев обусловливается:
потерей легочной тканью эластичности (эмфизема при бронхиальной астме);
сморщиванием легочной ткани;
воспалительным состоянием или отеком легочной ткани;
наличием спаек между плевральными листками.
Полное прекращение подвижности имеет место при:
заполнении плевральной полости жидкостью (плеврит, гидроторакс) или газом (пневмоторакс),
полном заращении плевральной полости,
параличе диафрагмы.
Для определения состояния корня легкого, который расположен приблизительно на уровне бифуркации трахеи (клинически бифуркация трахеи расположена на пересечении линии, проведенной по spina scapula с позвоночником), используется перкуссия по остистым отросткам позвонков в полусогнутом положении больного. В норме перкуторный звук ясный. При увеличении лимфатических узлов в области бифуркации трахеи (бронхоаденитах) отмечается укорочение перкуторного звука при перкуссии над позвоночником или непосредственно по нему на уровне ниже II грудного позвонка. Перкутировать лучше снизу вверх. Укорочение звука ниже бифуркации трахеи указывает на поражение бифуркационных лимфатических узлов, а выше — на увеличение паратрахеальных.
Симптом Филатова — укорочение звука спереди в области рукоятки грудины. Симптом чаши Философова — укорочение перкуторного звука в области первого и второго межреоерья спереди у грудины. Симптом Филатова и симптом чаши Философова выявляются при увеличении лимфатических узлов, расположенных в переднем средостении. При увеличении бронхопульмональной группы лимфатических узлов можно отметить укорочение звука в паравертебральной зоне в области корня легкого. При этом палец-плессиметр ставят параллельно позвоночнику. При увеличении этой группы лимфатических узлов можно также отметить укорочение звука в подмышечной области (симптом Аркавина).
