
Операции на щитовидной железе
Объем и методы оперативных вмешательств на щитовидной железе зависят от характера патологических процессов, возникающих в ней. При развитии узлового зоба производят различного объема резекцию железы в зависимости от величины и количества узлов, при диоЭДэуз-ном токсическом зобе — субтотальную резекцию. При раке железы, распространяющемся за пределы органа, необходима экстр афасциальная тиреоидэктомия с удалением метастазов в лимфатические узлы, иногда с одновременной резекцией внутренней яремной вены.
В настоящее время при операциях на щитовидной железе применяют общее обезболивание или местную инфильтра-ционную анестезию 0,25—0,5 % раствором новокаина. Последняя позволяет в нужный момент проконтролировать состояние возвратного гортанного нерва. Кроме того, инфильтрация раствором новокаина клетчаточных пространств шеи способствует лучшему выделению органа. С помощью гидравлической препаровки удается отделить от вещества железы и ее фиброзной капсулы наружную фасциальную капсулу и связанные с ней паращитовидные железы.
Послойная инфильтрационная и футлярная анестезия, особенно при струмэ
ктомии у больного тиреотоксикозом, позволяет блокировать все нервные сплетения. Кожные нервы можно блокировать, вводя раствор новокаина у середины заднего края груди но-ключично-сосцевидной мышцы под поверхностную фасцию шеи.
Субтотальная субфасциальная резекция щитовидной железы (рис. 67). По казанием к операции является токсический зоб, не поддающийся консервативному лечению. Современный способ операции разработан О. В. Николае вым. Цель операции — убрать почти всю железу в пределах внутришейной фасции.
Положение больного. Больной лежит на спине, под лопатками ва лик, голова слегка откинута кзади.
Техника операции. Производят поперечный разрез над яремной вырезкой грудины между внутренними краями грудино-ключично-сосцевидных мышц (рис. 67, а). Рассекают кожу, подкожную клетчатку, поверхностную фасцию и подкожную мышцу шеи. Поверхностные вены перевязывают. Продольно разрезают собственную фасцию шеи. Грудино-подъязычную и грудино-щито-видную мышцы отводят в стороны, при необходимости — пересекают между зажимами или лигатурами и после этого разводят в стороны (рис. 67, 6). Под наружную капсулу железы вводят раствор новокаина, блокируя нервные сплетения.
С помощью раствора новокаина производят также гидравлическую препаровку, вследствие которой от заднеме-диальной поверхности боковых долей железы отодвигают возвратный гортанный нерв, расположенный экстракапсу-лярно, и паращитовидные железы, находящиеся под капсулой. Введение новокаина производят под капсулу каждой боковой доли раздельно. Наружную капсулу отделяют от железы и отводят кнаружи до пределов резекции. Кровоточащие сосуды захватывают кровоостанавливающими зажимами (рис. 67, в). Отсечение доли железы начинают от перешейка, который осторожно отделяют от передней поверхности трахеи и пересекают между двумя зажимами (рис. 67, г]. Оставшейся части железы, приле
127
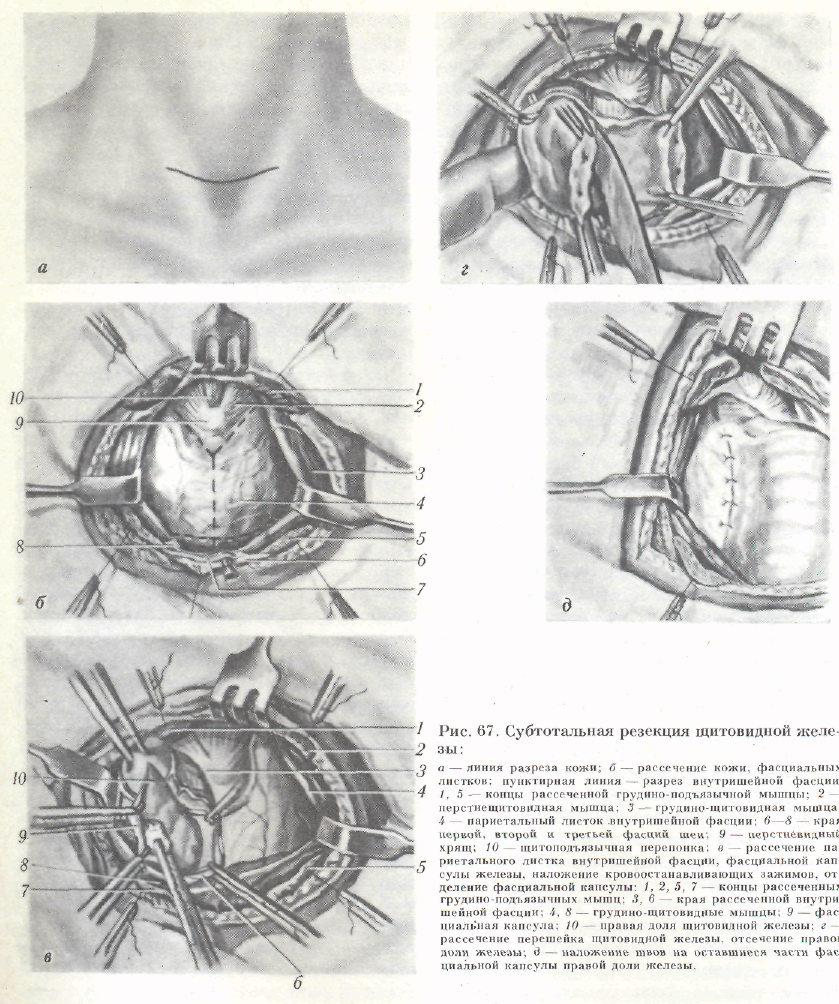
гающей к боковой стенке трахеи, придают ладьевидную форму, чтобы легче было укрыть ее наружной капсулой, которую сшивают кетгутовыми швами (рис. 67, д, е). До этого момента тщательно перевязывают все сосуды, накладывая лигатуры на несколько захваченных в зажимы сосудов. Затягивая лига-
туры, постепенно снимают один зажим за другим. Теми же приемами резецируют противоположную долю железы. Рану перед послойным ушиванием промывают раствором новокаина. После удаления валика, подложенного под лопатки, ушивают кетгутовыми швами рассеченные мышцы. К культям железы подводят
128
резиновые полоски. Фасции и подкожную клетчатку также сшивают кетгуто-выми швами, края кожи — узловыми шелковыми швами.
ОПЕРАЦИИ ПРИ ФЛЕБЭКТАЗИИ ЯРЕМНЫХ ВКН
Показанием к операции является врожденное или приобретенное стойкое расширение вен шеи.
Положение больного. Больной лежит на спине, голова запрокинута и повернута в сторону, противоположную вмешательству.
Обезболивание - эндотрахе-альный наркоз.
Техника операции. При флеб эктазии внутренних яремных вен разрезают кожу на протяжении 5—6 см в нижнем отделе боковой поверхности шеи. Затем производят мобилизацию ее с подкожной клетчаткой от угла нижней челюсти до ключицы. Рассекают подкожную мышцу и переднюю стенку влагалища грудино-ключично-сосцевидной мышцы; мышцу затем отводят кнаружи. Выделяют здоровые участки вены выше и ниже расширенного сегмента и подводят шелковые лигатуры № 5, смоченные вазелиновым маслом. Затем удаляют расширенный участок вены. При этом все коллатерали перевязывают шелковыми лигатурами и пересекают. Измеряют длину и диаметр расширенного участка сосуда и заготавливают трансплантат с таким расчетом, чтобы длина его после сшивания была на 1—1,5 см больше с каждой стороны от расширения, а диаметр — на 0,5—0,8 см больше диаметра здорового участка.
Рану зашивают послойно, на мышцы и фасцию накладывают кетгутовые узловые швы, на кожу — шелковые.
В последнее время для лечения по поводу врожденной флебэктазии внутренней яремной вены применяют экстрава-зальную пластику, разработанную на кафедре хирургии детского возраста Киевского медицинского института, протектор, изготовленный из рассасывающегося полиуретанового пластика. Протектор представляет собой эластическую трубку диаметром 1—1,3 см, рассечен-
ную винтообразно с крупными (2 мм) норами. После окутывания вены такой протектор, постоянно сохраняя трубчатую форму, может изменять свой диаметр в зависимости от меняющегося кровенаполнения сосуда. На протяжении 3—3,5 лет он подвергается постепенному рассасыванию. Таким образом, ни протектор, ни образующаяся на его основе соединительная ткань не создают ригидного футляра вокруг вены, что выгодно отличает полиуретановые протекторы от других аутогенных и алло пластических материалов (фасции, капрона, дакрона, терилена и пр.).
Доступ к расширению вены (аневризме) осуществляют из продольного разреза по внутреннему краю грудино-ключично-сосцевидной мышцы. В ы деляют приводящий отрезок вены до места впадения в нее общей лицевой вены. Отводящий сегмент внутренней яремной вены выделяют до подключичной вены. Ответственным этапом операции является выделение аневризматического мешка в связи с возможным ранением истонченной стенки вены. Выделенный участок вены должен превышать длину протектора на 0,5—1 см, чтобы протектор свободно укладывался в ложе и концы его не сдавливались тканями. Длину протектора подбирают с таким расчетом, чтобы он на 1,5—2 см распространялся на здоровые участки вены выше и ниже аневризмы. Вену берут на резиновые держалки и освобождают от крови. Поли-уретановый протектор раскручивают в пластинку и подводят под вену. После освобождения краев протектор в силу своей упругости вновь скручивается в трубку, окутывая вену в виде муфты. Вену, окруженную протектором, укладывают в ложе и удаляют резиновые держалки (вначале нижнюю). Ткани послойно ушивают наглухо.
У детей старше 5—7 лет при мешотчатых формах аневризмы с явлениями декомпенсации, когда наряду с расширением просвета вены имеется патологическое удлинение сосуда по типу колено-образного изгиба, производят циркулярную резекцию аневризмы с последующим восстановлением вены анастомозом конец в конец.
129
ОПЕРАЦИИ ПО ПОВОДУ ВРОЖДЕННЫХ КИСТЫ И СВИЩА ШЕИ
Удаление срединной кисты (свища) шеи.
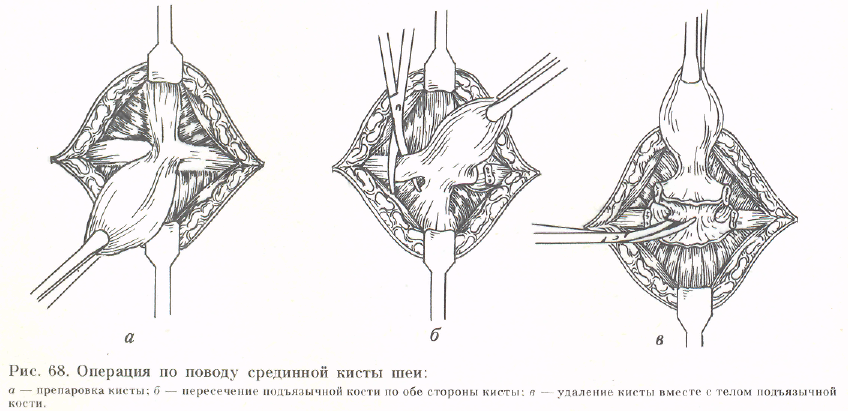
Срединная киста шеи развивается из рудиментов щитовидно-гортанного протока в виде медиальной кисты, расположенной под подъязычной костью. Прорыв или воспаление кисты протекает с образованием свища, идущего по направлению к кожной поверхности и в противоположном направлении — вглубь, к слепому отверстию языка. Таким образом, свищ является лишь вторичным проявлением кисты. Удаление свища или кисты показано в 2—3-летнем возрасте.
Положение больного. Больной лежит на спине с подложенным под плечи валиком и запрокинутой головой.
Обезболивание - - эндотрахе-альный наркоз.
Техника операции. Над кистой проводят косой разрез, при свище — окаймляющий. После рассечения кожи, подкожной клетчатки, поверхностной фасции и подкожной мышцы шеи отпре-паровывают кисту или свищевой ход до подъязычной кости (рис. 68, а). Полное иссечение свищевого хода, во избежание рецидива, достигают частичной резекцией подъязычной кости (рис. 68, 6). Этот прием позволяет проследить ход свища до корня языка. У корня языка свищ перевязывают и отсекают. Кисту или свищевой ход удаляют одним блоком
вместе со срединной частью подъязычной кости (рис. 68, в). Мышцы и фасции сшивают узловыми кетгутовыми швами. Накладывают швы на кожу. На 24 ч вводят тонкий дренаж.
Удаление боковых свища и кисты шеи. Боковые свищи и кисты шеи возникают при неполном обратном развитии части второго жаберного кармана, существовавшего в эмбриональном периоде. Внутреннее отверстие свища располагается в области миндалин, а его наружное окончание — у внутреннего края нижней трети гру дино-ключи чно-сосце видной мышцы. Боковые свищи встречаются чаще, чем кисты. Причем они могут быть одно- и двусторонними. Операцию чаще всего производят у детей в возрасте 3—4 лет.
Положение больного. Больной лежит на спине с подложенным под плечи валиком, голову сгибает на бок,
Обезболивание эндотрахе-
альный наркоз.
Техника операции. Проводят вертикальный разрез по медиальному краю грудино-ключично-сосцевидной мышцы. Рассекают кожу, подкожную клетчатку, поверхностную фасцию и подкожную мышцу шеи. В краниальном направлении по передневнутреннему краю m. sternocleidomastoideus отпрепа-ровывают свищевой ход до уровня подъязычной кости (рис. 69). После этого проводят второй шейный разрез под уг-
130
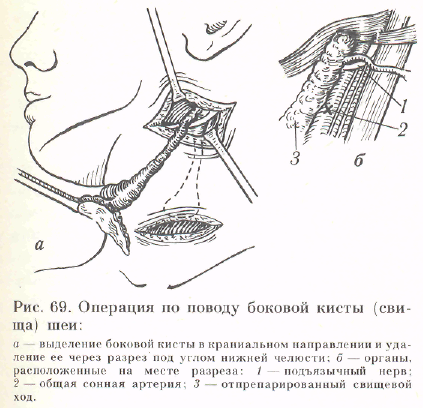
лом нижней челюсти, рассекая поверхностные слои и подкожную мышцу шеи. Через этот разрез подтягивают отпрепарированный свищевой ход. Наиболее ответственным этаном операции являе-ется выделение свищевого хода в его верхней части, где он проходит в непосредственной близости от ветвей общей сонной артерии над подъязычным нервом в направлении миндалин. Следуя по свищевому ходу, доходят до боковой стенки глотки. Здесь свищевой ход перевязывают ниже лигатуры, пересекают и удаляют. Иногда культю свища выворачивают в просвет глотки, а устье его ушивают двумя узловыми швами, наложенными на стенку глотки.
ОПЕРАЦИИ НА МЫШЦАХ
И ЛИМФАТИЧЕСКИХ УЗЛАХ ШЕИ
Операция по поводу врожденной мышечной кривошеи. Показанием к операции является врожденная кривошея, вызванная рубцовым перерождением грудино-ключично-сосцевидной мышцы, ведущим к ее укорочению. Хирургическая коррекция заболевания осуществляется после года жизни ребенка.
Положение больного. Больной лежит на спине, под плечи подкла-дывают валик, голова запрокинута и повернута в сторону.
Обезболивание - - эндотрахе-альный наркоз.
Техника операции. Проводят разрез над грудино-ключично-сосцевидной мышцей, рассекая кожу, подкожную клетчатку, поверхностную фасцию и подкожную мышцу шеи. Из влагалища выделяют m. sternocleidomastoideus у мест прикрепления ее к грудине и гру-динному концу ключицы. Эти части мышцы пересекают по зонду. Голову больного поворачивают в противоположную сторону и в ране ножницами широко иссекают все рубцово-измененные мышцы. Рассекают склерозировэнную лопа-точно-ключичную фасцию пораженной стороны и зашивают подкожную мышцу и кожу. Иногда рассекают и прикрепление мышцы к сосцевидному отростку. У маленьких детей применяют массаж и физиотерапевтические методы лечения, у детей старшего возраста на 3— 4 недели накладывают гипсовую повязку и фиксируют голову в положении коррекции.
