
- •Поражение лимфатических узлов шеи метастазами злокачественных опухолей
- •Разрезы кожи при операции Крайла.
- •По средней линии шеи рассекают поверхностную, вторую и третью фасции шеи. Фасции сдвигают и обнажают грудино-подъязычную мышцу.
- •Иссекают шейную клетчатку вдоль сосудисто-нервного пучка. Иссекают пятую фасцию шеи (лестничных мышц) до места расположения добавочного нерва.
- •Удаляют ткани из подчелюстного треугольника. Над двубрюшной мышцей перевязывают и пересекают лицевую артерию. Пересекают проток подчелюстной слюнной железы.
- •Хейлопластика при тотальном трапециевидном дефекте нижней губы по н. Н. Блохину.
- •Уровни возможных резекций нижней челюсти в зависимости от размеров раковой опухоли.
- •Объем удаляемых тканей (передняя небная дужка, часть мягкого неба, корня языка) при раке ретромолярной области.
- •Ретикулосаркома нижней челюсти.
- •Поводу рецидива злокачественной опухоли нижней челюсти, видно, что сто-
- •Метастазов остеогенной саркомы нижней челюсти
- •Рентгенограммы нижней челюсти больного к.
- •60 Гр. Облучать регионарные лимфатические узлы необходимо в том случае, если имеются или подозреваются метастазы. Под влиянием облучения опухоль часто значительно уменьшается.
- •Операцию завершают удалением тканей подчелюстного треугольника, наружной сонной артерии и широким иссечением околоушной слюнной железы.
- •Объем удаляемых костных тканей по Денкеру (а), по Муру (б), по Прайзингу (в).
- •Электрорезекция верхней челюсти.
Объем удаляемых костных тканей по Денкеру (а), по Муру (б), по Прайзингу (в).
дим экзентерацию. Число рецидивов значительно уменьшилось.
Рак верхнечелюстной пазухи или саркома верхней челюсти служит показанием к полному удалению челюсти или к расширенным операциям. Лишь при небольших опухолях пазухи (поражение одной из стенок) может быть осуществлена экономная резекция. Операции мы производим электрохирургическим способом (раньше часто использовали «кровавый метод»). Мы считаем, что при злокачественных опухолях полости носа и придаточных пазух электрохирургический способ является методом выбора. После мобилизации кожных лоскутов и обнажения удаляемых тканей методом обычной коагуляции или с помощью биполярного способа электрокоагуляции производят сваривание кости и опухоли. Для
этого электроды нужно ставить на смоченную изотоническим раствором хлорида натрия марлевую салфетку, сложенную в несколько слоев. Проваренную кость и мягкие ткани срезают электропетлей и удаляют щипцами до тканей, из которых начинается незначительное кровотечение. Затем следует дальнейшая электрокоагуляция опухолей и окружающих тканей. Так слой за слоем удаляют предварительно проваренные участки опухоли до установления границ здоровых тканей. В конце операции раневая поверхность подвергается поверхностной коагуляции (рис. 219-223).
Марлевые тампоны и салфетки в ране удерживают с помощью протезов-обтураторов. При нарушении питания иногда используют носопищеводный зонд или парентеральное введение жи-
219
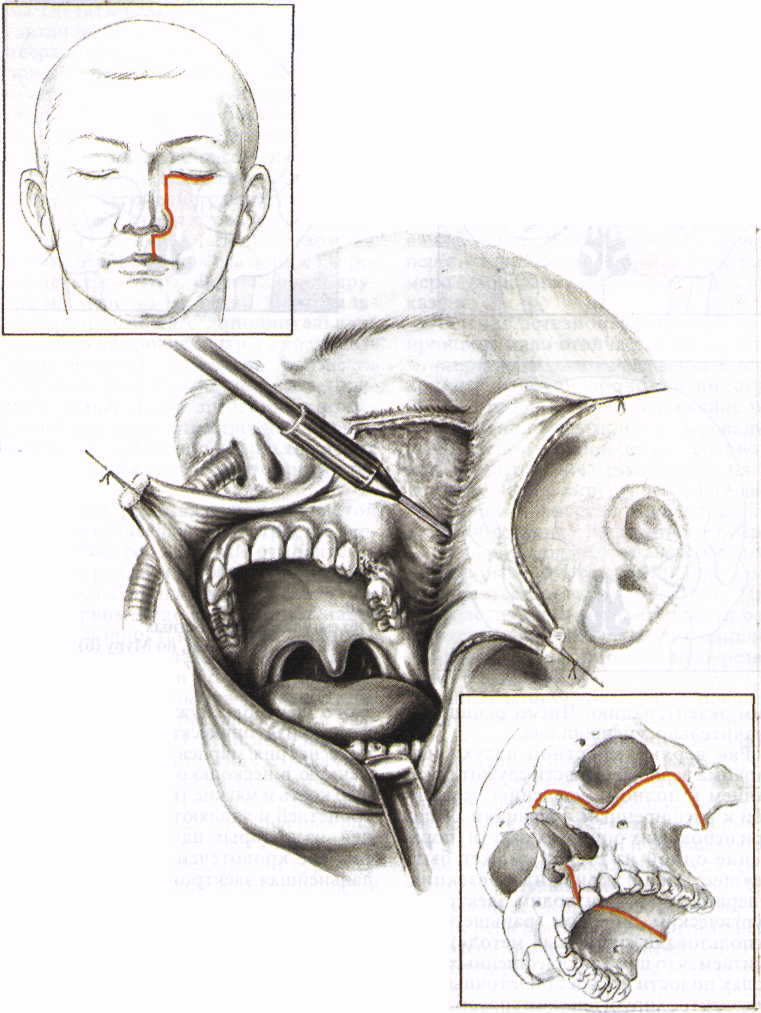
Электрорезекция верхней челюсти.
Обнажают передненаружную поверхность верхней челюсти. В рамках: вверху -разрез кожи, внизу - объем удаляемых костных структур верхней челюсти.

220
Роторасширителем широко открывают рот. Электроножом на твердом небе отмечают границы резекции (в рамке). Устанавливают биполярные электроды с обеих сторон альвеолярного отростка верхней челюсти. Производят электрокоагуляцию тканей, после чего щипцами удаляют «сваренные» ткани.

221
Вскрывают верхнечелюстную пазуху. Методом электрокоагуляции удаляют ее передненаружную стенку и половину твердого неба.
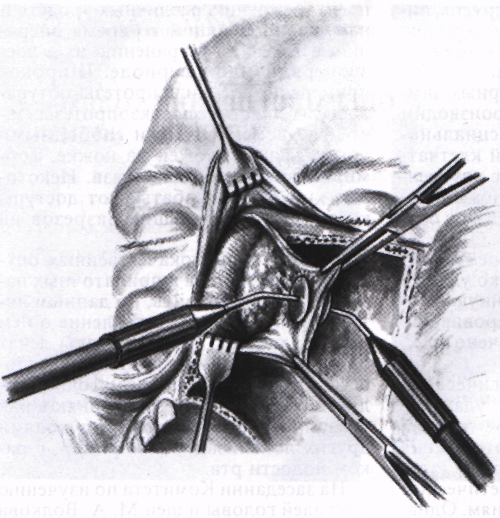
Вскрывают полость носа
и удаляют наружную
ее стенку вместе с носовыми
раковинами.
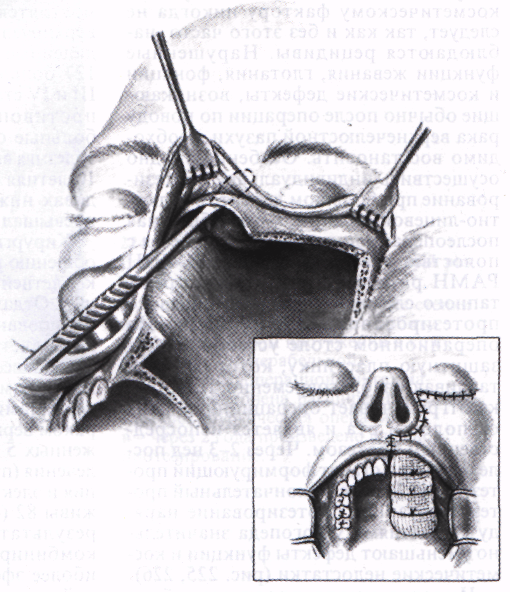
Удаляют клетки решетчатого лабиринта и задней стенки пазухи.
В рамке - тампонада раны.
ровых эмульсий, белков и других питательных жидкостей. Механотерапию назначают для уменьшения и предотвращения рубцового тризма.
При метастазах в регионарных лимфатических узлах шеи мы производим одно- или двустороннее фасциально-футлярное иссечение шейной клетчатки. Если метастазы спаяны с внутренней яремной веной и грудиноключич-но-сосцевидной мышцей, показана операция Крайла.
Следует отметить, что электрохирургическим способом нередко удается удалить такую злокачественную опухоль, иссечение которой «кровавым» методом совершенно исключено (рис. 224).
На каждом этапе хирургического вмешательства (разрез кожи, удаление костных структур, удаление нижней стенки орбиты, экзентерация, резекция твердого неба и др.) необходимо стремиться к наименьшим косметическим и функциональным нарушениям. Однако суживать объем операции «в угоду» косметическому фактору никогда не следует, так как и без этого часто наблюдаются рецидивы. Нарушенные функции жевания, глотания, фонации и косметические дефекты, возникающие обычно после операции по поводу рака верхнечелюстной пазухи, необходимо восстановить. Особенно трудно осуществить индивидуальное протезирование при большом дефекте в челюс-тно-лицевой области, когда обширная послеоперационная рана сообщается с полостью рта и носоглотки. В ОНЦ РАМН разработана методика трехэ-тапного сложного челюстно-лицевого протезирования (В. М. Чучков). На операционном столе устанавливают защитную пластинку, которую изготавливают заблаговременно. Пластинка отграничивает операционную рану от полости рта и является непосредственным протезом. Через 2-3 нед после операции ставят формирующий протез, через 2-3 мес-окончательный протез. Поэтапное протезирование наряду с занятиями у логопеда значительно уменьшают дефекты функции и косметические недостатки (рис. 225, 226).
Имеется много предложений по
предупреждению различных уродств и нарушения функций во время операций, а также по устранению их в послеоперационном периоде. Широкое применение получили протезы-обтураторы из пластмассы, экзопротезы, закрытие дефектов кожи свободными лоскутами или кожей на ножке, формирование опоры для глаза. Некоторые хирурги разрабатывают доступы к органам без больших разрезов на лице.
Прогноз при злокачественных опухолях полости носа и придаточных пазух плохой. Составить, по данным литературы, четкое представление о нем трудно, так как многие авторы лечат больных с различными стадиями процесса, используют разные методики облучения и операций, объединяют рак указанной локализации с опухолями других локализаций, например, с раком полости рта.
На заседании Комитета по изучению опухолей головы и шеи М. А. Волкова и соавт. сообщили о возможностях самостоятельной лучевой терапии рака верхнечелюстной пазухи. Изучены отдаленные результаты лучевого лечения 127 больных раком преимущественно III и IV стадий. У этих пациентов были противопоказания к операции или больные отказались от операции. Пятилетняя выживаемость составила 18,1 %, 10-летняя - 11,8 %. При поглощенных дозах ниже 40 Гр этот показатель не превышал 13,2 %, а при 45-80 Гр - 24 %. Хирургический метод лечения, по сообщению различных авторов, приводит к 5-летней выживаемости 18-35 % больных. Отдаленные результаты после комбинированного лечения остаются также неудовлетворительными - рецидивы в ближайшее время наблюдаются в 30-60 %. По нашим данным, объединенным с материалами МНИОИ, из 168 больных раком верхнечелюстной пазухи, прослеженных 5 лет после комбинированного лечения (предоперационная гамма-терапия и электрохирургическая операция), живы 82 (49 %) человека. Полученные результаты дают основания считать комбинированный метод лечения наиболее эффективным, поскольку лучевой и химиотерапевтический методы
