
- •Научный Центр Акушерства, Гинекологии и Перинатологии Руководство по оказанию неотложной помощи в перинатологии Алматы 2010
- •Под редакцией: доктора медицинских наук, т.К.Кудайбергенова
- •Распределение прибавки массы тела при беременности
- •Изменения в сердечно-сосудистой системе
- •Свертывающая система при беременности
- •Это достигается путем:
- •Технологии вагинальных родов.
- •Диагностика родов
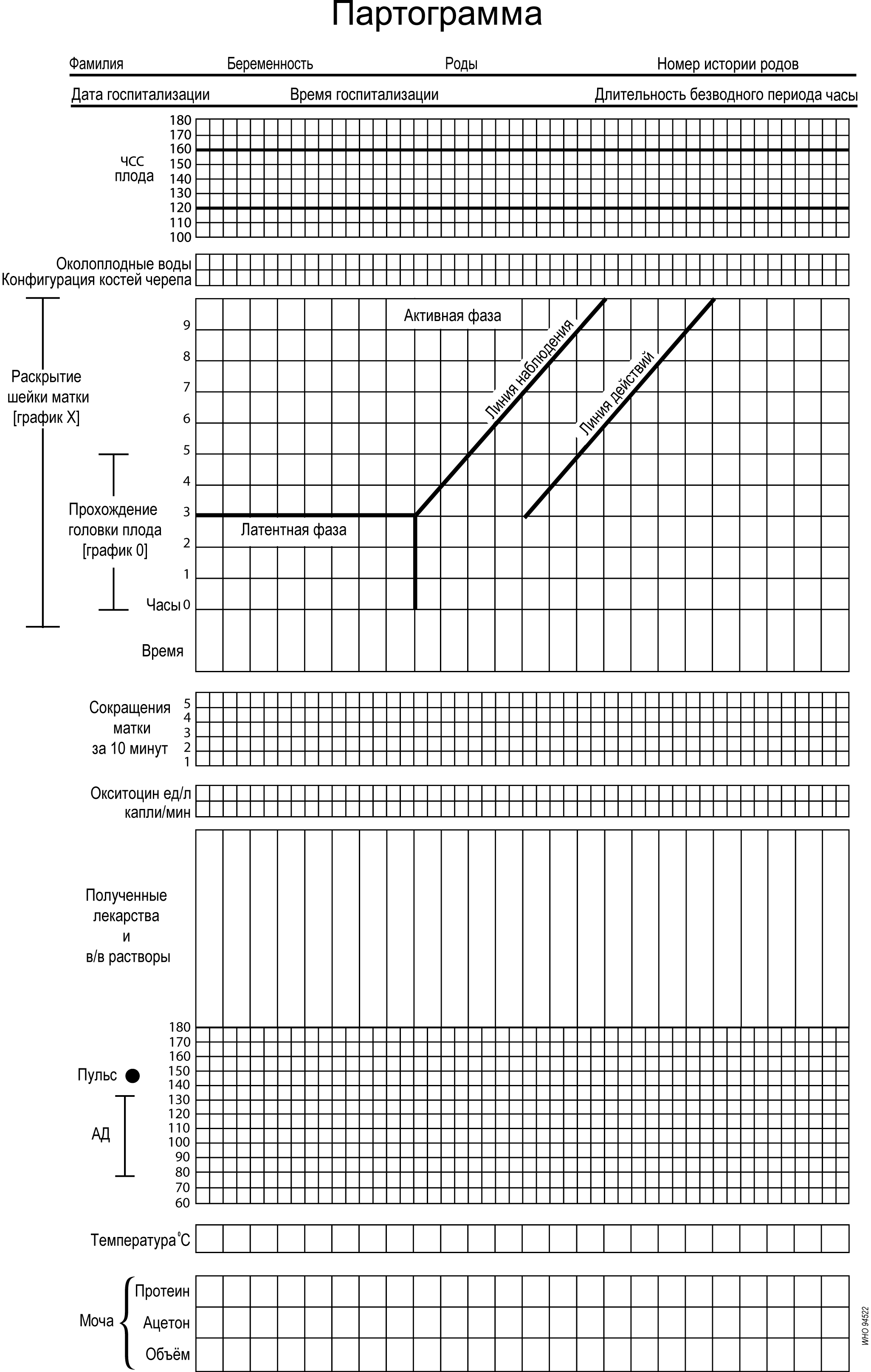
- •Партограмма
- •Опускание головки плода
- •Акушерские кровотечения и двс-синдром
- •Классификация акушерских кровотечений
- •I. Кровотечения во время беременности и в родах а. Кровотечения в ранние сроки беременности (мкб 10-020)
- •II. Кровотечения послеродовые (мкб 10-072)
- •Факторы, способствующие возникновению послеродового кровотечения
- •Пошаговая терапия прк
- •Очередность введения и препараты
- •Протокол инфузионно - трансфузионной терапии геморрагического шока (по степеням) при акушерских кровотечениях, принятый в рк.
- •Алгоритм оказания медицинской помощи при акушерских кровотечениях:
- •Гипертензивные состояния при беременности. Преэклампсия. Эклампсия.
- •Концепция физиологической адаптации материнского организма к беременности
- •Терапия сульфатом магния
- •Эклампсия
- •Акушерский сепсис
- •Мероприятия первой очереди
- •3. Антибактериальная терапия
- •Положительный эффект
- •Дальнейшая тактика
- •Современное состояние некоторых проблем акушерской анестезиологии и интенсивной терапии в Казахстане
- •Материнская смертность от анестезиологических осложнений в Казахстане
- •Гипертензивные состояния у беременных в Казахстане за 2007 – 2009 гг.
- •Акушерские кровотечения в Казахстане
- •Причины кровотечений (в абсолютных числах)
- •Эмболия околоплодными водами
- •Необходимые условия для попадания околоплодных вод в кровоток:
- •Венозные тромбоэмболические осложнения Тромбоз глубоких вен. Тромбоэмболия легочной артерии
- •Факторы риска тгв в акушерстве
- •Диагностика тромбоза глубоких вен
- •Лечебная тактика при тгв во время беременности
- •Лечебная доза эноксипарина (клексана) при лечении тгв в зависимости от массы тела
- •Диагностика и интенсивная терапия тромбоэмболии легочной артерии
- •Клиническая диагностика тэла
- •Симптомы при тэла (%)
- •Массивная эмболия (основной ствол и/или главные ветви легочной артерии)
- •Субмассивная эмболия (долевые и сегментарные ветви легочной артерии)
- •Гепаринотерапия при лечении тромбоэмболии легочной артерии
- •Применение низкомолекулярных гепаринов при тэла
- •Преимущества нмг в сравнении с нфг
- •Противопоказания к антикоагулянтной терапии нмг
- •Тромболитическая терапия при тэла
- •Антифосфолипидный синдром в акушерстве
- •Сравнительная характеристика нг и нмг
- •Изосерологическая совместимость крови матери и плода.
- •Международная классификация болезней (мкб) 10 пересмотра воз
- •Ведение беременности
- •Резус - отрицательными неиммунизированные беременные
- •Резус-отрицательные иммунизированные женщины
- •Диагностика гемолитической болезни плода
- •Показатели Hb и Ht у здоровых плодов
- •Лечение гемолитической болезни плода
- •Профилактика резус-сенсибилизации
- •Внематочная беременность
- •2) Техника операции
- •Оценка новорожденного ребенка сразу после рождения и принципы ухода за новорожденным
- •Реанимация новорожденных
- •Алгоритм реанимации новорожденных
- •Оборудование, лекарства, размеры интубационных трубок
- •Физиология и патология новорожденных
- •Окружность головы при рождении у доношенных новорождённых
- •Средние показатели увеличения окружности головы на первом году жизни
- •Оценка общемозговой неврологической симптоматики
- •Рефлексы орального автоматизма
- •Рефлексы спинального автоматизма
- •Надсегментарные позотонические автоматизмы
- •Мезэнцефальные установочные рефлексы
- •Респираторная поддержка у новорожденных
- •Спонтанное дыхание с постоянным положительным давлением (сдппд или срар)
- •Цели респираторной терапии.
- •Алгоритм коррекции параметров ивл в динамике.
- •Коррекция параметров ивл
Опускание головки плода
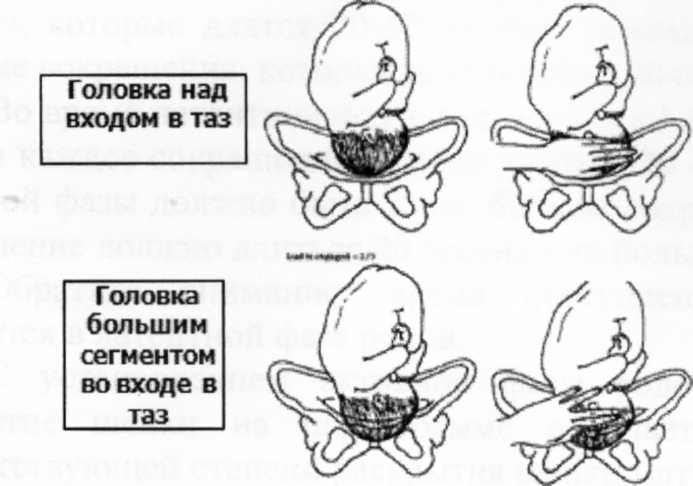
Головка
пальпируется на ширину 5 пальцев над
верхним краем симфиза - 5/5
Головка
пальпируется на ширину 2 пальцев над
верхним краем симфиза - 2/5
Удовлетворительное течение родов определяется раскрытием шейки матки, которое должно сопровождаться поступательным движением (опускание) головки плода. Для определения положения головки принято использования ширину 5 пальцев, располагающихся над краем лонного сочленения. Головка в начале родов над верхним краем лона займет всю ширину пяти пальцев.
Когда головка опускается, часть головки, которая остается над краем лона, будет обозначаться меньшим числом пальцев Принято считать, что головка врезалась в шейку, когда часть головки над краем соответствует ширине 2 пальцев или меньше. Определение опускания головки необходимо проводить посредством абдоминального обследования непосредственно перед вагинальным. При данных 0/5 головка находится полностью в полости малого таза, проводная точка расположена на уровне седалищных костей.
Сокращения матки (схватки)
Отметка силы и периодичности родовых схваток проводится ниже линии времени, где значится: «сокращения за 10 мин.» Клеточки соответствуют числам от 1-5. Каждая клеточка обозначает одно сокращение, значит если в течение 10 мин. будут 2 сокращения, то закрашиваются 2 клетки. Приведенные квадраты указывают на силу сокращений, которые записываются на партограмме.
Точка - означает слабые сокращения, которые длятся меньше, чем 20 секунд (слабые схватки). Диагональные линии обозначаю умеренные схватки, которые длятся 20-40 секунд. Темный сплошной цвет обозначает сильные сокращения, которые длятся более 40 секунд.
Во время латентной фазы должно быть 1 или больше сокращений за 10 мин., и каждое сокращение должно длиться 20 секунд или больше. Во время активной фазы должно быть 2 или больше сокращений за 10 мин., и каждое сокращение должно длиться 20 секунд или больше.
Обратите внимание: время поступления 0-вое, когда женщина находится в латентной фазе родов.
С установлением активной фазы родов, все записи переносятся, раскрытие шейки на партограмме отмечается на пересечении линии, соответствующей степени раскрытия шейки матки с линией бдительности.
При нормальном темпе родовой деятельности регистрация раскрытия шейки матки на партограмме остается на Линии бдительности или слева от нее.
Если линия, отображающая процесс раскрытия шейки матки, пересекает Линию бдительности вправо - это предупреждение о том, что роды могут затянуться, то есть произошло замедление темпа родовой деятельности.
Линия действия находится справа, на расстоянии 4 часов по времени от Линии бдительности. Если график родов достигает этой линии, необходимо принимать решение о соответствующих мерах, направленных на ускорение родоразрешения.
Состояние матери
Все наблюдения за состоянием матери записываются на партограмме внизу. АД и пульс измеряются в течение родов каждый час, температура через 4 часа. На партограмме отображается первый период родов. На рисунке 2 приведен пример партограммы нормальных родов.
Следовательно, пользуясь партограммой, акушер имеет возможность индивидуально подобрать уровень медицинской помощи для роженицы, плода, затем и новорожденного. Партограмма является частью всей помощи, оказываемой роженице в родах. Вся программа значительно более объемна и включает ряд позиций, которые должен знать каждый акушер.
Ведение родов должно согласовываться с религиозными и культурными взглядами роженицы и ее семьи.
Необходимо предоставление матери и ее партнеру по родам информации касательно позиции, занимаемой роженицей во время родов, наблюдение за состоянием плода, способов обезболивания родов, действий, выполняемых во время родов, профилактики геморрагических осложнений новорожденных (введение витамина К), контакта с ребенком непосредственно после родов, последующее совместное пребывание с ребенком, важность первого прикладывания и грудного вскармливания.
Каждая беременная или роженица в течение 10 минут, после прибытия в роддом должна быть осмотрена акушером (в документах должны быть отмечены причины задержки осмотра). По принятию в родильное отделение первоначальная оценка должна включать в себя обязательные данные:
-анамнез, обоснование диагноза, включая план родов
-описание жизненных функций роженицы по системам
-наружное и внутреннее акушерское исследование
-наблюдение за пульсом сердца плода
-диагноз родов (партограмма, график следует продолжать при установившихся родах).
Регулярный осмотр предусмотрен в медицинских документах, регистрацию данных осмотра выполняет акушер. При нормальном течении родов предусматривается почасовое измерение давления или чаще по показаниям.
В первом периоде сердцебиение плода отмечается каждые полчаса, при необходимости так часто, как решает акушер, ведущий роды. Во втором периоде поздней изгоняющей фазе сердцебиение плода регистрируется через каждые 5 минут после каждой потуги, или чаще по решению акушера. Проведение электронного мониторинга должно быть обоснованно. Наружный акушерский осмотр выполняется до вагинального. Записи в документах должны включать в себя состояние матки, регистрацию сокращения матки (частота и сила), положение, позицию, предлежание плода, сердцебиение плода.
Вагинальный осмотр должен выполняться через 4 часа в случае нормальных родов или чаще по решению акушера.
Амниотомия производится по показаниям, которые отмечаются в документах, следует зафиксировать характер околоплодных вод.
О каждом отклонении от нормального течения родов следует сообщить старшему акушеру и соответствующим медицинским специалистам.
Принятие пищи во время родов
Роженицам низкого риска можно предложить легкую диету, или питье, учитывая данные протокола обезболивания.
Роженицам группы высокого риска можно пить только воду.
Обезболивание в родах применятся с учетом индивидуальности роженицы, необходимо его пересматривать при изменении ситуации, учитывая пожелание матери.
По принятию позиции во время родов следует выполнять желание матери, насколько это является возможным и безопасным.
Показания к эпизиотомии должны быть отмечены в документах. Местное обезболивание должно применяться до эпизиотомии и при восстановлении травм мягких родовых путей.
В третьем периоде родов следует применять профилактику кровотечения (окситоцин внутримышечно, метилэргометрин, окситоцин внутривенно, простагландины. Методом выбора является в/м введение 10 Ед окситоцина).
Непосредственно после родов следует оценить состояние новорожденного и матери. Матерям передается новорожденный для кожного контакта в течение не менее 2 часов и первого раннего прикладывания его к груди в спокойной обстановке в течение первых 30-60 минут. Следует ободрить матерей для выполнения первого кормления грудью, как только ребенок этого захочет.
Когда мать и/или новорожденный направляются в другое отделение, то их передача производится методом личной передачи от одного акушера к другому.
У всех записей акушеров-студентов должны быть контрольные подписи ответственных акушеров. Всем акушерам следует посещать родильниц, у которых они принимали роды, или о которых они заботились и дать им возможность поговорить о своих переживаниях и впечатлениях. Эта информация способствует совершенствованию профессиональных навыков акушеров, дает повод к размышлению о своих действиях и подсказывает пути улучшения помощи роженицам, родильницам и новорожденным.
