
- •Техника плевральной пункции и постановка дренажей при пневмотораксе, гемотораксе, экссудативном плеврите, пиопневматороксе. Дренаж Бюллау.
- •Методика обследования грыжевых ворот при наружных грыжах. Симптом кашлевого толчка. Признаки ущемления грыжи, критерии жизнеспособности кишки.
- •Воспроизвести и оценить симптомы:
- •Панкреатит:
- •Уметь определить границы печени по Курлову, край печени, напряженный желчный пузырь, симптом Курвуазье. См. Навыки по терапии.
- •Провести обследование больного для определения симптомов кишечной непроходимости (перкуссия живота, пальпация, аускультация, ректальное обследование)
- •Симптомы: Обуховской больницы, Вааля, Склярова, «Малинового желе»
- •Методика обследования вен нижних конечностей. Симптомы Хоманса, Мозеса, Ловенберга. Техника венесекции
- •Техника венесекции.
- •Техника сифонной и очистительной клизмы
- •Последовательность выполнения:
- •Техника очистительной клизмы:
- •Последовательность выполнения:
- •Пункция перикарда
- •Техника трахеостомии — из учебника по топографической анатомии.
- •Новокаиновые блокады – при переломе ребер, футлярная, семенного канатика, круглой связки печени, паранефральная, вагосимпатическая,
- •Межреберная (по Фридланду) новокаиновая блокада
- •Вагосимпатическая шейная новокаиновая блокада
- •Футлярная новокаиновая блокада
- •Разрезы при поверхностных гнойниках (абсцесс, карбункул, фурункул) и панарициях. Виды анестезии.
- •Виды остановки кровотечения в ране.
Навыки по хирургии.
Обследование периферических лимфатических узлов (паховых, подмышечных, шейных).
Пример заключения: при осмотре видимого увеличения л у нет. Кожа над ними бледно-розовая, рубцы,свищи отсутствуют. Пальпируются подчелюстные и подмышечные лимфоузлы, овальной формы, диаметром от 0,5 до 1 см, с гладкой поверхностью, эластичные, безболезненные, умеренно-подвижные.
Обследование щитовидной железы и определение степени ее увеличения. Глазные симптомы.
Заключение: видимого увеличения щитовидной железы нет. Кожа над ней не изменена, послеоперационных рубцов нет. Пальпируется перешеек щитовидной железы шириной до 0,5 см, с гладкой повехностью, эластичный, безболезненный. Доли не пальпируются.
По классификации О. И. Николаева выделяют пять степеней увеличения щитовидной железы: I ст. — щитовидная железа не видна, пальпаторно увеличена, II ст. — щитовидная железа видна при глотании, III ст. — щитовидная железа видна без глотания (симптом толстой шеи), IV ст. — щитовидная железа деформирует шею, V ст. —- щитовидная железа нарушает функцию органов шеи.
По ВОЗ: 0 ст. — зоба нет; 1 ст. — доли больше дистальной фаланги 1 пальца пациента, зоб пальпируется, но не виден; 2 ст. — зоб пальпируется и виден.
Симптомы тиреотоксического экзофтальма многие годы могут оставаться стабильными при компенсированном тиреотоксикозе; их появление возможно при эу- и гипотиреоидных состояниях. К его клиническим проявлениям относятся: • расширение глазной щели (симптом Дельримпля); • редкое мигание (симптом Штельвага); • ретракция верхнего века (симптом Кохера); • отставание верхнего века при медленном опускании глаз (симптом Грефе); • тремор закрытых век (симптом Розенбаха); • повышенный блеск глаз (симптом Краузе); • недостаточность конвергенции (симптом Мебиуса); • некоторое ограничение подвижности глазных яблок кнаружи; • периодическое расширение глазной щели при длительной фиксации (симптом Боткина).
Обследование пораженной конечности: объем движений в суставах: парез, паралич, контрактура, парциальная, тотальная) определение пульсации на периферических артериях (бедренная, подколенная, стопы), объем конечности, цвет и температура кожных покровов.
Заключение: мышцы нормотрофичны, симметричные группы мышц развиты одинаково. Параличей, парезов, судорог нет. при пальпации — мышцы нормотоничны, тонус одинаков в симметричных группах мыщц. При пальпации — безболезненные, уплотнений не определяется, мышечная сила одинакова и достаточна в симметричных группах мышц.
Суставы: величина и форма суставов не изменена, кожа над суставами бледно-розовая, при пальпации болезненности, флюктуации не выявлено.движения в полном объёме, б\б, хруста,пощёлкивания нет.
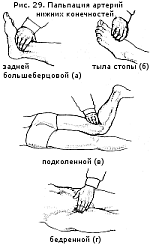
Пальпируют
артерию тыла стопы (а. dorsalis pedis) — на тыльной поверхности стопы в проксимальной части I межплюсневого промежутка
подколенную артерию (а. poplitea) — в медиальной половине подколенной ямки в положении лежа на животе с согнутыми под прямым углом в коленных суставах ногами
бедренную артерию (а. femoralis) — непосредственно ниже середины пупартовой связки при выпрямленном и слегка ротированном кнаружи бедре
Техника плевральной пункции и постановка дренажей при пневмотораксе, гемотораксе, экссудативном плеврите, пиопневматороксе. Дренаж Бюллау.
Плевральная пункция – это пункция плевральной полости, то есть полости, расположенной между висцеральным и париетальным листками плевры. Обычно в плевральной полости скапливается жидкость при различных заболеваниях – при опухоли легкого или плевры, при плеврите, при туберкулезе, при сердечных отеках и т.д. Основным показанием к плевральной пункции служит наличие в ней жидкости, которую можно определить при УЗИ плевральной полости, либо при рентгенографии. Также можно определить уровень жидкости при перкуссии плевральной полости.
Показаниями к пункции плевральной полости являются также: плевриты, внутриплевральные кровотечения, эмпиема плевры, транссудат в плевральной полости при отеках.
Диагностическую плевральную пункцию выполняют в перевязочной, а у тяжелых больных - в палате.
При удалении ЭКССУДАТА!!! местом для пункции плевральной полости являются седьмое или восьмое межреберье между лопаточной и средней подмышечной линиями.
ВОЗДУХ удаляют, проводя пункцию плевральной полости во втором или третьем межреберье по среднеключичной линии. И в том, и в другом случае иглу вкалывают по верхнему краю нижележащего ребра.
1) Набираем в шприц новокаин 0,5%. Лучше всего взять сперва шприц 2-граммовый. И наполняем его новокаином. Запомните:чем меньше площадь поршня шприца, тем менее болезненной будет плевральная пункция. Особенно это касается тех случаев, когда вы делаете плевральную пункцию у детей.
2) Прокалываем кожу и сразу начинаем медленно предпосылать новокаин, медленно надавливая на поршень шприца, также медленно продвигая иглу дальше – в мышцы и мягкие ткани грудной стенки. Запомните: пункционную иглу вводят в намеченном межреберье, ориентируясь на верхний край ребра. Если вводить иглу по нижнему краю, то можно повредить межреберную артерию, а это очень опасно ввиду неостанавливающегося кровотечения из нее.
3) Чувствуем упругое сопротивление тканей, расположенных в области внутригрудной фасции. А в момент проникновения иглы в плевральную полость появляется чувство «свободного пространства».
4) Обратным движением поршня в шприц извлекают содержимое плевральной полости: кровь, гной, хилезный или иного вида экссудат. Эта первая - визуальная оценка результата плевральной пункции является важной в диагностическом отношении.
5) Меняем тонкую иглу от одноразового шприца, которым делали обезболивание, на более толстую, многоразовую, подсоединяем к ней через переходник шланг от электроотсоса и снова прокалываем грудную стенку по уже обезболенному месту. И откачиваем экссудат из плевральной полости с помощью отсоса.
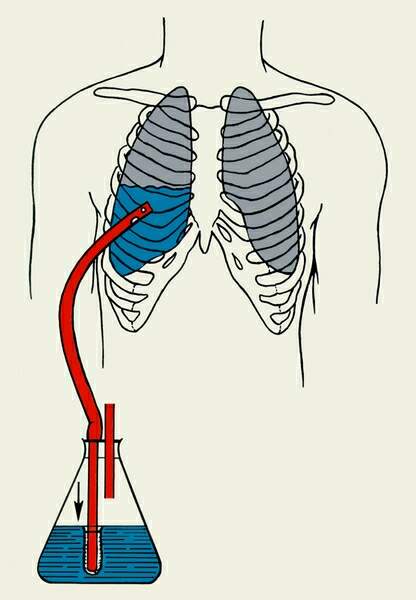
Схема дренирования по Бюлау.
Основная цель: своевременное и адекватное удаление крови из плевральной полости и расправление лёгкого. Техника: под местной анестезией в 7 -8 межреберье по средней подмышечной линии делается прокол скальпелем мягких тканей , ориентируясь на верхний край нижележащего ребра. Дренажную трубку диаметром 1~1,5 см. с несколькими боковыми отверстиями вводят в плевральную полость корнцангом или троакаром с диаметром более 1,5 см.Трубка двумя швами фиксируется к краям кожной раны. Нижний конец трубки с клапаном опускается во флакон с антисептиком или к вакуумной системе для активной аспирации.
Дренирование плевральной полости показано только при среднем и большом гемотораксе. При малом гемотораксе производится плевральная пункция.
Главная задача врача определить : продолжается внутриплевральное кровотечение , или оно остановилось? Для диагностики продолжающегося внутриплеврального кровотечения служат : клиника, количество крови по плевральному дренажу, проба Рувилуа-Грегуара - интенсивное поступление крови по дренажу, которая быстро свёртывается, на фоне клиники анемии. Наличие продолжающегося внутриплеврального кровотечения является показанием к торакотомии. Дренажную трубку удаляют не ранее 4 суток, при полном расправлении лёгкого и отсутствии отделяемого по дренажу.
Наличие пневмоторакса и среднего гемоторакса является показанием к двойному дренированию плевральной полости ( во 2 и 7 межреберьях).
