
- •Забор костного мозга
- •Особенности патогенеза острых лейкозов
- •Протоколы диагностики острых лейкозов. Лабораторные методы в диагностике и дифференциальной диагностике.
- •Особенности течения и диагностики острых лимфобластных лейкозов.
- •Диагностика острого лимфобластного лейкоза
- •Иммунофенотипирование и цитогенетические исследования в диагностике болезней крови. Иммунофенотипирование
- •Цитогенетические и молекулярно-генетические методы в диагностике гемобластозов
- •55 Лейкемоидные реакции, этиопатогенез, виды, дифференциальная диагностика.
- •Этиопатогенез хмл. Лабораторные показатели на 1 стадии заболевания.
- •Филадельфийская хромосома
- •Эритремия, клинико-лабораторная диагностика.
- •Лабораторные показатели при эритремии
Протоколы диагностики острых лейкозов. Лабораторные методы в диагностике и дифференциальной диагностике.
Алгоритм диагностики острых лейкозов







Лабораторные показатели при острых лейкозах
Периферическая кровь:
Анемия нормо- или макроцитарная (реже)
Лейкоциты в большинстве случаев (50-79%) увеличены в разной степени – 10-500х109/л. В формуле – бласты. По морфологии в ряде случаев лейкозные бласты могут не отличаться от нормальных бластов КМ, но в большинстве случаев характеризуются полиморфизмом, атипией (уродливая форма ядер, отсутствие и увеличение ядрышек, наличие зернистости, вакуолизация). Бластные клетки хорошо видны только в тонких мазках.
Лейкемическое зияние (бласты встречаются параллельно со зрелыми клетками.
Острый лейкоз с лейкоцитозом и бластами в периферической крови называется лейкемическим.
В 30-50% случаев количество лейкоцитов в норме или снижено и бласты в формуле отсутствуют или единичны – это алейкемическая стадия. Считают, что ее проходят практически все больные, но не у всех выявляем.
Нормобластоз
СОЭ ↑
Тромбоцитопения различной степени
Ретикулоциты снижены или в норме( реже).
Биохимия увеличено содержание мочевой кислоты в сыворотке и моче.
Особенности КМ у больных острым лейкозом
Для установления диагноза «острый лейкоз» исследование пунктата КМ обязательно !!!
Костный мозг: тотальная бластная гиперплазия. Если присутствуют клетки эритроидного и/или гранулоцитарного рядов, то они обычно с дегенеративными изменениями. Часто видна мегалобластоидность нормобластов или типичные мегалобласты (за счет дефицита потребления фолиевой кислоты и потери клетками способности к усвоению ФВ). Мегакариоциты снижены.
Международный порог диагностики ОЛ – 30% и более бластов в КМ.
Пунктаты КМ должны храниться в течение 5 лет после смерти больного ОЛ.
Дифференциальная диагностика ОЛ
Агранулоцитоз в начале выздоровления
Апластическая анемия (с алейкемической стадией острого лейкоза).
Инфекционный мононуклеоз.
Особенности течения и диагностики острых нелимфобластных лейкозов.
Особенности различных вариантов ОНЛЛ
М1 и М2 – наиболее частая форма у взрослых (60% от всех острых лейкозов взрослых). Бласты крупные и средние, ядерно:цитоплазматическое соотношение 1:1 (или высокое). Структура хроматина нежно-сетчатая, могут быть мелкие ядрышки, цитоплазма голубая без гранул (у М1) или с зернистостью и в 30% палочки Ауэра (у М2). При ОМЛ могут встречаться единичные созревающие гранулоциты (миело, метамиело), то есть нет абсолютного зияния (чаще при М2). Цитохимия – пероксидаза+, липиды+, гликоген + в диффузной форме, эстераза-.
Острый миелолейкоз без вызревания (М1)
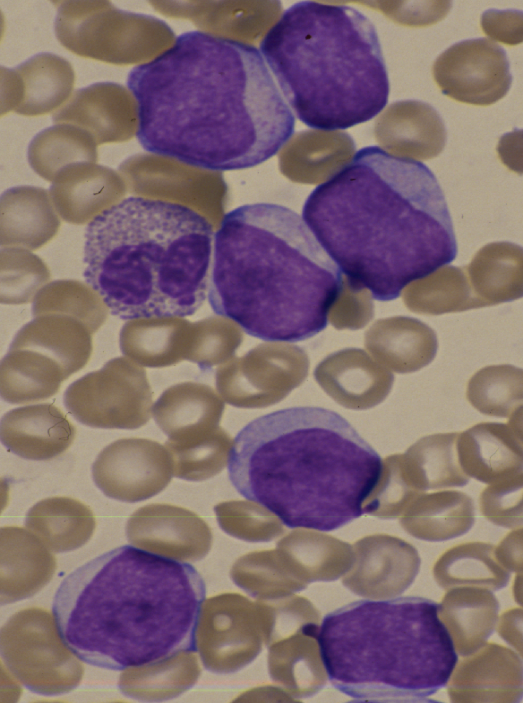

Острый миелолейкоз с вызреванием (М2)


М3 встречается в 3%. Клинические особенности – выраженная кровоточивость из-за развития ДВС, фибриноген ↓. Особенность морфологии (используется для диагностики)– выраженный полиморфизм бластных клеток, гранулярность, атипия. Цитохимия как при М1 и М2. Цитогенетический маркер – транслокация 15 и 17 хромосом (онкоген PML/RaRa).
Специфична для М3 цитохимическая реакция на кислые сульфатированные мукополисахариды, однако для диагностики достаточно более простых методов.
М3 хорошо поддается лечению ретиноевой кислотой (индуцирует апоптоз). Описаны случаи выздоровления.
Острый промиелолейкоз (М3)
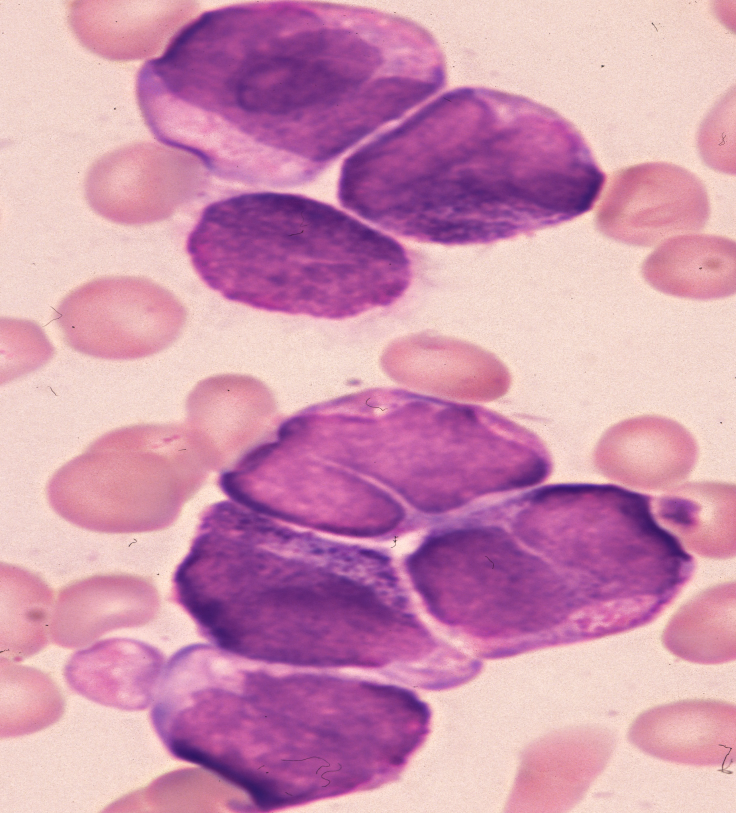

М4 – встречается в 20% острых лейкозов взрослых. По клинике мало отличается от других. Несколько чаще поражается печень, кожа. Могут быть беспричинные подъемы температуры. Бласты 2-х типов: 1) как при ОМЛ, 2) моноцитоподобные бласты. Цитохимия: пероксидаза и липиды +, гликонен+ диффузный, эстераза +.
Острый миеломонобласный лейкоз (М4)
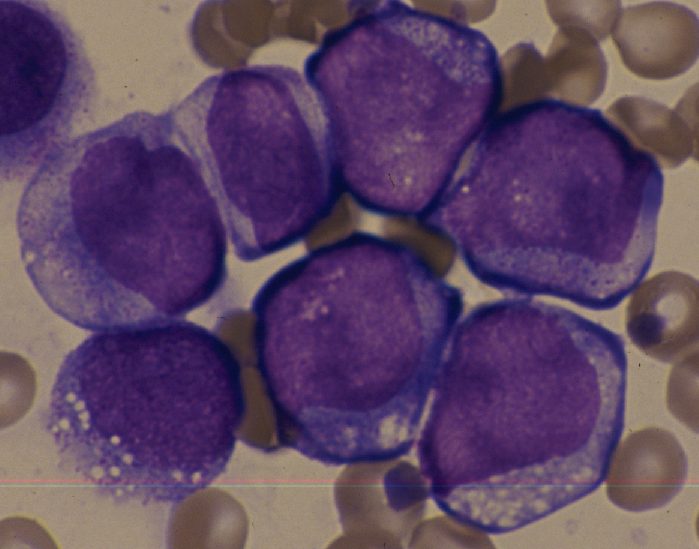
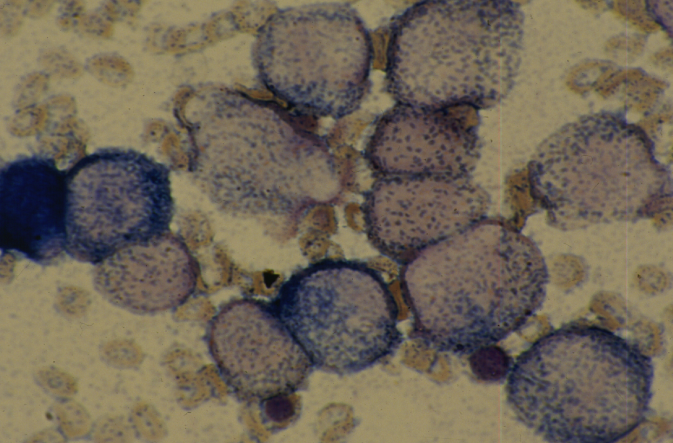

М5 встречается в 3-5% всех случаев ОЛ у взрослых. Клиника – как предыдущие. Преобладают бласты с моноцитоподобными ядрами. Цитохимия: пероксидаза ±, липиды слабоположительны, гликоген+ диффузный, эстераза +++.
Острый монобластный лейкоз (М5)
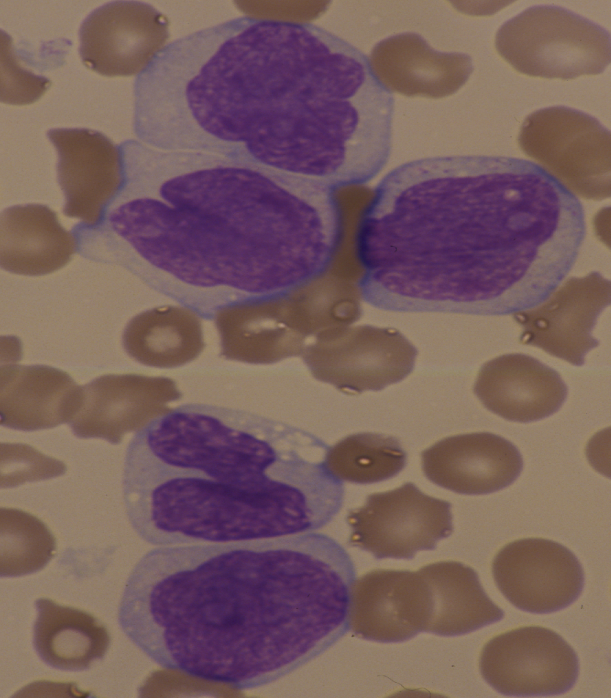

М6 – болезнь Гульельмо – 1-3%. Клиника - на первом плане анемия, иногда с гемолитическим компонентом. В периферической крови и КМ значительное количество эритрокариоцитов (мегалобластов, нормобластов). Цитохимия – как при миело.
Острый эритромиелобластный лейкоз (М6)
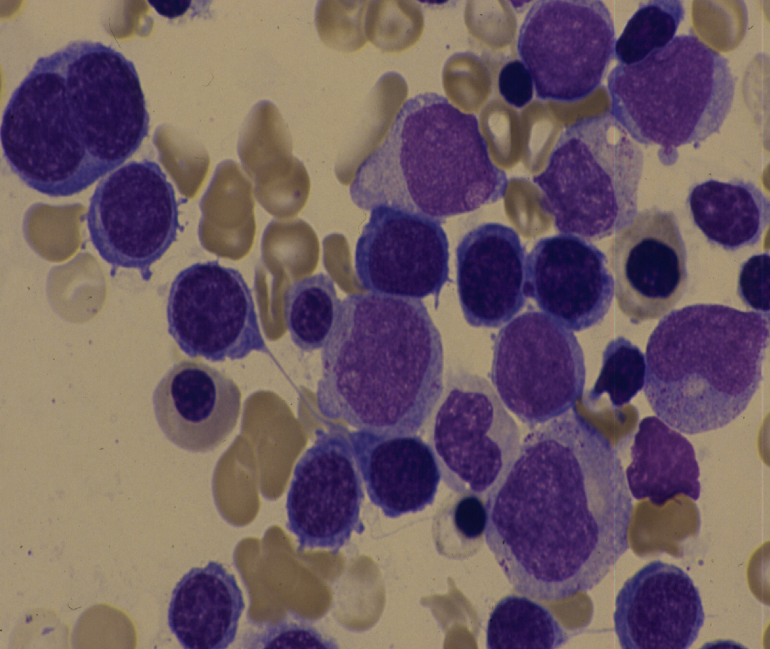

М7 очень редкий. Клинические особенности – глубокая тромбоцитопения, или умеренная, но с большим количество дегенеративных форм. Бласты крупные, видна отшнуровка цитоплазмы. Диагноз по иммунофенотипированию
Острый мегакариолейкоз (М7)
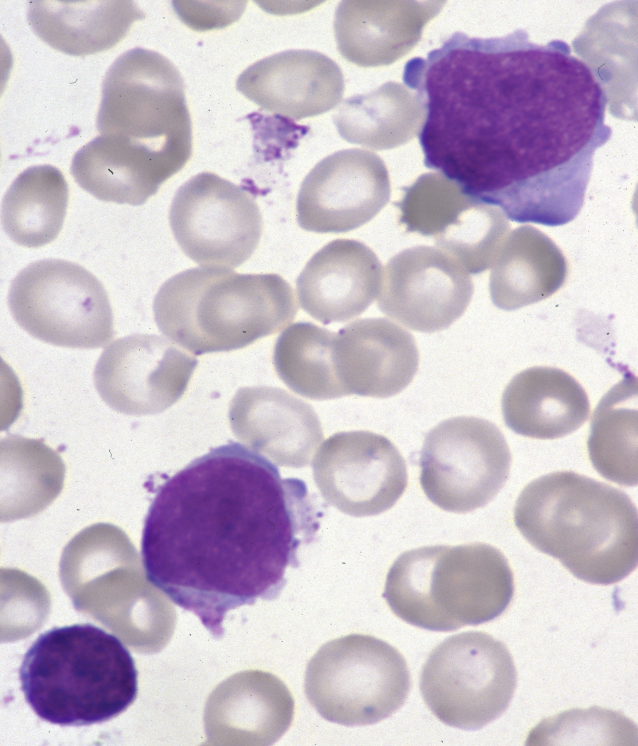

М0 по клинике мало отличается от миело. Бласты чаще средние и мелкие, с высоким ядерно-цитоплазматическим соотношением (ядро как бы больше клетки). Цитохимия – все реакции отрицательны (так называемые «немые» бласты).
Острый острый недифференцированноклеточный лейкоз (М0)
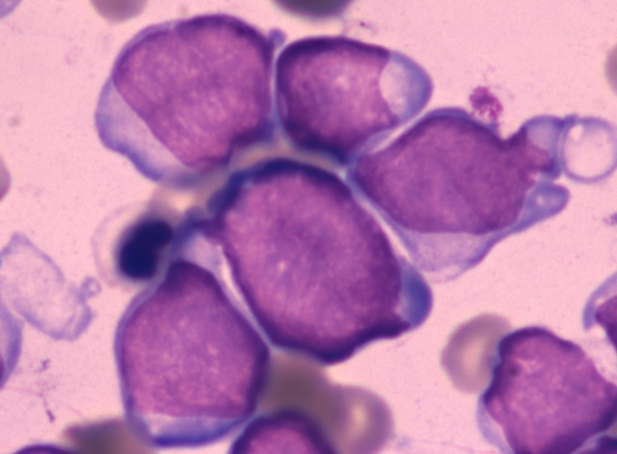
Иммунофенотипирование при ОНЛЛ
Иммунологические исследования не играют решающей роли в диагностике и классифицировании большинства случаев ОНЛЛ.
Диагностика ОНЛЛ базируется на результатах морфоцитохимического исследования.
Показания к иммунофенотипированию: для диагностики ОНЛЛ при отсутствии морфоцитохимических признаков миелоидной дифференцировки бластных клеток.
Варианты ОНЛЛ, требующие иммунофеноти-пирования: М0, М6 и М7 (10% всех наблюдений ).
Панмиелоидные маркеры - CD13, CD33 и CD65. Позволяют подтвердить миелоидную природу лейкемических клеток в 98% случаев ОНЛЛ
Цитогенетические исследования при ОНЛЛ
При ОНЛЛ позволяют распознать хромосомные аномалии, ассоциированные с некоторыми цитологическими вариантами заболевания: t(8; 21) при М2, t(15; 17) при МЗ, t(9; 11) при М5а-вариантах ОМЛ, а также выделить цитогенетические субварианты ОМЛ: t(6; 9) при ОМЛ с базофилией, t(8; 16) при М5 с эритрофагоцитозом.
