
- •1. Классификация переломов. Клинические и рентгенологические признаки. Лечение на догоспитальном этапе. Правила наложения транспортных шин. Классификация переломов.
- •Клинические и рентгенологические признаки переломов.
- •Лечение переломов на догоспитальном этапе.
- •Правила наложения транспортных шин.
- •2. Особенности переломов у детей и лиц пожилого возраста. Особенности переломов у детей.
- •Особенности переломов у лиц пожилого возраста.
- •3. Ранние местные осложнения повреждений (повреждения сосудов, нервов, острый футлярный синдром, фликтены и др.)
- •4. Правила транспортной иммобилизации при переломах конечностей, позвоночника и таза. Правила транспортной иммобилизации при переломах конечностей
- •Правила транспортной иммобилизации при переломах позвоночника
- •Правила транспортной иммобилизации при переломах таза
- •5. Замедленная консолидация и несращения переломов. Клиника. Диагностика. Лечение.
- •6. Ложные суставы. Классификация. Клиника. Диагностика. Лечение.
- •7. Наиболее частые ошибки в лечении переломов и вывихов.
- •8. Принципы и методы лечения ортопедотравматологических больных.
- •1. Оказание помощи в экстренном порядке.
- •9. Фиксационный метод лечения переломов. Сущность. Показания. Методы. Осложнения.
- •11. Экстензионный метод лечения переломов. Сущность. Показания. Способы. Осложнения.
- •12. Оперативный и компрессионно-дистракционный методы лечения переломов. Показания. Противопоказания. Достоинства. Осложнения.
- •13. Переломы ключицы. Механизм травмы. Механогенез смещения отломков. Клиника. Лечение.
- •14. Вывихи ключицы. Классификация. Механизм травмы. Клиника. Лечение.
- •15. Окончатые переломы ребер. Клиника, осложнения, диагностика, лечение. Первая врачебная помощь.
- •16. Вывихи плеча. Классификация. Механизм травмы. Клиника. Способы вправления. Повреждения вращательной манжеты плеча. Механизм травмы. Клиника. Диагностика. Лечение.
- •Лечение. Существует несколько методов устранения переднего вывиха плеча. Любая репозиция должна выполняться под наркозом.
- •17. Переломы хирургической шейки плеча. Классификация. Механизм травмы. Механогенез смещения отломков. Клиника. Диагностика. Лечение.
- •18. Переломы диафиза плеча. Классификация. Механизм травмы. Механогенез смещения отломков. Клиника. Диагностика. Лечение.
- •19. Чрезмыщелковые переломы плеча. Классификация. Клинико-рентгенологическая характеристика различных видов. Лечение. Осложнения.
- •20. Вывихи предплечья. Классификация. Механизм травмы. Клиника. Лечение.
- •21. Переломы шейки и головки лучевой кости, локтевого отростка. Механизм травмы. Клиника. Лечение.
- •22. Переломы диафиза костей предплечья. Классификация. Механогенез смещения отломков в зависимости от уровня перелома. Лечение.
- •23. Переломовывихи костей предплечья. Классификация. Клинико-рентгенологическая характеристика различных видов. Лечение.
- •24. Переломы луча в типичном месте. Классификация. Механизм травмы. Виды смещения отломков. Клиника. Лечение.
- •25. Переломы ладьевидной кости кисти. Механизм травмы. Клиника. Диагностика. Лечение.
- •26. Переломы пястных костей и фаланг пальцев. Механизм травмы. Клиника. Диагностика. Лечение.
- •32. Осложненные переломы костей таза (с повреждением тазовых органов). Клиника. Лечение.
- •33. Вывих бедра. Классификация. Механизм травмы. Клиника. Способы вправления. Лечение.
- •34. Медиальные переломы проксимальной части бедра. Классификация. Механизм травмы. Клиника. Лечение.
- •35. Латеральные переломы проксимальной части бедра. Классификация. Механизм травмы. Клиника. Лечение.
- •36. Переломы диафиза бедра. Классификация. Механизм травмы. Механогенез смещения отломков. Клиника. Лечение.
- •37. Переломы мыщелков бедра и голени, надколенника. Механизм повреждения. Клиника. Лечение.
- •38. Повреждения менисков и связок коленного сустава. Механизм повреждения. Клиника. Лечение.
- •39. Переломы костей голени. Механизм травмы. Клиника. Лечение.
- •40. Переломы лодыжек. Классификация. Клиника. Диагностика. Лечение.
- •41. Переломы плюсневых костей. Механизм травмы. Клиника. Лечение.
- •42. Продольное плоскостопие. Этиопатогенез. Клиника. Лечение.
- •43. Поперечное плоскостопие. Отклонение оси 1-го пальца кнаружи. Молоткообразные пальцы. Этиопатогенез. Клиника. Лечение.
- •Классификация открытых переломов
- •Диагностика открытых переломов
- •Лечение
- •45. Врожденный вывих бедра. Степени дисплазии. Ранние клинические симптомы (у детей до года). Рентгендиагностика. Лечение.
- •Теории возникновения врожденного вывиха бедра:
- •46. Клиника и рентгендиагностика врожденного вывиха бедра у детей старше 1 года. Методы лечения.
- •Лечение.
- •52. Диспластический деформирующий коксартроз. Стадии развития. Клиника. Лечение.
- •53. Остеомиелиты. Классификация, клиника, диагностика, лечение. Показания к хирургическому лечению
- •54. Доброкачественные опухоли костей. Классификация и клиника. Рентгенологическая семиотика остеомы, остеоид-остеомы, остеохондромы, остеобластокластомы, хондромы и их лечение.
- •1. Первичные опухоли остеогенного происхождения:
- •2. Первичные опухоли неостеогенного происхождения:
- •3. Вторичные опухоли, параоссальные и метастатические.
- •Особенности диагностики опухолей у детей
- •Остеома.
- •Остеохондрома.
- •Остеоид-остеома.
- •Остеобластокластома.
- •Хондрома.
- •55. Злокачественные опухоли костей. Клинические признаки и рентгенологическая семиотика остеогенной и хондросаркомы, опухоли Юинга. Лечение. Остеогенная саркома.
- •Первичная хондросаркома кости.
- •Опухоль Юинга (Ewing tumor).
- •56. Осанка. Определение понятия. Этапы ее формирования. Виды ее нарушений. Профилактика и лечение.
- •57. Сколиотическая болезнь. Этиопатогенез. Клинико-рентгенологическая характеристика. Принципы консервативного и оперативного лечения.
- •Этиология идеопатического сколиоза
- •1. Асимметрия нагрузки на позвоночник приводит к деформации тел позвонков (а. Паре, Андре);
- •Состояние внутренних органов у больных сколиотической болезнью
- •Лечение.
- •58. Врожденная косолапость. Этиопатогенез. Клиника. Лечение в различных возрастных группах.
- •Лечение врожденной косолапости
- •59. Врожденная кривошея. Этиопатогенез. Клиника. Лечение в различных возрастных группах.
- •1. Врожденная
- •2. Приобретенная (с болевым синдромом)
- •3. Приобретенная (без болевого синдрома)
1. Первичные опухоли остеогенного происхождения:
А. Доброкачественные (остеома, остеоид-остеома, остеобластокластома, хондрома, хондробластома, фиброма, доброкачественная хордома и др.)
Б. Злокачественные (остеогенная саркома, хондросаркома, злокачественная остеобластокластома, злокачественная хордома).
2. Первичные опухоли неостеогенного происхождения:
А. Доброкачественные (гемангиома, лимфангиома, липома, фиброма, нейрома).
Б. Злокачественные (опухоль Юинга, ретикулосаркома, липосаркома, фибросаркома).
3. Вторичные опухоли, параоссальные и метастатические.
Напомним некоторые известные положения патологической анатомии о опухолях. Доброкачественные опухоли характеризуются отчетливой границей больного и здорового участка тканей, медленным ростом, раздвигая ткани, правильным расположением; клетки опухоли с небольшой активностью деления, не дают рецидивов и метастазов, могут малигнизироваться: остехондромы, энхондромы, остеобластокластомы и др.
Злокачественные опухоли характеризуются инфильтративным ростом в окружающих тканях, отсутствием четких границ, полями митозов, резкой атипией клеток, расстройством дифференциации и созревания, метастазированием с летальным исходом.
Особенности диагностики опухолей у детей
Диагностика опухолей у детей представляет собой одну из трудных задач современной ортопедии, рентгенологии и патологической анатомии. Это связано не только с разнообразием заболеваний, но и характерным начальным течением ряда заболеваний без проявления ясных симптомов. Нередко распознают их поздно, при выраженном проявлении болезни.
Возраст больного имеет существенное значение для решения вопроса о характере опухоли. Для детского возраста характерны первичные опухоли, метастатические крайне редки, а у взрослых наоборот - метастатические встречаются в 20 раз чаще. Так, на каждого больного с первичной опухолью приходится 2-3 метастатических. Возраст ребенка имеет существенное значение в возникновении некоторых видов опухолей. Так, эозинофильная гранулема чаще выявляется у детей дошкольного возраста, фиброзная дисплазия характерна для детей 10-12 лет, а для детей 5 лет – саркома Юинга, для детей старше 8 лет и подростков – остеогенная саркома.
Очаг новообрвзования, как правило, залегает в глубине кости. При этом ребенок в отличие от взрослого не всегда в состоянии оценить свои ощущения и сформулировать свои жалобы. Ранняя диагностика опухолей затруднена необычайным сходством отдельных новообразований. Как клиницист не может безоговорочно опираться только на свои клинические данные, так и рентгенолог не может быть уверенным в наличии определенного заболевания на основании только описания рентгенограммы. Опасным является путь установления диагноза опухоли кости только на основании данных патологоанатома без учета клиники и рентгенологии.
Таким образом, диагностика заболеваний скелета – трудное и ответственное дело, Здесь необходимо комплексное использование существующих методов распознавания костных опухолей.
На ранних стадиях многие костные заболевания не имеют специфической симптоматики. В связи с этим необходимо пользоваться отдельными, даже незначительными данными, которые в сумме определяют «трудно рождающийся диагноз». К ним относятся анамнез, первые жалобы, длительность болезни и сопоставление соответствия размеров опухоли с давностью заболевания, результаты внешнего осмотра, общего состояния больного, его возраст, пол, локализация новообразования.
Трудности диагностики костных поражений опухолевым ростом состоят в том, что первые жалобы возникают у детей лишь тогда, когда болезненный очаг либо достигает больших размеров и сдавливает рядом находящиеся нервные стволы, либо, выходя за границы кости до надкостницы, вовлекают ее в процесс и проявляются болями.
Выяснение характера боли – существенная часть трудного диагноза. Чаще всего боли являются первыми симптомами злокачественных опухолей, так как в процесс вовлекается надкостница. Вначале боли носят непостоянный характер. Позже больной ребенок уточняет их локализацию. Сначала боли периодические, затем становятся постоянными, наблюдаются в покое. Даже при иммобилизации больной конечности гипсовой шиной боли не стихают ни днем, ни ночью. Иногда боли не соответствуют локализации опухоли. В этих случаях необходимо думать об иррадиации болей по нервным стволам. Так, при локализации очага в проксимальной части бедра, боли могут локализоваться в коленном суставе, иррадиируя по бедренному нерву. Весьма характерны ночные боли, в значительной степени изнуряющие больного.
При отдельных злокачественных новообразованиях боли появляются раньше, чем очаг выявляется на обычной рентгенограмме. В этих случаях необходимо прибегать к современным методам обследования больного: компьютерной и ядерномагнитнорезонансной томографии, которые позволяю выявить очаг размером около 2мм.
Доброкачественные опухоли почти всегда безболезненны. Боли в этих случаях чаще вторичные, за счет механического давления большой опухолью рядом расположенных нервных стволов. Только остеоид-остома проявляет себя сильным болевым синдромом, обусловленным увеличенным внутрикостным давлением в «гнезде опухоли». Но эти боли хорошо снимаются аспирином, а при злокачественных новообразованиях болевой синдром снимается на непродолжительное время только наркотическими веществами.
Некоторые опухоли костей, расположенные эндостально, впервые проявляют себя патологическим переломом (остеобластокластома, энхондрома). Существует мнение, что такие переломы, срастаясь, могут привести к «самоизлечению», что вызывает определенные сомнения.
Уточняя анамнез заболевания, необходимо выяснить, прежде всего, первые симптомы заболевания. Дети и родители нередко обращают внимание на предшествующую травму, хотя установлено, что травма не имеет никакого отношения к появлению опухолевого роста. При обычном травматическом повреждении боль, припухлость, нарушение функции появляются сразу же после травмы, а при опухолях эти клинические симптомы появляются спустя некоторое время, иногда даже через несколько месяцев. Собирая анамнез заболевания, необходимо выяснить применялось ли больному физиотерапевтическое лечение, особенно тепловые процедуры, и его эффективность. Больные с опухолями отмечают, что применение тепла усиливает боли и увеличивает пораженный сегмент. ФТЛ при опухолях противопоказано, так как стимулирует опухолевый рост.
Общее состояние больного при опухолях костей не страдает. При доброкачественных опухолях оно вообще не меняется, исключая остеоид-остеому. Злокачественные опухоли, особенно у маленьких детей, могут начинаться как острый воспалительный процесс и, например, начало саркомы Юинга нередко «протекает» под диагнозом «Остеомиелит».
Хороший внешний вид ребенка не исключает наличия у него злокачественного новообразования, так как кахексия у них развивается только в терминальной стадии процесса. Дети просто не доживают до ракового истощения, а умирают значительно раньше.
Внешний вид органа, пораженного костной опухолью, характеризуется припухлостью, которая пальпаторно отличается плотной консистенцией. При злокачественных опухолях боль предшествует припухлости и появление припухлости при злокачественных опухолях – поздний симптом. Только при остеобластокластомах со значительным истончением кортикального слоя в месте опухоли при пальпации можно ощутить костный хруст (крепитацию), появляющийся из-за повреждения тонкого кортикального слоя при пальпации.
Метастатические опухоли никогда не пальпируются, а остеолитические формы чаще всего проявляются патологическим переломом.
В области определяющейся деформации, над доброкачественной опухолью кожные покровы не изменяются. При злокачественных – кожа бледная, истонченная, с просвечивающимися венозными сосудами («мраморная кожа»), тяжело смещается над опухолью и не берется в складку. При распадающихся опухолях возможно их изязвление.
Нарушение функции конечности зависит от локализации очага по отношению к суставу: остеогенная саркома, локализующаяся в эпиметафизе бедра, вызывает болевую контрактуру, а гигантома (ОБК) даже при прорыве опухоли в сустав не нарушает функцию конечности (сустава), т.к. безболезненна. Ограничение движений нередко связаны с патологическим переломом, который может стать первым признаком опухоли, а при злокачественных новообразованиях свидетельствует об инкурабельности опухоли и дает резкий толчок к метастазированию.
Локализация опухоли очень характерна. Некоторые опухоли имеют свою излюбленную локализацию, что может быть одним из диагностических симптомов. Так, хондромы локализуются в мелких костях кисти, гигантома (ОБК) у детей – в проксимальном метадиафизе плеча, а у взрослых – в проксимальном метаэпифизе большеберцовой кости. Остеогенная саркома локализуется в дистальном метафизе бедра, не нарушая зону роста и распространяется в диафиз. Саркома Юинга чаще поражает диафиз голени и предплечье.
Лабораторные данные. Общий анализ крови выполняется всем больным. При доброкачественных опухолях в нем изменений не выявляется. Практически, только у больных с саркомой Юинга в общем анализе крови определяются изменения по типу воспалительного синдрома: высокая СОЭ, нейтрофильный лейкоцитоз со сдвигом формулы влево.
Биохимические исследования. Биохимические исследования в настоящее время играют огромную роль в определении характера и стадии патологического процесса в кости. Значительное увеличение белка сыворотки крови выявляется при миеломной болезни. Наряду с этим в моче появляются тельца Бенс-Джойса, которые в норме отсутствуют.
При не распадающихся злокачественных опухолях происходит снижение общего белка сыворотки крови за счет снижения альбуминов при некотором увеличении уровня глобулинов. При явлениях дегидратации и некроза опухолей может наблюдаться снижение общего белка крови со значительным снижением содержания глобулинов.
У взрослых больных определение количества сиаловых кислот в сыворотке крови при опухолях костей дает еще один тест для установления диагноза. Установлено, что при доброкачественных, медленно растущих опухолях уровень сиаловых кислот не изменяется и соответствует норме (155 ед.). При остеобластокластоме (ОБК) сиаловые кислоты достигают 231 ед., а при злокачественных опухолях – 248 ед. После удаления злокачественной опухоли уровень сиаловых кислот нормализуется к концу 2-й недели послеоперационного периода. Медленное снижение уровня сиаловых кислот после операции может свидетельствовать о нерадикально проведенном оперативном вмешательстве или о наличии метастазов.
Уровень сиаловых кислот при злокачественных опухолях у детей резко повышен. Об этом свидетельствует показатель дифениламиновой реакции (ДФА). При остеогенной саркоме он равен 221 ед., при хондросаркоме – 224 ед., а при доброкачественных опухолях – 170-180 ед., то есть, соответствует норме.
Немаловажную роль в дифференциальной диагностике опухолей и остеомиелита имеет определение протеолитических ферментов, уровень которых повышается при злокачественных опухолях и при появлении метастазов.
Повышение уровня кальция крови до 12-20 мг% наблюдается при интенсивном разрушении кости при метастатических опухолях.
Некоторую помощь в диагностике опухолей костей может оказать определение активности щелочной фосфатазы сыворотки крови. Этот фермент необходим для расщепления органических фосфатных соединений с образованием фосфорной кислоты, которая откладывается в костях в виде фосфата кальция. Уровень фосфатазы увеличивается при недостатке кальция и фосфора в организме (рахит, гиперпаратиреоз). Уровень фосфатазы повышается при образовании костной мозоли после переломов и после патологических переломов, патологическом костеобразовании, которым является остеогенная саркома. При этом, повышение уровня щелочной фосфатазы не абсолютный симптом, однако, в комплексе с другими изменениями может помочь в установлении диагноза.
Активность щелочной фосфатазы повышается при остеоид-остеоме, если гиперостоз, окружающий опухоль, был значительным, а при ОБК – если она привела к патологическому перелому. Т.е., определение активности щелочной фосфатазы является одним из вспомогательных тестов в комплексе диагностики опухолей костной ткани.
Рентгенологическая диагностика костных заболеваний вообще, и опухолей, в частности, представляет большие трудности, особенно у детей, из-за обилия сходных по рентгенологической картине заболеваний скелета, наблюдающихся в период роста. Рентгенологическому исследованию принадлежит ведущая, хотя и в ряде случаев и не окончательная роль в диагностике костных поражений.
При изучении полученной рентгенограммы следует обратить внимание на следующие признаки:
установить распространенность очага в пределах одной кости и отношение его к зоне роста;
локализацию очага (центральное или периферическое расположение);
направление роста новообразования;
четкость границ;
структура опухолевой ткани и окружающий фон кости (склероз, пороз).
Для решения этих вопросов необходима хорошего качества структурная рентгенограмма.
Основной вопрос, на который должен ответить ортопед: добро или злокачественная опухоль в данном конкретном случае.
На этот вопрос можно ответить довольно просто: если в процесс вовлечена надкостница, то это опухоль злокачественная; если же периостальных напластований нет – доброкачественная. Для злокачественных новообразований кости характерны три вида периостальных реакций (рис. 132):
козырьковый периостит;
спикулезный (игольчатый);
луковичный.
Г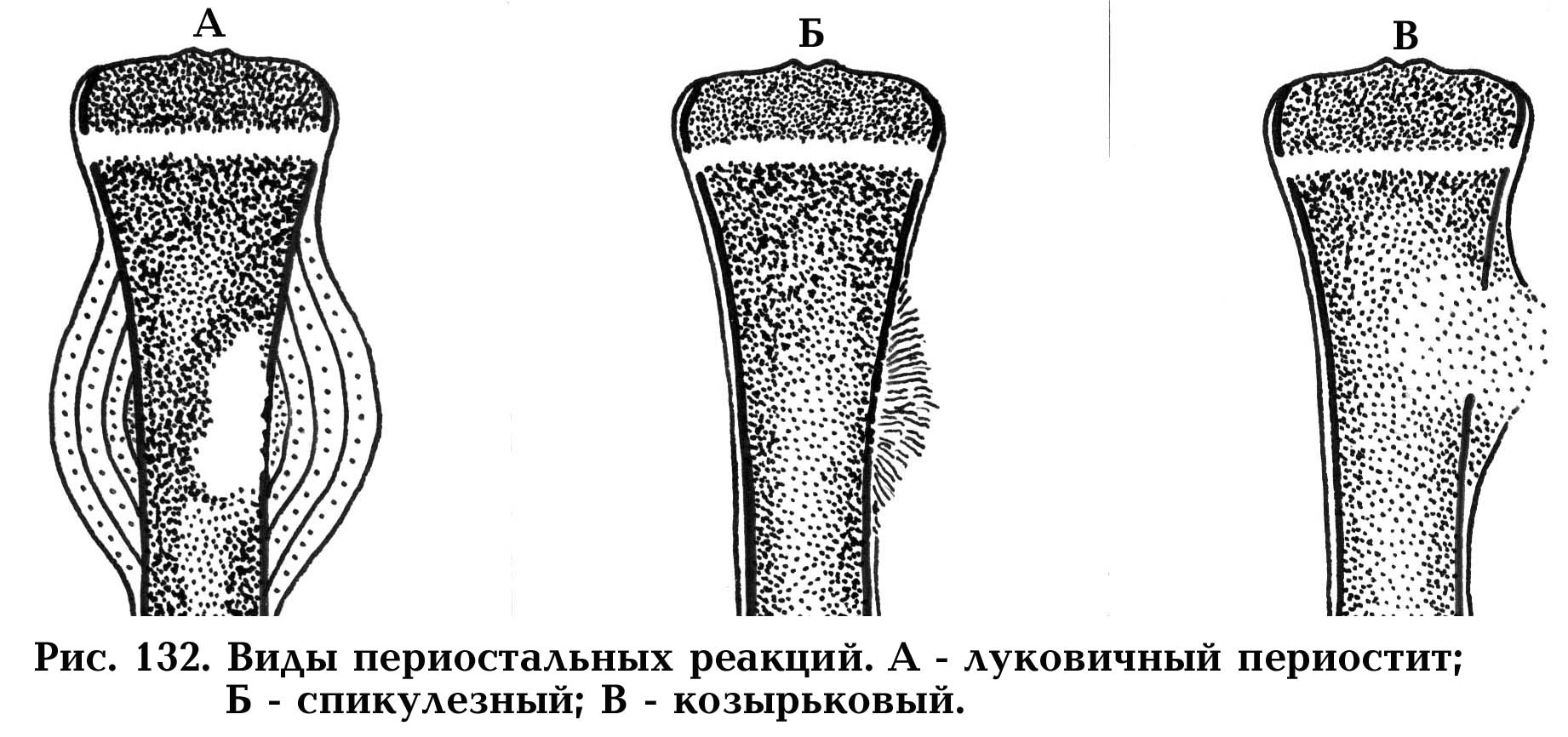
 раницы
очага поражения. Доброкачественные
опухоли характеризуются четкими
границами, а злокачественные – размытыми
контурами как внутри кости, так и в
соседстве с мягкими тканями. Характер
границ довольно типичен для отдельных
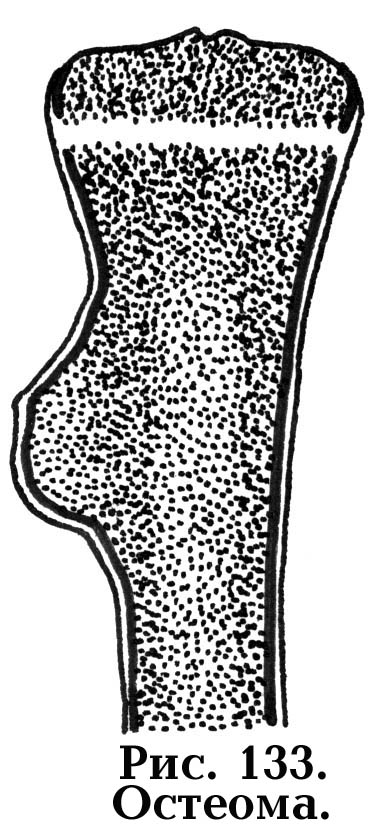
доброкачественных образований. Так, у
остеомы нет четких границ с кортикальным
слоем кости (рис. 133). Сливаясь с ним, она
располагается экзостально. ОБК в случаях
пассивно кистозной формы окружена со
всех сторон зоной остеосклероза в виде
полоски, а при активно-кистозной форме
и литической – не имеет четких границ.
В месте перехода здоровой кости в опухоль
видны новые мелкие ячейки.
раницы
очага поражения. Доброкачественные
опухоли характеризуются четкими
границами, а злокачественные – размытыми
контурами как внутри кости, так и в
соседстве с мягкими тканями. Характер
границ довольно типичен для отдельных
доброкачественных образований. Так, у
остеомы нет четких границ с кортикальным
слоем кости (рис. 133). Сливаясь с ним, она
располагается экзостально. ОБК в случаях
пассивно кистозной формы окружена со
всех сторон зоной остеосклероза в виде
полоски, а при активно-кистозной форме
и литической – не имеет четких границ.
В месте перехода здоровой кости в опухоль
видны новые мелкие ячейки.
Структура очага поражения при доброкачественных опухолях однородна, несмотря на возможные включения.
При первично-злокачественных опухолях уже в начале заболевания отмечается нечеткость границ, и неоднородность структуры из-за деструкции кости. Так, при остеогенной саркоме выражен пятнистый остеопороз с островками склероза. Такая неоднородность фона опухоли – один из ранних рентгенологических признаков этого новообразования.
Более полную информацию по структуре очага, даже при небольших размерах новообразования (до 2мм.), дают современные методы дополнительного обследования больного: томография, компьютерная и ядерномагнитнорезонансная томография, радиоизотопная диагностика.
Морфологические исследования. Если клинические и рентгенологические данные недостаточно определены, то одним из основных методов диагностики для решениявопроса о характере опухоли является патологоанатомическое исследование, биопсия. Последняя может быть пункционной и открытой, предварительной и срочной (во время операции). Не всегда этот метод исследования в полной мере помогает установить истину, тем более что пункционная биопсия способствует быстрому метастазированию, т.к. нарушается околоопухолевый барьер. Наиболее целесообразно проводить открытую срочную биопсию в присутствии морфолога. При этом обращают внимание на внешний вид опухоли («рыбье мясо» при саркоме; «вишневая косточка» при остеоид-остеоме и т. д.).
Таким образом, установить диагноз новообразования кости, особенно в детском возрасте, весьма трудная задача. Для этого необходимо полноценное комплексное обследование больного.
Лечения опухолей. Ведущая роль в лечении больных с опухолями костей принадлежит хирургическому вмешательству. Резекция опухоли в пределах здоровых тканей при доброкачественных опухолях – основной способ оперативного лечения. Если при этом значительно страдает функция сустава (при удалении одной из суставных поверхностей) или ослабление прочности диафиза кости после удаления опухоли – применяют костнопластические операции. При злокачественных новообразованиях также применяют оперативный метод, но при этом делают более радикальные операции – ампутации и экзартикуляции, хотя это вмешательство может продлить жизнь больного всего лишь на несколько месяцев. Лучевая терапия применяется ограничено, так как на основную массу злокачественных опухолей такое лечение эффекта не оказывает. Только при опухоли Юинга в результате лучевого воздействия можно достичь длительной ремиссии и продлить жизнь больного на несколько лет.
Химиотерапия достаточного распространения при опухолях костей пока не получила.
Рассмотрим некоторые наиболее часто встречающиеся в клинической практике опухоли костей.
