
- •Аттестационные вопросы по педиатрии для фельдшеров
- •Правила измерения температуры тела в стационаре.
- •Термометрия
- •Обработка кожи и слизистых при ветряной оспе
- •Методика выполнения процедур, воздействующих на кровообращение. Лечебные ванны
- •Лечебная (общая) ванна.
- •Лекарственных веществ и трав
- •Определение частоты дыхания и подсчет пульса у грудного ребенка
- •Оказание помощи при остановке дыхания
- •Особенности проведения непрямого массажа сердца у детей разного возраста
- •Методы подачи кислорода детям.
- •Оксигенотерапия с помощью носовых катетеров.
- •Дача кислорода через маску Амбу.
- •Взятие фекалий для исследования на наличие паразитов яйца глистов.
- •Алгоритм действия:
- •1 Вариант:
- •2 Вариант:
- •Разведение и введение антибиотиков
- •Техника проведения пробы Манту
- •Закапывание капель в уши.
- •Горчичники
- •Методика проведения горячих ножных ванн
- •Горячее обертывание
- •Техника обработки пуповинного остатка и пупочной ранки в условиях родильного дома и в домашних условиях
- •Неотложная помощь при стенозирующем лярингите («ложном крупе»)
- •Тактика медсестры при носовом кровотечении.
- •Выполнение прививок
- •Гипогликемическая кома развивается
- •Основные симптомы:
- •Тактика фельдшера
- •Оральная регидратация
- •Помощь при рвоте
- •Тактика медсестры при диареи
- •Кормление ребенка через зонд.
- •I. Общие мероприятия
- •II. Медикаментозная помощь
- •III. Дополнительные мероприятия
- •Показания к госпитализации
- •Неотложная помощь при лярингоспазме
- •Тактика медработника
- •Препараты кальция
- •Введение газоотводной трубки
- •Подготовительный этап выполнения манипуляции:
- •Основной этап выполнения манипуляции:
- •Заключительный этап выполнения манипуляции:
- •60 Постановка очистительной клизмы новорожденному и грудному ребенку
- •Последовательность выполнения процедуры
- •Взятие кала для исследования на дисбактериоз.
- •В норме в единице объема мочи содержится:
- •Для оценки способности почек к концентрации и разведению первичной мочи используют пробу Зимницкого
- •Выполнение прививки пртив вирусного гепатита в вакциной «Энджерикс – в».
- •Промывание желудка
- •Тактика вакцинации и ревакцинации бцж
- •Методика введения лечебной сыворотки
- •Техника введения бициллина.
Техника обработки пуповинного остатка и пупочной ранки в условиях родильного дома и в домашних условиях
Цель:
- предупреждение инфицирования и скорейшего заживления
Оснащение:
- лекарственные средства: 3% р-р H2O2, 70% этиловый спирт, 5% раствор перманганата калия;
- стерильный материал: ватные шарики, салфетки, деревянные палочки с ватными тампонами;
- метки, пинцеты, кукла-фантом, пеленальный стол, белье, перчатки.
Ход выполнения обработки пупочной ранки в роддоме:
- распеленать ребенка на столе или кроватке;
- вымыть, обсушить и обработать руки (перчатки) антисептическим раствором;
- при необходимости подмыть ребенка и опять обработать руки;
- развести края пупочного кольца и с помощью пипетки или ватного тампона, взятого пинцетом, обильно покрывать пупочную ранку 3% р-м H2O2;
- через 20-30 секунд просушить ранку, тушируя ее ватным тампоном на палочке;
- обработать ранку и кожу вокруг деревянной палочкой с тампоном, смоченным 70% этиловым спиртом, другой палочкой с 5% р-м калия перманганата обработать только ранку, не касаясь кожи запеленать ребенка;
- запеленать ребенка.
NB! Пуповинный остаток обрабатывается 96% или 70% спиртом и 5% р-м перманганата ежедневно, после снятия повязки Чистяковой. При отсечении на 3-й день пуповинного остатка, на ранку накладывается тмпон с 3% р-м H2O2 и давящая повязка на 5 часов. Затем ежедневная обработка по вышеуказанному алгоритму.
В домашних условиях пуповинная ранка обрабатывается утром и после купания спиртовым р-м бриллиантового зеленого стерильной палочкой или из пипетки. Руки мать моет с мылом и обрабатывает одеколоном или любым антисептиком. Максимальный срок заживления ранки 2 недели.
NB! При длительном заживлении пупочной ранки (больше недели) назначить 2-3 сеанса УФО (перед сеансом не смазывать бриллиантовым зеленым). Если заживления нет 2-3 недели – консультация у хирурга на предмет исключения свища (при условии отсутствия признаков воспаления).
31
Омфалит – воспаление пупочной ранки.
Лечение местное и общее.
Обработка:
Развести края пупочной ранки, закапать 3% р-р Н
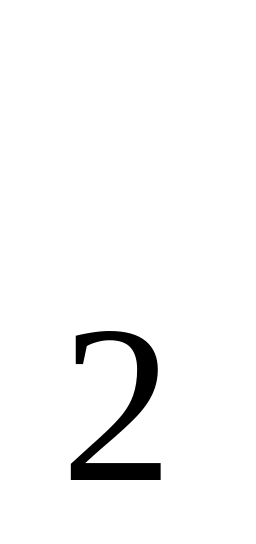 О
О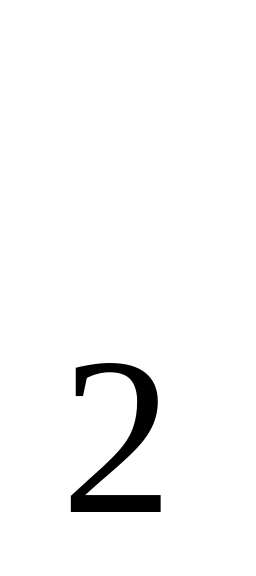 (в перчатках)
(в перчатках)Обсушить стерильной палочкой
3.чередовать аппликации с гипертоническим раствором (10% NaCl) и с антибиотиками (зинацеф, клафоран, амоксиклав)
P.S. Составы левомеколь и левосин сочетают в себе гипертоническое антибактериальное и кератопластическое действие, их можно применять после обработки 3% Н О .
-16- 32
 Введение
моновалентной паротитной (коревой)
вакцины
Введение
моновалентной паротитной (коревой)
вакцины
Цель введения:
профилактика эпидпаротита, кори, краснухи.
Оснащение:
- стерильный столик с ватными шариками, салфетками, пинцетом;
- перчатки;
- паротитная (коревая) вакцина;
- растворитель для паротитной и коревой вакцин;
- мензурка для помещения в нее ампулы с вакциной;
- светозащитный конус из черной бумаги (для живой коревой защиты);
- шприц;
- лоток с дезраствором для сбрасывания шприцев;
- емкость с дезраствором для отработанного материала;
- 70% этиловый спирт.
Этапы:
- вымыть и осушить руки, надеть перчатки;
- рассчитать количество растворителя с учетом числа доз используемой расфасовки паротитной (коревой) вакцины; на 1 дозу сухой вакцины - 0,5 мл растворителя;
- достать из упаковки ампулы с вакциной и растворителем;
- протереть шейки ампул ватным шариком со спиртом, надрезать наждачным диском;
- открыть стерильной салфеткой и надломить;
- отработанные ватные шарики, салфетку сбросить в емкость с дезраствором;
- вскрытые ампулы с сухой живой вакциной обязательно поставить в мензурку;
- вскрыть упаковку шприца, надеть на него иглу с колпачком, зафиксировать иглу на канюле шприца;
- снять с иглы колпачок;
- взять ампулу (ампулы) с растворителем и набрать его в шприц в количестве, рассчитанным ранее;
- ввести растворитель (осторожно по стеночке) в ампулу с вакциной;
- перемешать вакцину возвратно-поступательными движениями поршня в шприце;
- набрать в шприц 0,5 мл растворенной паротитной (коревой) вакцины;
33
- ампулу с оставшейся растворенной вакциной возвратить в мензурку и прикрыть стерильным марлевым колпачком (и светозащитным конусом, если это коревая вакцина);
- взять пинцетом со стерильного столика салфетку и выпустить в нее воздух из шприца (сбросить салфетку в емкость с дезраствором);
- положить шприц внутрь стерильного столика;
- обработать кожу в подлопаточной области или наружной части плеча 70% этиловым спиртом (ватный шарик оставить в руке);
- участок кожи захватить в складку между 1 и 2 пальцами;
- в образовавшуюся
складку ввести иглу, направленную под
углом 45![]() ;
;
- ввести вакцину;
- извлечь иглу;
- обработать место инъекции ватным шариком, оставленным в руке после обработки инъекционного поля;
- сбросить ватный шарик и шприц в лоток с дезраствором (предварительно промыв шприц);
- снять перчатки и сбросить их в дезраствор.
P.S. Есть сочетанная вакцина корь эпидпаротит или корь + краснуха + эпидпаротит (тримовакс). Техника введения и доза вакцины против краснухи те же 0,5 мл п/к! выпуск во флаконах! по 10 доз!
- 17- 34
Правила введения инсулина
Инсулин вводят подкожно, в коме в/в. Сам больной п/к - в переднюю брюшную стенку и наружно-боковую поверхность бедра. Медсестра: п/к нижний угол лопаток и средняя треть плеча.
Вводить, соблюдая правило треугольника (инсулин нельзя колоть в одно и тоже место).
Кожа обрабатывается любым стерильным раствором (нельзя спиртом или после спирта другой стерильный раствор).
После инъекции инсулина больного обязательно покормить через 15-20 минут.
Нельзя смешивать в одном шприце пролонгированный и простой, пролонгированный нельзя вводить в\в.
NB! Инсулин выпускается в готовом к применению виде, это гормон поджелудочной железы, способствующий усвоению глюкозы тканями.
Осложнения после введения инсулина:
Липодистрофии (исчезновение п/к слоя в местах введения)
Абсцедирование
Аллергитические реакции
Гипогликемические состояния
-18- 35
«Ложный круп» - это стенозирующий ларинготрахеит.
Это острое заболевание, характеризующееся нарушением проходимости дыхательных путей в области гортани и развитием явлений дыхательной недостаточности при ОРВИ и гриппе.
Механизм развития:
стеноз в области голосовой щели
отек подвязочного пространства
скопление мокроты в просвете гортани.
Клинические проявления:
- осиплость голоса;
- грубый «лающий» кашель;
- явление дыхательной недостаточности (ребенок беспокоен, мечется в кроватке, проявляются инспираторная одышка, цианоз, в акте дыхания участвуют вспомогательные мышцы: крылья носа, межреберные мышцы, диафрагма), стенотичное дыхание.
