
- •Глава 1 Современные принципы медицинского обеспечения населения при чрезвычайных ситуациях и катастрофах.
- •Классификация катастроф, предложенная мз рф:
- •Алгоритм применения авд.
- •Последовательность действий при работе с авд.
- •2. Неудовлетворенные потребности:
- •Цель краткосрочная:
- •Глава 3 Первая помощь и особенности проведения реанимационных мероприятий при экстремальных воздействиях.
- •2.Неудовлетворенные потребности:
- •Цель краткосрочная:
- •Алгоритм экстренной помощи при асфиксии инородным телом:
- •Цель краткосрочная:
- •Задача.4
- •Цель краткосрочная:
- •Эталон ответа к задаче.
- •Глава 4
- •Доврачебная медицинская помощь
- •При неотложных состояниях в клинике внутренних болезней.
- •Особенности оказания помощи в условиях чрезвычайных состояний.
- •Цель краткосрочная: снизить ад; - уменьшить дыхательную недостаточность;- уменьшить головную боль, тошноту;
- •Задача 7
- •Эталон ответа к задаче
- •Эталон ответа8
- •Цель краткосрочная:
- •Цель краткосрочная:
- •Глава 5 Первая помощь при кровотечениях и геморрагическом шоке. Особенности оказания помощи пострадавшим в коматозном состоянии.
- •Классификация кровотечений
- •Места компрессий артерий
- •Глава 6 Неотложная помощь при травмах и травматическом шоке. Особенности оказания помощи при чрезвычайных ситуациях.
- •1 Ст. Развернуть горизонтально
- •Глава 7 Неотложная помощь при острых отравлениях. Особенности оказания помощи при чрезвычайных ситуациях.
- •Глава 8 Помощь при острых аллергических реакциях.
- •Стандарт медицинской помощи больным с анафилактическим шоком неуточненным. Утвержден приказом Министерства здравоохранения и социального развития Российской Федерации от 04 сентября 2006 г. №626.
- •Общая неспецифическая гипоаллергенная диета (по а.Д.Адо)
1 Ст. Развернуть горизонтально
Противошоковые мероприятия включают:
устранение пускового механизма развития шока: остановка кровотечения, обезболивание, проведение транспортной иммобилизации, купирование нарушения ритма сердца при кардиогенном шоке и т.д.
восполнение ОЦК на этапе доврачебной помощи растворами электролитов, чаще физиологическим раствором;
улучшение (сохранение) микроциркуляции, на этапе доврачебной помощи - положить и укрыть теплым одеялом;
стабилизация артериального давления с помощью допамина;
поддержание функции жизненно важных органов и систем (дыхательной, сердечной, мочевыделительной);
коррекция ацидоза на этапе врачебной помощи;
применение специальных методов интенсивной терапии на этапе врачебной помощи.
Объем помощи пострадавшим с травмами опорно-двигательного аппарата:
при наличии наружного кровотечения, немедленно остановить его применением способов временной остановки наружного кровотечения;
провести адекватное обезболивание любыми доступными средствами: на этапе первой медицинской помощи холод и/или дача алкоголя из расчета 30-50 мл чистого алкоголя для взрослого человека; на этапе доврачебной помощи введение наркотических/ненаркотических анальгетиков внутривенно/сублингвально/внутрикостно (внутримышечное или подкожное введение не эффективно при нарушении микроциркуляции);
провести транспортную иммобилизацию поврежденной области с фиксацией двух близлежащих суставов. При переломе плечевой и бедренной костей, а также при повреждении области сустава – фиксируем три сустава. При повреждении позвоночника фиксируем пострадавшего на щите;
на область травмы – холод и общее согревание, положение горизонтальное без подушку с опущенным головным концом ( ноги на 30 см выше уровня тела);
связь с веной для восполнения ОЦК с применением физиологического раствора, при необходимости применяем дексаметазон, допамин, кеторол;
транспортировка в лечебное учреждение должно быть быстрой, но крайне осторожной, чтобы не причинить новых болевых ощущений и не усугубить тяжесть шока.
\\\\\\\\\\\\\\\\\\\\\\\\\\\\\\\\\\Объем помощи пострадавшим с черепно-мозговой травмой (ЧМТ):
Если при наличии пульса и дыхания пострадавший не приходит в сознание более 3 мин, а на голове у него есть следы ушиба, ссадины, это дает основание заподозрить наличие ЧМТ.
Под ЧМТ понимают ушиб или сотрясение головного мозга, внутричерепное кровоизлияние из поврежденных мозговых сосудов или повреждение вещества мозга отломками костей черепа.
Как правило, ЧМТ сопровождается потерей сознания, или так называемой мозговой комой.
Внешне кома напоминает глубокий сон. В зависимости от глубины комы резко снижается тонус подъязычных мышц и мягкого неба, в чем и заключается главная опасность бессознательного состояния.
В положении лежа на спине происходит западение языка, который настолько плотно прилипает к задней стенке глотки, что полностью блокирует доступ воздуха в легкие. Резко сниженный тонус мягкого неба и небной занавески заставляет их вибрировать при дыхании, вот почему коме часто сопутствует хрипящее дыхание с различными хрипами и сипом на вдохе.
Подобный тип дыхания, называемый стридорозным, наблюдается при прохождении воздуха через резко суженный просвет дыхательных путей в результате западения языка, ларингоспазма или асфиксии инородным телом.
Другая опасность коматозного состояния заключается в угнетении кашлевого и глотательного рефлексов, защищающих дыхательные пути от попадания инородных тел и слюны. В положении лежа на спине слюна, мокрота, рвотные массы, кровь затекают в дыхательные пути, угрожая аспирацией. При ЧМТ рвота является обязательным симптомом, аспирация содержимым желудка будет неизбежной.
При оказании помощи пострадавшему в состоянии комы необходимо:
убедиться в проходимости дыхательных путей - освободить рот от инородных предметов (остатков пищи, рвотных масс, вставной челюсти, обломков зубов);
одновременно провести фиксацию шейного отдела позвоночника;
при сохраненном дыхании, перевезти пострадавшего в устойчиво боковое положение;
контролировать признаки жизни по системе АВС;
при отсутствии (нарушении) дыхания перейти к СЛР;
необходима срочная госпитализация в нейрохирургический стационар.
Объем помощи пострадавшим с травмами грудной клетки.
Ранения органов грудной клетки часто встречаются при применении холодного и огнестрельного оружия. Особенно тяжелыми являются ранения сердца, крупных сосудов, трахеи, печени, пищевода.
Признаки ранения органов грудной клетки:
-нарушение дыхания, сильное кровотечение;
-при ранении легких возникает одышка, тахикардия, нередко слышен звук входящего и выходящего из раны воздуха.
Неотложная доврачебная помощь:
- проверить проходимость дыхательных путей, дыхание, кровообращение по системе АВС;
- при наличии кровотечения, провести его остановку любыми доступными способами;
- провести адекватное обезболивание, уменьшив боль как пусковой механизм шока;
- наложить повязку на рану, придать пострадавшему положение, улучшающее кровоснабжение жизненно важных органов (при открытом пневмотораксе см. ниже);
- обеспечить доступ свежего воздуха (оксигенотерапии);
- начать внутривенное введение физиологического раствора, с целью восстановления ОЦК;
- при необходимости введение дыхательных и сердечных аналептиков внутривенно;
- обеспечить срочную госпитализацию.
При открытом пневмотораксе воздух свободно проникает в грудную клетки на выдохе, когда давление в грудной полости отрицательное. Это приводит к спадению легкого на пораженной стороне, смещению (эктопии) органов средостения, расстройству дыхания и кровообращения и даже к внезапной смерти.
Основная помощь заключается в переводе открытого пневмоторакса в закрытый – наложение окклюзионной повязки.
. Неотложная доврачебная помощь:
- проверить проходимость дыхательных путей, дыхание, кровообращение (АВС);
- при наличии кровотечения, провести его остановку любыми доступными способами;
- провести адекватное обезболивание, уменьшив боль как пусковой механизм шока;
- наложить окклюзионную (герметичную) повязку, используя индивидуальный перевязочный пакет (ИПП) или подручные средства (любой полиэтиленовый пакет) и плотно зафиксировать его на грудной клетке на выдохе;
- придать пострадавшему полусидячее положение, согнув ноги в коленных и тазобедренных суставах (депонируем кровь в нижних конечностях);
- - обеспечить доступ свежего воздуха (оксигенотерапии);
- начать внутривенное введение физиологического раствора, с целью восстановления ОЦК;
- при необходимости введение дыхательных и сердечных аналептиков внутривенно;
- обеспечить срочную госпитализацию.
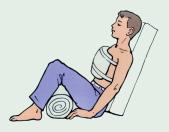
Объем помощи пострадавшим с травмами живота.
Повреждения брюшной полости бывают открытыми, когда имеется повреждение кожных покровов передней брюшной стенки и закрытые (тупые) без повреждения кожных покровов.
Открытые травмы живота могут быть проникающие в брюшную полость, когда имеется повреждение париетальной брюшины и непроникающими, когда целостность брюшины сохранена. Абсолютными признаками проникающего ранения брюшной полости являются: выпадение в рану органов брюшной полости (сальник, кишечник), появление в ране кишечного содержимого, каловый запах из раны.
Закрытые (тупые) травмы живота могут быть без повреждения внутренних органов и с повреждением внутренних органов в виде разрывов с развитием перитонита (при разрыве полых органов: желудок, кишечник) или сопровождающиеся внутренним закрытым кровотечением (при травме печени, селезенки).
Признаки закрытых повреждений:
- наличие ссадин, ран, припухлости, кровоизлияний на переднее брюшной стенке;
- при повреждении внутренних органов появляется напряжение мышц передней брюшной стенки, острая боль, усиливающаяся при пальпации, задержка стула, возможно тошнота, рвота, увеличение размеров живота. При травме печени или селезенки с развитием внутрибрюшного кровотечения возникают слабость, учащение пульса, снижение АД, бледность кожных покровов.
Доврачебная помощь:
- контроль по системе АВС (обеспечение жизненно важных функций);
- положение в зависимости от уровня сознания: как при шоке с валиком под коленями и головой или стабильное положение на боку в комбинации с приподнятым ножным концом;
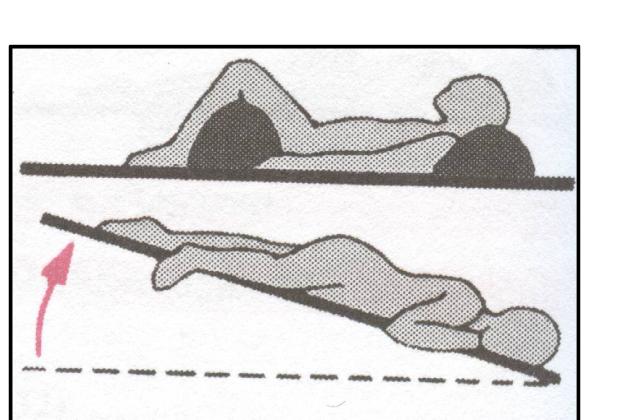
- венозный доступ (по возможности для большого объема инфузий) с возмещением ОЦК кристаллоидами (1000 мл физиологического раствора);
- адекватное обезболивание наркотическими/ненаркотическими анальгетиками, при необходимости седация для уменьшения боли, как пускового механизма шока. На этапе врачебной помощи УЗИ, для уточнения объем повреждений органов брюшной полости;
- повязка на рану (выпавшие органы не вправлять, закрыть влажной салфеткой), инородные тела не извлекать;
- предотвращение переохлаждения, но положить холод на травмированную область;
- не давать пострадавшему есть и пить.
Помощь при травме глаз.
Самыми частыми видами травм глаза являются:
- механические повреждения без пенетрации и с пенетрацией оболочек глаза;
- тупая травма глаза;
- ожоги термические и химические.
Небольшие инородные тела (пыль, копоть, мелкие насекомые и т. п.), как правило, самостоятельно вымываются слезной жидкостью.
Если инородное тело представлено металлической, древесной или другой твердой стружкой нельзя пытаться удалить его на месте.
При пенетрирующих травмах (осколок лобового стекла, металлическая стружка и др.) могут повреждаться роговица, конъюнктива и окружающие ткани глаза, возникает угроза потери зрения.
Тупые травмы глаза при ударе теннисным мячом, автомобильной аварии, драке и др., по клиническим проявлениям варьируют от простой контузии до переломов орбиты и основания черепа.
Клиническая картина: боль, светобоязнь, выраженное слезотечение, нарушение зрения, покраснение глаза.
Доврачебная помощь:
- при подозрении на непенетрирующее инородное тело: попытка его удаления;
- при воздействии щелочей, кислот и ожогах глаз: немедленное промывание глаз. При поражении известью – сначала удалит все видимые частицы извести ватной палочкой, а затем обильно промыть большим объемом жидкости,
- при необходимости местная анестезия лидокаином 1-2 капли;
- при всех остальных травмах глаза: положение с приподнятым головным концом, стерильная повязка на оба глаза (покой для глаз), при необходимости венозный доступ, местное и системное обезболивание, госпитализация в специализированное офтальмологическое отделение.
Помощь при ампутационной травме.
Ампутация – это травма, при которой дистальная часть конечности полностью отделена от культи, по своему объему - травма шокогенная .
Неотложна доврачебная помощь:
- остановить наружное кровотечение;
- наложить асептическую повязку на культю;
- обеспечить венозный доступ и провести адекватное обезболивание (подкожное/внутримышечное введение лекарственных средств при шоке не эффективно);
- холод местно, общее согревание;
- обернуть ампутированную конечность марлей, смоченной физиологическим раствором и поместить в пластиковый пакет. Его положить во второй пакет, содержащий смесь льда и воды,
- транспортировать ампутированную (оторванную) конечность вместе с пострадавшим в лечебное учреждение.
Помощь при синдроме длительного сдавливания (СДС).
Синонимы: синдром длительного раздавливания, травматический токсикоз, миоренальный синдром, краш-синдром, синдром позиционного сдавления.
СДС – патологический процесс, развивающийся у пострадавших. В результате длительного (4-8 часов) сдавления обширных участков мягких тканей обломками зданий, землей и другими предметами.
Частным случаем СДС является синдром позиционного сдавления – сдавление конечностей весом собственного тела пострадавшего, длительное время лежащего неподвижно без сознания (алкогольное или наркотическое опьянение, черепно-мозговая травма и др.).
В основе механизма развития СДС лежит позиционная травма с местным нарушением циркуляции крови и лимфы, ишемией поврежденных тканей и лимфостазом. В результате возникает некроз тканей, из которых после декомпрессии в сосудистое русло попадает большое количество миоглобина, калия, креатинина и других продуктов распада тканей. Возникает токсемия, токсемический шок, острая почечная недостаточность. Нарастает плазмопотеря за счет пропотевания плазмы в ткани поврежденной области и их отека. Плазмопотеря приводит к сгущению крови и ухудшению микроциркуляции. Разрушенный миоглобин тканей оседает в почечных канальцах, вызывая миоренальный синдром – развитие острой почечной недостаточности.
Тяжесть клинического течения СДС напрямую зависит от длительности компрессии и объема сдавливаемых тканей.
Алгоритм оказания медицинской помощи при СДС.
Оказание помощи начинается до извлечения конечности из - под завала (период компрессии) Освободить голову и верхнюю часть туловища. Устранить нарушения дыхания: освободить ВДП, при необходимости ввести воздуховод, провести ИВЛ дыхательным мешком. Обезболить и снять психоэмоциональное возбуждение: в/м введение раствора промедола 2%- 1,0 мл, раствора димедрола 1%- 2,0 мл, раствора седуксена 2,0 мл. Дать щелочное питье (питьевая сода), горячий чай. Н |
Необратимая ишемия Компрессия более 8 ч. Трупное окоченение мышц, о |
|
Легкая форма Компрессия до 2 ч. Компенсированная и шемия |
Тяжелая, средней степени и крайне тяжелая формы компрессия от 2 до 7 ч. Обратимая ишемия (сохраняются пассивные движения в пораженных суставах) |

Продолжить симптомати- ческое лечение |
Внутривенно с целью детоксикации проводят форсированный диурез (кристаллоидные растворы, не содержащие калий, лазикс),4% раствор бикарбоната натрия (коррекция КЩС). Эластичное бинтование конечности от периферии по направлению к жгуту, снять жгут, провести иммобилизацию конечности, холод, проводниковая анестезия, коррекция ОЦК под контролем АД, симптоматическое лечение |
Жгут не снимать Иммобилизация конечности, сим -птоматическое лечение |
Транспортировка, госпитализация в травматологическое (хирургическое) отделение |
Транспортировка, госпитализация в с возможностью экстракорпоральной детоксикации, гемодиализа, гемосорбции |
Транспортировка в травматологическое (хирургическое) отделение для оперативного лечения |



Задача.12
Пострадавший мужчина 38 лет после падения на вытянутую руку жалуется на сильные боли в средней трети левого плеча, усиливающиеся при движении.
При осмотре: левую руку прижимает к туловищу, поддерживает ее под локоть здоровой рукой. В средней трети левого плеча выражена припухлость, деформация, осевая нагрузка резко болезненна, при легкой пальпации – крепитация костных отломков в месте припухлости. Пульс- 94 в 1 мин. АД 110/80 мм рт ст.
Задание:
1.Определите и обоснуйте неотложную ситуацию.
2.Перечислите неудовлетворенные потребности пациента. Определите настоящие и потенциальные проблемы пациента. Поставьте цели сестринской помощи.
3.Составьте и обоснуйте алгоритм оказания первой медицинской и доврачебной помощи.
Эталон ответа
1.Закрытый перелом левой плечевой кости на уровне средней трети. Угроза развития травматического шока.
Обоснование: механизм травмы, относительные (боль в т.ч. при осевой нагрузке, припухлость, нарушение функции) и абсолютный (крепитация) признаки перелома.
2.Нарушенные потребности: в собственной безопасности, движении.
Настоящие проблемы:
-боль, нарушение функции конечности;
:-страх длительной утраты функции конечности.
Потенциальные проблемы:
-развитие травматического шока.
-инвалидность и потеря работы.
Цель краткосрочная: уменьшить боль, не допустить развития травматического шока;
-подготовить к безопасной транспортировке в стационар.
Цель долгосрочная:
-полное выздоровление и восстановление функции конечности.
3.
№ |
Мероприятие |
Цель |
1. |
Успокоить, объяснить, что вы собираетесь делать. |
Снять стресс и страх. |
2. |
Обезболить любыми доступными средствами (трамал, кеторол сублингвально таблетки разжевать или 2% промедол 1 мл, седуксена 2 мл в/м, в/в или сублингвально) |
Снять боль как пусковой механизм шока, снять возбуждение и стресс. |
3. |
Провести транспортную иммобилизацию поврежденной конечности шиной Крамера с обездвиживанием трех суставов (лучезапястного, локтевого, плечевого), от кончиков пальцевой кисти до лопатки на здоровой стороне. |
Создать покой поврежденной конечности, как следствие уменьшить боль и предупредить повреждение сосудов, нервных стволов, мышечной ткани костными отломками. |
4. |
Холод местно.
Общее согревание (укутать). |
Рефлекторное сужение сосудов, уменьшение внутритканевой гематомы и отека. Сохранение (улучшение) периферического кровотока (микроциркуляции), профилактика шока. |
5. |
Вызвать скорую помощь. |
Безопасная транспортировка в стационар для оказания специализированной помощи. |
5. |
Дать теплый чай, соле- щелочное питье. |
Восполнение ОЦК. |
6. |
Контролировать показатели гемодинамики: АД и пульс. Поддерживать вербальный контакт. |
Ранняя диагностика травматического шока. |

 аложить
жгут проксимальнее сдавления при
компрессии более 2 ч.
аложить
жгут проксимальнее сдавления при
компрессии более 2 ч. тсутствие
пассивных движений в пораженных
суставах
тсутствие
пассивных движений в пораженных
суставах