
- •1. Предисловие.
- •2. Методические указания.
- •3. Эпидемиология и этиология опухолей головного мозга.
- •4. Классификация опухолей головного мозга.
- •5. Патогенетические механизмы воздействия опухоли на головной мозг.
- •6. Клиника опухолей головного мозга.
- •6.2. Очаговый синдром.
- •6.3. Дислокационный синдром.
- •7. Диагностика опухолей головного мозга.
- •8. Лечение опухолей головного мозга.
- •Контрольные вопросы.
- •Тестовые задания.
- •11. Ситуационные задачи.
- •12. Заключение.
- •Приложение.
8. Лечение опухолей головного мозга.
Лечение опухолей головного мозга является комбинированным и сочетает в себе возможности хирургического метода, лучевой и лекарственной терапии.
8.1. Хирургическое лечение. При хирургическом лечении опухоли надо исходить из правила, что доброкачественные опухоли подлежат тотальному удалению, а злокачественные- максимальному удалению в пределах функционально допустимых границ. Операция должна предусматривать минимизацию хирургической травмы, максимальное сохранение мозговых структур, анатомическую и функциональную целостность мозговых сосудов. Определяющим принципом является обеспечение качества жизни больных в послеоперационном периоде, без чего хирургическое лечение считается нецелесообразным.
Все разнообразные модификации хирургических вмешательств при опухолях головного мозга можно разделить на две большие группы: радикальные и паллиативные нейрохирургические вмешательства. Первые выполняются, в основном, при доброкачественных новообразованиях головного мозга. Паллиативным вмешательствам отдается предпочтение при труднодоступной локализации опухоли либо ее расположении в функционально значимых зонах головного мозга, когда радикальное удаление опухоли вызывает значительное ухудшение качества жизни больных в послеоперационном периоде (опухоли ствола мозга, подкорковых ядер). Необходимо отметить, что совершенствование нейрохирургического инструментария и микрохирургической операционной техники все более расширяет показания к радикальным хирургическим формам лечения опухолей головного мозга.
Сущность радикальной операции при удалении опухоли головного мозга заключается в выполнении костнопластической трепанации черепа, вскрытии твердой мозговой оболочки (рис. 7).
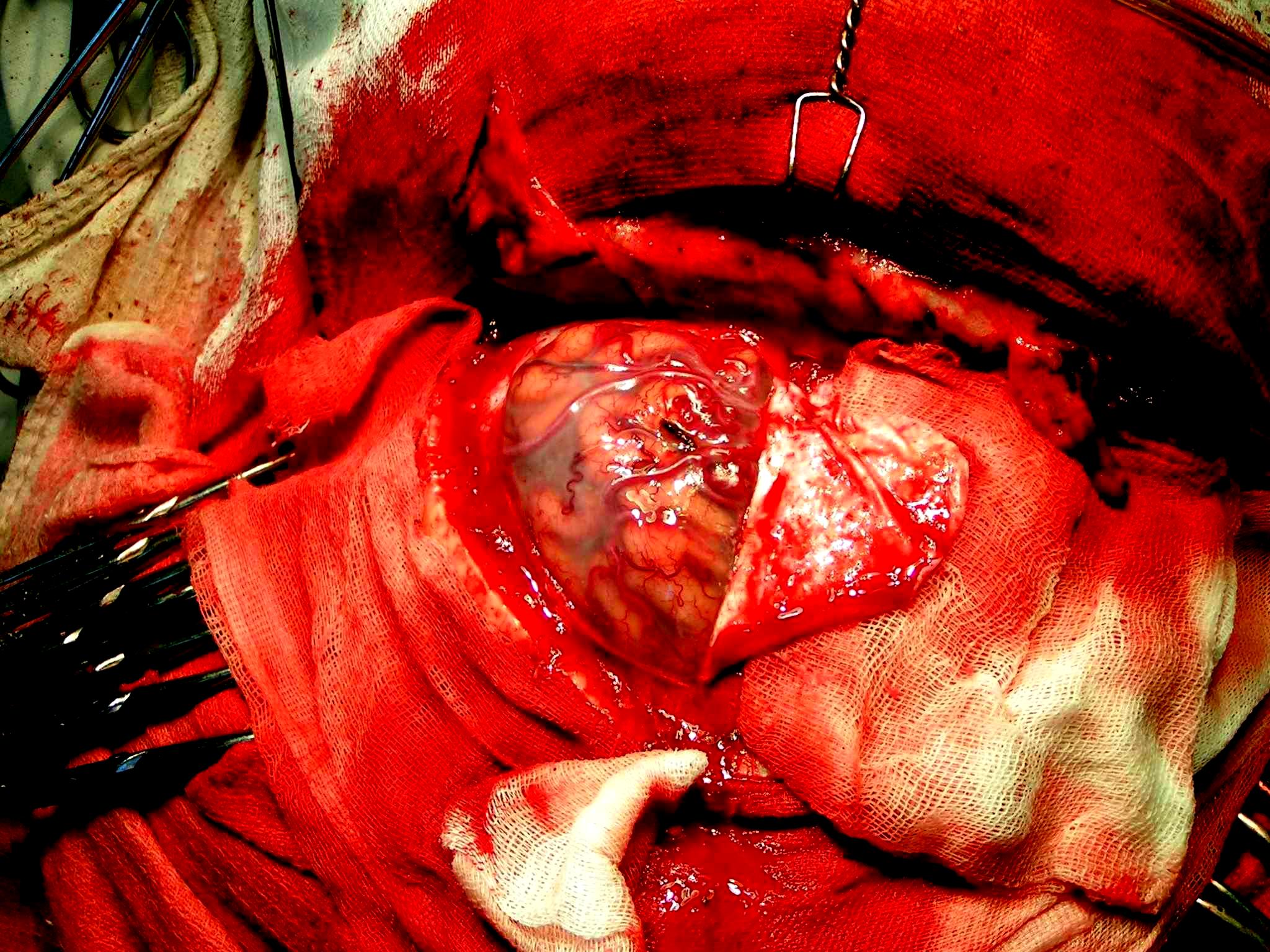
Рис. 7. Костнопластическая трепанация черепа. Выпилен костный лоскут, подковообразно вскрыта твердая мозговая оболочка. Видна конвекситальная поверхность головного мозга с расположенными на ней сосудами.
Далее проводится тотальное удалению узла опухоли. Проведение операции с использованием операционного микроскопа и микрохирургического инструментария минимизирует повреждение мозгового вещества, окружающего опухоль (рис. 8).
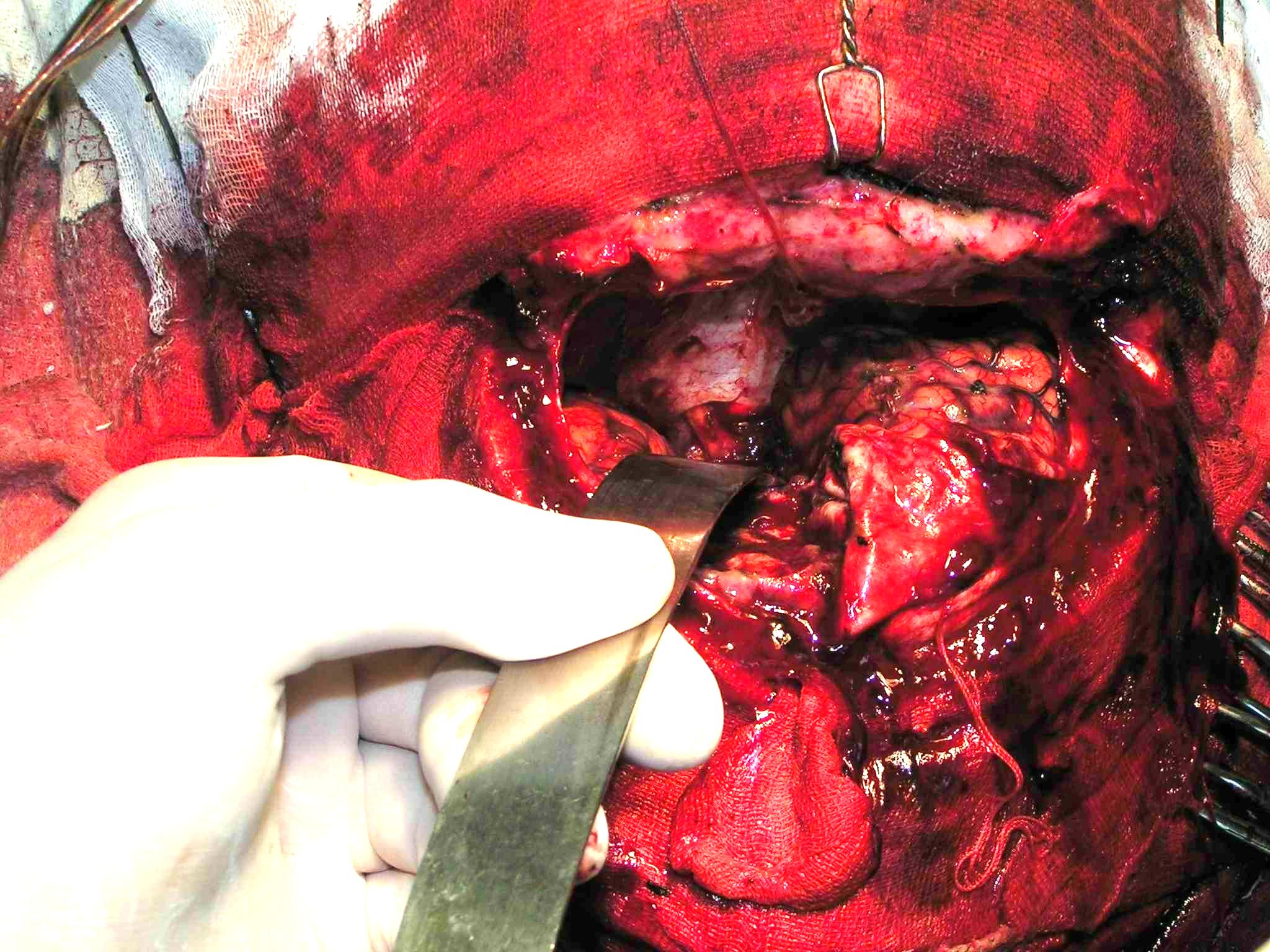
Рис. 8. Удалена менингиома основания черепа. В глубине раны виден левый зрительный нерв.
В дальнейшем выполняется зашивание твердой мозговой оболочки; костный лоскут укладывается на место и фиксируется.
Среди паллиативных операций при опухолях головного мозга можно выделить декомпрессивную трепанацию черепа и группу ликворошунтирующих операциях. Первая предусматривает удаление костного лоскута над местом роста опухоли и вскрытии твердой мозговой оболочки с созданием так называемой «наружной декомпрессии». Справедливости ради стоить отметить, что данная операция в последние годы используется исключительно в чрезвычайных случаях, когда по каким-либо причинам нет возможности исполнить радикальное оперативное вмешательство.
Гораздо чаще применяются ликворошунтирующие нейрохирургические вмешательства, имеющие цель снизить повышенное ликворное давление над местом роста опухоли и, тем самым, уменьшить опасность развития дислокационного синдрома. Среди данных вмешательств можно выделить вентрикулоперитонеальный анастомоз (создание сообщения между боковым желудочком мозга и брюшной полостью), вентрикулоаурикулярный анастомоз (создание сообщения между боковым желудочком мозга и правым предсердием), а также вентрикулоцистернальный анастомоз (операция Торкильдсена), когда ликвор шунтируется из бокового желудочка в большую цистерну мозга. Последняя операция обычно применяется при трудно удалимых опухолях III, IV желудочков, ствола головного мозга.
Ликворошунтирующая операция является операцией выбора при вклинении миндалин мозжечка в большое затылочное отверстие, которое может осложнять клиническое течение субтенториальных опухолей. В подобных ситуациях выполнение пункции бокового желудочка головного мозга с налаживанием наружного вентрикулярного дренирования является единственной операцией, способной спасти жизнь больного. Достигаемое в ходе данного вмешательства снижение ликворного давления выше места роста опухоли способствует быстрому улучшению состояния пациента, что дает возможность провести необходимые диагностические мероприятия и выполнить радикальное нейрохирургическое вмешательство.
После удаления опухоли головного мозга необходимо проведение интенсивной медикаментозной терапии, направленной на восстановление нарушенных функций головного мозга и регресс развившихся ранее неврологических расстройств. Основными группами используемых препаратов являются:
* Дегидратанты: а) салуретики (лазикс - 0,5-1 мг на 1 кг массы тела в сутки внутримышечно); б) осмотические диуретики (маннитол - внутривенно капельно в разовой дозе 1-1,5 г на 1 кг массы тела); в) альбумин, 10% раствор (внутривенно капельно 0,2-0,3 г на 1 кг массы тела в сутки);
* Ингибиторы протеолиза: а) контрикал (гордокс, трасилол) - внутривенно капельно на 300-500 мл 0,9% раствора хлорида натрия в дозе до 100-150 тыс. ЕД в сутки (разовая доза 20-30 тыс. ЕД) в течение первых 3-5 суток;
* Антиоксиданты: а) эмоксипин 1% раствора внутривенно капельно на 200 мл 0,9% раствора хлорида натрия в дозе 10-15 мг на 1 кг массы тела в сутки в течение 10-12 суток; б) альфа-токоферола ацетат - до 300-400 мг в сутки внутрь в течение 15 суток;
* Антигипоксанты - а) цитохром С - внутривенно капельно в дозе 50-80 мг в сутки на 200 мл 0,9% раствора хлорида натрия в течение 10-14 суток; б) рибоксин до 400 мг в сутки внутривенно капельно на 250-500 мл изотонического раствора хлорида натрия в течение 10 суток;
* Регуляторы агрегантного состояния крови: а) средства, обладающие антиагрегантными (трентал внутривенно капельно в дозе 0,1-0,2 г в сутки на 250-500 мл 0,9% раствора хлорида натрия) и б) дезагрегантными свойствами (реополиглюкин внутривенно капельно 400-500 мг в течение 5-10 суток, реоглюман внутривенно капельно в течение 4-5 дней из расчета 10 мл на 1 кг массы тела в сутки); в) нативная плазма (100-150 мл в сутки);
* Антипиретики - реопирин, аспирин, литические смеси, парацетамол, анальгин;
* Вазоактивные препараты - эуфиллин, кавинтон, сермион;
* Нормализаторы обмена нейромедиаторов и стимуляторы репаративных процессов: а) L-дофа (наком, мадопар) - внутрь по схеме до 3 г в сутки; б) ноотропы (ноотропил, пирацетам) - внутрь в суточной дозе 2-4 г, либо внутримышечно и внутривенно до 10 г в сутки; в) глиатилин - внутрь в суточной дозе 1-2 г, либо внутримышечно и внутривенно по 1 г; г) церебролизин - по 1-5 мл внутримышечно или внутривенно.
* Витамины: витамин В1 ( 2-3 мг), витамин В6 (в суточной дозе 0,05-0,1 г внутримышечно в течение 20-30 суток; витамин С (0,05-0,1 г 2-3 раза в сутки парентерально в течение 15-20 суток);
* Средства, снижающие иммунную реактивность организма по отношению к антигенам нервной ткани: дипразин (по 0,025 г 2-3 раза в сутки), супрастин (по 0,02 г 2-3 раза в сутки), димедрол (по 0,01 г 2-3 раза в сутки), по показаниям - иммуномодуляторы (декарис, тималин, Т-активин, пентаглобулин);
* Антиконвульсанты: фенобарбитал, депакин, карбамазепин.
8.2. Лучевая и лекарственная терапия опухолей головного мозга.
К сожалению, радикальное удаление опухоли головного мозга возможно лишь при наличии доброкачественного новообразования. Инфильтративно растущие злокачественные глиомы прорастают участками своей ткани вглубь макроскопически неизмененного мозга на 3-4 см. Подсчитано, что внутримозговая опухоль среднего размера состоит из 100 миллиардов клеток. Даже при удалении 99% инфильтративно растущей опухоли, что является почти невозможным, в организме человека остается 1 миллиард клеток, которые активно размножаются, способствуя дальнейшему развитию опухолевого процесса. Именно по этой причине частота рецидивирования злокачественных глиом головного мозга, пусть и в разные сроки послеоперационного периода, составляет почти 100%.
В этой связи является оправданным поиск нехирургических методов подавления роста злокачественных глиом головного мозга, одним из которых является лучевая терапия. Сущность ее заключается в воздействии рентгеновским излучением на ложе удаленной внутримозговой злокачественной опухоли. При этом опухолевые клетки, обладающие высоким уровнем метаболизма и активным митотическим делением, погибают в первую очередь, что и обусловливает онкостатическое действие лучевой терапии.
Метод лекарственной терапии основан на подавлении роста опухоли при действии препаратов, обладающих цитостатическим или иммунорегуляторным действием. К первой группе препаратов относятся азатиоприн, циклофосфамид, армустин, цисплатин. При внутривенном введении данные вещества проникают чрез гематоэнцефалический барьер и подавляют развитие неудаленных клеток опухоли.
Вариантом лекарственного лечения является метод иммунотерапии опухолей головного мозга. В его основе находится постулат о недостаточности иммунной системы организма и, в частности, факторов противоопухолевого иммунитета у нейроонкологических больных. Именно поэтому стимуляция иммунной системы может стать действенным фактором подавления опухолевого роста.
Основными направлениями иммунотерапии злокачественных глиом головного мозга являются активация лимфоцитов, инфильтрирующих опухоль, нормализация баланса цитокинов в окружении опухоли и самой иммунной системе (цитокинотерапия), преодоление толерантности иммунной системы к опухоли (высокодозная иммунотерапия).
Использование иммунных препаратов дает возможность усилить противоопухолевые иммунные реакции и добиться подавления дальнейшего роста опухоли. Среди наиболее широко используемых препаратов данной группы находятся ронколейкин (интерлейкин-2), -интерферон, имунофан, ликопид.
Кроме иммунотерапии злокачественных глиом головного мозга, важное значение имеет пред- и послеоперационная иммунокоррекция, проводимая у нейроонкологических больных и призванная снизить частоту осложнений послеоперационного периода и улучшить результаты лечения пациентов. Наиболее распространенным вариантом предоперационной иммунокоррекции является использование ронколейкина. После удаления опухоли проводится стимуляция Т-лимфоцитов, киллеров, фагоцитоза (ронколейкин, беталейкин, леакадин, иммунофан, тимусные препараты, интерфероны, ликопид). С целью профилактики инфекционных осложнений применяются ликопид, имунофан.
