
- •Рецензенты:
- •Введение Целевая установка
- •Необходимые знания по теме
- •Эпидемиология и патогенез эхинококкоза
- •Классификация
- •Клиника эхинококкоза печени
- •Диагностика эхинококкоза
- •Лечение эхинококкоза
- •Альвеококкоз печени Эпидемиология и патогенез
- •Классификация альвеококкоза печени
- •Клиническая картина альвеококкоза печени
Клиническая картина альвеококкоза печени
Клинические проявления альвеококкоза многообразны.
Стадия бессимптомного течения. Это самая ранняя стадия заболевания. В этом периоде альвеококковый узел имеет небольшие размеры. Он не связан с жизненно важными образованиями ворот печени. Из-за малых размеров он не причиняет каких-либо расстройств, механического характера. Интоксикация отсутствует. Иногда у больных можно отметить незначительные проявления аллергии в виде крапивницы с кожным зудом. Больные жалоб не предъявляют и становятся находкой при операции, производимой по поводу другого заболевания, или выявляются во время медицинского осмотра, когда при пальпации печени в ней обнаруживается узел характерной каменистой плотности. В клинике применяется специальная техника пальпации печени. Пальпация осуществляется в положении больного лежа на спине, стоя, сидя. Много ценных данных можно получить при пальпации печени в положении больного на боку (правом и левом). Можно проводить пальпацию также в положении на спине с подложенным под грудь валиком, как при операциях на желчных путях. Соответствующие изменения, полученные при специальных методах исследования, верифицируют диагноз.
Стадия неосложненного течения. По мере роста альвеококкового узла у больного проявляется ряд субъективных и объективных симптомов заболевания. При сборе анамнеза не всегда удается выявить контакты больного с собаками и другими хозяевами альвеококка, что свидетельствует о возможностях заражения яйцами альвеококка от элементов неживой природы. Основной жалобой больных была жалоба на боли в правом подреберье и в эпигастрии. Боли редко носят интенсивный характер. Вторым важным симптомом был симптом Любимова - появление небольшого очень плотного (каменистой плотности) участка в области печени. Значительной гепатомегалии при этом не отмечается. Плотный узел в печени как важный и нередко единственный симптом альвеококкоза отмечал ряд исследователей, но особое значение ему придавал В.М. Мыш. Многие больные обнаруживают плотность в печени у себя сами. Не всегда удается обнаружить узел в печени сразу. Требуется достаточная настойчивость и неоднократное исследование. Плотность узла является патогномоничным признаком альвеококкоза. Этот известный факт позволяет безошибочно предполагать диагноз. Факт каменистой плотности узлов при альвеококкозе доказал Ю.М. Дедерер, используя динамометр оригинальной конструкции. Узлы в левой половине печени удается прощупать легче, поскольку последняя менее прикрыта реберной дугой. Большинство больных жалуются на чувство желудочного дискомфорта, давление в подложечной области, отрыжку. Эти явления вероятно можно объяснить не механическими причинами, а скорее токсическим воздействием всасывающимися в кровь продуктами жизнедеятельности паразитарного узла. При сборе анамне за у больных удается выяснить, что у них имеются аллергические симптомы, непостоянный кожный зуд и высыпание типа крапивницы. У некоторых больных удалось установить в анамнезе кратковременную желтуху. Значительная гепатомегалия, асцит, механическая желтуха, отмеченные многими исследователями как обязательные признаки альвеококкоза (Deve, Posselt, Tisserand), никогда не встречаются при неосложненных формах заболевания.
По клиническому течению альвеококкоз в этот период болезни сходен с хроническим холециститом.
Стадия осложненного течения. Осложнения альвеококкоза многими исследователями рассматривались как казуистика. Мы полагаем, что клинические проявления заболевания зависят от особенностей роста паразитарного узла в печени и его биологических особенностей. Следовательно, они выходят за рамки казуистики и представляют собой неизбежный исход развития паразитарного узла в печени.
Осложнения альвеококкоза определяются его инфильтрирующим ростом, способностью прорастать в соседние органы, давать отдаленные метастазы, рецидивировать после недостаточно радикального удаления и способностью подвергаться некротическому распаду (колликвационному некрозу). Осложненные формы наблюдались у 85,33% больных. Среди осложнений отмечены следующие -см. таблицу.

Инфильтрация окружающих тканей - одна из основных особенностей альвеококкоза, отличающая его от гидатидного эхинококка. Объяснение этого явления видят в наличии на периферии паразитарного узла гиалуронидазы, расплавляющей окружающие ткани.
Паразитарный узел сначала раздвигает, смещает лежащие возле него сосуды и протоки печени, а затем сдавливает и прорастает их. Сдавление ворот печени вызывает у больных механическую желтуху и реже портальную гипертензию. Большинство ученых отмечают значительную частоту желтухи при этом заболевании. Многие считали этот признак патогномоничным для поражения печени альвеококком, наряду с увеличением печени и каменистой плотностью ее. Этот признак свидетельствует о крайней запущенности процесса или о центральном расположении паразитарной "опухоли", что также определяет плохой прогноз.
Желтуха при альвеококкозе, поскольку она зависит от механического сдавления или прорастания паразитарным узлом крупных желчных протоков в воротах печени, появившись, как правило, уже не исчезает до смерти больного. Клинические проявления ее мало отличаются от таковых при любой механической желтухе. Однако при механической желтухе, зависящей от наличия паразитарного узла в печени, кроме механического сдавления ворот, имеет место тяжелое поражение значительных участков печеночной паренхимы. Поэтому желтуха при альвеококкозе нередко сопровождается более или менее выраженными признаками печеночной недостаточности. Длительность ее при альвеококкозе может быть достаточно большой и достигать нескольких лет. В первые периоды своего развития желтуха причиняет больному незначительные страдания. С развитием печеночной недостаточности, наступающей обычно через несколько месяцев после проявления первых признаков, состояние больных резко ухудшается. Независимо от субъективного самочувствия больного и длительности желтухи, как правило, проявление этого осложнения свидетельствует о плохом прогнозе. В редких случаях механическая желтуха может зависеть от сдавления внепеченочных желчных путей паразитарным узлом или метастазами, прорастающими в забрюшинное пространство и в головку поджелудочной железы.
В ряде случаев сдавление и прорастание паразитарным узлом крупных ветвей и магистрального ствола воротной вены вызывает портальную гипертензию, которая при альвеококкозе развивается значительно реже, чем механическая желтуха, поскольку паразитарный узел растет сравнительно медленно и в это время успевают развиться коллатерали. Кровотечения наблюдаются у самых тяжелых больных в последние стадии течения болезни.
Прорастание альвеококкового узла в окружающие ткани и органы давно привлекло внимание исследователей и давало возможность сравнивать это заболевание со злокачественными опухолями. Паразитарный узел может прорастать в диафрагму, забрюшинное пространство, связки печени, желудок, надпочечник, правую почку, поджелудочную железу, переднюю брюшную стенку. Распространение узла паразита через диафрагму ведет к поражению им легкого перикарда и даже сердечной мышцы.
В литературе имеется описание 4 случаев прорастания узлов альвеококка из печени через диафрагму по ходу нижней полой вены в мышцу и полость правого предсердия (В.И. Диденко, 1965; А.А. Жаворонков, 1899; Posselt, 1928). Во всех случаях это осложнение диагностировано на секции. Б.И.Альперович наблюдал прорастание альвеококковыми узлами связок печени, желудка, диафрагмы, легкого, перикарда, сердечной мышцы, почки, надпочечника, забрюшинного пространства, поджелудочной железы и брюшной стенки. Нередко паразитарный узел прорастает в желчный пузырь. При этом осложнении в ряде случаев удается осуществить радикальное вмешательство, о чем будет сказано в соответствующем разделе.
Проникновение узла альвеококка через диафрагму в правое легкое ведет к образованию желчно-бронхиального свища с опорожнением полости распада альвеококка в просвет бронхиального дерева. Наиболее характерным симптомом этого осложнения является отделение мокроты, окрашенной желчью или чистой желчи. При этом осложнении увеличивается количество мокроты после приемов пищи. В положении лежа количество мокроты увеличивается, поэтому они вынуждены принимать положение сидя в постели. У наблюдавшихся нами больных также отмечены эти признаки. Это осложнение альвеококкоза также свидетельствует о значительной запущенности процесса. Тяжесть состояния больных усугубляется потерей желчи и гнойной интоксикацией, поскольку через свищ полость всегда инфицируется. Несмотря на то, что, желчно-бронхиальные свищи образуются при запущенных формах болезни, во многих случаях заболевание протекает при малой симптоматике и появление свища предшествует короткий период плохого самочувствия, нередко расценивающийся как простудное заболевание. Но при этом осложнении в ряде случаев оперативное вмешательство может облегчить состояние больного.
По мере роста паразитарного узла в печени последний, как правило, подвергается некротическому распаду. Как отмечал И.Л. Брегадзе, на периферии паразитарного узла царит бурная жизнь, а в центре его господствует смерть и разрушение.
Одни авторы считают распад просто нагноением паразитарного узла с гнойным расплавлением паразитарной ткани, другие более обоснованно объясняют столь частое расплавление паразитарного узла асептическим некрозом из-за недостатка питания (И.Л. Брегадзе, В.С. Семенов, Б.И. Альперович, Ю.М. Дедерер). Только у небольшого процента больных из-за присоединения вторичной инфекции распад увеличивается и ускоряется за счет бактериальной инвазии. При этом клинические проявления такого распада действительно сходны с клиникой абсцесса печени.
В редких случаях паразит полностью погибает и подвергается обызвествлению. Гибель паразита достаточно часто наблюдается при гидатидном эхинококкозе. При альвеококкозе же гибель отдельных пузырьков паразита с последующим обызвествлением их наблюдается почти во всех случаях, но очень редко это обызвествление захватывает весь паразитарный узел. Когда паразитарная полость достигает больших размеров, она может вскрываться в свободную плевральную или брюшную полость. В редких случаях она может вскрываться в просвет желудочно-кишечного тракта.
Клиническая картина прорыва полости распада в плевральную полость характеризуется резким ухудшением состояния больного, повышением температуры, появлением болей в правом боку, одышкой и появлением симптомов гнойного плеврита. Клинические проявления прорыва полости распада в полость плевры протекают более стерто, чем при прорыве гнойника любой другой этиологии. Плеврит при этом, несмотря на большое количество гноя в плевральной полости, течет менее бурно, чем гнойный плеврит, вызванный обычной гнойной флорой. Возможно, это объясняется тем, что содержимое большинства паразитарных каверн стерильно (И.Л. Брегадзе, Б.И. Альперович). Плеврит часто в случае подобных прорывов протекает по типу асептического.
Прорыв паразитарной каверны в свободную брюшную полость протекает по типу перфоративного гнойного перитонита. Начинается он внезапно появлением болей в животе. Имеются выраженное защитное напряжение мышц в верхних отделах живота и симптомы раздражения брюшины. Необходимо отметить, что острота клинических проявлений при прорывах полостей распада никогда не достигает таких бурных форм, как при перфорации желудка. Клиника протекает вяло, боли бывают не очень интенсивными, мышечное напряжение, хотя и выражено, но живот не имеет формы доскообразного. Далее развивается гнойный перитонит, от которого больной обычно погибает. В клинике наблюдалось двое больных с этим осложнением.
Б.И. Альперович наблюдал и описал редкое осложнение альвеококкоза, не описанное ранее в литературе. У больного, страдавшего альвеококкозом печени с механической желтухой и дважды оперированного (производились паллиативные операции дренирования паразитарных каверн), произошел прорыв полости распада в просвет правого нижнедолевого бронха и в полость перикарда с развитием вяло текущего гнойного перикардита. Несмотря на то, что диагноз альвеококкоза печени и желчно-бронхиального свища был поставлен своевременно, прорыв паразитарной каверны в полость перикарда при жизни не распознан.
Б.И. Альперович также наблюдал и описал случай прорастания альвеококкового узла в просвет аорты и ее ветвей (1993).
Растущий узел альвеококка прорастает стенку кровеносных и лимфатических сосудов. Отрыв отдельных пузырьков паразитарного узла и перенос их кровью и лимфой на дальние расстояния с последующим развитием в местах заноса ведут к появлению отдаленных метастазов альвеококка. Клиническое проявление метастазы альвеококка в легкие скудны и большей частью выражаются болями в груди, кашлем со скудной слизисто-гнойной мокротой и появлением очаговых теней при рентгеновском исследовании. Наличие поражения печени альвеококковым узлом при этом часто помогает правильно интерпретировать рентгенографическую картину. Часто множественные мелкие узлы альвеококка в легких при невыясненном поражении печени расцениваются как поражение легких диссеминированным туберкулезным процессом. Наличие плотных очагов теней в легких, сопутствующее поражение печени узлами альвеококка, характерные изменения крови при отсутствии микробактерий туберкулеза в мокроте позволяют думать о метастатическом поражении легких.
Метастазы в мозг описаны рядом авторов. Клинические проявления метастатического поражения головного мозга протекают с общемозговыми, очаговыми и аллергическими симптомами. Из общемозговых симптомов отмечают головные боли по утрам, головокружение, рвоту, тошноту. Аллергические симптомы как при поражении печени.
Среди других органов, куда метастазирует альвеококк, отмечают кости, почки, средостение, поджелудочную железу, сетчатку глаза, сальник, лимфоузлы, щитовидную железу, селезенку, сердце, диафрагму, надпочечник, ребра, брыжейку кишечника, кости черепа, сальник. Метастатические узлы альвеококка в органах и лимфатических узлах брюшной полости во время оперативного вмешательства выглядит в виде плотных белесовато-желтоватых образований, очень похожих на раковые метастатические узлы. В большинстве случаев характер этих образований решается характером поражения печени и гистологическим исследованием. Иногда метастатические узлы могут достигать больших размеров и подвергаться гнойному распаду, аналогично первичным узлам в печени.
Когда растущий узел достигает больших размеров, он может сдавливать окружающие органы. В этих случаях наблюдается клинические проявления расстройств функций этих органов, которые могут превалировать в клинической картине болезни и вводить в заблуждение врача. Чаще всего это сдавление увеличенной левой долей печени желудка. При этом имеет место диспепсия и рентгеновская картина "дефекта наполнения" в соответствующем отделе желудка. Особенности клинических проявлений альвеококкоза дают в руки врача достаточно объективных данных для диагностики заболевания.
Диагностика альвеококкоза
Клиническая диагностика альвеококкоза печени может быть чрезвычайно трудной и весьма простой, в зависимости от местности, в которой проживает больной.
De-Quervain полагал, что диагноз альвеококкоза печени возможно установить на трупе, а заболевание представляет только патологоанатомический интерес. За прошедшие полвека взгляды врачей изменились, а накопленные знания позволили утверждать, что прижизненная диагностика альвеококкоза не только возможна, но установление правильного диагноза доступно врачу во всех случаях. В эндемичных местностях, где врачи знакомы с заболеванием, даже обычное клиническое исследование больного позволяет с большой достоверностью ставить диагноз альвеококкоза. Из эпидемиологических моментов играют роль местожительство больного и род его занятий. В абсолютном большинстве заболевают люди, так или иначе связанные с сельскохозяйственным производством (охотой, обработкой шкур), а также работники звероферм. В бессимптомном периоде больные не предъявляют жалоб и могут быть выявлены при диспансеризации. Главным и единственным симптомом у них оказывается хрящевой плотности узел в печени, который возможно определить при пальпации. При неосложненном альвеококкозе больные жалуются на боли и чувство тяжести в правом подреберье. Боли не связаны с приемом пищи. Из объективных симптомов главным является признак Любимова — наличие каменистой плотности узла в печени. Поверхность узла бывает гладкой или мелкобугристой. При пальпации имеется небольшая болезненность. Некоторые больные отмечают аллергические явления в виде сыпи или крапивницы. Диагностика осложненных стадий альвеококкоза не представляет трудностей для врача, встречавшегося с этим заболеванием. У больного отмечаются гепатомегалия, развивающаяся исподволь, в течение нескольких лет, боли и чувство тяжести в подреберье. Печень достигает значительной величины. Нередко плотную печень больные прощупывают у себя сами. Имеют место диспептические явления. Общее состояние длительное время остается удовлетворительным. Механическая желтуха и портальная гипертензия признаки терминальной стадии заболевания. При этом каменистая плотность большой печени сохраняется. При больших полостях распада появляются очаги размягчения в печени. Температура остается нормальной и только при больших кавернах с нагноением становится гектической. Нередко при прорастании зоны желчного пузыря боли иррадиируют в правое плечо и правую лопатку. Прорывы полостей распада в брюшную полость клинически проявляются как остро развивающийся перфоративный перитонит. Прорывы в плевральную полость диагностировать труднее, так как они протекают довольно вяло. Желчно-бронхиальные свищи при альвеококкозе диагностируются довольно легко. Наличие желчно-гнойной мокроты, количество которой увеличивается в положении лежа и после приемов пищи, а также большая печень позволяют поставить правильный диагноз. Диагноз не представляет больших трудностей для врача, встречающегося с этим видом патологии. В диагностике большое значение имеют дополнительные методы исследования, позволяющие не только верифицировать диагноз, но и установить операбельность процесса.
Лабораторная диагностика альвеококкоза
Развитие в печени паразитарного узла вызывает ряд изменений в организме. Они зависят от токсического воздействия всасывающихся в кровь продуктов распада и жизнедеятельности паразита и нарушений функций органа, вызванных замещением печеночной ткани паразитарной. Кроме того, всасывание в кровь чужеродного белка ведет к аллергизации организма, что проявляется колебаниями некоторых лабораторных тестов, основанных на этих изменениях. И.Л. Брегадзе считал, что со стороны красной крови существенных изменений не происходит. Н.П.Крылова отметила анемию у 19% больных. У большинства наших больных отмечено снижение гемоглобина. Большинство исследователей указывают на ускорение СОЭ. При осложненных формах оно наблюдается у 77,81%. Эозинофилия от 4 до 10% отмечается у 37,46%. Эозинофилия встречается также при других гельминтозах, бронхиальной астме. Б.И. Альперович изучил эозинофилию в пунктатах костного мозга при альвеококкозе и установил, что она наблюдалась у 43,47% исследованных. Отсюда автор делает вывод, что при альвеококкозе эозинофилия имеет костномозговое происхождение. Степень зрелости эозинофилов в пунктатах не изменена. Пигментный обмен при альвеококкозе длительное время не страдает. Изменения его наблюдаются только при тяжелых поражениях печени. Они характерны для поздних стадий болезни. Большинство авторов полагает, что углеводный обмен при альвеококкозе не страдает. При осложненных стадиях наблюдаются нарушения углеводного обмена почти у трети больных. Наибольшие изменения, наступающие ранее других, претерпевает белковый обмен. На этот факт указывали многие исследователи. В целом изменения, установленные ими, заключаются в том, что у больных альвеококкозом печени наблюдается гиперпротеинемия, значительное снижение альбуминов, увеличение количества глобулинов с массивной гамма-глобулинемией. Б.И.Альперович не подтвердил данные многих авторов о наличии при альвеококкозе гиперпротеинемии. В остальном получены аналогичные данные. М.И. Алексеева при запущенных стадиях болезни обнаружила у больных патологические белки. При этом следует отметить, что Petinari указывает на то, что аналогичные изменения имеют место при других очаговых поражениях печени, особенно протекающих с развитием фиброзной ткани. Исследования белково-осадочных реакций и антитоксической функции печени при альвеококкозе позволяет прийти к заключению о том, что эти реакции при неосложненных стадиях, за исключением сулемовой пробы, редко бывают положительными. При осложненных же стадиях они в значительном проценте случаев бывают измененными, а формоловая и сулемовая пробы - почти у половины больных. Антитоксическая функция печени страдает довольно редко. Свертывающая система крови значительно страдает при осложненных формах, особенно при желтухе. Для дифференциального диагноза с циррозом печени необходимо изучение фибринолитической активности крови, которая при альвеококкозе никогда не достигает таких величин, как при циррозе.
Из иммунологических реакций наибольшее распространение получила внутрикожная аллергическая проба, примененная для диагностики эхинококкоза Casoni (1911). В СССР она впервые поставлена М.Б. Голькиным (1923). Большинство авторов отмечают, что реакция Казони положительна при альвеококкозе в 70-95% случаев. Повторное применение реакции нежелательно в виду возможности анафилактического шока. Наиболее эффективна жидкость из эхинококковых пузырей человека. Реакция благодаря своей простоте и эффективности представляет ценность для диагностики. Реакция длительное время остается положительной после радикальных операций и положительна при гельминтозах и аллергических заболеваниях. При неэхинококковых заболеваниях, по данным А.С. Когана, реакция положительна у 8,3% исследованных. С целью повышения специфичности реакции Казони при альвеококкозе Б.И. Альперович предложил применять ее с разведением антигена 1:200. По его данным, у больных альвеококко-зом эта реакция практически всегда положительна, а при неэхинококковых заболеваниях отрицательна. Для диагностики альвеококкоза используются реакции сколекс-преципитации (Р.С.Шульц), гемагглютинации с латексом и агглютинации с кармином (В.И.Зорихина).
Суммируя сказанное о лабораторной диагностике альвеококкоза, можно заключить, что лабораторные методы могут быть серьезным дополнением к клинике этого заболевания и могут помочь в диагностике. Особенно важными являются наличие эозинофилии в крови, ускоренная СОЭ, изменения белковых компонентов сыворотки крови, осадочные реакции и положительная реакция Казони с разведенным антигеном. Основным в диагностике являются специальные методы исследования.
Среди специальных методов исследования наиболее старым и достаточно эффективным является рентгенологический метод.
Среди попыток рентгенологической диагностики альвеококкоза первой была попытка Preuschoff (1933), который при исследовании больного с альвеококкозом и эхинококкозом обнаружил в тени печени множественные участки обызвествления. Б.И. Альперович и Л.Д. Линденбратен считают признак выявления известковых брызг в тени печени достаточно убедительным для диагноза альвеококкоза. Кальцинаты обнаружваются у 52,9% больных. На обзорных снимках невозможно определить истинные размеры паразитарного узла. Узел, располагающийся на куполе печени, деформирует диафрагму, а при больших узлах удается выявить высокое стояние правого купола ее и симптом "мертвой диафрагмы". Симптом наличия известковых брызг в проекции печени - важный симптом альвеококкоза.
При исследовании с искусственным пневмоперитонеумом удается обнаружить деформацию печени, но выяснить характер ее трудно. Волнистый, крупнобугристый контур печени чаще говорит об альвеококкозе, особенно, если эта картина сопровождается гипертрофией непораженных отделов органа и тенями обызвествлений в зоне поражения.
Контрастное исследование сосудов печени весьма важно для диагностики. Изучение сосудистой архитектоники печени при различных патологических процессах показало, что в первую очередь при альвеококкозе страдает система воротной вены, затем артериальная. В связи с этим наиболее информативным при альвеококкозе является исследование системы воротной вены. Спленопортография дает много ценных данных в диагностике альвеококкоза - позволяет выяснить размеры паразитарного узла, его топографию и взаимоотношения с элементами ворот печени. Однако метод имеет ряд недостатков, из которых главный - опасности пункции неувеличенной селезенки, которые могут повлечь за собой серьезные осложнения. Пункция же увеличенной селезенки в запущенных случаях с портальной гипертензией еще более рискованна. Селективная венозная ангиография печени также дает ценные данные, но трудна и небезопасна. Наиболее простой и информативный метод венозной ангиографии (портографии) печени впервые при альвеококкозе применен Б.И. Альперович, А.Д. Никольским и Т.А. Суворовой. По их данным, небольшие узлы альвеококка, только смещающие небольшие сосуды, видны на ангиограммах в виде неправильной формы аваскулярного дефекта. Нередко на фоне этого дефекта можно увидеть зернистые очажки обызвествления. Метод позволяет устанавливать размеры и топографию паразитарных узлов в печени. При более значительных узлах альвеококка на портогепатограммах виден значительный, неправильной формы аваскулярный участок соответственно размерам и топографии узлов в печени. Крупные ветви воротной вены огибают узел - выражен симптом огибания опухоли сосудом, аналогично такому симптому при доброкачественных опухолях. Мелкие сосуды со стороны узла альвеококка не выполняются контрастом - ампутация их со стороны паразитарного узла. В аваскулярном участке часто наблюдаются очажки обызвествления. Портогепатограмма позволяет выяснить взаимоотношения паразитарного узла с элементами ворот. В непораженных отделах печени нередко наблюдается гипертрофия, что характерно для альвеококкоза. Когда узел альвеококка достигает больших размеров, он сдавливает и прорастает крупные вены воротной вены, а затем и основной ствол ее. Тогда на портогепатограммах имеется уже не аваскулярный участок, а целая доля печени или половина ее представляется лишенной сосудов. Имеет место выраженный дефект наполнения крупных сосудистых стволов или их ампутация. Метод портогепатографии через пупочную вену имеет свои недостатки - это невозможность во всех случаях разбужировать вену, а также трудности исследования при нависании паразитарного узла или прорастанием им круглой связки печени. В этих случаях исследование может быть осуществлено через вены желудка или большого сальника.
Разработанное за последние десятилетия исследование аорты и ее ветвей при использовании современных методов ангиографии дало возможность сравнительно легко осуществлять селективную ангиографию печеночной артерии или чревного ствола.
Лапароскопия также применяется в диагностике альвеококкоза печени. Следует при этом учитывать, что узлы альвеококка можно диагностировать при расположении их в отделах печени, доступных осмотру и в случаях, когда паразитарный узел выходит на поверхность органа. Узел альвеококка на поверхности печени имеет характерный вид белесовато-желтоватой "опухоли". Гладкая поверхность центра узла и мелкобугристая периферия его в виде мелких узелков хорошо видны при лапароскопии. Биопсия может дополнить исследование, но при этом следует остерегаться вскрытия (прокола) полости паразитарной каверны, что чревато развитием перитонита. Имеются и косвенные признаки: застойная печень, вторичные воспалительные изменения в связках печени, застойный желчный пузырь. В отличие от злокачественных опухолей в узлах альвеококка не имеется втяжений - "раковых пупков". Метод помогает в диагностике, но не позволяет судить об истинном распространении паразитарного узла и операбельности его.
Реогепатография для диагностики альвеококкоза впервые использована Б.И. Альперовичем. Метод применяется с 1967 года. При исследовании исходили из положения, что альвеококковый узел лишен кровеносных сосудов. При альвеококкозе отмечено стойкое снижение реографического индекса до 0,68 (при норме 1,5), уменьшение продолжительности быстрого наполнения до 0,11 (при норме 0,19). Изменение реогепатограммы тем выраженнее, чем большие участки печени замещены паразитной тканью. Наибольшие изменения отмечаются при поражении патологическим процессом ворот печени. Все эти данные свидетельствуют о уменьшении кровенаполнения в зоне паразитарного узла. Видимо, этот факт объясняется сдавлением крупных сосудов в зоне паразитарной "опухоли". Метод неинвазивный и привлекает своей простотой и безопасностью.
Сканирование печени с помощью радиоактивных изотопов весьма успешно используется в диагностике альвеококкоза. При альвеококкозе печени на гепатосканограммах видны холодные узлы (дефекты накопления) соответственно расположению паразитарного узла в печени. По утверждению многих авторов, метод позволяет выявлять узлы диаметром 2-3 см. В то же время метод не позволяет установить этиологию образования в печени, а также судить о взаимоотношениях его с элементами ворот органа. Метод имеет свои достоинства - возможность при практической безопасности выявлять наличие в печени узлов паразита или опухоли. Использование в целях диагностики других более современных и более совершенных методов значительно снизило интерес к изотопному исследованию при альвеококкозе.
КТ дает много данных для выявления альвеококкоза. С помощью этого метода можно установить наличие в печени паразитарного узла, выяснить его топографию достаточно точно. Метод имеет два недостатка при несомненных достоинствах точности и сравнительной безопасности - это возможность выяснить с его помощью характер процесса и взаимоотношения паразитарного узла с элементами ворот.
УЗИ за последние годы существенно изменило наши представления об инструментальной диагностике альвеококкоза. При полной безопасности для больного и врача возможности многократного применения метод позволил получать исчерпывающие данные как о наличии патологического процесса в печени, так и о его характере, распространенности и взаимоотношениях паразитарного узла с крупными трубчатыми структурами печени (крупные сосуды ворот органа, нижняя полая вена, желчные протоки). Метод также дает возможность выявить наличие полостей распада в паразитарных узлах, то есть получить исчерпывающую информацию о патологическом процессе, и дает возможность хирургу в дооперацион-ном периоде построить с достаточной степенью вероятности план предстоящего вмешательства. Метод настолько информативен, что позволил в последние годы в большинстве случаев отказаться от применения сцинтиграфии печени, компьютерной томографии и ангиографии за исключением спорных и неясных случаев.
Различают 4 основных типа ультрасонографической картины у больных альвеококкозом в зависимости от формы болезни и стадии ее развития, а также наличия тех или иных осложнений. По первому типу в печени определяется гомогенное объемное образование неправильной формы с неровным нечетким контуром, представленное эхосигналами средней зернистости. Во втором типе паразитарный узел представляется как гиперэхогенное образование неправильной формы с нечеткими контурами, представленное эхосигналами повышенной интенсивности различных степеней, часто с акустической тенью за наиболее плотными его включениями. В третьем типе изображения (кистозная форма), имеется гиперэхогенное образование неправильной формы с эхонегативным включением больших размеров внутри, с неровным внутренним и внешним контурами. Наконец, четвертый тип изображения представляет собой включения каменистой плотности на фоне неизменной паренхимы печени.
Операционная диагностика альвеококкоза печени не всегда легка. Редкость заболевания, наличие каменистой плотности узла или узлов в печени, возможность обнаружения плотных региональных лимфатических узлов в брюшной полости, пораженных метастазами, в большинстве случаев могут симулировать опухоль печени. Распадающийся узел альвеококка также легко спутать с абсцессом печени или распадающейся опухолью. Многие исследователи считают, что, точно диагноз альвеококкоза возможно установить только после гистологического исследования препарата. В литературе достаточно описаний ошибочной операционной диагностики альвеококкоза. Операционная диагностика альвеококкоза требует опыта. Среди больных, оперированных в клинике, только дважды операционная диагностика была ошибочной. Мы убеждены, что в абсолютном большинстве случаев возможно безошибочно поставить диагноз альвеококкоза. Паразитарный узел в печени имеет характерный вид. В большинстве случаев это плотный узел беловато-желтоватого цвета, располагающийся в толще органа и выходящий на поверхность в виде округлой формы беловатой площадки, совершенно гладкой как бильярдный шар. По периферии узла всегда можно увидеть и прощупать неровности от мелких узелков альвеококка, которые в виде венчика окружают гладкую поверхность узла, придавая ей фестончатый вид. Окраска узла в различных случаях варьируется от желтовато-белого до почти совершенно белого цвета. В тех случаях, когда узел не выходит на поверхность печени, только приближаясь к ней, можно видеть, как печень над узлом уплотняется, приобретая мелкобугристый вид. При пункции узла в ряде случаев можно получить сливкообразный гной или мутную жидкость с хлопьями. При больших узлах, сдавливающих или прорастающих ворота печени, непораженные отделы ее застойны, типа мускатной печени, нередко циротичны. При поражении лимфатических узлов альвеококком последние выглядят как плотные беловатые образования, весьма похожие по внешнему виду на туберкулезные лимфоузлы. От последних они отличаются большой плотностью и наличием характерных альвеокок-ковых узлов в печени. Окончательное суждение об альвеококковом поражении лимфоузлов можно высказать только после гистологического исследования.
На разрезе альвеококкового узла печени он имеет характерный вид в виде беловатой, ноздреватой поверхности. Нередко на разрезе препарата видно, что паразитарная ткань в виде языков распространяется по ходу протоков, придавая краям узла зазубренный вид. У поверхности печени узелки уплотняются, сливаются и образуют слоистую беловатую поверхность. Некоторые пузырьки достигают больших размеров (3-5 мм), но в большинстве случаев они меньше. Признаки портальной гипертензии чаще говорят об альвеококкозе, поскольку при раковом поражении печени они не успевают развиться. Таким образом, прижизненная диагностика альвеококкоза вполне возможна. Она строится на основании знания клиники заболевания, наличия плотного узла в печени, данных лабораторного исследования и результатов специальных методов, из которых безусловно на первом месте стоит ультразвуковое сканирование, а также ангиография, лапароскопия и КТ.
Лечение альвеококкоза.
Человек, заболевший альвеококкозом, подвергается смертельной опасности. Особенности роста паразитарного узла в печени, его способность инфильтрировать окружающие ткани, прорастать в жизненно важные образования печени и соседние органы, давать метастазы в легкие и мозг, а также приводить к опасным для жизни осложнениям дают возможность сравнивать это заболевание со злокачественными опухолями по тем тяжелым прогностическим перспективам, которое оно несет больным.
Ввиду того, что до настоящего времени попытки общего воздействия на организм и местного лечения альвеококкоза пока остаются вспомогательными, хирургическое лечение является основным в терапии этого заболевания. В то время как большинство зарубежных исследователей, описывая свои наблюдения, высказывались о бесперспективности попыток лечения этого заболевания, ряд отечественных ученых утверждали о возможности такого. Попытки хирургического пособия при альвеококкозе предпринимали А.А. Бобров, В.М. Мыш, СС. Юдин и др. Развитие хирургии печени позволило достаточно подробно разработать хирургические пособия при альвеококкозе и получить при этом ободряющие результаты. Большая заслуга в этом принадлежит И.Л. Брегадзе, В.С. Семенову, Ю.М. Дедереру, Б.И. Альперовичу и ряду других авторов.
Все вмешательства при альвеококкозе могут быть разделены на две большие группы - радикальные и паллиативные операции. К радикальным операциям относится одна - резекция печени. Резекция печени - это удаление участка ее вместе с паразитарным узлом в пределах здоровых тканей. Первая резекция печени при альвеококкозе произведена в 1896 г. Brims, а первую резекцию печени при этом заболевании в России осуществил в Томске В.М. Мыш в 1912 г. К 1969 г., по имеющимся данным, в мире сделано 315 резекций печени при альвеококкозе. В последующие годы с развитием хирургии печени и улучшением качества диагностики количество радикальных операций при альвеококкозе резко возросло.
75% вмешательств относятся к обширным резекциям печени, когда удаляются доли, половины органа, или к расширенным операциям. Во время резекции после лапаротомии определяется объем предстоящей операции и возможность ее осуществления. Б.И.Альперович считает возможным производство резекции печени при любом объеме поражения, если не заинтересованы элементы ворот и нижняя полая вена или тотального поражения. При этом операцией выбора является атипичная резекция печени по разработанной методике Б.И. Альперовича. Разработанная методика позволяет успешно осуществлять резекции печени достаточно большого объема - гемигепатэктомии и расширенные гемигепатэктомии. Особенности роста паразита дают возможность производить даже более обширные вмешательства - вплоть до удаления шести сегментов печени с благоприятным исходом. Этот факт определяется особенностями резекции печени при альвеококкозе. Они заключаются в следующем. В связи с токсическим воздействием на организм хозяина в отделах печени, прилегающих к паразитарному узлу, развиваются склеротические процессы с развитием соединительной ткани, что ведет к уплотнению печеночной паренхимы. Этот факт позволяет довольно свободно затягивать блоковидные швы, употребляющиеся для предварительного гемостаза и, следовательно, уменьшают кровопотерю во время резекции. Кроме того, в связи со сравнительно медленным ростом альвеококкового узла, непораженные отделы печени подвергаются гипертрофии, что обеспечивает достаточную компенсацию после удаления даже значительных участков печени, замещенных паразитарной тканью. Наличие двойной или множественной локализации паразитарных узлов в печени не является противопоказанием к операции. Когда паразитарные узлы достигают больших размеров, целесообразно разделять вмешательство на два этапа с перерывом в два месяца. За это время успевает развиться компенсаторная гипертрофия непораженных отделов печени, и больной легче переносит оперативное вмешательство. При производстве радикальных операций основным является не величина удаляемого участка печени, а взаимоотношения паразитарного узла с сосудами и протоками ворот печени и нижней полой веной. В случаях, когда эти образования не захвачены паразитарным узлом, возможно произвести радикальную операцию. При этом наличие единичных отдаленных метастазов или прорастание в соседние органы не являются препятствием для производства резекции печени.
Разработанная методика резекции печени по принципам атипичной резекции с накоплением опыта дала возможность в ряде случаев осуществить радикальные резекции печени после пробных и паллиативных операций. Повторные операции при альвеококкозе трудны технически как вследствие выраженного спаечного процесса, так и вследствие значительного нарушения обычных топографо-анатомических соотношений, наступивших после предыдущей операции. При составлении плана предстоящего вмешательства неоценимую помощь оказывает ультразвуковое исследование, дающее возможность выяснить истинные взаимоотношения паразитарного узла с магистральными сосудами ворот.
Наблюдения за больными в отдаленные сроки после резекции печени по поводу альвеококкоза показывают, что у ряда из них наблюдаются рецидивы заболевания. Они зависят либо от нерадикальности вмешательства, когда оперирующий хирург не полностью удаляет паразитарный узел, оставляя часть его, либо просматривает небольшие внутрипеченочные метастазы, расположенные непосредственно вблизи паразитарной "опухоли" при операции экскохлеации. Объективное исследование выявляет вновь наличие плотного узла в печени в месте ранее произведенной операции. Диагностика рецидивов альвеококкоза после радикальных операций чрезвычайно затруднительна, особенно если узлы располагаются в зонах печени, недоступных пальпации. Если рецидив альвеококкоза распознан до того, как паразитарный узел пророс, элементы ворот печени и нижнюю полую вену, возможно произвести повторную резекцию (ререзекцию печени).
Исходы резекции печени при альвеококкозе значительно варьируют летальность в зависимости от количества произведенных операций и опыта хирурга и составляет, по сводным статистикам, от 10,2% (Е.К. Селезнев) до 18,5% (Б.С. Гудимов). За последние годы в связи с достижениями гепатохирургии и накоплением опыта летальность уменьшилась до 6,5%. Отдаленные результаты резекций печени при альвеококкозе хорошие. Больные достаточно хорошо компенсируют потерю даже значительных участков печени..
Паллиативные операции. Несмотря на блестящие достижения хирургии печени, число больных альвеококкозом, которым можно сделать радикальную операцию, остается пока сравнительно небольшим. Операбельность в разные годы колеблется, оставаясь в среднем равной в лучших специализированных центрах не выше 20-25% (В.А. Журавлев, Б.И. Альперович и др.). В течение ряда лет не отмечалось увеличение операбельности, несмотря на совершенствование методов диагностики и хирургического лечения. В связи с этим встает принципиальный вопрос о целесообразности и возможности производства паллиативных операций этим больным.
Вопрос о целесообразности паллиативных операций при альвеококкозе следует считать решением в пользу последних. Б.И. Альперович предложил более совершенную классификацию паллиативных вмешательств, выбранную на основании увеличения опыта и появления новых операций. Она включает в себя деление на следующие группы: 1) паллиативные резекции печени, 2) операции марсупиализации - дренирование паразитарных каверн, 3) операции кускования паразита с последующей марсупиализацией, 4) желчеотводящие операции, 5) пересадка гнойных и желчных свищей в кишечник, 6) операции при прорывах полостей распада в полости тела, 7) операции при желчно-бронхиальных свищах.
Принципы, по которым строится паллиативное вмешательство, представляются следующим образом. Операция должна быть предельно простой технически и иметь для больного наименьший риск. Необходимо стремиться к максимальному удалению паразитарной ткани. Обязательным условием успеха паллиативного вмешательства на паразитарном узле является воздействие на остающуюся паразитарную ткань для создания условий, неблагоприятных для жизнедеятельности остающихся частей паразитарного узла. Без этого вмешательства теряют свой смысл. Исключением из этих правил являются паллиативных резекции, которые будут освещены отдельно. С внедрением в клиническую практику криохирургических операций открылись новые перспективы для лечения этих больных.
Паллиативные резекции - самые "радикальные" из паллиативных операций. Они предусматривают удаление участков паразитарной ткани в пределах здоровых отделов печени, за исключением небольших пластинок в опасных зонах, недоступных оперативному воздействию хирурга (элементы ворот печени, нижняя полая вена). Паллиативные резекции показаны, когда паразитарный узел в одном месте захватывает жизненно важные неудалимые образования ворот печени, а в остальных отделах может быть удален в пределах здоровых тканей. По своему объему и травматичности эти вмешательства в некоторых случаях даже превосходят радикальные резекции печени, поскольку осуществляются по принципам резекции печени при значительно большем поражении органа паразитарным узлом у больных с более или менее выраженными явлениями печеночной недостаточности. Этим объясняется значительно больший риск подобных вмешательств. В клинике осуществлено 83 паллиативных резекции печени. В то же время необходимо подчеркнуть необходимость воздействия на остающиеся участки паразитарной ткани, что значительно повышает эффективность вмешательства. В прежние годы это воздействие осуществлялось путем обработки остающихся паразитарных участков формалином, трипафлавином, сарколизином или ТЭПАЛЬ. С введением в клинику криохирургических методов операцией выбора стала криодеструкция оставшихся участков паразитарной ткани. Изученные Ю.Д. Дедерером, Н.П. Крыловой и Б.И. Альперовичем отдаленные результаты паллиативных резекций позволили прийти к заключению о целесообразности подобных вмешательств, поскольку по удельному весу хороших отдельных результатов они приближаются к резекциям печени. В сроки до 12 лет большинство больных чувствуют себя хорошо и большинство из них вернулись к нормальной жизни и работе. Операция паллиативной резекции печени технически производится аналогично радикальной операции с предварительным гемостазом в виде наложенных гемостатических блоковидных швов и окончательным гемостазом в виде лигатуры сосудисто-протоковых структур в плоскости разреза. Участок на сосудах ворот печени или на стенке нижней полой вены оставляется толщиной около 0,5 см и площадью 3-5x1-2 см (рис. 12).
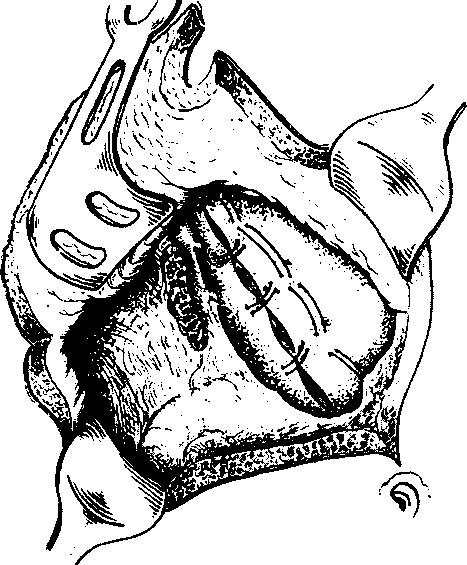
Рис.12. Аяъвеококкоз печени. Схема паллиативной резекции.
Операция марсупиализации - дренирования паразитарных каверн. Это вмешательство осуществляется при больших полостях распада при осложненном альвеококкозе. В тех случаях, когда имеется большая полость распада, а паразитарная ткань составляет только стенки этой полости толщиной 2-5 см, целесообразно такую полость опорожнить во время оперативного вмешательства. При этом после вскрытия полости удаляется гнои и секвестры паразита (рис. 13). В ряде случаев после этой процедуры удается осуществить, вследствие изменения топографо-анатомических соотношений, либо радикальную, либо паллиативную резекцию печени. Если это оказывается невозможным, то края образовавшейся кистовидной полости подшивают к краям операционной раны. Этим достигается несколько целей - уменьшается интоксикация в связи с удалением большого количества продуктов распада, вследствие гнойного процесса в послеоперационном периоде происходит гибель значительного количества паразитарных элементов с последующей секвестацией и отхождением их через рану, также возможно воздействие на остающуюся паразитарную ткань в послеоперационном периоде. С введением криохирургических методов после марсупиализации или во время операции осуществляется криодеструкция паразита, что значительно ускоряет процессы отторжения паразитарной ткани в рану. Несмотря на недостатки операции (длительное существование гнойной раны с потерей белков и возможностью образования желчно-гнойных свищей), операция должна занять свое место в арсенале вмешательств при альвеококкозе. При благоприятном течении, когда большая часть паразитарной ткани отторгается через рану и образуется небольшая полость с гнойно-желчным отделяемым, в ряде случаев возможно осуществить во время повторного вмешательства радикальную резекцию печени или паллиативную резекцию или пересадить гнойно-желчный свищ в кишечник. В клинике наблюдались случаи значительной ремиссии у больных после марсупиализации в сроки до семи лет. Но все же это вмешательство остается паллиативным, поскольку остается в печени значительное количество паразитарной ткани.

Рис. 13. Аяъвеококкоз печени. Операция марсупиализации. Схема.
Операция кускования паразитарного узла. О возможности удаления паразитарного узла писали Г.И. Волынцев (1900), В.А. Жмур (1952). Впервые ее осуществил А.А. Бобров. У больных с большими паразитарными узлами, прорастающими на значительном протяжении в жизненно важные органы, возможно произвести кускование паразитарной "опухоли", почти не содержащей кровеносных сосудов, с последующим вшиванием кратерообразного дефекта в края раны (марсупиализация). После обнажения печени и ревизии из паразитарного узла вырезают слой за слоем. Нож хирурга не должен выходить за пределы паразитарной "опухоли". Остается слой паразитарной ткани по периферии узла толщиной 1-2 см, представляющий собой активную зону паразита. Края полученного корытообразного дефекта подшивают к краям раны. Полость тампонируют. Воздействие на оставшуюся паразитарную ткань осуществляют путем введения паразитоцидных веществ или криодеструкции (рис. 349).

Рис. 14. Алъвеококкоз печени. Схема операции кускования паразита.
В послеоперационном периоде возможно воздействие на паразита. Отторжение секвестров паразитарной ткани происходит медленнее. Возможны аррозионные кровотечения и желчеистечение в послеоперационном периоде. Кровотечения вследствие аррозии крупных сосудов возможны и в отдаленном послеоперационном периоде, и даже через длительное время после вмешательства.
Желчеотводящие операции. При аль-еококкозе желчеотводящие операции длительное время не проводились, и большинство хирургов отрицательно относятся к применению их у тяжелых больных со значительным поражением печени. Применение этих вмешательств представляет значительные трудности для хирурга. При развитии механической желтухи в абсолютном большинстве случаев поражение печени настолько значительно, что даже при успешном отведении желчи в кишечник больные быстро погибают от основного страдания. Из желчеотводящих операций заслуживают внимания холангиохолецистомия по Я.Д. Витебскому (рис. 15) и транспеченочное дренирование печеночных протоков по Praderi-Smith (рис. 16,17).
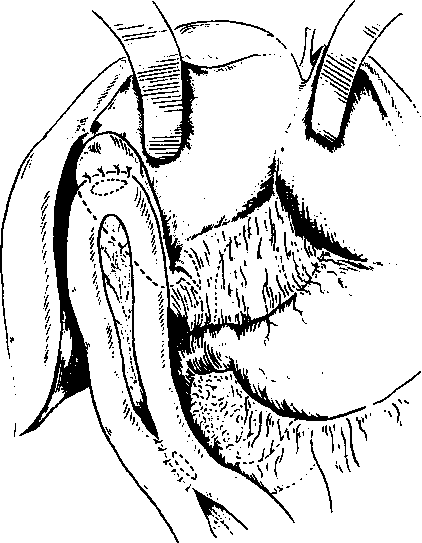
Рис. 15.. Алъвеококкоз печени. Холангиохолецистотомия по Я.Д. Витебскому.
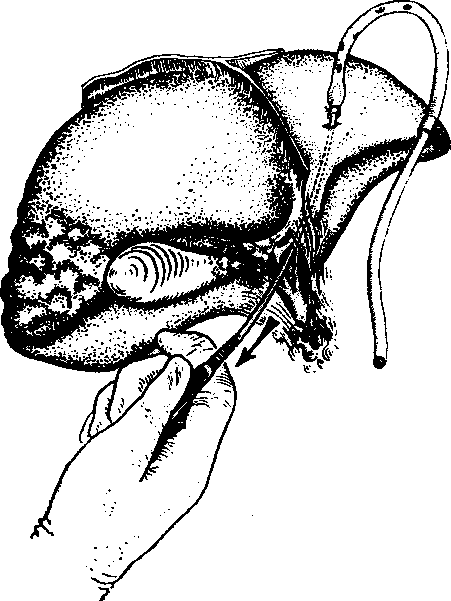
Рис. 16. Алъвеококкоз печени. Транспеченочное дренирование. Схема.
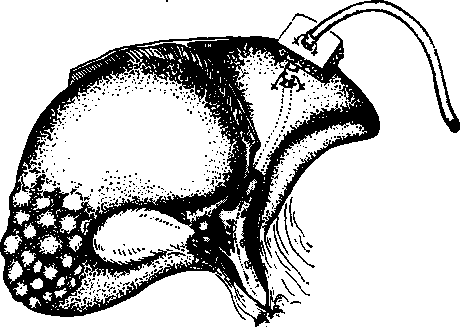
Рис. 17. Алъвеококкоз печени. Транспеченочное дренирование. Схема.
Вмешательства с интубацией протоков по Ю.М. Дедереру и холангиоэнтеростомия в различных модификациях не получили практического распространения. Пересадка желчных и гнойных свищей в кишечник. Эти вмешательства имеют практическое значение по двум причинам. Наружное отведение желчи при альвеококкозе ведет к формированию стойкого желчного свища, поскольку вследствие патологического процесса не имеется перспектив восстановления пассажа желчи в кишечник естественным путем. Длительное существование желчных свищей ведет к серьезным расстройствам в организме, объединяемым понятием ахолической болезни. Во-вторых, после операции дренирования паразитарных каверн (марсупиализации) и кускования паразитарных узлов с марсупиализацией нередко формируются неполные или полные желчные свищи, которые также вызывают серьезные расстройства и« причиняют косметические неудобства больным. Для ликвидации таких свищей применяется операция подкожной или внутрибрюшинной фистулоэнтеростомии. При альвеококкозе это вмешательство характеризуется некоторыми особенностями. Наружное отверстие свища во многих случаях имеет большие размеры, особенно при свищах после широкого дренирования паразитарных каверн. В связи с этим Б.И.Альперович предложил осуществлять это вмешательство на пучке потерянных дренажей (рис. 18).

Рис. 18. Альвеококкоз печени. Фистулоэнтеростомия на пучке потерянных дренажей по Б.И. Алъперовичу.
При этом линия швов анастомоза надежно защищена дренажами, а закупорка одной из трубок не вызывает желчной гипертензии. В послеоперационном периоде дренажи отторгаются в просвет кишечника, а стриктуры анастомоза не происходит из-за достаточно большого диаметра его. В связи с тем, что при фистулоэнтеростомии приходится сшивать разнородные ткани, а стенки свища рубцово изменены, нередко в первые дни после операции наблюдается подтекание желчи из линии анастомоза. В связи с этим помещается анастомоз в подкожной клетчатке во избежание развития послеоперационного желчного перитонита.
Операции при прорывах полостей распада. При прорыве полости распада в брюшную полость больному угрожает опасность гибели от гнойного перитонита. Несмотря на то, что содержимое каверн в большинстве случаев стерильно, гибель больного наступает довольно быстро. Единственный шанс спасти больного - экстренное оперативное вмешательство. Оно заключается в немедленной широкой лапаротомии, дренировании и тампонаде полости распада, туалете и дренировании брюшной полости как при любом распространенном перитоните. Прорыв полости распада в плевральную полость также требует дренирования и санации плевральной полости по общим правилам и, если позволяет состояние больного, и марсупиализации полости распада.
Операции при желчно-бронхиальных свищах. Подобное осложнение при эхинококкозе описано рядом автором. При этом осложнении процесс в печени, как правило, бывает неоперабельным. Тяжесть состояния больного не дает возможности осуществить большое оперативное вмешательство. Операцией выбора является торакотомия или торако-лапаротамия. Простое разобщение свища, как-то осуществленное А.А. Бобровым (случай В.Е. Предтеченского), на современном уровне развития хирургии недостаточно. Вмешательство заключается в разобщении свища, ушивании свища или резекции легкого и дренировании полости распада альвеококкового узла.
Нехирургическое лечение альвеококкоза, к сожалению, в настоящее время практически бесперспективно. Изучение сарколизина, производных мебендозола и другие препараты пока не дало убедительных результатов. Использование криохирургической техники значительно повысило перспективность лечения больных, особенно при осуществлении им радикальных или паллиативных резекций печени. Отдаленные результаты этих операций хорошие. Паллиативные вмешательства продляют жизнь больных, иногда на годы.
Список литературы
Альперович Б. И. Хирургия эхинококкоза и альвеококкоза печени. - Томск: Изд-во ТГУ, 1977. -165с.
Альперович Б. И. Хирургия печени. - Томск: Изд-во ТГУ, 1983. - 349 с.
Аскерханов Р.П. Хирургия эхинококкоза. - Махачкала: Дагестанское изд-во, 1976. -368с.
Волох Ю.А. Эхинококкоз и альвеококкоз человека. - Фрунзе, 1965.
Дейнека И.Я. Эхинококкоз человека. - М.: Медицина, 1968. - 375 с.
Петровский Б.В., Милонов О.Б., Дееничин. Хирургия эхинококкоза. - М.: Медицина, 1985. 216 с.
Международный симпозиум Хирургия эхинококкоза. — Узбекистан, Хива (Ургенч). - 5-6 мая 1994. - 62 с.
Список литературы
Альперович Б.И. Альвеококкоз и его лечение. - М.: 1972. - 224 с.
Альперович Б.И., Соловьев М.М. Очерки неотложной хирургии живота. - Вып. 2. - Томск, 1978. - 160 с.
Альперович Б.И., Парамонова Л.М., Мерзликин Н.В. Криохирургия печени и поджелудочной железы. - Томск: Изд-во ТГУ, 1985. —-.
Альперович Б.И. Хирургия печени. Томск: Изд-во ТГУ, 1985. - 349 с.
Альперович Б.И., Мерзликин Н.В. Резекция печени при повторных операциях. Томск: Изд-во ТГУ, 1992. - 212 с.
Блюгер А.Ф. Основы гепатологии. - Рига, 1975. - 470с.
Брегадзе И.Л., Константинов В.М. Альвеолярный эхинококкоз. - Медгиз, 1963. -223с.
Веронский Г.И. Анатомо-физиологические аспекты резекции печени. - Новосибирск: Наука, 1983. - 184 с.
Гальперин Э.И., Семендяева М.И., Неклюдова Е.А. Недостаточность печени. — М., 1978. - 328с.
Дедерер Ю.М., Крылова Н.П. Атлас операций не печени. - М., 1975. - 200 с.
Дедерер Ю.М., Крылова Н.П., Шихман С.М. Некоторые вопросы региональной патологии печени. - Барнаул, 1984. - 148с.
Журавлев В.А. Большие и предельно большие резекции печени. — Изд-во Саратовского ун-та, 1986. -213с.
Журавлев В.А. Очаговые заболевания печени и гилюсные опухоли, осложненные механической желтухой. - Изд-во Саратовского ун-та, 1992. - 205 с.
Лукашенко Н.П. Альвеококкоз. - М., 1975. - 327с.
Петровский Б.В. ред. Хирургическая гепатология. - М., 1972. - 352 с.
Фэгэрэшану И. Хирургия печени и внутрипеченочных желчных путей. - Изд-во Академии наук Румынии. 1976. - 537 с.
Шалимов А.А. ред. Хирургия печени и желчных протоков. - Киев: Здоровье, 1975. - 407 с.
Шапкин B.C. Резекция печени. - М., 1967. – 299с.
