- •1. Понятие о гемобластозах, общая характеристика.
- •4. Гистиоцитарные опухоли
- •5. Опухоли из тучных клеток
- •2. Лейкозы: определение понятия, общая характеристика, принципы классификации.
- •Принципы классификации лейкозов
- •3. Этиология лейкозов: роль вирусов, химических канцерогенов, ионизирующего излучения.
- •4. Опухолевая природа лейкозов. Роль аномальной экспрессии онкогенов.
- •5. Особенности лейкозных клеток, их морфологическая, цитохимическая, цитогенетическая и иммунологическая характеристика.
- •6. Острые лейкозы: классификация. Особенности кроветворения и картины периферической крови. Характеристика понятий «ремиссия», «рецидив».
- •1. Острые миелоидные лейкозы (омл)
- •7. Хронические лейкозы: классификация. Особенности кроветворения и картины периферической крови. Бластный криз.
- •1. Хронические миелопролиферативные лейкозы:
- •2. Хронические лимфопролиферативные лейкозы:
- •8. Парапротеинемические гемобластозы (множественная миелома, первичная макроглобулинемия, болезнь тяжелых цепей).
- •9. Основные нарушения в организме при лейкозах, их механизмы.
- •10. Принципы диагностики и терапии лейкозов. Диагностика лейкозов
- •Лечение
- •Принципы современного лечения лейкозов
- •Основные лекарственные препараты, применяемые для лечения лейкозов:
1. Острые миелоидные лейкозы (омл)
М0 — острый миелобластный лейкоз с минимальными признаками дифференцировки
Ml — острый миелобластный лейкоз без признаков вызревания
М2 — острый миелобластный лейкоз с признаками вызревания
МЗ — гипергранулярный острый промиелоцитарный лейкоз
M3v — микрогранулярный острый промиелоцитарный лейкоз
М4 — острый миеломонобластный лейкоз
М5а — острый монобластный лейкоз без признаков вызревания
М5b — острый монобластный лейкоз с признаками вызревания
М6 — острый эритробластный лейкоз (эритролейкоз)
М7 — острый мегакариобластный лейкоз
2. Острые лимфобластные лейкозы (ОЛЛ)
L1 — микролимфобластный ОЛЛ
L2 — ОЛЛ с типичными бластами
L3 — макролимфобластный ОЛЛ
Картина крови при ОЛ.
Эритроциты - снижены до 1,00-1,50х1012/л. Причина - вытеснение эритроидного ростка лейкозными клетками.
Гемоглобин - снижен до 20-60 г/л. Причина - а) подавление эритроидного ростка; б) неусвоение витамина В12 и фолиевой кислоты; в) гемолиз.
В результате - анемия нормо- или гиперхромная, реже - гипохромная.
Тромбоцитопения - в результате подавления и вытеснения мегакариоцитарного ростка лейкозными клетками.
Общие лейкоциты - колебания: от 1,00 - 2,00 - 3,00х109/л до 100,00 - 200,00 - 300,00х109/л. Причем, лейкопенические формы - до 50% случаев.
Лейкоформула - в типичных случаях в крови появляются бластные клетки до 95-99% и только 1-5% приходится на зрелые клетки (это продукция сохраненных очагов нормального кроветворения). Явление называется «лейкемический провал» - между бластными и зрелыми клетками отсутствуют созревающие формы.
В костном мозге: а) преобладание бластных клеток более 5% до тотального бластоза; б) красный росток резко сужен; в) мегакариоцитарный росток резко сужен.
Цитохимическое исследование крови - для дифференциальной диагностики отдельных форм острого лейкоза ОЛ.
Иммунофлюоресцентное исследование крови и костного мозга - в дополнение к цитохимическому с целью разграничения отдельных форм острого лейкоза.
Цитогенетическое исследование - также с целью разграничить отдельные формы лейкоза.
В дебюте острых лейкозов хромосомные аномалии выявляют в 90% случаев. Однако, столь же часто выявляемой хромосомной поломки, как транслокация 9;22 (филадельфийская хромосома) при хроническом миелолейкозе, при острых лейкозах не наблюдается. Тем не менее известна связь некоторых перестроек хромосом с вариантом острого лейкоза. Так транслокация 15;17 является специфичной для острого промиелоцитарного лейкоза (М3), она выявляется в среднем в 50% случаев. Транслокация 8;21 чаще всего встречается при остром миелобластном лейкозе (М1). В трети случаев общего варианта ОЛЛ встречается транслокация 9;22 (филадельфийская хромосома). Клоны клеток с аномалией хромосом не определяются в период ремиссии и появляются вновь при развитии рецидива заболевания.
Острый недифференцированный лейкоз, вариант М0. Морфологический субстрат опухоли представлен клетками II–III классов по современной схеме кроветворения, которые морфологически напоминают лимфобласты, но отличаются цитохимической ин-тактностью. Из хромосомных аномалий для М0 типичны моносомия 7, трисомия 4, 8, 13.
Острый миелобластный лейкоз. Представляет собой опухоль, исходящую из клетки-предшественницы миелопоэза и состоящую преимущественно из родоначальных клеток гранулоцитарного ряда — миелобластов. Выделяют 2 варианта ОМЛ — Ml и М2, для которых свойственны транслокации хромосом соответственно t(9;22) и t(8;21). В костном мозгу и крови у больных ОМЛ обнаруживаются многочисленные миелобласты средних размеров с узким ободком незернистой цитоплазмы и крупные миелобласты с обширной (иногда вакуолизированной) цитоплазмой с азурофильными гранулами и 1–2 палочками Ауэра (они могут определяться в более зрелых клетках гранулоцитарного ряда). Для зрелых нейтрофилов характерна гипер- или гипосегментация ядер, «истощение» цитоплазматической зернистости.
Острый промиелоцитарный лейкоз. Для лейкозных клеток при этой форме острого лейкоза характерны транслокации хромосом: t(15;17), t(5;17), t(ll;17). Атипичные промиелоциты содержат большое количество крупных (при гипергранулярном варианте — МЗ) или мелких (при микрогранулярном варианте — M3v) гранул и палочки Ауэра (нередко их 10–20 и более). При слиянии палочек Ауэра образуются «faggot cells» — клетки с «пучком прутьев». Ядра атипичных промиелоцитов имеют рыхлую структуру хроматина, неправильную форму со смазанными контурами (иногда их форма неразличима из-за обилия гранул в цитоплазме).
Острый монобластный лейкоз. Существует два его варианта — без признаков вызревания клеток (М5а) и с признаками вызревания клеток (М5Ь), при которых обнаруживаются транслокационные перестройки хромосом t(9;ll) и t(4;ll). При М5а субстрат опухоли составляют монобласты крупных размеров с обширной серо-голубой цитоплазмой, скудной азурофильной зернистостью и вакуолизацией. При М5Ь преобладающим типом клеток в костном мозгу и крови являются промоноциты (количество монобластов не превышает 10–15%).
Острый миеломонобластный лейкоз или вариант М4 острого лейкоза. В его основе лежат перестройки хромосомы 16: inv (16), t(16;16), t(8; 16). Для М4 характерно присутствие в костном мозгу одновременно двух типов атипичных бластов — миелобластов и монобластов. В крови могут обнаруживаться также промоноциты.
Острый эритробластный лейкоз или М6. Наиболее частой цитогенетической аномалией при М6 является делеция длинного плеча хромосомы 5 или 7. Субстрат опухоли составляют клетки эритроидного ряда: эритронормобласты, гигантские, многоядерные эритрокариоциты с мегалобластическим оттенком, мегалобласты, аномальные эритроидные клетки с вакуолизированной и отростчатой цитоплазмой, с кариорексисом. В крови отмечаются выраженный анизо- и пойкилоцитоз, гиперхромия эритроцитов, появление в кровотоке эритроцитов с базофильной зернистостью, кольцами Кабо, эритробластов, полихроматофильных и оксифильных эритронормобластов.
Острый мегакариобластный лейкоз, вариант М7. Характерными цитогенетическими признаками М7 являются inv (3), t(3;3), t(l;22). В костном мозгу и крови выявляются мегакариобласты и их осколки. В крови обнаруживается тромбоцитоз (более 1000×109/л). Тромбоциты имеют гигантские размеры, могут склеиваться в «кучки», имеется качественный дефект клеток — «серые» тромбоциты (в результате дефекта -гранул).
Острый лимфобластный лейкоз. Это опухоль, возникающая из клетки-предшественницы лимфопоэза. В костном мозгу при ОЛЛ выявляется тотальная лимфобластная метаплазия. Картина периферической крови при ОЛЛ характеризуется присутствием бластных клеток. Согласно ФАБ-классификации, в зависимости от цитоморфологических признаков лимфоидных клеток выделяют три цитологических варианта ОЛЛ: L1 (микролимфобластный), представленный однородной популяцией клеток малых размеров; L2 (с типичными бластами), характеризующийся неоднородностью клеток, среди которых преобладают крупные клетки, реже выявляются клетки средних и малых размеров; L3 (макролимфобластный), при котором обнаруживаются клетки только крупных размеров.
Острый лейкоз - это опухоль, исходящая из костного мозга, с полной утратой способности кроветворных клеток к дифференцировке на уровне клеток IV класса - бластов, составляющих морфологический субстрат опухоли. Гематологическая картина острого лейкоза характеризуется появлением большого числа бластных клеток в крови (до нескольких десятков процентов) и так называемым лейкемическим зиянием (hiatus leukaemicus), проявляющимся наличием бластных и (в небольшом количестве) зрелых клеток в крови при практически полном отсутствии их промежуточных форм.
|
Острые лейкозы. Острые лейкозы характеризуются высокой скоростью развития опухолевого процесса, что при отсутствии необходимого лечения быстро приводит к гибели больного. Выделяют следующие стадии клинического течения острых лейкозов: первая атака, развернутая стадия, терминальная стадия или выздоровление.
Стадия первой атаки охватывает период времени от проявления первых клинико-гематологических симптомов заболевания, установления диагноза и начала лечения до получения эффекта от проводимой терапии. Критерием лабораторной диагностики острых лейкозов служит наличие в костном мозгу свыше 30% бластных клеток.
В зависимости от содержания бластных клеток в периферической крови острые лейкозы подразделяются на:
• алейкемические - бластные клетки в крови отсутствуют;
• сублейкемические - бластные клетки в крови обнаруживаются в небольшом количестве (3-5%);
• лейкемические - бласты составляют основную массу клеток крови.
Общее количество лейкоцитов (ОКЛ) в периферической крови при острых лейкозах может быть различным:
• при алейкемическом варианте - менее 6-109/л;
|
• при сублейкемическом варианте - (6-60)-109/л;
• при лейкемическом варианте - более 60-109/л.
Уже на ранних стадиях болезни отмечаются нормохромная анемия и тромбоцитопения, развитие которых обусловлено угнетением нормального гемопоэза вследствие лейкемической трансформации кроветворения.
Развернутая стадия острого лейкоза (стадия развернутых клинических проявлений) характеризуется чередованием ремиссий и рецидивов.
Ремиссия - исчезновение проявлений патологического процесса под влиянием цитостатической терапии. Различают полную и неполную ремиссию.
Полная ремиссия характеризуется нормализацией клинических показателей, картины периферической крови и костного мозга в течение не менее 1 месяца.
Клинико-лабораторные критерии полной ремиссии:
• костно-мозговой - содержание в костном мозгу не более 5% бластных клеток и не более 30% лимфоцитов при нормальной его общей клеточности;
• кровяной - отсутствие бластов в периферической крови, количество гранулоцитов более 1,5-109/л, количество тромбоцитов более 100-109/л, содержание гемоглобина более 100 г/л;
• клинический - исчезновение патологических симптомов;
• субъективный - отсутствие жалоб.
Неполная ремиссия - состояние, при котором нормализуются клинические показатели и гемограмма, но в пунктате костного мозга сохраняются бластные клетки в количестве не более 20%.
Рецидив проявляется возвратом активной стадии заболевания после ремиссии. Рецидив может быть:
- костно-мозговым, который подразделяется на:
а) алейкемический - характеризуется обнаружением бластов в костном мозгу (свыше 20%) при отсутствии их в периферической крови;
б) лейкемический - характеризуется обнаружением бластов не только в костном мозгу (свыше 20%), но и в периферической крови;
|
- внекостно-мозговым (местным) - присутствие лейкемических инфильтратов вне костного мозга (в лимфоузлах, селезенке, лейкемидах кожи и др.)
Терминальная стадия острого лейкоза представляет собой завершающий этап опухолевой прогрессии при полном истощении нормального кроветворения и резистентности к цитостатической терапии. Причиной гибели пациентов чаще всего являются инфекционно-воспалительные осложнения (перитонит, пневмония, сепсис и др.), кровотечения, кровоизлияния во внутренние органы.
Под выздоровлением подразумевают полную ремиссию, сохраняющуюся в течение 5 лет и более.
Составляющие субстрат опухоли бластные клетки при различных вариантах острого лейкоза морфологически трудноразличимы. Для определения линейной принадлежности и степени зрелости бластных клеток с целью дифференциальной диагностики отдельных форм и цитологических вариантов острых лейкозов применяются цитохимическое исследование и метод идентификации поверхностных, цитоплазматических и ядерных антигенов (т.е. иммунофенотипа) бластных клеток костного мозга и крови. В качестве базисных цитохимических методов диагностики острых лейкозов проводят определение в бластах содержания и характера распределения липидов, гликогена, кислых сульфатированных мукополисахаридов, активности миелопероксидазы, кислой фосфатазы, неспецифической эстеразы (α-нафтилацетатэстеразы), хлорацетатэстеразы (табл. 14-13).
В 1975 г. гематологами Франции, США и Великобритании была создана Франко-американо-британская классификация острых лейкозов, базирующаяся на цитоморфологических признаках бластных клеток - ФАБ-классификация, получившая наиболее широкое применение в практике. Согласно цитоморфологической ФАБклассификации, острые лейкозы подразделяют на две группы - миелоидные и лимфобластные лейкозы, в структуре которых выделены следующие цитологические варианты:
|
1. Острые миелоидные лейкозы (ОМЛ) Острые лимфобластные лейкозы (ОЛЛ)
М0 - острый миелобластный лейкоз с минимальными признаками дифференцировки
М1 - острый миелобластный лейкоз без признаков вызревания М2 - острый миелобластный лейкоз с признаками вызревания М3 - гипергранулярный острый промиелоцитарный лейкоз М3v - микрогранулярный острый промиелоцитарный лейкоз М4 - острый миеломонобластный лейкоз М5а - острый монобластный лейкоз без признаков вызревания М5b - острый монобластный лейкоз с признаками вызревания М6 - острый эритробластный лейкоз (эритролейкоз) М7 - острый мегакариобластный лейкоз
2. Острые лимфобластные лейкозы (ОЛЛ) L1 - микролимфобластный ОЛЛ
L2 - ОЛЛ с типичными бластами L3 - макролимфобластный ОЛЛ
Таблица 14-13. Цитохимические особенности бластных клеток при острых лейкозах различного происхождения
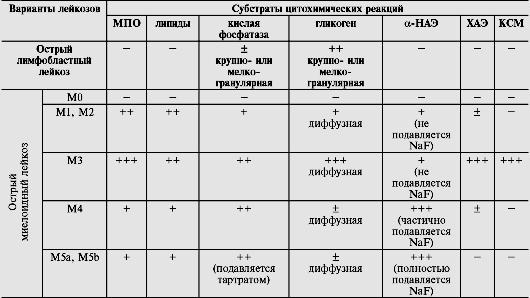

Примечание. МПО - миелопероксидаза; -НАЭ--нафтилацетатэстераза; ХАЭ - хлорацетатэстераза; КСМ – кислые сульфатированные мукополисахариды; «-» - отрицательная реакция; «+» - положительная реакция в единичных клетках; «+» - слабая реакция; «++» - умеренная реакция; «+++» - интенсивная реакция.
Выделенные нозологические формы острых лейкозов различаются по клиническим признакам и, что особенно важно, по ответу на цитостатическую медикаментозную терапию. У взрослых больных чаще встречаются миелобластный и лимфобластный, у детей - лимфобластный и (реже) недифференцированный варианты острого лейкоза.
Острый недифференцированный лейкоз, вариант М0. Морфологический субстрат опухоли представлен клетками II-III классов по современной схеме кроветворения, которые морфологически напоминают лимфобласты, но отличаются цитохимической интактностью (см. табл. 14-13). Из хромосомных аномалий для МО типичны моносомия 7, трисомия 4, 8, 13.
|
Острый миелобластный лейкоз. Представляет собой опухоль, исходящую из клетки-предшественницы миелопоэза и состоящую преимущественно из родоначальных клеток гранулоцитарного ряда - миелобластов. Выделяют 2 варианта ОМЛ - М1 и М2, для которых свойственны транслокации хромосом соответственно t(9;22) и t(8;21). В костном мозгу и крови у больных ОМЛ обнаруживаются многочисленные миелобласты средних размеров с узким ободком незернистой цитоплазмы и крупные миелобласты с обширной (иногда вакуолизированной) цитоплазмой с азурофильными гранулами и 1-2 палочками Ауэра (они могут определяться в более зрелых клетках гранулоцитарного ряда). Для зрелых нейтрофилов характерна гиперили гипосегментация ядер, «истощение» цитоплазматической зернистости.
Острый промиелоцитарный лейкоз. Для лейкозных клеток при этой форме острого лейкоза характерны транслокации хромосом: t(15;17), t(5;17), t(11;17). Атипичные промиелоциты содержат большое количество крупных (при гипергранулярном варианте - М3) или мелких (при микрогранулярном варианте - M3v) гранул и палочки Ауэра (нередко их 1О-2О и более). При слиянии палочек Ауэра образуются «faggot cells» - клетки с «пучком прутьев». Ядра атипичных промиелоцитов имеют рыхлую структуру хроматина, неправильную форму со смазанными контурами (иногда их форма неразличима из-за обилия гранул в цитоплазме).
Острый монобластный лейкоз. Существует два его варианта - без признаков вызревания клеток (М5а) и с признаками вызревания клеток (М5Ь), при которых обнаруживаются транслокационные перестройки хромосом t(9;11) и t(4;11). При М5а субстрат опухоли составляют монобласты крупных размеров с обширной серо-голубой цитоплазмой, скудной азурофильной зернистостью и вакуолизацией. При М5b преобладающим типом клеток в костном мозгу и крови являются промоноциты (количество монобластов не превышает 10-15%).
|
Острый миеломонобластный лейкоз или вариант М4 острого лейкоза. В его основе лежат перестройки хромосомы 16: inv (16), t(16;16), t (8;16). Для М4 характерно присутствие в костном мозгу одновременно двух типов атипичных бластов - миелобластов и монобластов. В крови могут обнаруживаться также промоноциты.
Острый эритробластный лейкоз или М6. Наиболее частой цитогенетической аномалией при М6 является делеция длинного плеча хромосомы 5 или 7. Субстрат опухоли составляют клетки эритроидного ряда: эритронормобласты, гигантские, многоядерные эритрокариоциты с мегалобластическим оттенком, мегалобласты, аномальные эритроидные клетки с вакуолизированной и отростчатой цитоплазмой, с кариорексисом. В крови отмечаются выраженный анизо- и пойкилоцитоз, гиперхромия эритроцитов, появление в кровотоке эритроцитов с базофильной зернистостью, кольцами Кабо, эритробластов, полихроматофильных и оксифильных эритронормобластов.
Острый мегакариобластный лейкоз, вариант М7. Характерными цитогенетическими признаками М7 являются inv (3), t(3;3), t(1;22). В костном мозгу и крови выявляются мегакариобласты и их осколки. В крови обнаруживается тромбоцитоз (более 1000-109/л). Тромбоциты имеют гигантские размеры, могут склеиваться в «кучки», имеется качественный дефект клеток - «серые» тромбоциты (в результате дефекта α-гранул).
Острый лимфобластный лейкоз. Это опухоль, возникающая из клетки-предшественницы лимфопоэза. В костном мозгу при ОЛЛ выявляется тотальная лимфобластная метаплазия. Картина периферической крови при ОЛЛ характеризуется присутствием бластных клеток. Согласно ФАБ-классификации, в зависимости от цитоморфологических признаков лимфоидных клеток выделяют три цитологических варианта ОЛЛ: L1 (микролимфобластный), представленный однородной популяцией клеток малых размеров; L2 (с типичными бластами), характеризующийся неоднородностью клеток, среди которых преобладают крупные клетки, реже выявляются клетки средних и малых размеров; L3 (макролимфобластный), при котором обнаруживаются клетки только крупных размеров.
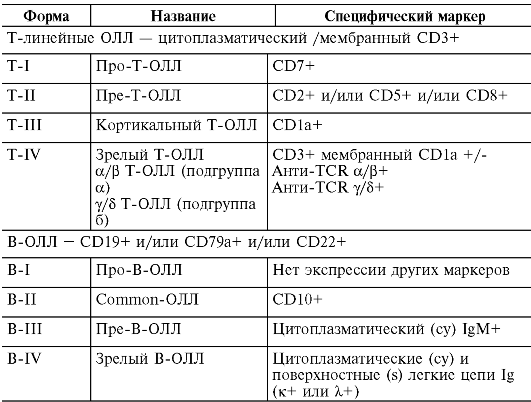
В 1995 г. Европейской группой по иммунологической характеристике лейкозов (European Group for the immunological characterization of leukemias, EGIL) была предложена классификация острых лимфобластных лейкозов по иммунологическому принципу. В соответствии с EGIL-классификацией их подразделяют на Т- и В-линейные лейкозы (табл. 14-14).
Таблица 14-14. EGIL-классификация острых лимфобластных лейкозов (ОЛЛ)