
- •Блок інтенсивної терапії
- •Ехокардіографія
- •Біомаркери
- •Формулювання діагнозу
- •Ультразвукове компресійне дуплексне сканування
- •Формулювання діагнозу
- •Лікування
- •3 Міс при транзиторній причині тромбоемболії;
- •Первинна профілактика
- •Ризик тгв і венозних тромбоемболій у хірургічних пацієнтів без профілактики (accp, 2008)
ТРОМБОЕМБОЛІЯ ЛЕГЕНЕВОЇ АРТЕРІЇ
СКОРОЧЕННЯ
Т - артеріальний тиск
ІХС - ішемічна хвороба серця
КТ - комп'ютерна томографія
МНО - міжнародне нормалізоване відношення
НМГ - низькомолекулярний гепарин
НФГ - нефракціонований гепарин
ТГВ - тромбоз глибоких вен
ТЕЛА - тромбоемболія легеневої артерії
Епідеміологія
Смертність від тромбоемболії легеневої артерії (ТЕЛА) за даними міського патологоанатомічного бюро Іркутська становить (склала) 6,1% від загального числа аутопсій. Серед групи нерозпізнаних причин смерті ТЕЛА впевнено займає перше місце протягом багатьох років.
За даними аналізу розбіжностей клінічного та патологоанатомічного діагнозів в муніципальних стаціонарах Іркутська виявлена висока частота як гіпердіагностики, так і гіподіагностики ТЕЛА (Белялов Ф.І., Свистунов В.В., 2007). У кардіологічних відділеннях діагноз ТЕЛА в 61% випадків був встановлений невірно. У більшості випадків лікарі не змогли встановити діагноз ТЕЛА в терапевтичних та хірургічних відділеннях, а в неврологічних відділеннях не змогли діагностувати жодного випадку ТЕЛА.
Щорічна частота ТЕЛА за даними епідеміологічних досліджень складає близько 1,5 на 1000 населення, тому в загальне число випадків захворювання в Іркутську має становити 868 випадки на рік (Tsai AW, et al, 2002).
Складність оцінки захворюваності і смертності від ТЕЛА полягає в реєстрації даної патології в рубриці ускладнень захворювання і, відповідно, відсутності статистичного обліку.
Організація допомоги
Своєчасна діагностика ТЕЛА стає (виявляється) вкрай важливою, оскільки без лікування летальність досягає 30%, в основному внаслідок рецидивів тромбоемболії. Навіть при сучасному лікуванні госпітальна летальність становить 6-11% (Aujesky D., et al, 2008; DeMonaco NA, et al, 2008).
Тому одна з головних проблем надання невідкладної допомоги хворим з ТЕЛА - рання діагностика ускладнення.
Надання допомоги хворим з гострими кардіологічними станами проводиться в Іркутську службою швидкої медичної допомоги та відділеннями невідкладної кардіології (лікарня № 1, МСЧ ІАПО).
Догоспітальний етап
Діагностика ⎕ Гостра задишка, тахіпное.
⎕ Артеріальна гіпотензія.
⎕ ЕКГ - перевантаження правих відділів, БПНПГ.
Лікування
⎕ швидка доставка в кардіологічний БІТ.
⎕ Кисень.
⎕ Гепарин.
⎕ Підтримка АТ.
Важка ТЕЛА є небезпечним для життя станом і не вимагає наявності поліса і паспорта для госпіталізації. Нерідко пошук документів родичами істотно уповільнює транспортування пацієнта. Доцільно здійснити якнайшвидшу доставку пацієнта в спеціалізований блок інтенсивної терапії, не витрачаючи часу на очікування спеціалізованої бригади швидкої допомоги.
У ряді випадків у пацієнтів з легкою формою ТЕЛА лікування можна проводити в амбулаторних умовах (Huisman M., 2010; Aujesky D., et al., 2011).
Клініка
Майже в 25% випадків захворювання дебютує у вигляді раптової смерті (Heit J.A., 2006). Найчастіше ТЕЛА проявляється гострою задишкою, рідше зустрічаются інші симптоми (табл. 1).
Таблиця 1
Частота клінічних і фізикальних проявів ТЕЛА
(Stein PD, et al., 1991; Miniati M., et al., 1999)
Клініка |
Фізикальні дані |
|||
задишка |
80% |
тахіпное |
70% |
|
плевральні болі |
52% |
хрипи |
51% |
|
кашель |
20% |
тахікардія |
26% |
|
Втрата свідомості |
19% |
акцент ІІ |
23% |
|
Загрудинні болі |
12% |
ціаноз |
11% |
|
При виникненні раптової задишки, не залежної від положення тіла, з артеріальною гіпотензією, в першу чергу слід подумати про ТЕЛА, особливо у пацієнтів з підвищеним ризиком тромбоемболій в анамнезі.
Задишка переважає в клінічній картині і характеризується слідуючими ознаками:
Має інспіратор ний характер;
не полегшується сидячи, якщо немає супутньої серцевої недостатності;
немає дистанційних хрипів, якщо немає бронхообструктивного захворювання, аускультативно можливі сухі хрипи;
допоміжні м'язи не беруть участь в диханні.
Артеріальна гіпотонія розвивається з перших хвилин ТЕЛА і супроводжується різким підвищенням венозного тиску (набухання шийних вен, сильний струмінь крові при пункції вен, набряклість обличчя, гостра гепатомегалія). Масивна ТЕЛА з високим ризиком смерті характеризується шоком або артеріальною гіпотензією, яка визначається як систолічний АТ<90 мм рт. ст. або зниження на ≥ 40 мм рт. ст. за> 15 хв.
Біль у грудній клітині може мати різний характер, в тому числі:
• ангінозоподібний: має невизначений характер, локалізується за верхньою або середньою третиною грудини, нітрогліцерин може погіршити стан;
• плевральний: колючий, з'являється і посилюється при вдиху, кашлі або зміні положення тіла, може супроводжуватися шумом тертя плеври і болючістю (больовими відчуттями) при пальпації міжреберних проміжків, що свідчить про розвиток інфаркту легені. Останній розвивається частіше на 2-7 добу захворювання при емболії дистальних гілок легеневої артерії.
Кашель з'являється у першу добу захворювання. Кашель спочатку кашель сухий, а потім із невеликою кількістю слизової мокроти. У 10-30% хворих, зазвичай на 5-7 добу захворювання, мокрота забарвлюється кров'ю. Кровохаркання не переходить в кровотечу і не є протипоказанням для протитромботичної терапії.
Ціаноз обличчя, верхньої половини тулуба майже завжди вказує на масивну ТЕЛА.
Частота клінічних і фізикальних проявів ТЕЛА.
Ураження легеневого стовбура або головних гілок легеневої артерії
• Захворювання протікає блискавично(швидкоплинно).
• Проявляється раптовою зупинкою кровообігу або шоком.
• Ціаноз верхньої половини тулуба.
• Виражена гіпертензія малого кола кровообігу.
• Часто закінчується швидкою, іноді миттєвою смертю.
Ураження часткових і сегментарних артерій
• Гостра задишка.
• Помірна гіпертензія малого кола кровообігу.
• Гостре легеневе серце.
Тромбоемболія дрібних гілок легеневої артерії
• Повторні епізоди невмотивованої задишки.
• Інфаркт легені.
• Схильність до рецидивів.
• Надзвичайно важка для діагностики.
Про підвищення венозного тиску свідчать набухання шийних вен, одутлість обличчя, а також гостре збільшення печінки.
Клініка ТЕЛА в чому визначається рівнем оклюзії легеневої артерии (табл. 2).
Імовірність виникнення ТЕЛА особливо висока при наявності слідучих факторів ризику:
• венозні тромбоемболії в анамнезі;
• тромбоз глибоких вен, варикоз нижніх кінцівок;
• тривала іммобілізація (≥ 3 діб, операція ≤ 4 місяців тому, хвороба «прикутих до ліжка»);
• хірургічні втручання (ортопедія - 50-75%, онкологія - 30%, гінекологія, урологія - 40%);
• злоякісні пухлини.
Крім того, ризик ТЕЛА збільшений у жінок, які приймають естрогени, огрядних пацієнтів похилого віку, при повільній активізації пацієнтів після інфаркту міокарда або інсульту, у випадках серцевої недостатності, при загостренні хронічної обструктивної хвороби легень і т.д.
Вроджені тромбофілії (лейденська мутація фактора V, підвищення рівня VIII фактора, дефіцит протеїнів С, S) слід запідозрити при відсутності факторів ризику тромбозів, віком до 40 років, у випадках рецидивуючих тромбоемболій, незважаючи на прийом антикоагулянтів. Для діагностики вроджених тромбофілій необхідно провести відповідні лабораторні тести.
Тромбоз глибоких вен (ТГВ) нижніх кінцівок у 90% є джерелом емболії. Найчастіше у пацієнтів з легеневою емболією виявляють проксимальні клубово-стегнові тромби. ТГВ може початися з утворення тромбу в підшкірних венах з переходом через перфоранти в глибоку венозну систему нижніх кінцівок. ТГВ в більшості випадків (85%) протікає без будь-яких клінічних проявів і діагностується при ультразвуковому дослідженні. У разі появи симптомів визначається:
• одностороннє / асиметричне припухання гомілок і стоп (різниця в набряку гомілок> 3 см на рівні 10 см нижче tibial tuberosity);
• розпираючий біль / напруга в ногах;
• тепло в ногах;
• синюшний або червонуватий колір шкіри;
• посилення венозного малюнка;
• біль при пальпації по ходу вен;
• біль у литкових м'язах при згинанні стопи (симптом Хоманса);
• cтискання гомілки манжеткою болісно при тиску ≤ 80 мм рт. ст.
(Симптом Левенберга). Показано підвищення ризику ТЕЛА і у пацієнтів з тромбозом поверхневих вен нижніх кінцівок.
Таблиця 3
Диференційна діагностика гострої задишки
Ознака |
ТЕЛА |
Серцева астма |
Бронхіальна астма |
Анамнез |
ТГВ, хірургічні втручання, травми, тривала імобілізація |
Ангиозні болі, інфаркт міокарда, хронічна серцева недостатність, порок серця |
Приступи ядухи в анамнезі, провокація аероалергенами |
Кисті та стопи |
Холодні |
Частіше холодні |
Теплі |
Положення пацієнта |
Сидя або лежачи |
Тільки сидить |
Сидить |
Задуха |
Інспираторна, «не надихатися» |
Інспираторна, «не надихатися» |
Експіраторна «не вдихнути» |
Аускультація |
Акцент та розщеплення ІІ тону над легеневою артерією, можливі локальні сухі та вологі хрипи |
Вологі хрипи з обох сторін |
Сухі свистячі хрипи, вдих подовжений |
Мокрота |
У пізні строки, зрідка з кров’ю |
Обільна, піниста. Відходить при погіршенні стану |
Скудна, скловидна. Відходить при покращанні стану |
АТ |
Раннє зниження, аж до шоку |
Може бути підвищений |
Часто підвищений |
Набряки нижніх кінцівок |
Асиметричний набряк голені |
Симетричний |
Ні |
Нитрогліцерин |
Не показан, погіршує стан |
Покращує стан |
Немає змін |
Електрокардіографія
На ЕКГ в 50% випадків виявляють ознаки перевантаження правих відділів серця і гіпоксемії (рис. 1):
• зубець QIII при збереженні або збільшенні RIII, глибокий зубець SI (синдром QIIISI);
• високий загострений зубець РII;
• високі зубці R у V1-2 і глибокі S в V5-6;
• Qr в V1;
• підйом сегмента ST в III, aVF, V1-3;
• депресія сегмента ST у V1-4;
• негативні зубці T в V1-4;
• блокада правої ніжки пучка Гіса;
• синусова тахікардія.
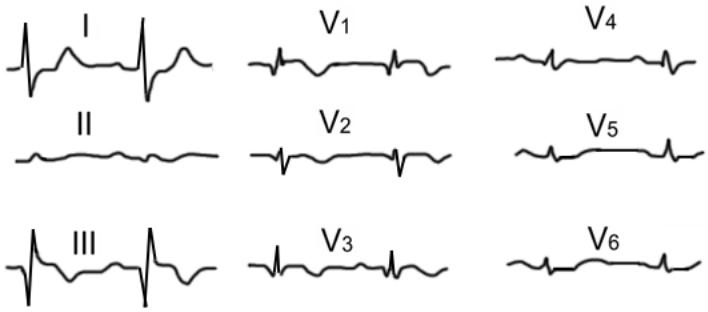
Рис. 1. Електрокардіограма при ТЕЛА.
Формулювання діагнозу
Основний Ds: ТЕЛА, шок, високий ризик.
Основний Ds: ТЕЛА.
Лікування
1. Екстрена госпіталізація в кардіологічний БІТ.
2. Оксигенотерапія.
3. Гепарин доцільно призначити до верифікації діагнозу ТЕЛА:
НФГ 80 од / кг (або 5000 од) в / в болюсом, далі інфузія 18 од / кг * год (~ 1300од / год при вазі 70 кг). Обов'язковий при масивній ТЕЛА з високим ризиком смерті.
Еноксапарин 1 мг / кг п / к.
НФГ п / к 333 од / кг (або ~ 20000-25000 од) - при неможливості інфузії.
4. Корекція вираженої гіпотензії допаміном.
5. Фібриляція передсердь - контроль ЧСС бета-блокаторами, верапамілом,
дигоксином.
6. Введення діуретиків і вазодилататорів небажано, тому може призвести до вираженої гіпотензії.
7. Знеболити - внутрішньо ібупрофен 800-1200 мг, диклофенак 50-100 мг, кетопрофен 100-150 мг.
Блок інтенсивної терапії
Діагностика Оксигенація - гази крові, пульсоксиметр. ЕКГ. Моніторинг ЕКГ і АТ. Біомаркери (тропонін, Д-димер). Ехокардіографія. R грудної клітки. КТ мультиспіральна - провідний метод. Коагулограма, тромбоцити - контроль АПТЧ при інфузії гепарина, МНО. Виняток інфаркту міокарда. Протипоказання до антитромботичної терапії!
|
Лікування Оксигенотерапія. Тромболізис - при артеріальній гіпотензії та відсутності протипоказань. Катетерна емболектомія і фрагментація тромбу. Антикоагулянти (НФГ або еноксапарин або фондапаринукс). Варфарин.
|
Ехокардіографія
Ехокардіографія допомагає виключити інфаркт міокарда, інфекційний ендокардит, розшарування аорти, тампонаду перикарда й інші причини.
Ехокардіографія найбільш інформативна при діагностиці масивної ТЕЛА, коли визначається:
збільшення і гіпокінезія правого шлуночка;
співвідношення правого шлуночка до лівого> 0,5;
час прискорення в легеневій артерії <80 мсек;
градієнт тиску між правими передсердям і шлуночком> 30 мм рт.ст.;
підвищення швидкості регургітації через тристулковий клапан;
відсутність зменшення діаметру v.cava inferior під час вдиху;
проксимальний тромб.
У пацієнтів з шоком або гіпотензією відсутність ехокардіографічних ознак перевантаження або дисфункції правого шлуночка практично виключає ТЕЛА (ESC, 2008).
Рентгенографія грудної клітини
Метод рентгенографії для діагностики ТЕЛА мало інформативний, до того ж отримати якісний знімок в гострій ситуації у пацієнта з задишкою вельми складно. При рентгенографії грудної клітини виявляються зазвичай неспецифічні ознаки: ателектаз або інфільтрат (49%), плевральний випіт (40-46%), підйом діафрагми (36%), трикутна тінь, зниження васкуляризації і ампутація легеневої артерії (15-45%), розширення стовбура легеневої артерії.
Комп'ютерна томографічна ангіографія
В даний час КТ ангіографія є оптимальним методом діагностики ТЕЛА. КТ ангіографія з контрастним підсиленням дозволяє прямо візуалізувати тромби. Метод не показаний при нирковій недостатності та алергії.
КТ ангіографія більш точно виявляє центральні та лобарні, ніж сегментарні емболи. Нормальна картина не виключає субсегментарні емболи. Використання апаратів з великою кількістю датчиків дозволяє зменшити товщину зрізів, час дослідження та істотно поліпшити візуалізацію сегментарних і субсегментарних судин. Чутливість мультідетекторной КТ ангіографії складає 83%, а специфічність - 96%, а однодетекторної - 70 і 90% відповідно (PIOPED II). У пацієнтів з помірною або високою ймовірністю ТЕЛА і негативним результатом КТ ангіографії в 11-40% виявляли легеневі тромби при традиційній ангіографії. Вірогідність виявлення тромбів знизилася до 8-18% при використанні КТ венографії (PIOPED II). У пацієнтів з невисокою ймовірністю ТЕЛА негативний результат однодетекторної КТ ангіографії повинен підкріплюватися негативним результатом компресійного ультразвукового дослідження вен ніг (ESC, 2008).
