
- •12. Екстремальні стани
- •13. Місцеві розлади кровообігу. Порушення мікроциркуляції
- •Що таке стаз?
- •Головний канал
- •Артеріола
- •Лімфатична судина
- •14. Запалення
- •1.1 Мечников 11845-1916)
- •Калікреїиоген
- •15. Гарячка
- •51. Іпсгетепіі 51. Оесгетепїі
- •Нормотермія Гарячка Гіпертермія Ипертермія
- •Дибензантрацен
- •Бензпірен
- •-Епоксид
- •Епоксид
- •17. Порушення енергетичного обміну
- •20. Порушення вуглеводного обміну
- •Спадкова схильність, зчеплена з ні-а-генами"
- •Функціональне виснаження р-клітин
- •21. Порушення жирового обміну
Спадкова схильність, зчеплена з ні-а-генами"
На відміну від діабету І типу фактори зовнішнього середовища не мають особливого значення в етіології діабету П типу.
20.24. Опишіть патогенез цукрового діабету II типу з ожирінням.
Умовно виділяють два етапи патогенезу. І. Гіперінсулінемічний етап (рис. 65). Споживання великої кількості їжі особами з ожирінням викликає збільшення секреції інсуліну (гіперінсуліммія). Ця реакція спрямована на активацію процесів депонування поживних речовин у жировій тканині.
інсулінових
рецепторів у м'язах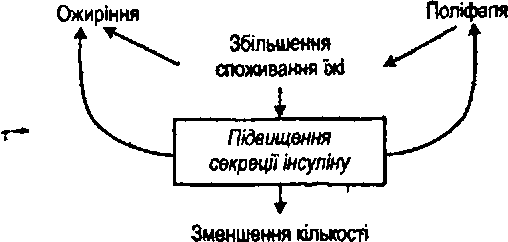
І
ІНСУЛІНОРЄЗИСТЄНТНІСТЬ
Рис. 65. Гіперінсулінемічний етап патогенезу іскрового діабету И типу з ожирінням
М'язи ж не мають потреби в дії інсуліну. Тому вони оберігають себе від надлишку цього гормону зменшенням кількості рецепторів на поверхні м'язових клітиц. Розвивається явище інсулінорезистентності м'язової тканини - її чутливість до дії інсуліну надає.
II. Гіпоінсулінемічннй етап (рис. 66). Підвищене навантаження на іисулярний апарат може призводити до функціонального виснаження р-клітин. Цьому сприяють генетично обумовлені їхні дефекти і надлишок в організмі контрінсулярних гормонів. Як наслідок, секреція інсуліну падає й розвивається його відносна недостатність. При цьому дія інсуліну на жирову тканину зберігається (на жирових клітинах багато рецепторів до інсуліну), я па м'язову тканину - зменшується внаслідок інсулінорезистентності.
Клінічно це виявляє себе розвитком гіперглікемії (немає дії інсуліну на м'язову тканину) і відсутністю кетОзу (зберігається дія інсуліну иа жирову тканину).
20.25. Назвіть можливі причини позапанкреатичної недостатності інсуліну.
Позапанкреатичну недостатність інсуліну можуть викликати такі причини:
а) порушення перетворення проінсуліну в інсулін;
б) утворення аномального інсуліну;
в) висока активність печінкових інсуліназ;
г) зв'язування інсуліну сироватковими білками;
ґ) утворення антитіл проти інсуліну;
д) аномалії інсулінових рецепторів на поверхні периферичних клітин.
. н
Збільшення
секреції інсуліну
і
іь
Надлишок
г
Зменшення
контрінсулярних
—»
кількості
гормонів
і.
інсуліну )
Функціональне виснаження р-клітин
Дія
на
жирову тканину зберігається
Дія
на
м'язи і печінку зменшується
Рис.
66. Гіпоінсулінемічний
етап патогенезу цукрового (
діабету
П типу з ожирінням![]()
•і
Які види обміну речовин порушуються при цукровому діабеті? Цукровий діабет - це захворювання, прн якому порушуються всі види обміну
речовин: вуглеводний, жировий, білковий, водно-електролітний обмін, кислотно- основний стан.
Поясніть механізми розвитку гіперглікемії при цукровому діабеті
Абсолютна або відносна недостатність інсуліну при цукровому діабеті викликає розвиток гіперглікемії, в основі якої лежать такі механізми. < Ь Збільшення надходження глюкози в кров із печінки. Це пояснюється тим', що знімається гальмівний вплив інсуліну на ферменти глікогенолізу й гоюконеогенезу, унаслідок чого збільшується інтенсивність цих процесів у печінці. П. Зменшення використання глюкози інсулінозалежними тканинами. Це пов'язане з тим, що при дефіциті інсуліну
а) зменшується проникність клітинних мембран для глюкози у м'язовій (прЯ обох типах цукрового діабету) і жирювій^іільки при діабеті Гтипу) тканині;
б) зменшується утворення глікогену в печінці і м'язах; 11 '
Генетичні
фактори
р) вменшується активність гліколізу ? усіх інсулінозалежних тканинах; ґ) відбувається пригнічення ферментів циклу Кребса в печінці і м'язах; д) порушується перетворення глюкози 9 жири у печінці й жировій клггмо&ині-
Які клінічні ознаки цукрового діабету обумовлені гіперглікемією? Можна виділити три групи таких ознак.
І. Гіперглікемія, глюкозурія, поліурія, полідипсія (спрага). Глюкозурія виникає тоді, коли концентрація глюкози в крові перевищує так званий "нирковий поріг", тобто 10 ммоль/л.
Унаслідок появи Глюкози у вторинній сечі в ній збільшується осмотичний тиск. у Це викликає осмотичний діурез і поліурію.
Як результат поліурії розвивається зневоднення й спрага. П. Висока гіперглікемія (понад ЗО ммоль/л) викликає збільшення осмотичного тиску крові, унаслідок чого розвивається дегідратація тканин, особливо мозку. Це€ причиною так званої гіперосмолярної коми. Ш. При гіперглікемії істотно зростає швидкість неферментативного гяікозилювання білків (хімічної взаємодії білків з глюкозою крові). Це спричиняється до структурних та функціональних порушень багатьох білків - як наслідок, виникають різні зміни в організмі, серед яких деформація н гемоліз еритроцитів, порушення зсідання крові, підвищення проникності судинної стінки, помутніння кришталика та ін.
Які порушення свідчать про розлади жирового обміну при цукровому діабеті?
Рис.
67. Перетворення
жирових кислот (ЖК)у печінці при цукровому
діабетіі ТГ—ріриаліцериди; ЛЛДНГ-лі
по протеїди дуже низької густини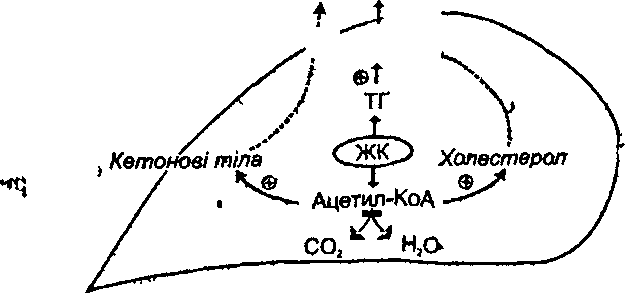
Кров
■ґлпднг+.
2. Кетоз (гіперкетонемія й кетонурія). Збільшення вмісту кетонових тіл у крові й поява їх у сечі пов'язані з гіперліпацидемією (див. розд. 21).
і
Гіперліпопротеїнемія. Характеризується збільшенням вмісту в крові ліпопротеї- дів дуже низької густини (ЛПДНГ) (див. розд. 21).
Жирова інфільтрація печінки. Як і гіперліпопротеїнемія, вона Є наслідком надмірного надходження в печінку вільних жирових кислот. Останні виводяться з печінки, перетворюючись у тригліцериди, з наступним утягуванням у формування ЛПДНГ, - розвивається гіперліпопротеїнемія. Якщо можливості гепатоцитів утворювати міцели ЛПДНГ вичерпуються, надлишок тригліцеридів відкладається в печінкових клітинах. п
Схуднення. При нелікованому цукровому діабеті порушується здатність жирової тканини перетворювати вільні жирові кислоти плазми крові в тришіцеридиі Це пов'язано з гальмуванням ліпогенезу при відсутності інсуліну й пригніченням реакцій гліколізу, які необхідні для цього процесу (рис. 68). р,
т
Утилізація
клітинами
Глюкоза
Рис.
68. Порушення депонування
жирових кислот (ЖК) у жировій тканині
при цукровому діабеті'. ТГ-
тригліцериди; ХМ—хіломікрони; ЛПДНГ
~ ліпопротеїди дуже низької
густини %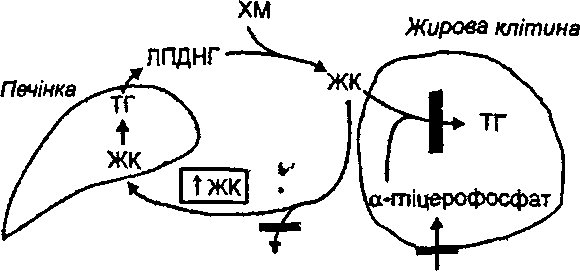
Посилення ліполізу під дією контрінсулярних гормонів також сприяє зменшенню маси жирової клітковини. 6. Атеросклероз (див. запит. 20.33).
ф
20.30. Чим виявляють себе порушення білкового обміну при цукровому діабеті?
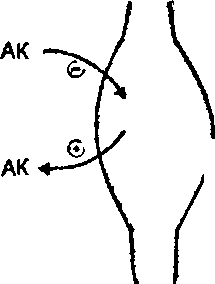
Аміноацидемією - збільшенням вмісту амінокислот у плазмі крові (рис. 69).
В основі цього лежить зменшення транспорту амінокислот у м'язові клітини (при відсутності інсуліну зменшується проникність клітинних мембран для амінокис- лот) і посилення протеолізу в м'язах, унаслідок чого вивільнені амінокислоти надходять у кров.
Надлишок вільних амінокислот поглинається печінкою, де посилюються процеси їх перетворення в ппокозу (гшоконеогенез). Це, в кінцевому підсумку, призводи-!* до подальшого збільшення рівня гіперглікемії.
Порушеннями біосинтезу білків. Це прямо пов'язано з випадінням внабсшічної 0
Печінка
і
М'язи
Гіперглікемія
А
а
м
І
н
о
а
ц
и
д
е
М
Білки
ПротеоЬіз
і Посилення | глюконеогвнвзу
Посилений синтезу сечовини
Азотемія
Рис. 69. Порушення обміну білків при цукровому діабеті: АК - амінокислоти
інсуліну.
Клінічно нрнгнічення білоксинтетичних процесів виявляє себе порушеннями фізичного й розумового розвитку дітей, уповільненням загоєння ран, порушеннями утворення антитіл, унаслідок чого збільшується чутливість до інфекцій, часто розвивається фурункульоз.
Які порушення водно-електролітного обміну характерні для цукрового діабету? Який їх патогенезй
1_ Зневоднення (дегідратація). Є наслідком поліурії. Посилює дегідратацію блювота, яка часто супроводжує ацидоз, що розвивається у хворих на цукровий діабет (рис. 70).
Гіперкаліємія. Є наслідком активації внутрішньоклітинного протеолізу. Відбувається вивільнення зв'язаного з білками калію, і його іони виходять з клітин у тканинну рідину і кров. *
Гіпонатріємія. Якщо процеси ацвдогеие- зу в дистальних звивистих канальцях ниркових нефронів не забезпечують иовиого
відтитровування гідрокарбонатного буфера, то якась частина юшв натрію втрачається із сечею разом а аніонами органічних кислот (ацетооцтової, р-оксимасля- ної).
Які порушення кислотно-основного стану розвиваються при Цукровому діабеті?
рвергпікшія Ацидоз
І
і
Глюкозурія Нудота,
блювота
(осмотичний
діурез-і
поліурія)
^
ДЕГІДРАТАЦІЯ
Рис.
70. Механізми
дегідратації при цукровому діабеті
ЙОЛ) розвитку виділяють." 1
а) кетонемічний метаболічний ацидоз- пов'язаний з накопиченням кетонових тіл;
б) лактацидемічний метаболічний ацидоз- пов'язаний з накопиченням молочної кислоти. Причиною утворення останньої є зневоднення, що призводить до гіпо- волемії, згущення крові (гемоконцентрації) як наслідок, - до гіпоксії (рнс. 71).
Дегідратація
Гвмсжонцешрація Пповолемія
Порушення Гіпотензія
щроциркуляції
ППОКСІЯ ]
н 1 і ■/
Надлишок лактату ц м їлоч
(/щдоз)
Рис. 71. Механізми лактацидеміі при цукровому діабеті ^ ^ ^ *
О В Сі
Які варіанти коматозних станів можуть розвиватися при л * цукровому діабеті? 1 ^
1. Діабетична кетонемічна кома. В основі її розвитку лежать ацидоз та інтоксикація, обумовлені кетоновими тілами. І. Пперосмолярна кома. Розвивається внаслідок дегідратації головного мозку, обумовленої високим ступенем гіперглікемії (див. запит. 20.26). у "і. Лактацидемічна кома. Обумовлена накопиченням молочної кислоти й пов'язаним із цим ацидозом.
4. Гіпоглікемічна кома. Може розвиватися в результаті передозування інсуліну ПРИ лікуванні цукрового діабету. . ' ,
Які ускладнення характерні для цукрового діабету? Макроангіопатії, мікроангіопатії, нейропатії. ^ (
Які механізми можуть лежати в основі розвитку макроангіопатій при цукровому діабеті?
Макроангіопатії характеризуються прискореним розвитком атеросклерозу 8 артеріях хворих на цукровий діабех Найчастіше вражаються вінцеві артерії рери#> артерії головного мозку й нижніх кінцівок. Це може призводити до розвитку таки*
ускладнень, як інфаркт міокарда, інсульт, гангрена пальці» ніг % всієї стопи. Існують дві концепції, що пояснюють патогенез макроангіопатій.
Концепція порушеного гомеостазу (власне діабетична). Головне значення» ро> витку атеросклерозу при цукровому діабеті надасться загальним порушеннях обміну речовин в організмі, а саме: гіперглікемії, гіперліпопротеїнемії б ацидозу. Патогенетичне значення гіперглікемії полягає в тому, що вона:
є причиною иеферментативного глікозилювання ліпопротеїдів гоїазмн крові, унаслідок чого істотно збільшується їхня атерогеиність;
викликає неферментативне глікозилювання мембранних білків ендотешаль- них клітин і, як наслідок, призводить до підвищення проникності судинної стінки;
активує сорбітоловий шлях перетворення глюкози в гладких м'язових клітинах судин. Останнє відбувається, якщо концентрація глюкози в крові пе- ревищує 20 ммоль/л.
Результатом активації еорбітолового шляху е утворення в клітинах фруктози. Оскільки плазматична мембрана непроникна для цієї речовини, вона накопичується в цитоплазмі, підвищуючи осмотичний тиск внутрішньоклітинної рідини, викликаючи набряк і ушкодження клітин.
Гіперліпопротеїнемія при цукровому діабеті характеризується збільшенням вмісту в крові ліпопротеїДів дуже низької густини (ЛПДНГ) і появою "модифікованих" ліпопротеїдів (ЛП): глікозильованих і ацетоацетильованих ЛП. Про значення цих порушень у розвитку атеросклерозу див. розд. 28.
З виникненням ацидозу пов'язане підвищення проникності судинної стінки й ушкодження її гладком'язових і ендотеліальних клітин - фактори, що сприяють атеросклерозу. " р
Інсулінова концепція. & прихильники вважають, що провідною ланкою в патогенезі діабетичних макроангіопатій є гіперінсулінемія. Збільшення вмісту інсуліну в крові може бути ендогенним, як при цукровому діабеті П типу, і екзогенним, як результат передозувань інсуліну при лікуванні діабету І типу.
Інсулін у великих кількостях, маючи мітогенну дію, викликає проліферацію гладком'язових клітин артеріальної стінки, що призводить до формування фіброзних атеросклеротичних бляшок.
20.36. Як пояснюють розвиток мікроангіопатій при цукровому діабеті? Чим вони можуть виявляти себе?
МікроангіопатІЇ - це ураження судин мікроциркуляторного русла (артеріол, капілярів), що виникають як ускладнення цукрового діабету. Сутність цих уражень полягає в значному збільшенні товщини базальної мембрани мікросудин, що утруднює обмін речовин між кров'ю й тканинами.
Серед механізмів розвитку мікроангіопатій велике значення мають збільшення синтезу глікопротеїиів базальної мембрани і неферментативне глікозилювання її компонентів.
МікроангіопатІЇ найчастіше виявляють себе ураженням судин нирок (діабетич- м нефропатія) і сітківки очей (діабетичнаретинопатія). Як наслідок, можуть розвиватися хронічна ниркова недостатність, відшарування сітківки.
Який патогенез нейропатій при цукровому діабеті?
Нейропатії- це специфічні ураження нервових провідників у хворих на цукровий-діабет. Вони виявляють себе розладами чутливості, вегетативних і рухових функцій, нервової трофіки.
В основі патогенезу діабетичних нейропатій лежать процеси демієліиізації нервів і порушення аксоплазматичного транспорту.
Суть демієліиізації полягає в руйнуванні мієлінової оболонки нервових волокон і порушенні утворення мієліну. Ці розлади пов'язують із:
а) активацією сорбітолового шляху перетворення глюкози у шваннівських клітинах, що спричиняє їхнє ушкодження й загибель;
б) пригніченням міоінозитолового шляху, внаслідок чого порушується утворення мі- оінозитолу - речовини, необхідної для побудови мієліну.
Назвіть основні патогенетичні принципи лікування цукрового діабету.
Уведення інсуліну при інсулінозалежному цукровому діабеті І типу. ( Перспективними в цьому плані є трансплантація р-клітин острівців підшлункової залози й застосування автоматизованих систем дозування і введення інсуліну.
Уведення фармакологічних препаратів, що усувають гіперглікемію, - гіпоглікемічних засобів (бігуаніди, похідні сульфонілсечовини).
Дієтотерапія, що забороняє вживати харчові продукти з високим вмістом цукру, регулює енергетичну цінність їжі та режим її споживання.
Фізичні навантаження (тренування). Вони зменшують рівень гіперглікемії й збільшують чутливість м'язової тканини до інсуліну. ~ ^
« і
і
і
о
