- •Лекция № 1 «Кариес зубов»
- •Теории происхождения кариеса зубов.
- •Современная концепция этиопатогенеза кариеса
- •Общие факторы:
- •Экстремальные воздействия на организм.
- •Местные факторы:
- •Общие факторы
- •Перенесенные и сопутствующие заболевания.
- •Экстремальное воздействие на организм.
- •Наследственность (неблагоприятный генетический код).
- •Патогенез кариеса
- •Углеводистые липкие пищевые остатки в полости рта.
- •Кариесогенная ситуация
- •Кариесрезистентность и кариесвосприимчивость.
- •Выделено 3 группы резистентность к кариесу:
- •Патанатомия кариеса.
- •Мертвые пути в дентине.
- •Оценка пораженных тканей дентина для диагностики
Выделено 3 группы резистентность к кариесу:
1. Высокий уровень резистентность у лиц:
не имеющих кариозные зубы;
с высокой скоростью секреции слюны.
2. Средний уровень резистентность зубов к кариесу выявлен у лиц имеющих:
очаги деминерализации локализуются на молярах и премолярах, иногда клыках;
низкий уровень гигиены;
скорость секреции слюны низкая.
3. Низкий уровень резистентности отмечен у лиц:
с поражением кариесом всех групп зубов, кроме резцов;
низким уровнем гигиены;
низкой скоростью секреции слюны.
Для возникновения и развития кариеса необходимы время и три условия:
наличие кариесогенной микрофлоры;
поступление с пищей и задерживания на поверхности эмали зубов легко усвояемых углеводов.
снижение кариесрезистентности (устойчивости к воздействию кариесогенных факторов).
!!!! Перечисленные выше кариесогенные факторы и факторы резистентность действуют не только в детском возрасте, но и у взрослых.
По мнению ученых (Е.В. Боровский, В.К. Леонтьев и т.д.) с учетом индивидуальной кариесрезистентности необходимо:
Проводить профилактические мероприятия.
Составлять план лечения (санации) полости рта;
Выбирать тактику препарирования кариозных полостей и пломбировочные материалы;
Определять сроки контрольных осмотров.
Давать гарантию на качество лечения.
Патанатомия кариеса.
Современная кариесология способна объяснить патологические процессы, происходящие при кариесе и механизм защитно-приспособительных явлений.
Врач должен четко представлять, что патологические изменения твердых тканей – это результат воздействия микроорганизмов и их токсинов.
Морфологические изменения тканей зуба на разных стадиях развития кариеса носят различный характер.
В стадии белого пятна выявляется очаг поражения в виде треугольника, основание которого обращено к наружной поверхности эмали.
На этом этапе развития в поляризованном свете различают четыре зоны:
1 – прозрачная;
2 – темная;
3 – центр поражения;
4 – поверхностная.
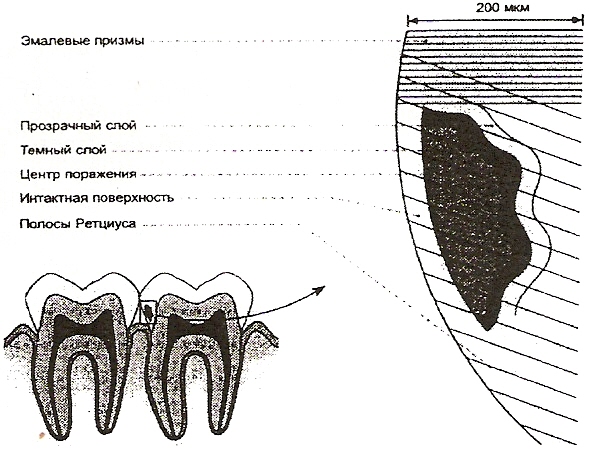
Схематическое изображение начального кариозного поражения
(Хельвиг Э. и др., 1999 г.)
Прозрачная зона – это зона прогрессирующей деминерализации, возникающая вследствие увеличения пор в зубной эмали. Поры занимают почти 1 % объема вещества эмали, тогда как в здоровой эмали они составляют 0,1 %. Поры образуются путем выделения кислоторастворимого карбоната из кристаллической решетки апатита.
Темная зона располагается на границе с прозрачной и неспособна пропускать поляризованный свет. Ее структура характеризуется наличием мельчайших пор, объем которых составляет 2-4%. С учетом динамики кариозного процесса, включающей механизмы де- и реминерализации, эту зону рассматривают как результат преобладания реминерализации над имевшей место ранее деминерализацией. Иначе говоря, размер темной зоны может указывать на величину участка, подвергшегося деминерализации.
Тело поражения – это зона наибольшей деминерализации, в которой объем пор составляет 5-25 %. Сквозь поры могут проникать компоненты слюны (вода, протеины). Полосы Ретциуса и поперечные линии на эмалевой призме более четко видны в зоне поражения, чем в здоровой эмали.
Поверхностная зона – выглядит менее поврежденной из всех рассмотренных и имеет потерю неорганических веществ от 1 до 10 %. Объем пор составляет не менее 5 % слоя. Ранее предполагали, что поверхностная зона длительное время сохраняется вследствие определенной резистентности, так как содержит большее количество фтора и других микроэлементов. В настоящее время считают, что поверхностная зона имеет повышенную минерализацию в результате постоянного контакта со слюной. Важность сохранения поверхностной зоны обусловлена тем, что она является естественным барьером на пути проникновения микроорганизмов в очаг деминерализации эмали, а затем и дентина. Следует отметить, что на этой стадии развития кариеса может наступить стабилизация процесса.
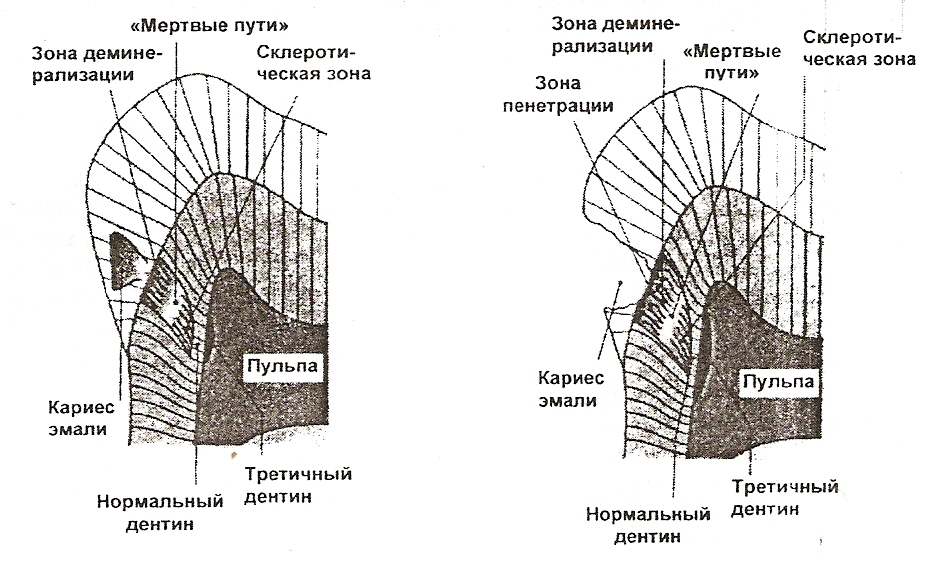
Установлено, что при развитии кариеса эмали пульпо-дентинный комплекс подвергается гистопатологическим изменениям. С одной стороны, выраженность изменений структуры дентина в значительной степени зависит от количества и вирулентности проникших микроорганизмов и их токсинов, а также от защитных функций пульпы. С другой стороны, реакция пульпы обусловлена степенью инфицирования и глубиной поражения.
При начальном поражении эмали бактериальные токсины и энзимы могут диффундировать в дентин, и на границе пульпы и дентина в результате защитной воспалительной реакции вырабатывается:
1 зона – третичный (репаративный) дентин. Далее по направлению к периферии зуба располагаются следующие зоны:
вторая – зона видимо неизмененного дентина;
третья – зона прозрачного (склерозированного) дентина или зона минерализации;
четвертая – зона мертвых путей и на эмалево-дентинной границе
пятая – зона деминерализации (рис. 2).
|
|
Рис. 2. Схема начальных изменений в дентине и пульпе зуба при кариесе эмали (по Э. Хельвигу, Й. Климеку, Т. Аттину, 1999 г.) |
Рис. 3. Схема структурных изменений в дентине и пульпе зуба при кариесе дентина (по Э. Хельвигу, Й. Климеку, Т. Аттину, 1999 г.) |
При дальнейшем развитии процесса после поражения эмали микроорганизмы проникают в дентинные канальцы и развивается кариес дентина. Процесс деминерализации становится более интенсивным и кариозный процесс распространяется по эмалеводентинной границе с характерными гистологическими изменениями в виде двух зон:
шестой – зоны пенетрации и
седьмой – зоны некротического распада (рис. 3).
Зона пенетрации проходит периферически к зоне деминерализации и представляет собой область скопления бактерий (главным образом, грамположительных микроорганизмов) на поверхности полуразрушенных дентинных трубочек, а также проникающих в дентинные канальцы.
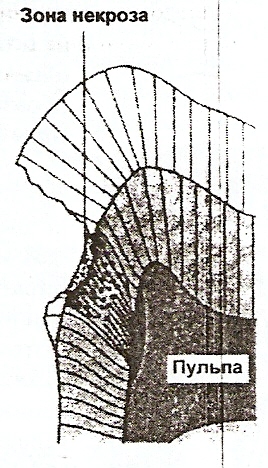
Продукты обмена бактерий и кислоты приводят к локальному расширению дентинных канальцев (образование ампул, появление трещин в зоне ростовых линий). Самый периферический участок кариозной полости образован некротической зоной, выполненной деструктурированным (распадающимся и размягченным) дентином (рис. 4). Этот участок поражения состоит из некротического дентина (жировая дистрофия), живых и мертвых микроорганизмов, а также из энзимов (эстеразы и пептидазы) и продуктов обмена веществ.
|
Рис. 4. Схема изменений в дентине и пульпе зуба при дальнейшем развитии кариеса дентина (по Э. Хельвигу. Й. Климеку, Т. Аттипу, 1999 г.) |
При прогрессировании кариеса дентина наблюдается интенсивное инфицирование дентинных канальцев и исчезновение зоны мертвых путей и зоны видимо неизменного дентина.
Следует отметить, что первоначальная реакция дентина на кариозный процесс в эмали – образование склерозированного и третичного (репаративного) дентина. Матрикс и канальцы кальцифицируются с отложением вещества, похожего на перитубулярный дентин. Процесс склерозирования ведет к снижению проницаемости дентина, тем самым, замедляя прохождение биологически активных веществ через дентинные канальцы (ферменты бактерий, пептиды, эндотоксины, полисахариды, антитела, иммунные комплексы, белки комплемента и продукты распада тканей). Склерозированный дентин образуется в результате прогрессивного отложения перитубулярного дентина в дентинных трубочках, что вызывает их постепенное сужение и облитерацию. Канальцы также могут блокироваться игольчатыми кристаллами.