
- •Коллектив авторов
- •Оглавление
- •Глава 1. Предмет и содержание военно-полевой хирургии. Краткий
- •Глава 4. Методы и средства обезболивания на этапах медицинской эвакуации. Анестезиологическая и реаниматологическая помощь раненым {д.М.Н. С. В. Гаврипин, в.Х. Самапдаров)
- •Глава 9. Комбинированные поражения
- •Глава 10. Боевая термическая травма (проф. С. X. Кичемасов, проф. Ю. Р. Скворцов)
- •Глава 11. Боевая травма черепа и головного мозга (проф. Е. К. Гуманенко, к.М.П. В. И. Бадалов)
- •Глава 12. Боевая травма позвоночника и спинного мозга (проф. Е. К. Гуманенко, к.М.Н. В. II. Бадалов)
- •Список основных сокращений
- •Уважаемый читатель!
- •Глава 1
- •1.2. Исторический очерк развития военно-полевой хирургии
- •1.3. Современные проблемы военно-полевой хирургии
- •Контрольные вопросы
- •Глава 2
- •2.2. Современная система лечебно-эвакуационного обеспечения войск
- •2.4. Особенности оказания медицинской помощи и лечения раненых в локальных войнах и вооруженных конфликтах
- •Контрольные вопросы
- •Глава 3
- •Боевая хирургическая патология.
- •Огнестрельная травма.
- •Хирургическая обработка ран
- •3.1. Определение, терминология и классификация современной боевой хирургической патологии
- •3.2. Краткая характеристика поражающих факторов современного оружия
- •3.3. Огнестрельные ранения
- •3.3.1. Основы раневой баллистики. Механизм образования огнестрельной раны
- •Глава 3. Боевая хирургическая патология
- •3.4. Минно-взрывные ранения и взрывные травмы
- •3.4.2. Клиническая характеристика минно-взрывных ранений
- •3.4.3. Взрывные травмы
- •3.4.4. Принципы лечения минно-взрывных ранений и взрывных травм
- •Глава 4
- •4.1. Обезболивание у раненых
- •4.2.1. Местная анестезия
- •Уровень пункции эпидурального пространства
- •4.2.2. Общая анестезия
- •4.3. Реаниматологическая помощь раненым
- •4.3.1. Неотложная помощь раненым
- •Глава 5
- •5.1. Значение проблемы и виды кровотечений
- •5.2. Патофизиология, клиника, способы определения величины кровопотери
- •5.3. Принципы лечения острой кровопотери
- •5.4. Заготовка и переливание крови на войне
- •5.5. Инфузионно-трансфузионная терапия на этапах медицинской эвакуации
- •Контрольные вопросы
- •Глава 6 травматический шок
- •6.1. Эволюция взглядов на шок и современные представления о его патогенезе
- •6.2. Клиника, диагностика и классификация травматического шока
- •6.3. Принципы лечения травматического шока
- •6.4. Помощь при травматическом шоке на этапах медицинской эвакуации
- •Глава 7 синдром длительного сдавления
- •7.1. Терминология, патогенез, классификация
- •7.2. Периодизация, клиническая симптоматика
- •7.3. Помощь на этапах медицинской эвакуации
- •Ситуационные задачи
- •Глава 8
- •8.1. Терминология, патогенез и классификация инфекционных осложнений боевых хирургических травм
- •Местные формы инфекционных осложнений
- •Висцеральные формы инфекционных осложнений
- •Соотношение стадий сво и классификация инфекционных осложнений травм
- •8.2. Принципы диагностики инфекционных осложнений травм
- •8.3. Местные инфекционные осложнения травм
- •8.3.2. Анаэробные инфекции
- •8.4. Генерализованные инфекционные осложнения травм (сепсис)
- •8.5. Помощь на этапах медицинской эвакуации
- •8.6. Столбняк
- •Контрольные вопросы
- •Глава 9 комбинированные поражения
- •9.1. Комбинированные радиационные поражения
- •9.1.1. Патогенез, классификация, периодизация, особенности клинического течения комбинированных радиационных поражений
- •9.1.2 Принципы диагностики и лечения комбинированных радиационных поражений
- •9.1.3. Помощь при комбинированных радиационных поражениях на этапах медицинской эвакуации
- •9.2. Комбинированные химические поражения
- •9.2.1. Диагностика, особенности клиники
- •9.2.2. Помощь при комбинированных химических поражениях на этапах медицинской эвакуации
- •Глава 10
- •10.1. Термические ожоги
- •10.1.1. Классификация ожогов
- •10.1.2. Диагностика глубины и площади ожога
- •Распределение обожженных по тяжести поражения
- •10.1.3. Патогенез и клиническое течение ожоговой болезни
- •Площадь ожога;
- •-Снижение диуреза.
- •10.1.4. Термо-ингаляционные поражения
- •10.1.6. Помощь на этапах медицинской эвакуации
- •10.2. Холодовая травма
- •10.2.1. Классификация, клиника и диагностика отморожений
- •10.2.2. Помощь на этапах медицинской эвакуации
- •10.2.3. Общее охлаждение
- •Глава 11
- •11.1. Огнестрельные травмы черепа и головного мозга
- •11.1.1. Терминология и классификация
- •Глава 11 . Боевая травма черепа и головного мозга
- •11.1.2. Клиника и диагностика огнестрельных травм черепа и головного мозга
- •11.1.3. Определение тяжести повреждения головного мозга, диагностика жизнеугрожающих последствий огнестрельных травм черепа и головного мозга
- •11.2. Неогнестрельные травмы черепа и головного мозга
- •11.2.1. Терминология и классификация
- •11.2.2. Клиника и диагностика неогнестрельной черепно-мозговой травмы
- •11.3. Помощь на этапах медицинской эвакуации
- •Глава 12
- •12.1 . Огнестрельные травмы позвоночника и спинного мозга
- •12.1.1. Терминология и классификация
- •12.1.2. Клиника и диагностика огнестрельных травм позвоночника и спинного мозга
- •12.2. Неогнестрельные травмы позвоночника и спинного мозга
- •12.2.1. Терминология и классификация
- •12.2.2. Клиника и диагностика неогнестрельной травмы позвоночника и спинного мозга
- •12.2.3. Помощь на этапах медицинской эвакуации
- •Остальные раненые с повреждением позвоночника и спинного мозга,
- •Глава 13
- •13.1. Терминология и классификация
- •13.2. Последствия повреждений груди
- •13.3. Клиника и общие принципы диагностики повреждений груди
- •13.4. Диагностика и лечение огнестрельных ранений груди
- •13.5. Диагностика и лечение механических травм груди
- •13.6. Диагностика и лечение торакоабдоминальных ранений
- •13.7. Помощь на этапах медицинской эвакуации
- •Глава 14 боевая травма живота
- •14.1. Терминология и классификация
- •14.2. Клиника и диагностика огнестрельных ранений живота
- •14.3. Клиника и диагностика механических травм живота
- •14.4. Общие принципы хирургического лечения при ранениях и травмах живота
- •14.5. Помощь на этапах медицинской эвакуации
- •Глава 15 боевая травма таза и тазовых органов
- •15.1. Терминология и классификация
- •15.2. Клиника и диагностика огнестрельных травм таза
- •15.3. Клиника и диагностика неогнестрельной травмы таза
- •Военно-полевая хирургия
- •15.4. Помощь на этапах медицинской эвакуации
- •Контрольные вопросы
- •Глава 16 боевая травма конечностей
- •16.1. Повреждения мягких тканей, переломы костей и повреждения крупных суставов конечностей
- •16.1.1. Терминология и классификация
- •16.1.2. Диагностика и лечение огнестрельных ранений конечностей
- •16.1.3. Диагностика и лечение неогнестрельной травмы конечностей
- •16.1.6. Легкораненые и их лечение на этапах медицинской эвакуации
- •16.2. Повреждения магистральных сосудов конечностей
- •16.2.1. Классификация, клиника и диагностика повреждений кровеносных сосудов
- •16.2.2. Принципы лечения повреждений сосудов конечностей
- •16.2.3. Помощь на этапах медицинской эвакуации
- •16.3. Повреждения периферических нервов
- •16.3.1. Терминология и классификация повреждений периферических нервов
- •16.3.2. Клиника, диагностика и принципы хирургического лечения повреждений периферических нервов
- •16.3.3. Помощь на этапах медицинской эвакуации
- •Приложения
- •Объективная оценка тяжести травм
- •Приложения
- •Приложения
- •Шкала оценки тяжести состояния раненых в процессе лечения «впх-сг»
- •Шкала диагностики синдрома жировой эмболии
- •190020, Санкт-Петербург, Нарвский пр., 18. Оф. 501
- •199034, Санкт-Петербург, 9 линия, 12
Глава 4
МЕТОДЫ И СРЕДСТВА
ОБЕЗБОЛИВАНИЯ НА ЭТАПАХ
МЕДИЦИНСКОЙ ЭВАКУАЦИИ.
АНЕСТЕЗИОЛОГИЧЕСКАЯ
И РЕАНИМАТОЛОГИЧЕСКАЯ ПОМОЩЬ
РАНЕНЫМ
Обезболивание у раненых доступными средствами (опиаты, алкоголь) применялось с древних времен, но было малоэффективным. Эфирный наркоз, успешно продемонстрированный американским стоматологом У Мортоном 16 октября 1846 года, а затем первое применение эфирного наркоза на войне при осаде аула Салты Н. И. Пироговым (1847 г.) открыли большие перспективы для развития военно-полевой хирургии. Современные представления об анестезиологии и реаниматологии сформировались во второй половине XX века. В 1958 году в Военно-медицинской академии была открыта первая в стране кафедра анестезиологии, инициатором создания и первым начальником которой был выдающийся хирург П. А. Куприянов. Значительный вклад в развитие военной анестезиологии и реаниматологии внесли Б. С. Уваров, Ю. Н. Шанин, Г. Н. Цыбуляк, А. И. Левшанков, Ю. С. Полушин.
4.1. Обезболивание у раненых
Обезболивание является неотложным мероприятием при оказании любого вида медицинской помощи раненым на войне. В зависимости от характера ранения и возможностей этапа медицинской эвакуации обезболивание осуществляется различными методами.
При оказании первой и доврачебной помощи применяются наркотические анальгетики (1 мл 2% раствора промедола внутримышечно), ненаркотические обезболивающие средства (2,0 мл 50% раствора анальгина внутримышечно).
Обезболивающие препараты следует вводить всем раненым, жалующимся на боль. При оказании доврачебной помощи наркотические анальгетики вводятся при отсутствии эффекта от ненаркотических обезболивающих препаратов. При сильном болевом синдроме и возбуждении раненого используются ингаляции анестетиков (трихлорэти-лен, метоксифлуран) с помощью индивидуального аналгезера АП-1. Противопоказанием для применения наркотических анальгетиков являются проникающие ранения черепа с тяжелыми расстройствами сознания (травматическая кома) из-за угрозы угнетения дыхания.
Выраженность болевого синдрома уменьшается при закрытии ран повязкой и правильном выполнении транспортной иммобилизации. Сопутствующее психоэмоциональное возбуждение при оказании доврачебной помощи купируется транквилизаторами (0,001 г феназепама перорально).
На этане оказания первой врачебной помощи имеются более широкие возможности для устранения болевого синдрома. Для этого применяются наркотические или ненаркотические анальгетики, транквилизаторы, которые могут вводиться внутривенно, а также блокады местными анестетиками. Кроме того, используются ингаляции анестетиков (трихлорэтилен, метоксифлуран) с помощью индивидуального аналгезера АП-1.
Наркотические анальгетики (1,0 мл 1% раствора морфина гидрохлорида или 1,0 мл 2% раствора промедола) следует применять при отсутствии эффекта от введения ненаркотических обезболивающих препаратов у раненых, которым ранее наркотические анальгетики не вводились, а также при недостаточной эффективности блокад местными анестетиками или при наличии противопоказаний:
Противопоказаниями для выполнения новокаиновых блокад являются:
критическое состояние раненого из-за невосполненной острой кровопотери - систолическое АД менее 70 мм рт. ст., бледно-землистый цвет кожного покрова, частота дыхания свыше 30 в минуту, положительный симптом «белого пятна» (при надавливании на кожу лба сохраняется пятно белого цвета не менее 10 с), анурия;
признаки раневой инфекции в зоне предполагаемой манипуляции;
генерализованный фибринолиз с полным несвертыванием крови.
На этапе оказания первой врачебной помощи применяются блокады места перелома длинных трубчатых костей (в гематому), футлярные блокады, блокады поперечного сечения, проводниковые блокады седалищ ного, бедренного, больше- и малоберцового нервов, внутритазовая блока да, межреберная, паравертебральная и вагосимпатическая блокады.
М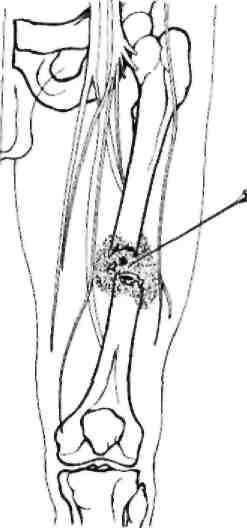 етодика
выполнения новокаиновых блокад. Перед
выполнением любой блокады перевязочная
сестра обязательно показывает врачу
надпись на флаконе (ампуле) с используемым
анестетиком. Все блокады выполняются
только в положении раненого лежа (иначе
возможны осложнения вследствие общего
действия анестетика). Кожа в области
блокады обрабатывается растворами
антисептиков как для выполнения
оперативного
вмешательства, затем производится
обкладывание области блокады стерильным
бельем. Предварительно тонкой инъекционной
иглой 0,5% раствором новокаина
обезболивается кожа. Затем через
анестезированный участок вводят в
соответствующем
направлении длинную иглу большего
диаметра, предпосылая 0,25%
раствор новокаина. Перед введением
требуемой дозы новокаина необходимой
концентрации (0,25%, 0,5% или 1%) в ткани
для выполнения блокады обязательно
потягивают поршень шприца на себя для
предупреждения внутрисосудистого
введения
препарата (аспирационная проба).
Высшая разовая доза новокаина при
проведении
блокад - 600 мг сухого вещества
(240 мл 0,25% раствора, 120 мл 0,5% раствора,
60 мл 1% раствора).
етодика
выполнения новокаиновых блокад. Перед
выполнением любой блокады перевязочная
сестра обязательно показывает врачу
надпись на флаконе (ампуле) с используемым
анестетиком. Все блокады выполняются
только в положении раненого лежа (иначе
возможны осложнения вследствие общего
действия анестетика). Кожа в области
блокады обрабатывается растворами
антисептиков как для выполнения
оперативного
вмешательства, затем производится
обкладывание области блокады стерильным
бельем. Предварительно тонкой инъекционной
иглой 0,5% раствором новокаина
обезболивается кожа. Затем через
анестезированный участок вводят в
соответствующем
направлении длинную иглу большего
диаметра, предпосылая 0,25%
раствор новокаина. Перед введением
требуемой дозы новокаина необходимой
концентрации (0,25%, 0,5% или 1%) в ткани
для выполнения блокады обязательно
потягивают поршень шприца на себя для
предупреждения внутрисосудистого
введения
препарата (аспирационная проба).
Высшая разовая доза новокаина при
проведении
блокад - 600 мг сухого вещества
(240 мл 0,25% раствора, 120 мл 0,5% раствора,
60 мл 1% раствора).
П
Рис.1.4 Блокада и гематому
ри блокаде места перелома длинных трубчатых костей в гематому, образующуюся в зоне закрытого перелома, вводят 30—40 мл 1% раствора новокаина (рис. 4.1). Новокаин применяется в высокой концентрации, поскольку он разбавляется содержимым гематомы, а также для уменьшения количества раствора, вводимого отечными тканями.Попасть иглой в гематому бывает не всегда просто, поэтому поиск области перелома первоначально ведут с использованием 0,25% раствора новокаина, периодически подсасывая поршень шприца. Признаком попадания иглы в гематому является появление в шприце жидкой крови или микросвертков.
Футлярные блокады производят в пределах здоровых тканей проксимальнее области перелома кости.
Футлярную блокаду плеча производят путем введения по 60-80 мл 0,25% раствора новокаина в футляр сгибателей и в футляр разгибателей. Первая точка вкола иглы располагается в средней трети передней поверхности плеча. Верхняя конечность при этом согнута в локтевом суставе. Предпосылая движению иглы раствор местного анестетика, проходят через двуглавую мышцу плеча до кости и вводят вышеуказанное количество препарата. После выпрямления конечности вводят аналогичное количество новокаина в футляр разгибателей, пройдя иглой трехглавую мышцу плеча до кости (рис. 4.2).
Первая точка вкола при футлярной блокаде бедра располагается на его передней поверхности, в его верхней или средней трети. Игла продвигается в сагиттальной плоскости до кости, после чего в передний футляр вводится 90-120 мл 0,25% раствора новокаина. Вторая точка вкола находится на наружной поверхности бедра, в верхней или средней трети. Длинная игла продвигается в горизонтальной плоскости до

Рис. 4.2. Футлярная блокада плеча
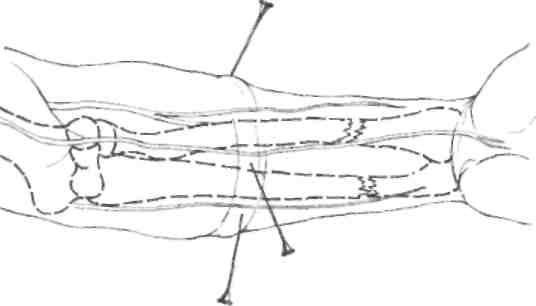
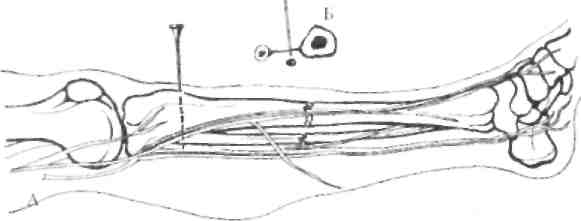
Рис. 4.3. Блокада поперечного сечения на предплечье
кости, затем подается назад на 0,5-1 см и продвигается на 1 см кзади от кости, в задний футляр, куда вводится 120 мл 0,25% раствора новокаина.
Футлярная блокада голени производится в верхней ее трети из одной точки, которая находится на 10 см дистальнее нижнего края надколенника и на 2 см кнаружи от гребня большеберцовой кости. После обезболивания кожи игла продвигается до межкостной мембраны, после чего в передний футляр вводится 60-80 мл 0,25% раствора новокаина. Затем прокалывается межкостная мембрана (критерием является ощущение «провала» и свободное поступление новокаина) и в задний футляр вводится 80-100 мл 0,25% раствора новокаина.
Блокады поперечного сечения применяются на уровне плеча или предплечья проксимальнее области повреждения. Находящиеся на одном уровне 3-4 точки вкола иглы равноудалены друг от друга. Продвигая иглу вглубь тканей вводят по 50-60 мл 0,25% раствора новокаина из каждой точки вкола (рис. 4.3).
Блокада бедренного нерва производится путем вкола иглы тотчас ниже паховой складки на 1 - 1 ,,5 см латеральнее пальпируемой пульсации
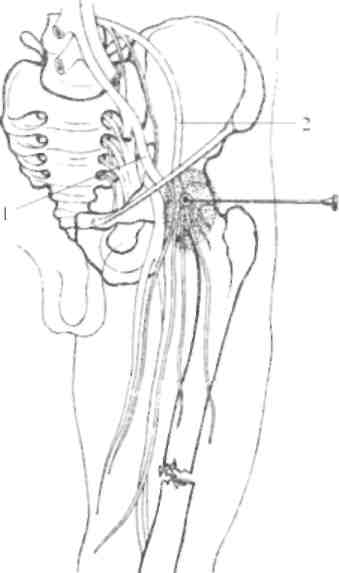
Блокада седалищного нерва осуществляется при положении раненого на спине. Точка вкола иглы находится на 3-4 см дистальнее большого вертела и на 1 см кзади от пальпируемой в этой зоне бедренной кости. После обезболивания кожи длинная игла продвигается горизонтально до бедренной кости, а затем еще на 1 см кзади от нее. В этом положении иглы вводится 80-90 мл 0,5% раствора новокаина (рис. 4.5).
Точка вкола иглы при блокаде большеберцового нерва располагается на 8-10 см дистальнее нижнего края надколенника и на 2 см кнаружи от гребня большеберцовой кости. Игла продвигается вертикально спереди назад на глубину примерно 5-6 см до ощущения прокола межкостной мембраны, после чего вводится 50-60 мл 0,5%
Рис. 4.4. Проводниковая блокада бедренного нерва:
1 - бедренная артерия; 2 - бедренный нерв
большеберцового нерва:
А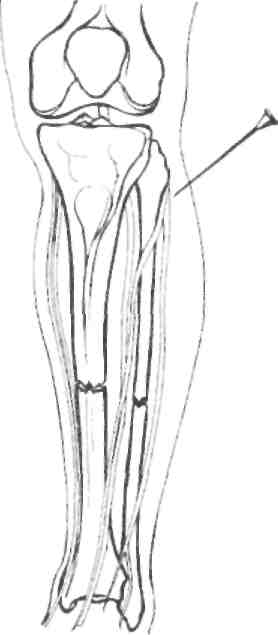 - вид сбоку; Б - вид поперечного сечения.
Прокол иглой межкостной мембраны
- вид сбоку; Б - вид поперечного сечения.
Прокол иглой межкостной мембраны
раствора новокаина. Поскольку между волокнами межкостной мембраны имеются промежутки, прокол ее иногда может не ощущаться врачом. Тогда ориентируются на глубину введенной иглы (рис. 4.6).
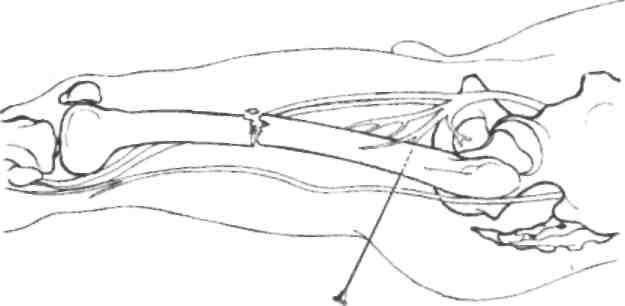
Блокада малоберцового нерва
осуществляется из точки, расположенной на 0,5-1 см кзади от головки малоберцовой кости. Игла продвигается горизонтально на глубину 3-4 см до шейки малоберцовой кости. Затем вводится 30— 40 мл 0,5% раствора новокаина (рис. 4.7).
Внутритазовая блокада (по способу Школьникова- Селивано-ва-Цодыкса) проводится путем вкола длинной иглы на 1 см ме-диальнее передней верхней ости подвздошной кости с последующим продвижением вдоль гребня этой кости в направлении кзади и несколько медиально на глубину 6-8 см. Введение иглы производится до кости, затем игла чуть вытягивается назад, изменяет направление и продвигается глубже и кнутри вновь до ощущения кости (рис. 4.8).
Рис. 4.7. Проводниковая блокада малоберцового нерва
Т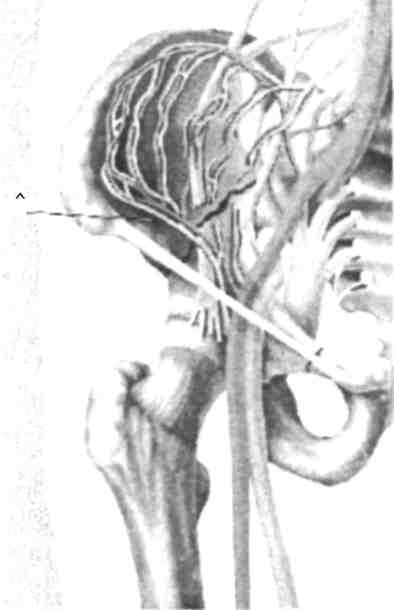 акая
техника блокады
необходима, чтобы избежать
повреждения крупных
сосудов таза и органов брюшной
полости. Вводится 100-120
мл 0,25% раствора новокаина
с одной стороны.
акая
техника блокады
необходима, чтобы избежать
повреждения крупных
сосудов таза и органов брюшной
полости. Вводится 100-120
мл 0,25% раствора новокаина
с одной стороны.
При переломах ребер производится межреберная проводниковая блокада. Раненый лежит на здоровом боку. Блокаду осуществляют в области углов ребер1 (на середине расстояния от остистых отростков грудных позвонков до медиального края лопатки). При поднятой руке становится доступен угол IV ребра. Пальпируется нижний край угла сломанного ребра, где и располагается точка вкола. Кожа в этом месте смещается краниально. Игла длиной 3-5 см вводится до упора в ребро. Затем смещенная кожа отпускается, при этом игла перемещается -к нижнему краю ребра. Достигнув нижнего края ребра, игла продвигается
вглубь на 3 мм, при этом она проходит наружную межреберную мышцу. После обязательного выполнения аспирационной пробы (близость париетальной плевры, межреберных сосудов) вводится 10 мл 0,5% раствора новокаина. С учетом зон сочетанной и перекрестной иннервации межреберная блокада выполняется не только на уровне поврежденного ребра, но и в области выше- и нижележащих ребер.
Рис.
4.8. Внутритазовая блокада по
Школьникову-Селиванову- Цодыксу
Шейная вагосимпатическая блокада (по А. В Вишневскому) выполняется у раненых с повреждением органов груди. Раненый лежит на спине, под шейно-грудной отдел позвоночника подложен валик, голова
1 В этой зоне межреберная артерия располагается в реберной борозде и возможность ее повреждения минимальна.
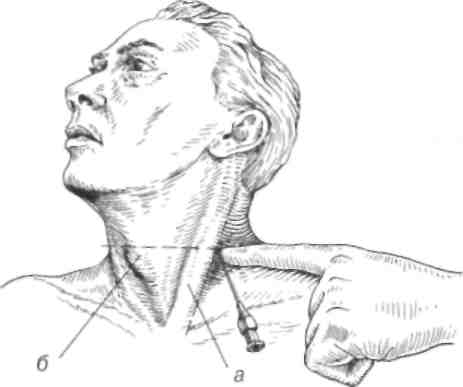
Рис. 4.9. Вагосимпатическая блокада по А. В. Вишневскому (объяснения в тексте)
повернута в сторону, противоположную блокаде. Верхн ность на стороне блокады оттягивается книзу. Точка вкола полагается у заднего края грудиноключично-сосцевидной (рис. 4.9а), тотчас ниже верхнего края щитовидного хряща ( Указательным пальцем левой руки, помещенным вблизи точ врач осуществляет давление спереди назад, упираясь в попер росток VI шейного позвонка. Игла, вколотая у конца пальц гается спереди назад, несколько кверху и медиально, по нап к передней поверхности позвоночника. После достижения звоночника она подается назад на 5 мм. Вводится 40 мл 0,25 ра новокаина, при этом блокируются блуждающий и диафра нервы, пограничный симпатический ствол. После выполнен ды на стороне ее проведения отмечаются покраснение полов инъецированность сосудов склеры, положительный симпт Бернара - Горнера (птоз, миоз, энофтальм). Одновременное в вагосимпатической блокады раненому с обеих сторон недопуст возможного угнетения дыхания за счет блокады обоих диафр нервов и паралича диафрагмы.
При выполнении блокад возможны следующие осложн
1. Снижение артериального давления вследствие вазопле действия местного анестетика, что клинически проявляется или углублением травматического шока. Для предупрежде осложнения раненому в состоянии шока новокаиновые бло жны проводиться на фоне инфузионной терапии. Лечение р ся гипотензии осуществляется немедленным внутривенным норадреналина (2 мл 0,2% раствора, разведенного в 400 мл 5% глюкозы, скорость введения 60 капель в минуту), 400 мл ре кина или полиглюкина.
2. Аллергические реакции - от крапивницы до анафилак шока. Для предупреждения их у всех раненых с сохраненным
122
ем перед выполнением блокады обязательно следует собрать краткий аллергологический анамнез. Лечение анафилактического шока включает немедленное внутривенное введение норадреналина, 2 мл 1% раствора димедрола, 90 мг преднизолона или соответствующую дозу других глюкокортикоидных гормонов, 10 мл 10% раствора хлористого кальция, 400 мл реополиглюкина.
Попадание иглы в нерв. Наиболее вероятно повреждение малоберцового нерва у шейки малоберцовой кости. Повреждения нервов можно избежать, если продвижению иглы предпосылать раствор новокаина. При попадании иглой в нерв (ощущение «прострела» у раненого) иглу следует отвести на 0,5-1 см назад и выполнять блокаду.
Попадание иглы в артерию. Иглу следует извлечь и прижать пальцем артерию на 2-3 мин; блокаду выполнить из другой точки, еще раз оценить правильность выбранных ориентиров.
На этапе оказания квалифицированной медицинской помощи для обезболивания в предоперационном периоде преимущественно применяют проводниковые блокады.
Так же, как на предыдущем этапе эвакуации, наркотические анальгетики (морфин, фентанил, промедол) используются только при неэффективности других обезболивающих средств и если они не применялись ранее. Для седатации и дополнительной умеренной нейровегетативной стабилизации, наряду с димедролом, феназепамом используют дроперидол (при стабильной гемодинамике).
После оперативных вмешательств следует стремиться проводить обезболивание сочетанием ненаркотических анальгетиков, нейролептиков, седативных и антигистаминных препаратов. Наркотические анальгетики должны вводиться по строгим показаниям. Из методов регионарного обезболивания в послеоперационном периоде применяются проводниковые блокады и длительная эпидуральная блокада.
В табл. 4.1 приведена сравнительная характеристика наркотических анальгетиков, применяемых на передовых этапах медицинской эвакуации.
Таблица -41
Сравнительная характеристика и арктических анальгетиков
Препарат |
Активность аналгезии. Усл.ед. |
Средняя доза, мг. |
Наркогенный потенциал |
Угнетение дыхания |
Длительность действия |
Морфин Фентанил Промолол |
1 80 -100 0.2 |
10-20 0.05-0.1 20-40 |
+++ +++ ++ |
+++ ++ +++ |
4-5 0.3-0.5 3-4 |
На этапе оказания специализированной медицинской помощи при обезболивании у раненых широко применяются все существующие методы регионарного обезболивания, в том числе длительные блокады различных нервных образований. Используются различные группы ненаркотических и наркотических обезболивающих препаратов. Перспективное значение имеют наркотические анальгетики - частичные агонисты опиоидных рецепторов (бупранал), характеризующиеся высокой анальгетической активностью и минимальными побочными эффектами.
Анестезиологическое обеспечение хирургических операций предусматривает не только устранение болевых ощущений у раненого и создание оптимальных условий для работы хирурга, но и проведение комплекса мероприятий, направленных на предупреждение, а при необходимости и коррекцию расстройств функций жизненно важных органов, развивающихся в посттравматическом периоде. Таким образом, анестезия у раненых может рассматриваться также как пред- и интраоперацонный этап интенсивной терапии.
Анестезиологическая помощь включает: 1) оценку состояния раненых перед операцией и определение операционно-анестезиологического риска; 2) проведение при необходимости кратковременной интенсивной терапии с целью подготовки к операции; 3) премедикацию; 4) выбор метода анестезии и необходимых средств; 5) анестезиологическое обеспечение операций, перевязок и сложных диагностических исследований; 6) контроль состояния и проведение во время анестезии корригирующей терапии с целью профилактики и устранения опасных для жизни раненого функциональных и метаболических расстройств; 7) пробуждение раненых после общей анестезии, если нет показаний для продленного поддержания медикаментозного сна; 8) устранение болевого синдрома с помощью специальных методов.
При выполнении операций у раненых могут быть использованы различные методы местной и общей анестезии, а также их сочетание.
