
- •Неотложные состояния в клинике внутренних болезней
- •Часть 1.
- •1. Астматический статус
- •2. Пневмоторакс
- •3. Тромбоэмболия легочной артерии
- •4. Токсический отек легких
- •5. Внезапная смерть
- •6. Кровохарканье и легочное кровотечение
- •Дифференциальный диагноз легочного и желудочного кровотечения.
- •7. Кровотечение из варикозно-расширенных вен
- •Эндоскопическое лечение.
- •8. Желудочно-кишечные кровотечения
- •9. Перфорация язвы
- •10. Пенетрация язвы
- •11. Острая диарея
- •Патогенетическая классификация острой диареи.
- •Лечение.
- •Принципы лечения диареи (по Парфенову а.И., 2007).
- •Антибактериальная терапия при лечении инфекционной диареи.
- •12. Кишечная колика
- •13. Печеночная колика
- •14. Почечная колика
- •15. Синдром «острого живота»
- •16. Напряженный асцит
- •17. Коматозные состояния
- •Классификация ком в зависимости от причин.
- •Прекома
- •Кома III степени («атоническая»)
- •Кома IV степени (запредельная)
- •17.1 Печеночная кома
- •17.2 Уремическая кома
- •17.3 Эклампсическая кома
- •17.4 Диабетические комы
- •17.4.1 Диабетическая кетоацидотическая кома.
- •17.4.2 Гиперосмолярная (гипергликемическая, неацидотическая) кома.
- •17.4.3 Лактоацидотическая кома.
- •17.4.4 Гипогликемическая кома.
- •18. Анафилактический шок
- •20. Реактивные состояния и психозы
- •21. Судорожный синдром
- •22. Острые отравления
- •22.1 Острое отравление окисью углерода.
- •22.2 Отравление этиленгликолем.
- •22.3 Острое отравление метиловым спиртом.
- •22.4 Отравление ядовитыми грибами
- •23. Тестовый контроль
- •24. Ситуационные задачи
- •25. Ответы к тестовым заданиям
- •26. Приложения
- •Промывание желудка.
- •Осложнения
3. Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) – окклюзия просвета основного ствола или ветвей легочной артерии частичками тромба, сформировавшегося в венах большого круга кровообращения или полостях правого сердца, переносимыми в малый круг кровообращения с током крови с резким ограничением кровотока в легких и развитием соответствующей клинической симптоматики.
Истинную распространенность ТЭЛА оценить достаточно трудно. В литературе фигурируют цифры, полученные по данным прижизненных инструментальных исследований и в результате аутопсий, колеблясь от 0,4-2% до 18% соответственно. При этом для нераспознанных и нелеченых случаев немассивной ТЭЛА смертность больных в течение 1 мес составляет до 30% (при массивной тромбоэмболии может достигать 100%). Общая смертность в течение 1 года достигает 24%, при повторных ТЭЛА – 45%. Основными причинами смерти в первые 2 нед после ТЭЛА являются сердечно-сосудистые осложнения и пневмония.
Этиологические факторы ТЭЛА в порядке убывания частоты можно расположить
острый флотирующий тромбоз глубоких вен (ТГВ) илеофеморального сегмента (до 50%);
тромбозы глубоких вен голеней;
тромбозы венозных сплетений таза, пристеночные тромбы в полостях правого сердца;
тромбофлебиты поверхностных вен (очень редко).
ТЭЛА и ТГВ являются клиническими проявлениями синдрома венозной тромбоэмболии (ВТЭ), имеющими одни и те же предрасполагающие факторы. Как можно увидеть, в большинстве случаев ТЭЛА (в том числе и клинически бессимптомная) является следствием ТГВ (до 50%). При этом примерно у 70% больных с ТЭЛА при обследовании выявляется ТГВ нижних конечностей.
Можно выделить следующие основные факторы риска ТГВ:
злокачественные новообразования;
гиподинамия, в том числе необходимость соблюдения постельного режима;
переломы костей или травмы ног;
хирургические вмешательства, в первую очередь на органах брюшной полости и нижних конечностях;
пожилой и старческий возраст;
хроническая сердечная недостаточность;
ожирение;
сахарный диабет;
прием пероральных контрацептивов;
хроническая венозная недостаточность нижних конечностей;
эритремия;
системная красная волчанка.
Следующие первичные гиперкоагуляционные состояния также могут иметь значение в формировании ТГВ:
дефицит антитромбина III;
дефицит протеина S;
дефицит протеина C;
нарушения образования и активации плазминогена;
гипергомоцистеинемия;
дисфибриногенемия;
наличие фактора V;
миелопролиферативные нарушения;
полицитемия;
антифосфолипидный синдром.
Гемодинамические и вентиляционные расстройства при ТЭЛА проявляются как:
1. дыхательная недостаточность и артериальная гипоксемия, причинами которых являются:
прекращение кровотока по вентилируемым альвеолам, что приводит к увеличению внутрилегочного “мертвого пространства”;
бронхоспазм (действие на гладкую мускулатуру мелких бронхов биологически активных веществ, выделяющихся из тромбоцитов (тромбоксан А2, серотонин и др.);
развитие ателектазов;
ишемия легкого и снижение вентиляции;
артериоло-венозное шунтирование крови.
2. легочная АГ, возникающая в результате механической окклюзии сосудистого русла и генерализованного спазма артериол, следствием которых являются:
синдром малого сердечного выброса, сопровождающийся снижением МО, АД и нарушением кровоснабжения жизненно важных органов (головного мозга, сердца, почек);
острая правожелудочковая недостаточность с подъемом КДД ПЖ, ЦВД и (в тяжелых случаях) застоем крови в венах большого круга кровообращения.
Наиболее распространена следующая рабочая классификация ТЭЛА, учитывающая анатомические характеристики и распространенность внутрилегочной эмболии:
немассивная ТЭЛА с множественной (часто двусторонней) окклюзией нескольких дистальных ветвей легочной артерии разного калибра;
субмассивная ТЭЛА с эмболизацией долевых и сегментарных ветвей легочной артерии;
массивная тромбоэмболия главных ветвей или ствола легочной артерии.
При этом массивная ТЭЛА предполагала наличие шока или гипотензии (CАД <90 или снижение ³40 мм рт.ст. не менее 15 мин, не связанное с аритмией, гиповолемией или сепсисом). Субмассивная ТЭЛА характеризовалась нормальным АД в сочетании с признаками дисфункции ПЖ (см. ниже), а немассивная ТЭЛА протекала при нормальном АД и функции ПЖ.
Однако тяжесть ТЭЛА, в первую очередь, определяется индивидуальным риском ранней смерти, несколько уровней которого (табл. 1) по рекомендации Европейского кардиологического общества (2008) можно выделить на основании присутствия соответствующих маркеров (табл. 2).
Таблица 1.
Стратификация риска ранней смертности при ТЭЛА.
Риск ранней смертности при ТЭЛА |
Маркеры риска |
Стратегия лечения |
|||
Клинические (шок, гипотензия) |
Дисфункция ПЖ |
Миокардиальное повреждение |
|||
Высокий (>15%) |
+ |
+1 |
+1 |
Тромболизис или эмболэктомия |
|
Невысокий |
Промежуточный (3-15%) |
_ |
+ |
+ |
Госпитализация |
+ |
- |
||||
- |
+ |
||||
Низкий (<1%) |
- |
- |
- |
Ранняя выписка и/или лечение на дому |
|
1 – подтверждают высокую степень риска ранней смертности только при наличии шока или гипотензии
Таблица 2.
Основные маркеры риска при острой ТЭЛА
Клинические маркеры |
шок, гипотензия |
Маркеры дисфункции ПЖ |
признаки дилатации, гипокинеза или перегрузки ПЖ на ЭхоКГ, дилатация ПЖ на РКТ, повышение МНП, повышение давления в ПЖ при его катетеризации |
Маркеры миокардиального повреждения |
позитивные сердечные тропонины T и I, кардиоспецифичные жирные кислоты, связанные с белком (H-FABP) |
Степень обструкции легочно-артериального русла (особенности клиники) зависит от объема самого тромбоэмбола; выраженности генерализованного спазма легочных артериол, происходящего рефлекторно и под действием гуморальных вазоконстрикторных факторов, высвобождающихся из тромбоцитов; выраженности и скорости образования вторичного местного тромба, формирующегося в зоне локализации тромбоэмбола и увеличивающего его размеры (рис.4). В результате этих патологических процессов немассивная ТЭЛА может трансформироваться в массивную с соответствующей динамикой клинических проявлений и прогноза риска ранней смертности.

Рисунок 4. Увеличение окклюзии ветви ЛА за счет вторичного тромбозирования эмбола.
Клинические проявления массивной и субмассивной ТЭЛА (в высоким риском ранней смертности) можно сгруппировать в следующие синдромы:
дыхательной недостаточности;
инфаркта легкого или инфаркт-пневмонита;
плеврита (сухого или экссудативного, в том числе геморрагического);
острого легочного сердца;
артериальной гипотонии;
нарушения перфузии внутренних органов.
Наиболее типичными жалобами при ТЭЛА (на фоне явных признаков ТГВ нижних конечностей) являются одышка по типу тахипноэ, боли, напоминающие плеврит, страх смерти, тахикардия, кашель и кровохарканье. ТЭЛА маловероятна при отсутствии следующих трёх симптомов: одышки, тахипноэ (свыше 20 в минуту) и болей, напоминающих плеврит.
С целью увеличения верифицирующей способности отдельных клинических компонентов они были сведены в комплексные прогностические шкалы, из которых наиболее популярными являются Geneva и Wells (табл. 3).
Таблица 3.
Клиническая вероятность наличия ТЭЛА
Модифицированный индекс Geneva |
Индекс Wells |
||
Предрасполагающие факторы: |
Предрасполагающие факторы: |
||
Возраст >65 |
1 |
ТГВ или ТЭЛА в анамнезе |
1,5 |
ТГВ или ТЭЛА в анамнезе |
3 |
В постели ³3 дней подряд или операция ≤4 недель назад |
1,5 |
Рак (активный или ≤1 год назад) |
2 |
Рак (активный или ≤6 мес назад) |
1 |
Операция под общим наркозом или перелом н/к ≤1 назад |
2 |
||
Симптомы: |
Симптомы: |
||
Боль в ноге с одной стороны |
3 |
Кровохарканье |
1 |
Кровохарканье |
2 |
||
Клинические признаки: |
Клинические признаки: |
||
Односторонний отек + болезненная пальпация по ходу глубоких вен |
4 |
Отек + болезненная пальпация по ходу глубоких вен |
3 |
ЧСС 75-94 |
3 |
ЧСС >100 |
1,5 |
ЧСС ³95 |
5 |
Другой диагноз менее вероятен |
3 |
Клиническая вероятность: |
Клиническая вероятность: |
||
низкая |
0-3 |
низкая |
0-1 |
умеренная |
4-10 |
умеренная |
2-6 |
высокая |
³11 |
высокая |
³7 |
наличие ТЭЛА вероятно |
0-4 |
||
наличие ТЭЛА маловероятно |
>4 |
||
При физикальном исследовании у пациентов с массивной и субмассивной ТЭЛА определяяется цианоз в сочетании с бледностью кожных покровов (особенно области шеи и верхней половины туловища). В легких на фоне ослабленного дыхания могут выслушиваться мелкопузырчатые влажные хрипы или крепитация (инфаркт-пневмонит), иногда шум трения плевры. При исследовании сердечно-сосудистой системы определяются тахикардия более 100 уд. в мин, акцент II тона на легочной артерии, снижение АД, набухание шейных вен. При развитии ОЛС в V межреберье по левому краю грудины может выслушиваться патологический III тон (правожелудочковый протодиастолический ритм галопа). При перкуссии сердца можно выявить смещение вправо правой границы относительной тупости и умеренное расширение абсолютной тупости сердца. При осмотре пациента акцентируют внимание на возможные ранние признаки ТГВ нижних конечностей:
появление боли в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса);
локальная болезненность при пальпации по ходу вен;
спонтанные боли в области стопы и голени, усиливающиеся при ходьбе;
односторонний отек голени, стопы и бедра, выявляемый при осмотре в горизонтальном и вертикальном положении пациента.
При этом является обязательным измерение окружности бедра и голени на уровне 15-20 см выше и 10 см ниже колена для выявления асимметрии.
Немассивная ТЭЛА (с невысоким риском ранней смертности) часто протекает под «маской» других заболеваний и синдромов:
повторные «пневмонии» неясной этиологии;
быстропроходящие (в течение 2–3 суток) сухие плевриты;
экссудативные плевриты, в том числе геморрагические;
повторные «необъяснимые» обмороки, коллапсы, нередко сопровождающиеся ощущением нехватки воздуха и тахикардией;
внезапно возникающие чувства сдавления в груди, затруднения дыхания и последующего повышения температуры тела;
«беспричинная» лихорадка, не поддающаяся антибактериальной терапии;
появление и/или прогрессирование сердечной недостаточности, резистентной к лечению;
появление и/или прогрессирование симптомов подострого или хронического легочного сердца при отсутствии указаний на хронические заболевания бронхолегочного аппарата.
Лабораторно-инструментальная диагностика.
Выбор тех или иных лабораторно-инструментальных исследований для верификации диагноза зависит от степени риска ранней смертности (рис.5,6). Ангиография (АГ) относится к «золотому стандарту» диагноза ТЭЛА, однако в связи с ее инвазивностью, дороговизной в настоящее время все шире используются определение D-димера, компрессионная ультрасонография (КУСГ) нижних конечностей, вентиляционно-перфузионная сцинтиграфия (ВПС), РКТ.
Показания к селективной ангиопульмонографии при ТЭЛА.
Подозрение на немассивную ТЭЛА, особенно в тех случаях, когда другие методы исследования (например, радионуклидные) дают сомнительные результаты, а антикоагулянтная или тромболитическая терапия чревата повышенным риском кровотечений.
Рецидивирующее кровохарканье или легочное кровотечение, генез которых не удается выяснить с помощью обычных методов клинико-инструментального исследования больного.
Подозрение на врожденную аномалию легкого или легочных сосудов, когда от точности установления диагноза зависит выбор наиболее рационального метода лечения, включая оперативное вмешательство.
Уточнение риска предстоящей операции при точно установленном диагнозе.



























Рисунок 5. Алгоритм обследования при подозрении ТЭЛА высокой степени риска (с гипотонией или шоком).







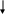












Рисунок 6. Алгоритм обследования при подозрении ТЭЛА невысокой степени риска (без гипотонии и шока).
Ангиографические признаки ТЭЛА (рис.7):
полная обтурация одной из ветвей ЛА и формирование «культи» одной из крупных ее ветвей;
резкое локальное обеднение сосудистого рисунка, соответствующее бассейну эмболизированной артерии;
внутриартериальные дефекты наполнения;
расширение обтурированной ветви ЛА проксимальнее места обструкции;
локальное отсутствие контрастирования дистальных разветвлений легочной артерии (зоны аваскуляризации) и формирование «культи» артерии встречается не только при ТЭЛА, но и при других патологических состояниях (рак легкого, абсцесс, крупная воздушная полость и т.п.)
в этих случаях для установления правильного диагноза необходимо учитывать данные других методов исследования (рентгенологического, пульмоносцинтиграфии и т.п.) в сопоставлении с клинической картиной заболевания.

Рисунок 7. Ангиограмма легких при ТЭЛА. Стрелкой показан артериальный дефект наполнения в области локализации эмбола и обрыв наполнения артерии («культя» артерии).
РКТ при ТЭЛА
отрицательный результат однодетекторной компьютерной томографии не позволяет достоверно исключить ТЭЛА,
мультидетекторная компьютерная томография (МДКТ) обладает значительно большей диагностической способностью;
отрицательное прогностическое значение МДКТ выше у пациентов с низкой или умеренной клинической вероятностью ТЭЛА, тогда как положительное прогностическое значение выше при высокой клинической вероятности;
верифицирующая способность МДКТ при низкой или умеренной клинической вероятности ТЭЛА увеличивается в сочетании с КУСГ и D-димер-тестом;
диагностическое значение КТ-ангиографии значительно выше КТ-флебографии, обладая при этом меньшей лучевой нагрузкой;
диагностическое значение КТ-флебографии лишь ненамного выше КУСГ, которая в связи с этим может быть более предпочтительной.
УЗ допплеровское исследование глубоких вен нижних конечностей при подозрении на ТЭЛА:
характерным признаком считают неспадение вены при надавливании на неё ультразвуковым датчиком (в просвете вены находится тромб) - компрессионная ультрасонография (КУСГ);
при интерпретации данных визуализации вен подколенной области можно получить как ложноположительные, так и ложноотрицательные результаты;
у 30% больных с ТЭЛА при флебографии изменений не обнаруживают;
за счёт неинвазивности УЗ исследования его можно проводить повторно.
Вентиляционно-перфузионная сцинтиграфия легких (сочетание радионуклидного исследования региональных нарушений легочной вентиляции (пневмосцинтиграфии – ингаляция радионуклида) и перфузии (пульмоносцинтиграфии – радионуклид в/в) при подозрении на ТЭЛА является альтернативой РКТ в обследовании пациентов с повышенным уровнем D-димера, а также с противопоказаниями к РКТ ( аллергия на контраст, почечная недостаточность). Диагноз ТЭЛА наиболее вероятен, если при ВПС в двух и более сегментах легкого обнаруживается выраженное несоответствие между значительно сниженной перфузией и нормальной или мало измененной вентиляцией (рис. 8), а на обычной рентгенограмме в этой области не удается выявить признаков других патологических процессов, сопровождающихся локальным уменьшением кровотока (опухоль, абсцесс, полость и т.п.). В этих случаях вероятность тромбоэмболии ветвей легочной артерии достигает 90%. Если происходит одновременное снижение перфузии и вентиляции, а на рентгенограмме в этой зоне отсутствуют значительные изменения или, наоборот, выявляется обширное поражение, диагноз ТЭЛА весьма сомнителен.

Рисунок 8. Слева – перфузионная сканограмма легких, задняя проекция: визуализируются множественные сегментарные и полисегментарные дефекты перфузии в верхней и нижней долях правого легкого, а также в язычковых сегментах и нижней доле левого легкого. Справа – вентиляционная сканограмма: нормальное и равномерное распределение 133Хе. Диагноз множественной тромбоэмболии ветвей легочной артерии подтвержден в ходе ангиопульмонографического исследования.
ЭхоКГ при ТЭЛА.
дилатация правого желудочка – диастолический размер ПЖ >30 мм или соотношение размеров ПЖ/ЛЖ >1,
тромбоз правых отделов сердца,
время ускорения <90 мсек или трикуспидальная недостаточность с градиентом давления > 30 мм рт.ст. при отсутствии гипертрофии ПЖ,
ускорение выброса ПЖ < 60 мсек в сочетании с трикуспидальной недостаточностью < 60 мм рт.ст.,
выбухание или систолическое сглаживание межжелудочковой перегородки в сторону левого желудочка,
гипокинез и/или акинез сегментов свободной стенки ПЖ в сочетании с нормо- и/или гиперкинезом верхушки ПЖ.
Отсутствие ЭхоКГ признаков перегрузки или дисфункции ПЖ у пациента с шоком или гипотонией позволяет с высокой степенью вероятности исключить ТЭЛА. Кроме того, ЭхоКГ позволяет уточнить другие причины шока: тампонаду сердца, острую клапанную дисфункцию, острый инфаркт миокарда, гиповолемию.
D-димер плазмы.
Диагностическое значение имеет в основном отрицательный результат его определения в крови (менее 0,5 мкг/мл) – позволяет с высокой вероятностью исключить ТЭЛА.
Ложноотрицательный результат возможен при эмболии в недавнем прошлом и эмболиях мелких ветвей ЛА.
Специфичность теста уменьшается с возрастом (у пожилых).
Может быть повышен при онкопатологии и беременности.
Применяют только для дополнительного исключения ТЭЛА или тромбоза глубоких вен нижних конечностей у пациентов с низкой и средней степенью вероятности ТЭЛА.
Остальные распространенные методы (рентгенография органов грудной клетки и ЭКГ) не имеют самостоятельного значения, несут косвенную информацию и могут применяться только в составе диагностического комплекса.
Рентгенологические признаки, позволяющие подозревать возможность ТЭЛА:
высокое стояние купола диафрагмы на стороне поражения;
инфильтрация легочной ткани (спустя 12–36 ч от начала заболевания, обычно расположена субплеврально или имеет конусообразную форму с вершиной, обращённой к воротам лёгких);
ателектазы (в т.ч. дисковидной и треугольной формы);
плевральный выпот;
выбухание конуса легочной артерии;
увеличение правых отделов сердца, расширение верхней полой вены;
локальное уменьшение лёгочной васкуляризации (симптом Вестермарка).
ЭКГ при ТЭЛА.
ЭКГ применяется, в основном, для исключения острого инфаркта миокарда, а также диагностики нарушений сердечного ритма, которые часто обнаруживают при ТЭЛА: синусовой тахикардии, фибрилляции и трепетания предсердий, суправентрикулярной и желудочковой экстрасистолии и др. Лишь в 20–25% случаев, как правило, при массивной ТЭЛА и развитии клинической картины ОЛС, наблюдаются признаки острой перегрузки ПЖ (рис. 9). В этих случаях значительно преобладает электрическая активность ПЖ и правой половины МЖП, ведущая к резкому изменению электрической оси, напоминает соответствующие нарушения, выявляемые при гипертрофии ПЖ. При эффективном лечении ТЭЛА и нормализации давления в легочной артерии изменения на ЭКГ быстро уменьшаются и исчезают.

Рисунок 9. ЭКГ-признаки ОЛС - «синдром McGinn-White».
внезапное углубление зубцов QIII и SI (признак QIIISI);
подъем сегмента RS–T в отведениях III, aVF, V1 и V2 и дискордантное снижение сегмента RS–T в отведениях I, aVL, V5 и V6;
появление отрицательных зубцов Т в отведениях III, aVF, V1 и V2;
полная или неполная блокада правой ножки пучка Гиса;
признаки острой перегрузки правого предсердия в виде остроконечных высоких зубцов Р в отведениях III, II и aVF (P-pulmonale).
Другие маркеры дисфункции ПЖ и миокардиального повреждения при ТЭЛА:
низкая концентрация мозгового натрийуретического пептида (МНП) ассоциирована с хорошим прогнозом в отношении ранней смертности и серьезных клинических исходов ТЭЛА;
повышенный уровень тропонинов T и I, а также кардиоспецифичных жирных кислот, связанных с белком (H-FABP), коррелирует с риском ранней смертности, обусловленной ТЭЛА (отрицательный прогноз), несмотря на гемодинамическую стабильность пациентов;
Лечение ТЭЛА.
Стратегии лечения различаются, в первую очередь, в зависимости от степени риска ранней смертности.
Общие принципы лечения при высоком риске:
немедленно начать антикоагулянтную терапию НФГ;
добутамин или допамин при снижении сердечного выброса (даже на фоне нормального АД), гипотонии и для профилактики прогрессирования ПЖ недостаточности и смерти;
оксигенотерапия;
не рекомендуется агрессивное ведение жидкостей;
тромболитическая терапия (ТЛТ) при шоке и/или персистирующей гипотонии;
хирургическое лечение как альтернатива ТЛТ (при абсолютных противопоказаниях к ней) или при ее неэффективности;
катетерная эмболэктомия или фрагментирование тромбов в проксимальных ветвях ЛА как альтернатива хирургическому лечению при неэффективности или абсолютных противопоказаниях к ТЛТ.
Общие принципы лечения при невысоком риске:
при высокой и средней клинической вероятности ТЭЛА начать антикоагулянтную терапию, не дожидаясь верификации диагноза;
у больных с высоким риском кровотечения или тяжелой почечной недостаточностью для стартовой терапии применяется нефракционированный гепарин (НФГ), в остальных случаях предпочтение отдается низкомолекулярным гепаринам (НМГ);
лечение гепаринами продолжают не менее 5 дней, в дальнейшем они заменяются непрямыми антикоагулянатми (АВК), если МНО сохраняется на целевом уровне (2,0 – 3,0) не менее 2 дней подряд.
ТЛТ может использоваться только у части пациентов с промежуточным риском (см. табл. 1) и не используется при низком риске ранней смертности.
Антикоагулянтная терапия НФГ
в/в струйно (болюсом) 5–10 тыс. МЕ, а затем продолжают в/в кап. введение со скоростью 1000-1250 МЕ в час;
суточная доза не превышает 30 000 МЕ;
в качестве альтернативы возможно длительное прерывистое в/в или п/к введение гепарина по 5000 МЕ каждые 4 ч;
обязателен контроль активированного частичного тромбопластинового времени (АЧТВ, в норме 28-38 сек) (табл. 4):
определяют каждые 4 ч, пока, по крайней мере, дважды не будет обнаружено увеличение АЧТВ в 1,5–2 раза выше исходного уровня, после чего АЧТВ определяют 1 раз в сутки;
если АЧТВ увеличивается менее чем в 1,5 раза выше исходного, в/в струйно вводят 2–5 тыс. МЕ гепарина и увеличивают скорость инфузии на 25%.
если АЧТВ более чем в 3 раза превышает исходный показатель, скорость инфузии уменьшают на 25%.
Таблица 4.
Регулирование дозы при в/в инфузии НФГ в зависимости от АЧТВ.
АЧТВ |
Начальная доза 80 ЕД/кг болюс, затем 18 ЕД/кг/ч |
<35 cек (менее чем в 1,2 раза выше контроля) |
80 ЕД/кг болюс и увеличить скорость инфузии на 4 ЕД/кг/ч |
35-45 сек (в 1,2–1,5 раза выше контроля) |
40 ЕД/кг болюс и увеличить скорость инфузии на 2 ЕД/кг/ч |
46-70 сек (в 1,5–2,3 раза выше контроля) |
Без изменений |
71-90 сек (в 2,3–3 раза выше контроля) |
Уменьшить скорость инфузии на 2 ЕД/кг/час |
>90 сек (более чем в 3 раза выше контроля) |
Остановить введение на 1 ч, затем продолжить ее, уменьшив скорость введения на 3 ЕД/кг/ч |
Противопоказания для назначения гепарина:
гиперчувствительность к гепарину;
заболевания, сопровождающиеся повышенной кровоточивостью (гемофилия, тромбоцитопения);
кровотечения, эрозивно-язвенные поражения органов ЖКТ;
тромбоцитопения менее 100 000/мкл;
геморрагический инсульт;
тяжёлая артериальная гипертония;
цирроз печени с варикозом пищевода;
недавно проведённые хирургически вмешательства на глазах, мозге, простате, печени и желчных путях, состояние после пункции спинного мозга.
Антикоагулянтная терапия НМГ (надропарин, эноксапарин, дельтапарин)
более высокая эффективность и более редкое возникновение геморрагических осложнений и тромбоцитопений (относительно мало влияют на тромбин и почти не связывают II фактор);
простота дозировки, п/к введение, более длительный период полувыведения;
отсутствие необходимости в частом лабораторном контроле (АЧТВ 1 раз в 3-4 дня), не требуется измерение анти-Ха активности;
возможность амбулаторной терапии;
надропарин (фраксипарин): 86 МЕ/кг болюсом, затем 86 МЕ/кг через каждые 12 часов п/к; эноксапарин (клексан): 1 мг/кг (100 МЕ/кг) через каждые 12 часов п/к; дельтапарин (фрагмин): 120 МЕ/кг через каждые 12 часов п/к.
Антагонисты витамина К (АВК) – непрямые антикоагулянты.
Механизм действия АВК основан на ингибировании образования активной формы витамина К с последующим нарушением витамин К-зависимых факторов свертывания.
Назначаются (варфарин) одновременно с применением гепарина уже на 1–2 день заболевания.
Значимая гипокоагуляция выявляется не ранее, чем через 8-12 ч., максимум эффекта спустя 72-96 ч, продолжительность действия однократной дозы может достигать 2-5 дней.
Варфарин принимается в начальной дозе 5–7,5 мг 1 раз/сут в фиксированное время после еды (меньшие дозы используются у лиц старше 70 лет, имеющих пониженную массу тела, хроническую сердечную или почечную недостаточность, исходном нарушении функции печени, совместном применении с амиодароном, недавних хирургических вмешательствах)
Контроль МНО проводится через 8-10 ч. после приема препарата на третий день после начала лечения.
В период подбора дозы на протяжении первой недели определение МНО рекомендуется проводить ежедневно. При последовательном получении двух целевых значений МНО следующее измерение проводят через неделю, при сохранении целевых значений дальнейшие измерения можно проводить 1 раз в 4 нед.
В последующем коррекция дозы варфарина производится с учетом уровня клинически необходимой гипокоагуляции (при лечении ТЭЛА и ВТЭ по уровню МНО 2,0-3,0 в течение 3-6 месяцев) (табл. 5).
Таблица 5.
Алгоритм подбора дозы варфарина, обеспечивающей терапевтический диапазон МНО.
Первые 2 дня однократный прием 5 мг (2 табл.) вечером после ужина |
||
3 день |
Утром определить МНО |
Действия |
МНО <1,5 |
Увеличить дозу на 1,25 мг/сут, контроль МНО через 1-2 дня |
|
МНО 1,5-2,0 |
Увеличить дозу на 0,625 мг/сут, контроль МНО через 1-2 дня |
|
МНО 2,0-3,0 |
Не менять суточную дозу, контроль МНО через 1-2 дня |
|
МНО 3,0-4,0 |
Уменьшить дозу на 0,625 мг/сут, контроль МНО через 1-2 дня |
|
МНО >4,0 |
Уменьшить дозу на 1,25 мг/сут, контроль МНО через 1-2 дня |
|
4-5 дни |
Утром определить МНО |
Действия соответствуют алгоритму 3 дня. Если подбор дозы занимает больше 5 дней, дальнейшая кратность контроля МНО 1 раз в 2 дня с использованием алгоритма 3 дня |
При изменении дозы варфарина и/или совместном назначении препаратов, влияющих на метаболизм АВК (см. ниже), контроль МНО проводят через 3-7 дней.
Факторы, снижающие эффект варфарина.
Повышенное поступление витамина К с пищей (вегетарианское питание, особенности питания [зеленый чай содержит 712 мкг% витамина К, молоко 1 мкг%, кофе 38 мкг%, яйцо 11 мкг%, сливочное масло 30 мкг%]).
Связывание витамина К в кишечнике (холестирамин).
Медикаменты: антациды, антигистаминные препараты, барбитураты, сукральфат, оральные контрацептивы.
Хронический алкоголизм.
Генетическая резистентность к витамину К.
Гипотиреоз (снижение катаболизма прокоагулянтов).
Факторы, повышающие эффект варфарина.
Недостаточная
абсорбция витамина К в кишечнике (мальабсорбция, обструкция желчевыводящих путей);
продукция витамина К в кишечнике (прием антибиотиков);
поступление витамина К с пищей.
Болезни печени, острая алкогольная интоксикация (снижение синтеза прокоагулянтов).
Гипертиреоз (повышение катаболизма прокоагулянтов).
Медикаменты: аллопуринол, амиодарон, хинидин, аспирин, клофибрат, симвастатин, омепразол, ранитидин, сульфаниламиды, тиреоидные гормоны, стрептокиназа.
Противопоказания к варфарину.
Абсолютные:
гемоглобин менее 113 г/л;
язвенная болезнь желудка и 12 пк последние 3 года;
желудочно-кишечные или урогенитальные кровотечения в течение последнего года;
геморрагический инсульт в анамнезе;
коагулопатии;
тяжелая почечная и печеночная недостаточность;
неконтролируемая артериальная гипертензия (САД>185 мм рт.ст.).
Относительные:
беременность;
риск кровотечения выше потенциальной клинической пользы от назначения АВК;
прием алкоголя и наркотиков;
деменция и психотические состояния.
Тромболитическая терапия относится к первоочередным мероприятиям при ТЭЛА высокого риска ранней смертности (с кардиогенным шоком и/или стойкой гипотензией).
Обычно применяют стрептокиназу, урокиназу или альтеплазу. Выбор фибринолитика зависит от индивидуальной оценки пользы и риска, доступности и стоимости. Перед лечением и через 4 ч от начала введения тромболитиков контролируют протромбиновое время, АЧТВ, тромбиновое время, уровень фибриногена и продуктов деградации фибрина. Если отсутствуют признаки растворения тромбов, скорость введения препаратов увеличивают в 2 раза.
Стрептокиназа применяется в/в капельно в дозе 250 000 МЕ в качестве нагрузочной дозы за 30 мин, далее 100 000 МЕ/ч в течение 12-24 ч. В ускоренном режиме - 1,5 млн МЕ. на 100 мл физ. раствора или 5% глюкозы за 90-120 мин.
Урокиназа 4400 МЕ/кг в качестве нагрузочной дозы за 10 мин, далее 4400 МЕ/кг в течение 12-24 ч. В ускоренном режиме - 3 млн МЕ. за 2 часа.
Во время введения стрептокиназы и урокиназы приостанавливают введение гепарина. Продолжить его введение можно при уменьшении АЧТВ до 80 сек.
Альтеплаза является более специфичной к фибрину, возможно повторное введение при явлениях рецидива ТЭЛА. Доза альтеплазы – 15 мг в/в болюсом, затем 50 мг в/в капельно медленно за 30 мин., затем 35 мг за 60 мин до достижения максимальной дозы 100 мг. С альтеплазой следует вводить подобранный по весу гепарин по контролю АЧТВ в/в болюсно 60 ЕД/кг (до 4000 ЕД), затем в/в инфузия 12 ЕД/кг 24-48 часов (максимум до 1000 ЕД/час). При этом целевое АЧТВ должно быть 50-70 мс. АЧТВ должно проверяться через 3, 6, 12, 24 часов после начала лечения.
Наибольший эффект отмечается в течение первых 48 ч. ТЭЛА, но польза сохраняется и при ее применении в течение 6-14 дней от появления симптомов. Преимущества перед терапией НФГ в виде быстрого улучшения гемодинамики сохраняются лишь в течение первых дней, спустя неделю различия нивелируются. Эффект оценивается по клиническим и ЭхоКГ данным.
Противопоказания к ТЛТ (абсолютные противопоказания при инфаркте миокарда могут стать относительными при ТЭЛА).
Абсолютные:
геморрагический инсульт, ишемический инсульт в предыдущие 6 месяцев;
травма или опухоли ЦНС;
крупные травмы, операции, повреждение головы в предшествующие 3 недели;
желудочно-кишечные кровотечения в предшествующий месяц;
нарушения кроветворения;
расслоение аорты.
Относительные:
преходящие ишемические атаки в течение предыдущих 6 месяцев;
лечение пероральными непрямыми антикоагулянтами;
беременность или 1 неделя после родов;
непережимаемые инъекции (биопсия органа или пункция артерии, которую невозможно механически прижать);
травматическая реанимация;
систолическое АД более 180 мм рт.ст.;
выраженное поражение печени;
инфекционный эндокардит;
активная фаза язвенной болезни.
Хирургическое лечение ТЭЛА используют у больных, имеющих противопоказания для проведения ТЛТ или применения антикоагулянтов, а также высокую угрозу рецидива ТЭЛА при неустранимых факторах риска (кава-фильтр):
открытая эмболэктомия чаще проводится пациентам, нуждающимся в реанимации;
кава-фильтр может быть установлен в плановом порядке.
Методы катетерной эмболэктомии или фрагментации тромбов проксимальных ветвей ЛА рассматриваются в качестве альтернативы хирургическому лечению у пациентов высокого риска при наличии противопоказаний или неэффективности ТЛТ.
Профилактика и длительное лечение ТЭЛА.
Если ТЭЛА возникла на фоне обратимого фактора риска (хирургическое вмешательство, травма, терапия эстрогенами, беременность, некоторые терапевтические заболевания), а также после идиопатической ТЭЛА лечение АВК рекомендуют продолжать в течение 3 мес.
У пациентов с первым эпизодом идиопатической ТЭЛА и низким риском кровотечения возможно длительное применение оральных АВК, после второго эпизода такая терапия является обязательной.
Длительная антикоагулянтная терапия должна сопровождаться регулярной оценкой риска/пользы продолжения лечения.
После ТЭЛА на фоне онкозаболевания показано назначение НМГ на период 3-6 мес, после этого продолжают лечение НМГ или АВК неопределенно долго или до радикального излечения основного заболевания.
У пациентов с семейным анамнезом венозных тромбозов, первым эпизодом тромбоза в возрасте моложе 45 лет, тромбозом церебральных и висцеральных вен, на фоне приема оральных контрацептивов, привычного невынашивания беременности и мертворождений АВК назначаются на период 6 месяцев, если:
Доза АВК подбирается так, чтобы МНО находилось на уровне 2,0-3,0 (табл.5) независимо от длительности лечения.
Факторы риска больших кровотечений при длительной антикоагулянтной терапии:
возраст старше 75 лет,
желудочно-кишечное кровотечение в анамнезе,
геморрагический инсульт в анамнезе,
АГ (ДАД выше 110 мм рт. ст.);
почечная и печеночная недостаточность;
злокачественные заболевания;
алкоголизм;
сопутствующая антитромбоцитарная терапия (по возможности ее надо избегать),
неадекватный контроль коагуляции,
субоптимальное мониторирование антикоагулянтной терапии.
Лечение кровотечений на фоне АВК.
1. Высокий уровень МНО без кровотечения:
Если 5<МНО<9:
пропустить 1-2 приема препарата, контроль МНО, возобновление лечения при терапевтических значениях МНО или
пропустить 1 прием, витамин К 1-2,5 мг;
Если МНО>9:
пропустить 1 прием, витамин К 5 мг; если МНО на высоких значениях 24-48 часов, витамин К 1-2,5 мг, возобновить лечение при терапевтических значениях МНО.
2. Небольшое кровотечение (носовое или гематурия):
прекратить прием препарата на 1-2 дня, витамин К 0,5 мг в/в или 5-10 мг per os.
3. Жизнеугрожающее кровотечение (внутричерепное или желудочно-кишечное):
прекратить прием препарата; витамин К 5-10 мг в/в (при необходимости повторить); в/в инфузия свежезамороженной плазмы (15 мл/кг).
