
- •Модуль № 2
- •Раздел 6. Поясничная область, забрюшинное пространство.
- •Показать треугольник Пти
- •Показать четырёхугольник Гринфельта-Лесгафта
- •Показать слои клетчатки забрюшинного пространства
- •Показать элементы почечной ножки
- •Современное применение переднего спондилодеза
- •Описание переднего спондилодеза в поясничном отделе
- •Преимущества переднего спондилодеза
- •Задний поясничный спондилодез
- •Как проводится задний поясничный спондилодез
- •Назвать и показать на скелете расположение связок позвоночного столба.
- •Раздел 7. Таз
- •7.Определить на препарате, что удаляют при экстирпации матки
- •О пределить ориентиры, линию разреза кожи, слои области при операции при Винкельману при водянке яичка
- •Определить ориентиры, линию разреза кожи, слои области при операции по поводу разрыва задней урертры
- •Определить ориентиры, линию разреза кожи, слои области при дренировании флегмоны таза по Мак Уортеру-Буяльскому
- •Определить ориентиры, линию разреза, слои области при дренировании седалищно-прямокишечного парапроктита
- •302. Операция Торека—Герцена.
- •304. Фиксация яичка к широкой фасции бедра за остатки гунтерова тяжа.
- •305. Бедренно-мошоночный анастомоз по Китли.
- •110. Разрезы для обнажения мочеточника.
- •111. Обнажение мочеточника по с. П. Федорову.
- •112. Линия операционного разреза для уретероцистонеостомии с ревизией почки по и. М. Деревянно.
- •322. Хирургические доступы к предстательной железе.
- •Чреспузырная аденомэктомйя “вслепую”
- •323. Чреспузырная аденомэктомия “вслепую”.
- •325. Катетер-компрессор Померанцева — Фолея, вставленный в простатическое ложе.
- •Чреспузырная аденомэктомия “на глаз”
- •326. Аденомэктомия “на глаз”.
- •326. Аденомэктомия “на глаз”.
- •327. Набор специальных инструментов в. В. Гольдберга, облегчающих проведение аденомэктомии.
- •328. Операция Гринчака.
- •329. Перевязка внутренней подвздошной артерии.
- •Промежностная аденомэктомия
- •330. Линии промежностных разрезов при простатэктомии.
- •332. Операция а. Т. Лидского.
- •Раздел 8. Верхняя конечность
- •Определить ориентиры, линию разреза при доступе к подключичной артерии по Петровскому или Джанелидзе, топографию снп в пределах ключично-грудинного треугольника
- •1. Оперативный доступ по Джанелидзе
- •2. Оперативный доступ по Петровскому
- •Продемонстрировать анестезию плечевого сплетения
- •Определить проекционную линию подмышечной артерии, слои области, показать мышцу-ориентир, топографию снп в ране в пределах подгрудного треугольника
- •Определить проекционную линию плечевой артерии, показать слои области, мышцу-ориентир, топографию внутри снп при обнажении артерии в нижней трети плеча
- •Определить проекционную линию лучевого нерва, показать слои области, межмышечный промежуток, нерв в нижней трети плеча
- •Определить линию лучевой артерии, показать слои области, межмышечный промежуток, топографию внутри снп в нижней трети предплечья
- •Л игировать артерию с помощью иглы Дешана
- •Продемонстрировать специальные инструменты, полуавтоматические сшивающие аппараты для операций на сосудах
- •Определить ориентиры, линию кожного разреза, слои области при дренировании поддельтовидной флегмоны
- •Определить ориентиры, линию кожного разреза, слои области при дренировании поверхностной или глубокой подгрудной флегмоны
- •Определить ориентиры, линию кожного разреза, слои области при дренировании флегмоны подмышечной ямки.
- •Определить ориентиры, линию кожного разреза, слои области при дренировании переднего фасциального ложа предплечья.
- •Определить ориентиры, линию кожного разреза, слои области при дренировании флегмоны пространства Пирогова-Парона.
- •Выполнить местное обезболивание пальца по Лукашевичу-Оберсту.
- •17. Выполнить разрез при подкожном панариции дистальной фаланги пальца, показать «запретную» зону ладони Канавела.
- •Операции на тыльной поверхности дистальной (ногтевой) фаланги. Паронихии. Лечение паронихий. Операции при подногтевом панариции. Операция Канавела.
- •Выполнить заднюю пункцию плечевого сустава.
- •Выполнить задненаружную пункцию локтевого сустава.
- •Определить ориентиры, линию кожного разреза, слои области при дренировании плечевого сустава по Лангенбеку.
- •Определить ориентиры, линию кожного разреза, слои области при дренировании локтевого сустава по Кохеру.
- •VI. Нижняя конечность
- •Определить проекционную линию задней большеберцовой артерии, показать слои области, межмышечный промежуток, топографию внутри снп в средней трети голени.
- •Определить проекционную линию передней большеберцовой артерии, показать слои области, топографию внутри снп в средней трети голени.
- •Определить линию разреза кожи для обнажения задней большеберцовой артерии позади медиальной лодыжки, показать слои области, топографию артерии.
- •Наложить сухожильный шов по Кюнео Сухожильный шов по Кюнео накладывается в виде переплета
- •Разрыв ахиллова сухожилия
- •Определить ориентиры и линии кожных разрезов для дренирования подфасциальных флегмон переднего ложа бедра.
- •Определить ориентиры и линии разрезов кожи для дренирования подапоневротической флегмоны переднего фасциального ложа голени.
- •2 20.Вскрытие глубоких флегмон подошвы.
- •2 09.Экзартикуляция фаланг пальцев кисти.
Как проводится задний поясничный спондилодез
Хирург делает разрез на спине по средней линии длиной 5-10 см, после чего мышцы отодвигаются вбок, отделяясь от дужек позвонков. После этого проводится ламинэктомия - удаление дужек позвонков, что позволяет открыть доступ к нервным корешкам.
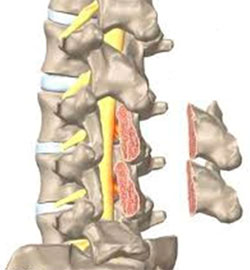
После этого фасеточные суставы, которые находятся прямо над нервным корешками, «подсекаются», чтобы расширить пространство для нервов. Далее нервный корешок оттягивается вбок и пораженный межпозвонковый диск удаляется. Далее в это пространство вводится костный трансплантат или кейдж с костной тканью.
Чистый задний спондилодез имеет то преимущество, что он позволяет осуществить спондилодез в передней части позвонков без необходимости проведения дополнительно оперативного вмешательства. Однако, у этого метода есть и недостатки:
Нет возможности удалить достаточно ткани межпозвонкового диска при заднем доступе.
Передний доступ дает больше возможности удаления ткани межпозвонкового диска, что увеличивает поверхность для спондилодеза.
При переднем доступе можно имплантировать костный фрагмент большего объема, чем при заднем.
В случае деформации позвоночника (например, истмический спондилолистез) задний доступ затрудняет исправление такой деформации.
Есть маленький риск того, что при заднем доступе может быть смещение костного фрагмента или кейджа назад в спинномозговой канал, что вызовет сдавление спинного мозга или нервного корешка.
Эффективность спондилодеза при заднем доступе выше, чем при заднебоковом, так как костный трансплантат вводится в переднюю часть межпозвонкового пространства. Кость в передней части дискового пространства зарастает лучше, так как имеется больше пространства, чем при заднебоковом «желобковом» метода, а кроме того, костный фрагмент там находится как бы в придавленном виде. Такое сдавление кости ускоряет процесс срастания тел позвонков.
Назвать и показать на скелете расположение связок позвоночного столба.
Связки позвоночного столба, ligg. columnae vertebralis, можно подразделить на длинные и короткие .
 К
группе длинных связок позвоночного
столба относятся следующие:
К
группе длинных связок позвоночного
столба относятся следующие:
1. Передняя продольная связка, lig. longitudinale anterius , проходит вдоль передней поверхности и отчасти вдоль боковых поверхностей тел позвонков на протяжении от переднего бугорка атланта до крестца, где она теряется в надкостнице I и II крестцовых позвонков.
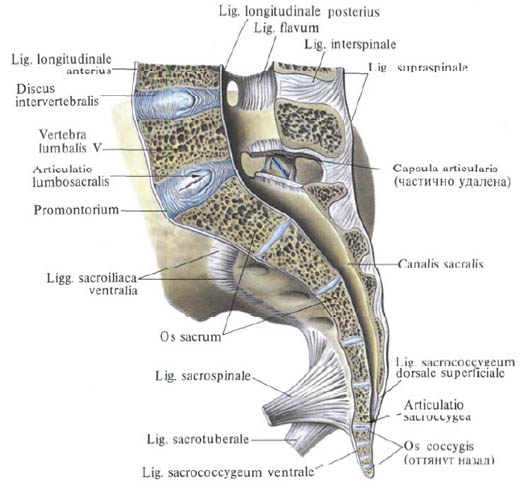 Передняя
продольная связка в нижних отделах
позвоночного столба значительно шире
и крепче. Она рыхло соединяется с телами
позвонков и плотно — с межпозвоночными
дисками, так как вплетена в покрывающую
их надхрящницу (перихондрий), perichondrium;
no бокам позвонков она продолжается в
их надкостницу. Глубокие слои пучков
этой связки несколько короче поверхностных,
в силу чего они соединяют между собой
прилежащие позвонки, а поверхностные,
более длинные пучки залегают на протяжении
4 позвонков. Передняя продольная связка
ограничивает чрезмерное разгибание
позвоночного столба.
Передняя
продольная связка в нижних отделах
позвоночного столба значительно шире
и крепче. Она рыхло соединяется с телами
позвонков и плотно — с межпозвоночными
дисками, так как вплетена в покрывающую
их надхрящницу (перихондрий), perichondrium;
no бокам позвонков она продолжается в
их надкостницу. Глубокие слои пучков
этой связки несколько короче поверхностных,
в силу чего они соединяют между собой
прилежащие позвонки, а поверхностные,
более длинные пучки залегают на протяжении
4 позвонков. Передняя продольная связка
ограничивает чрезмерное разгибание
позвоночного столба.
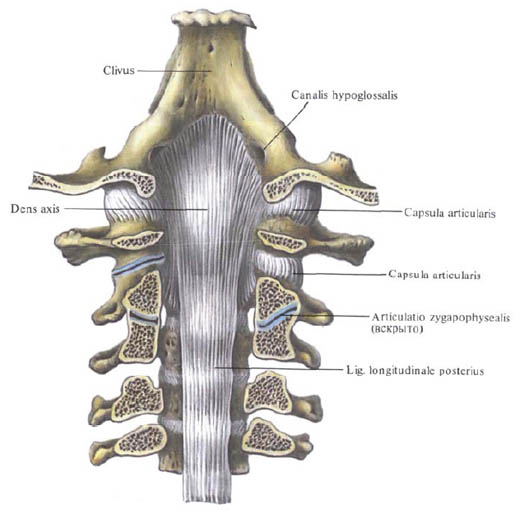 2.
Задняя продольная связка, lig, longitudinale
posterius, располагается на задней поверхности
тел позвонков в позвоночном канале. Она
берет свое начало на задней поверхности
осевого позвонка, а на уровне двух
верхних шейных позвонков продолжается
в покровную мембрану, тетbrапа tectoria.
Книзу связка достигает начального
отдела крестцового канала. Задняя
продольная связка в противоположность
передней в верхнем отделе позвоночного
столба более широкая, чем в нижнем. Она
прочно сращена с межпозвоночными
дисками, на уровне которых она несколько
шире, чем на уровне тел позвонков. С
телами позвонков она соединяется рыхло,
причем в прослойке соединительной ткани
между связкой и телом позвонка залегает
венозное сплетение. Поверхностные пучки
этой связки, как и передней продольной
связки, длиннее глубоких.
Группа
коротких связок позвоночного столба
представляет собой синдесмоз.
2.
Задняя продольная связка, lig, longitudinale
posterius, располагается на задней поверхности
тел позвонков в позвоночном канале. Она
берет свое начало на задней поверхности
осевого позвонка, а на уровне двух
верхних шейных позвонков продолжается
в покровную мембрану, тетbrапа tectoria.
Книзу связка достигает начального
отдела крестцового канала. Задняя
продольная связка в противоположность
передней в верхнем отделе позвоночного
столба более широкая, чем в нижнем. Она
прочно сращена с межпозвоночными
дисками, на уровне которых она несколько
шире, чем на уровне тел позвонков. С
телами позвонков она соединяется рыхло,
причем в прослойке соединительной ткани
между связкой и телом позвонка залегает
венозное сплетение. Поверхностные пучки
этой связки, как и передней продольной
связки, длиннее глубоких.
Группа
коротких связок позвоночного столба
представляет собой синдесмоз.
К ним относятся следующие связки:
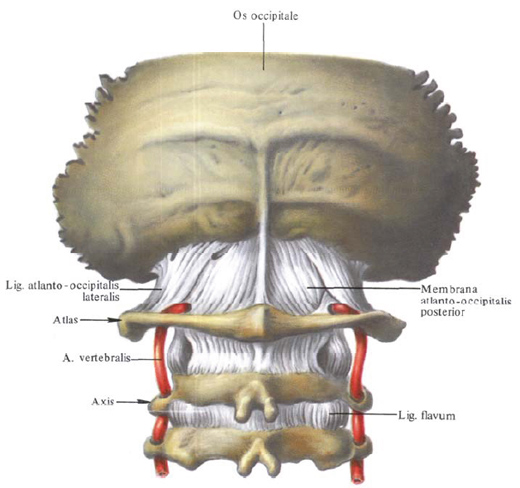 1.
Желтые связки, ligg. flava, выполняют промежутки
между дугами позвонков от осевого
позвонка до крестца. Они направляются
от внутренней поверхности и нижнего
края дуги вышележащего позвонка к
наружной поверхности и верхнему краю
дуги нижележащего позвонка и своими
передними краями ограничивают сзади
межпозвоночные отверстия.
1.
Желтые связки, ligg. flava, выполняют промежутки
между дугами позвонков от осевого
позвонка до крестца. Они направляются
от внутренней поверхности и нижнего
края дуги вышележащего позвонка к
наружной поверхности и верхнему краю
дуги нижележащего позвонка и своими
передними краями ограничивают сзади
межпозвоночные отверстия.
Желтые связки состоят из вертикально идущих эластических пучков, придающих им желтый цвет. Они достигают наибольшего развития в поясничном отделе. Желтые связки очень упруги и эластичны, поэтому при разгибании туловища они укорачиваются и действуют подобно мышцам, обусловливая удержание туловища в состоянии разгибания и уменьшая при этом напряжение мышц. При сгибании связки растягиваются и тем самым также уменьшают напряжение выпрямителя туловища (см. „Мышцы спины»). Желтые связки отсутствуют между дугами атланта и осевого позвонка. Здесь натянута покровная мембрана, которая своим передним краем ограничивает сзади межпозвоночное отверстие, через которое выходит второй шейный нерв.
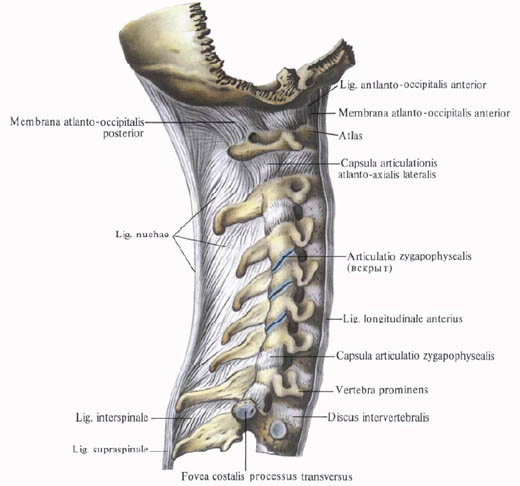 2.
Межостистые связки, ligg. interspinalia, – тонкие
пластинки, выполняющие промежутки между
остистыми отростками двух соседних
позвонков. Они достигают наибольшей
мощности в поясничном отделе позвоночного
столба и наименее развиты между шейными
позвонками. Спереди соединены с желтыми
связками, а сзади, у верхушки остистого
отростка, сливаются с надостистой
связкой.
2.
Межостистые связки, ligg. interspinalia, – тонкие
пластинки, выполняющие промежутки между
остистыми отростками двух соседних
позвонков. Они достигают наибольшей
мощности в поясничном отделе позвоночного
столба и наименее развиты между шейными
позвонками. Спереди соединены с желтыми
связками, а сзади, у верхушки остистого
отростка, сливаются с надостистой
связкой.
3. Надостистая связка, tig.supraspinale, представляет собой непрерывный тяж, идущий по верхушкам остистых отростков позвонков в поясничном и грудном отделах. Внизу она теряется на остистых отростках крестцовых позвонков, вверху на уровне выступающего позвонка (CVII) переходит в рудиментарную выйную связку.
4. Выйная связка. lig. nuchae, – топкая пластинка, состоящая из эластических и соединительнотканных пучков. Она направляется от остистого отростка выступающего позвонка (CVII) вдоль остистых отростков шейных позвонков вверх и, несколько расширяясь, прикрепляется к наружному затылочному гребню и наружному затылочному выступу; имеет форму треугольника.
5. Межпоперечные связки, Iigg. intertransversaria, представляют собой тонкие пучки, слабо выраженные в шейном и отчасти грудном отделах и более развитые в поясничном отделе. Это парные связки, соединяющие верхушки поперечных отростков соседних позвонков, ограничивают боковые движения позвоночника в противоположную сторону. В шейном отделе они могут быть раздвоены или отсутствуют.
