
- •2. Первый ортопедический институт в Росссии.
- •Профилактика;
- •Организация травматологической помощи;
- •Квалифицированное и специализированное лечение.
- •Классификация травм по мкб-10
- •Лечебно-диагностическая работа
- •Планирование штатов травматологических кабинетов и пунктов
- •Организация стационарной травматолого-ортопедической помощи взрослым
- •5. Ось верхней конечности, а —норма; 6, в —вальгусное и варусное искривления.
- •Измерение длины н и ж ней и верхней конечностей.
- •Измерение амплитуды движений в суставах.
- •Анкилоз (полная неподвижность);
- •Ригидность (возможны качатсльные движения);
- •Контрактура — ограничение подвижности при сгибании (разгибательная контрактура), при разгибании (сгибательная контрактура), при отведении (приводящая контрактура).
- •Лучевые методы исследования
- •Сохранение жизни пострадавшего;
- •Устранение анатомических нарушений скелета, которые препятствуют нормальной деятельности жизненно важных органов (череп, грудная клетка, позвоночник, таз);
- •Восстановление анатомии и функции поврежденных конечностей.
- •Стержни для внутреннего остеосинтеза.
- •10 Нед, в зависимости от локализации перелома.
- •Шурупы для накостного остеосинтеза. 60
- •Реанимация при клинической смерти, а —закрытый массаж сердца; б— искусственная вентиляция легких.
- •Виды трахеотомии.
- •Новокаиновые блокады.
- •24. Составные части костной мозоли.
- •25. Переломы лопатки, а —продольный; 6 — поперечные; в —перелом шейки и акромиона.
- •31. Внутренний остеосинтез перелома ключицы, а —стержнем; б —шурупом; в — компрессирующим винтом.
- •Вывихи ключицы, а —неполный; б —полный вывих акромиального конца; в —вывих грудинного конца.
- •Шины для лечения вывиха акромиального конца ключицы.
- •По Бабичу; г —«повязка-портупея».
- •Фиксация ключично-акромиального и грудиноключичного сочленений.
- •Классификация вывихов плеча по Каплану.
- •Анестезия верхней конечности.
- •40. Схема переломов в проксимальном отделе плечевой кости.
- •41. Транспортная иммобилизация при переломах плечевой кости. А, б —повязка Дезо (1—5 — ход бинта); в —лестничная шина.
- •Типичные смещения отломков плечевой кости при диафизарных переломах на различных уровнях (а) и скелетное вытяжение за локтевой отросток при диафизарных переломах плечевой кости (б).
- •Варианты лечебной иммобилизации переломов плечевой кости.
- •48. Остеосинтез при переломе плечевой кости пластиной (а), шурупами (б) и плоскостным аппаратом (в).
- •49. Варианты ч реек ост ной фиксации отломков плечевой кости.
- •50. Варианты переломов дистального метаэпифиза плечевой кости.
- •Чрвзмыщелковый перелом.
- •61. Признак в.О. Маркса.
- •Репозиция отломков при надмыщелковых переломах плечевой кости, а —при сгибательных переломах; б —при разгибательных переломах.
- •Наружный остеосинтез мыщелков плечевой кости.
- •Внутренний остеосинтез мыщелков плечевой кости.
- •Наружный остеосинтез внутрисуставных переломов дистального конца плечевой кости.
- •57. Варианты вправления заднего вывиха предплечья.
- •58. Вывих предплечья кпереди (а) и фиксирующая повязка после вправления вывиха в локтевом
- •59. Переломы локтевого отростка и фиксация отломков при переломах локтевого отростка.
- •Локтевого отростка.
- •Транспортная иммобилизация предплечья.
- •Лечебная иммобилизация предплечья при переломах в проксимальном (а) и дистальном (б)
- •62. Лечебная иммобилизация по л.Вёлеру при диафизарных переломах костей предплечья.
- •66. Внутренний остеосинтез обеих костей предплечья, а — состояние отломков до фиксации; б — накостный остеосинтез; б — внутрикостный остеосинтез.
- •68. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги).
- •Варианты вывихов в лучезапястном суставе (по а и. Ашкенази).
- •Перилунарный вывих кисти.
- •Вправление вывиха полулунной кости.
- •Лечебная иммобилизация при переломах
- •Остеосинтез при переломе тепа ладье-
- •Проводниковая анестезия пальцев и кисти [Усольцева е.В., Маш к ара к.И., 1986].
- •Лечебная иммобилизация при переломах пястных костей, а —наружная; б, в — остеосинтез шурупами и спицами.
- •Переломовывих Беннета.
- •83. Лечебная иммобилизация при переломах фаланг пальцев кисти.
- •84. Чрескостная фиксация спицами переломов и переломовывихов фаланг пальцвв кисти, а —спицами (варианты); б — дистракционным наружным аппаратом.
- •85. Повреждение сухожилий разгибателей пальцев кисти.
- •86. Фиксация фаланг пальцев при отрывах сухожилия разгибателя.
- •87. Исследование функции сгибателей пальца кисти.
- •88. Виды швов сухожилий. А —по Кюнво — Дику; б —по Беннелю; в —по Корнилову — Ломая.
- •Вывихи бедра и положения конечности при них.
- •Вправление вывиха бедра по Джанелидзе (а) и по Кохеру (б).
- •Виды вертельных переломов.
- •100. Скелетное вытяжение при переломах шейки и вертельной области бедренной кости.
- •101. Внутренний остеосинтез вертельной и подвертельной областей бедренной кости (а— г) и остеосинтез двухлопастным гвоздем с диафизарной накладкой (д).
- •Типичные смещения отломков бедренной кости.
- •Транспортная (а) и лечебная (б, в) иммобилизация при диафизарных переломах бедренной кости.
- •104. Скелетное вытяжение при переломах диафиза бедра.
- •105. Интрамедуллярный остеосинтез стержнями (а, б) и накостный остеосинтез (в) при переломе диафиза бедренной кости.
- •108. Остеосинтез при переломах мыщелков бедренной кости.
- •110. Выявление симптома «выдвижного ящика» при повреждении крестообразных связок коленного сустава (а) и определение повреждений коллатеральных связок коленного сустава (б).
- •113. Наложение швов при переломах надколенника.
- •114. Внутренняя фиксация отломков надколенника.
- •112. Варианты переломов надколенника.
- •115. Наружная фиксация отломков надколенника.
- •116. Вывихи голени, а— передний; б —задний.
- •117. Иммобилизация коленного сус- тава гипсовой повязкой.
- •118. Переломы мыщелков большеберцовой кости, а — латерального; б — обоих.
- •119. Скелетное вытяжение при переломах костей гопени.
- •121. Остеосинтез латерального мыщелка большеберцовой кости конструкцией ао (а) и наружный остеосинтез переломов мыщелков большеберцовой кости (б — г).
- •Виды накостного остеосинтеза диафизарных переломов большеберцовой кости (а —в) и наружный остеосинтез переломов большеберцовой кости по г.АИлизарову (г — е).
- •Этапы (а —г) наложения чрескожных швов при разрыве пяточного сухожилия.
- •Варианты переломов лодыжек.
- •Переломы таранной кости, а —без нарушения питания; б —с нарушением питания.
- •Остеосинтез при переломах таранной кости.
- •Переломы пяточной кости
- •Угол Вёлера в норме (а) и при переломах пяточной кости (б).
- •Репозиция отломков пяточной кости с помощью одномоментного скелетного вытяжения.
- •Остеосинтез при переломах пяточной кости. 168
- •134. Скелетное вытяжение при переломах плюсневых костей и фаланг пальцев стопы по д. И. Черкес-заде (а) и остеосинтез плюсневой кости спицей (б).
- •135. Остеосинтез фаланг пальцев стопы.
- •136. Фиксация предплюсне-плюсневых суставов шурупами и спицами.
- •Переломы костей таза.
- •Клинические симптомы переломов костей таза, а — Вернея; б — Ларрея.
- •Фиксация тазового кольца наружными аппаратами.
- •Фиксация отломков костей таза.
- •Внутрибрюшинные ранения:
- •Внебрюшинные ранения:
- •Наложение полукорсета при перепомовывихах шейных позвонков, а —при сгибательных перепомовывихах; б— при разгибательных перепомовывихах.
- •146. Механизмы переломов ребер.
- •148. Вытяжение за грудину по э.Г.Грязнухину.
- •149. Возможные повреждения и осложнения закрытых травм груди.
- •Ушиб и разрыв сердца.
- •150. Этапы (а, б) дренирования плевральной полости по Бюпау.
- •Пункция перикарда.
- •Люмбальная пункция.
- •Типичные места для пальцевого прижатия артерий на протяжении (а) и места наложения
- •Типовые повязки, а —бинтовые; б — косыночные; в —сетчатым трубчатым бинтом.
- •164. Продолжение.
- •Пакет перевязочный индивидуальный.
- •158. Клеевое вытяжение кожи культи бедра (а), культи плеча (б), культи голени при помощи
- •160. Разрезы для вычленения кисти, вычленения и ампутации пальцев кисти.
- •161. Разрезы при ампутациях на нижних конечностях.
- •Вычленение кисти (а), ампутация предплечья по с.Ф.Годунову (б), ампутация пальцев
- •Т веника вычленения стопы по Лисфранку (а —г), жзартикуляция I пальца стопы (д — з).
- •Костно-пластическая ампутация голени по н.ИЛирогову (а — г), фасциопластический метод ампутации голени по в.Д жаклину (д — ж).
- •165. Классификация ожогов по ан.Орлову.
- •167. Лечение ложных суставов шейки бедренной кости (а, б) и большеберцовой кости (в) аппаратом Илизарова.
- •Рецидив вывиха бедра с отрывом края вертлужной впадины.
- •Центральный вывих бедра.
- •Нелеченный подвывих голени кнаружи с отрывом мыщелка большеберцовой кости.
- •181. Разрывы латеральной связки голеностопного сустава (а) и медиальной связки и межберцового синдесмоза (б).
- •182. Посттравм этический остеомиелит.
- •183. Спиирвой остеомиелит.
- •193. Методы остеотомии вертельной области.
- •196. Корригирующая остеотомия.
- •Эндопротез коленного сустава.
- •204. Эндопротезирование локтевого сустава (а), артродез (б) и эндопротезирование (в) лучезапястного сустава.
- •Рентгенограмма таза больного 56 лет с попиоссальной деформирующей остеодистрофией.
- •Рентгенограмма правого бедра того же больного.
- •Рентгенограмма левого плеча больного 56 лет с патологическим переломом на фоне
- •Рентгенограмма правой голени того же больного.
- •4 Года (фаза сочетания остеолиза и реконструкции).
- •Рентгенограмма левого (а, в) и правого (б, г) предплечий больного 55 лет с гиперпара-
- •Болезнь Шейерманна — May.
- •Болезнь Кюммелля.
- •221. Болезнь Осгуда — Шлаттера. А —варианты нормы; б —варианты патологического состояния.
- •Фрагмент позвоночника с клиновидными полу позвонками.
- •Рентгенограмма девочки в возрасте 1 года (а) и 6 лет (б).
- •Рахишизис IV и V поясничных позвонков с микроспондиливй левых половин их и аномалией суставных отростков у девочки 12 лет.
- •Спондилолиз (а) и спондилопистез (б, в). 1—4 —степень выраженности смещения.
- •232. Репозиция при свежем спондилопистезе. А — одномоментная; 6 — постепенная.
- •233. Костно-пластические операции при спондилопистезе (схемы).
- •Затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
- •Острый спондилолистез — под действием травмы (перелом или перело- мовывих).
- •Стабилизирующие—задний спондилодез, передний спондилодез, кор- породез, инструментальная фиксация позвоночника;
- •Декомпрессивно-стабилизирующие — передняя декомпрессия спинного мозга, передний спондилодез, инструментальная (передняя и задняя) костнопластическая фиксация позвоночника;
- •Корригирующие — инструментальная коррекция кифоза в сочетании со стабилизирующими или декомпрессивно-стабилизирующими вмешательствами.
- •Виды сколиозов.
- •Определение степени деформации по- звоночника с помощью отвеса.
- •Измерение величины дуги искривления позвоночника по методу Кобба.
- •Вид больных со сколиозом. А — 1 степени; 6 —г —II степени; д. Е —IV степени.
- •Вытяжение на щите на наклонной плоскости.
- •Укладка трансплантата.
- •Коррекция и стабилизация поясничной кривизны сколиоза и дискотомия по Казьмину.
- •Коррекция и стабилизация позвоночника конструкцией Харрингтона, а —схема операции. 6 — рентгенограмма поспе операции.
- •Задний спондилодез аутотрансплантатом (рис. 251).
- •Связочный аппарат позвоночника в сагиттальном (а) и горизонтальном (б) сечениях (по
- •Позвоночный сегмент.
- •Иннервация позвоночника. Система нерва Лушки (по аа.Отелину).
- •Альная ветвь.
- •255. Распределение вертикальной нагрузки в позвоночнике (а) и развитие межпозвоночного остеохондроза по н.С.Косинской (б —г).
- •256. Отек обеих кистей у больного с шейным остеохондрозом (синдром Стейнброкера).
- •257. Патологическое воздействие на позвоночную артерию и ее нервное сплетение при шейном остеохондрозе.
- •258. Схема распределения болевой и тактильной чувствительности в соответствии с иннервацией кожи корешками спинного мозга (по Кигану).
- •Рентгенограмма шейного отдела позвоночника.
- •Попу жесткий стеганый воротник-ошейник.
- •Рентгенограмма грудного отдела позвоночника (остеохондроз).
- •Вид больного с гомо- латерапьным ишиатическим сколиозом.
- •Рентгенограммы поясничного отдела позвоночника.
- •Грыжа диска Lv/s( Корешок s-)
- •(Формалинизированный)
- •Плоскостопие, плоская и плосковальгусная стопа
- •Плоскостопие.
- •Плантограммы.
- •Определение степени плоскостопия.
- •Плюсневой кости. В норме высота свода равна 55—60 мм с углом 95°.
- •Рентгенограмма плоской стопы.
- •Поперечно распластанная стопа. А— норма; б — предпатологическое состояние; е, г —выраженное поперечное плоскостопие.
- •Плюсневой кости.
- •Врожденный вывих бедра (врожденные деформации бедра по мкб-10)
- •Рентгенограммы при врожденном вывихе бедра у ребенка 4 мес (а) и при врожденном
- •Подушка Фрейка (а) и отводящая шина цит0 (б).
- •Модифицированная шина Кошля (а), лямки для удержания ев в правильном положении
- •Неоперативное лечение врожденного вывиха бедра.
- •285. Схемы вычислений.
- •286. Врожденная двусторонняя косолапость (а —г; в —в сочетании с амниотической перетяжкой).
- •Врожденная мышечная кривошея
- •Дерматогенные формы кривошеи в результате обширных рубцов на шее в результате ожога, травмы глубоких тканей шеи;
- •289. Левосторонняя мышечная кривошея до и после коррекции.
- •Операция при мышечной кривошее по с.Т.Зацепину (а), фиксация головы после операции
- •Симметричный массаж обеих грудиноключично-сосцевидных мышц;
- •Диспансеризация и контроль за результатами лечения после выписки из роддома.
- •Врожденная локтевая косорукость (а, б), врожденная лучевая косорукость (в, г).
- •Синдактилия.
- •Амниотические перетяжки.
- •Амниотические перетяжки
- •Изменения при рахите.
- •Клиновидная остеотомия.
- •Экзостозная хондродисплазия.
- •Мраморная болезнь.
- •299. Злокачественная синовио- ма коленного сустава у ребенка, принятая за опухоль надколенника.
- •303. Места развития остеогенной саркомы.
- •Остеогенная саркома.
- •Гемангиомы.
- •Миеломная болезнь.
- •307. Паралитический сколиоз, вызванный параличом косых мышц живота и слабостью мышц спины.
- •Техника заднего спондиподеза по вд.Чаклину при сколиозе II степени.
- •Укладка трансплантатов и обшивание их мягкими тканями.
- •Паралитические деформации.
- •Больные с неврологическими нарушениями.
- •Перемещение точек прикрепления сгибателей голени на мыщелки бедра.
- •Заболевания кисти
- •323. Синдром запястного канала.
- •324. Тест сгибания запястья (а) и тест разгибания з апястья (б). 325. Тест Тиннеля. 326. Схема введения гидрокортизона в запястный канал.
- •332. Контрактура Дюпюитрена.
- •41Q лнбр*»«е«оа, „_ло
- •Протезы.
- •Вкладываются в стандартную обувь).
- •355. Ортопедическая стелька ос-зж. А —вид снизу; 1 — ортопедический валик (валик Зейтца); 2 — межстелечный слой; б— вид сверху.
- •Иерархическое разделение переломов.
- •2. Обозначения костей.
- •Локтевая, лучевая
- •3. Сегменты длинных костей.
- •4. Типы переломов.
- •Буквенно-цифровое кодирование диагноза.
- •11 Плечевая кость, проксимальный сегмент
- •Повреждения проксимального сегмента плечевой кости.
- •Повреждения диафиза плечевой кости.
- •9. Повреждения дистального сегмента плечевой кости.
- •Повреждения диафизов костей предплечья.
- •Лучевая и локтевая кости, дистальный сегмент
- •Повреждения дистальных сегментов костей предплечья.
- •Повреждения проксимального сегмента бедренной кости.
- •Повреждения диафиза бедренной кости.
- •Повреждения дистального сегмента бедренной кости.
- •Повреждения проксимального сегмента костей голени.
- •Повреждения диафизов костей голени. 459
- •Повреждения дистальных сегментов костей голени.
- •Повреждения лодыжек.
- •Повреждения тазового и поясничного отделов позвоночника.
- •Повреждения тазового кольца.
- •Повреждения вертлужной впадины.
ОРТОПЕДИЯ
250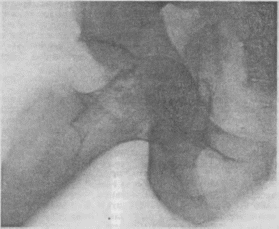
Центральный вывих бедра.
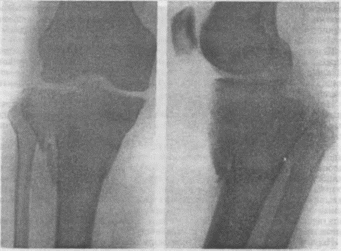
Нелеченный подвывих голени кнаружи с отрывом мыщелка большеберцовой кости.
ИНФЕКЦИОННЫЕ
ЗАБОЛЕВАНИЯ КОСТЕЙ И СУСТАВОВ
латеральной
связки голеностопного сустава с
подвывихом стопы внутрь (а) и медиальной
связки и межберцового синдесмоза с
подвывихом стопы наружу (б) требуется
оперативное вмешательство.
При
вывихах в суставах стопы в сочетании
с переломами костей требуются, как
правило, различные операции с последующим
использованием ортопедических изделий
для стопы или изготовление ортопедической
обуви. Следует иметь в виду, что ошибки
в диагностике и лечении при вывихах
и переломовывихах стопы резко нарушают
функцию последней и нередко снижают
трудоспособность больного. Для
исправления развившихся нарушений
обычно требуется высокоспециализированная
хирургическая помощь.
ИНФЕКЦИОННЫЕ
ЗАБОЛЕВАНИЯ КОСТЕЙ И СУСТАВОВ
МАЛЫЕ
ФОРМЫ НАГНОЕНИЯ
К
малым формам нагноения относятся
локальные очаги слабовирулентной
инфекции в области послеоперационных
ран (источники — гематома, асептический
краевой некроз травмированных мягких
тканей, лигатуры, инородные тела),
околоспицевых ран (постоянная
микротравматизация, повторные микробные
инвазии), инъекционных ран, пролежней
от избыточного давления костными
отломками изнутри, гипсовыми повязками
снаружи. Повышение обсемененности раны
(содержание микробных тел свыше 105
на 1 г ткани) является решающим фактором
в развитии нагноения. У большинства
больных эти осложнения развиваются в
ранние сроки — до 1 мес с момента
операции, но могут возникать и позднее.
Несвоевременное и нерадикальное лечение
малых форм нагноения ведет к развитию
тяжелых гнойных процессов — абсцессов,
флегмон, остеомиелита.
Признаки.
Пациенты жалуются на местные интенсивные
боли в первые 2 сут после операции или
травмы, выявляются выраженная отечность,
признаки общей интоксикации
(токсико-резорбтивная лихорадка с
подъемами температуры по вечерам
до 38...40°С, тахикардия, тахипноэ, озноб).
Характерны жалобы на головную боль,
бессонницу, потливость, раздражительность,
повышенную утомляемость, тягостные,
неприятные ощущения без определенной
локализации. На тяжелую интоксикацию
указывают апатия, депрессия, появление
зрительных и слуховых галлюцинаций. В
крови обнаруживаются стойкая анемия,
лейкоцитоз, нейтрофильный сдвиг в
лейкоцитарной формуле влево,
лимфоцитопения, моноцитоз, повышение
СОЭ. Гематомы могут вскрыться
самопроизвольно в течение 1 нед после
появления клинических признаков, однако
удалять их необходимо хирургическим
путем в более ранние сроки. Инфекционных
осложнений следует ожидать после
продолжительных опера-
251

181. Разрывы латеральной связки голеностопного сустава (а) и медиальной связки и межберцового синдесмоза (б).
ОРТОПЕДИЯ
ций
(более V/2
ч),
выраженной операционной кровопотери
(более 0,5 л), травматичных вмешательств,
применения биологических и синтетических
материалов, при наличии сопутствующих
заболеваний (диабет, респираторные,
хронические желудочно-кишечные
заболевания, стоматит, кариес и др.).
Лечение
послеоперационных гематом должно быть
ранним, комплексным, радикальным.
На фоне активной детоксикации под общим
обезболиванием широко вскрывают
гематому (после предварительного ее
контрастирования растворами метиленового
синего или бриллиантового зеленого),
проводят тщательную ревизию раны,
ориентируясь по окрашенным тканям,
удаляют нежизнеспособные ткани,
полость раны обильно промывают растворами
антисептиков, обрабатывают
ультразвуком, облучают лазером,
вакуумируют. Вопросы сохранения или
удаления конструкций (стержней, винтов,
пластин, эндопротезов) решают
индивидуально. Рану зашивают наглухо
после иссечения краев с оставлением
дренажей для активного дренирования
и проточного промывания в течение 1—2
нед. В послеоперационном периоде
проводят активное антибактериальное,
общеукрепляющее лечение. До заживления
раны конечность иммобилизуют гипсовой
лонгетой.
Лечение
воспаления околоспицевых ран проводят
по правилам гнойной хирургии. При первых
же признаках (отек, покраснение, боль,
повышение местной температуры) кожу и
подкожную клетчатку вокруг спицы
инфильтрируют новокаином с
антибиотиками и рассекают продольно
не менее чем на 3 см. Рану обрабатывают
растворами антисептиков, и засыпают в
нее порошкообразные сорбенты
(гелевин, уголь), а при их отсутствии
вводят марлевые тампоны с гипертоническим
(10%) раствором натрия хлорида, которые
меняют два раза в день. Обычно в течение
2 сут воспалительный процесс купируется,
рана заживает к 7—8-му дню. Если
ликвидировать воспаление мягких тканей
за 2—3 дня не удается, появляются гнойные
выделения из раны и общая реакция
организма, то спицу удаляют и производят
широкое дренирование через оба спицевых
кожных отверстия. Назначают общее и
местное антибактериальное лечение,
УФО, лазеро- и магнитотерапию.
Лигатурные
свищи проявляются после вскрытия
скудными, но упорными серозно-гнойными
выделениями, могут самопроизвольно
закрыться после от- хождения нити.
Являясь потенциальной причиной развития
тяжелых гнойных процессов, лигатурные
свищи требуют раннего хирургического
вмешательства. Обязательны
рентгенологические исследования с
контрастированием и прокрашивание
свищевых ходов перед операцией.
Лечение
пролежней заключается в повышении
общей реактивности организма
(переливание крови, введение белковых
препаратов, витаминов, анаболических
стероидов, иммуностимуляторов) и
стимуляции местных процессов регенерации
воздействием на патологические и
пограничные ткани протеоли- тическими
ферментами (химотрипсин, террилитин),
растворами антисептиков, мазями на
водорастворимой основе («Левосин»,
«Левомиколь»), облучением лазером,
УФО. При большой площади пролежня
показана свободная и несвободная кожная
пластика.
Профилактика
гнойных осложнений открытых переломов.
Первичная хирургическая обработка
раны должна быть проведена в течение
4—6 ч после травмы. Каждый час отсрочки
оперативного вмешательства увеличивает
вероятность развития нагноения и
остеомиелита. Обработка основных
костных фрагментов заключается в
механической очистке их концов, удалении
из костномозговых каналов пробок,
состоящих из костных осколков и
размозженных мягких тканей, промывании
костной раны большим количеством
растворов
252
ИНФЕКЦИОННЫЕ
ЗАБОЛЕВАНИЯ КОСТЕЙ И СУСТАВОВ
антисептиков
с воздействием ультразвука. Мелкие
осколки обычно удаляют, средние и
крупные, не связанные с мягкими тканями,
извлекают, очищают, помещают на несколько
минут в насыщенный раствор антисептиков,
а затем — в изотонический (0,9%) раствор
натрия хлорида с антибиотиками (например,
2 млн ЕД канамицина на 100 мл раствора).
После
репозиции и фиксации основных фрагментов
осколки укладывают так, чтобы мышцы
полностью изолировали их от поверхностных
тканей. Для этого можно использовать
и миопластику. Осколки, связанные с
мягкими тканями, обрабатывают так же,
как и основные костные фрагменты.
Крупные свободно лежащие осколки
целесообразно сразу помещать в
неповрежденную мышечную ткань (лучше
в области проксимального основного
фрагмента), а через 2—4 нед транспортировать
их с помощью аппарата по методике
ГА.Или- зарова к месту перелома или
использовать при восстановительной
операции, проводимой в благоприятных
для больного условиях. Ошибкой является
укладывание костных осколков,
свободных от надкостницы, на прежнее
место в области перелома, так как такие
осколки, не снабжаемые кровью, омертвевают
и превращаются в секвестры. Уникальную
возможность устранения дефектов костей
и мягких тканей, а также восстановления
анатомии и функции поврежденных
конечностей дают методы ГА.Илизарова.
При этом рану необходимо закрыть
местными кожными, кожно-подкожно-фасциальными
лоскутами. При размозжении мягких
тканей показано приточно-отточное
промывание послеоперационной раны в
течение 1—2 нед, при отсутствии размозжения
тканей достаточно активного дренирования
в течение 48 ч. До операции, во время и
после нее (в течение 2 сут) необходимо
проводить антибактериальное лечение.
Наиболее эффективны гентамицин,
оксациллин, линкомицин, цефа- золин,
цефуроксим.
ОСТЕОМИЕЛИТ
Остеомиелит
костей конечностей. Местные причины
остеомиелита, осложняющего течение
переломов, могут быть первичными и
вторичными. К первичным причинам
относится возникновение одного или
нескольких открытых переломов с
обширной зоной повреждения. Существенную
роль играют величина и характер
микробного загрязнения раны, образование
свободных костных осколков, выстояние
концов костных фрагментов, лишенных
на большом протяжении надкостницы,
а также первичное нарушение кровообращения
вследствие разрушения или сдавления
окружающих мягких тканей.
Вторичные
причины возникают в результате нагноения
по ходу костномозгового канала и
гибели костного мозга, некроза концов
костных отломков, обнажения кости
вследствие некроза кожи и мышц, вторичных
регионарных расстройств кровообращения
в зоне перелома из-за отека, тромбоза,
лимфостаза, внешнего сдавления гипсом
или другими средствами иммобилизации
(рис. 182).
Удельный
вес послеоперационного остеомиелита
в настоящее время значительно вырос,
особенно при внутреннем остеосинтезе
множественных переломов, что можно
объяснить пониженной резистентностью
организма тяжело пострадавших от
политравм по отношению к микрофлоре.
Так
называемый спицевой остеомиелит при
одиночных переломах наблюдается
редко. Чаще всего он возникает при
проведении спицы через бугор пяточной
кости, редко — при проведении ее через
бугристость большеберцовой кости.
Тяжелый распространенный остеомиелитический
процесс у ослаблен-
253
