
- •2. Первый ортопедический институт в Росссии.
- •Профилактика;
- •Организация травматологической помощи;
- •Квалифицированное и специализированное лечение.
- •Классификация травм по мкб-10
- •Лечебно-диагностическая работа
- •Планирование штатов травматологических кабинетов и пунктов
- •Организация стационарной травматолого-ортопедической помощи взрослым
- •5. Ось верхней конечности, а —норма; 6, в —вальгусное и варусное искривления.
- •Измерение длины н и ж ней и верхней конечностей.
- •Измерение амплитуды движений в суставах.
- •Анкилоз (полная неподвижность);
- •Ригидность (возможны качатсльные движения);
- •Контрактура — ограничение подвижности при сгибании (разгибательная контрактура), при разгибании (сгибательная контрактура), при отведении (приводящая контрактура).
- •Лучевые методы исследования
- •Сохранение жизни пострадавшего;
- •Устранение анатомических нарушений скелета, которые препятствуют нормальной деятельности жизненно важных органов (череп, грудная клетка, позвоночник, таз);
- •Восстановление анатомии и функции поврежденных конечностей.
- •Стержни для внутреннего остеосинтеза.
- •10 Нед, в зависимости от локализации перелома.
- •Шурупы для накостного остеосинтеза. 60
- •Реанимация при клинической смерти, а —закрытый массаж сердца; б— искусственная вентиляция легких.
- •Виды трахеотомии.
- •Новокаиновые блокады.
- •24. Составные части костной мозоли.
- •25. Переломы лопатки, а —продольный; 6 — поперечные; в —перелом шейки и акромиона.
- •31. Внутренний остеосинтез перелома ключицы, а —стержнем; б —шурупом; в — компрессирующим винтом.
- •Вывихи ключицы, а —неполный; б —полный вывих акромиального конца; в —вывих грудинного конца.
- •Шины для лечения вывиха акромиального конца ключицы.
- •По Бабичу; г —«повязка-портупея».
- •Фиксация ключично-акромиального и грудиноключичного сочленений.
- •Классификация вывихов плеча по Каплану.
- •Анестезия верхней конечности.
- •40. Схема переломов в проксимальном отделе плечевой кости.
- •41. Транспортная иммобилизация при переломах плечевой кости. А, б —повязка Дезо (1—5 — ход бинта); в —лестничная шина.
- •Типичные смещения отломков плечевой кости при диафизарных переломах на различных уровнях (а) и скелетное вытяжение за локтевой отросток при диафизарных переломах плечевой кости (б).
- •Варианты лечебной иммобилизации переломов плечевой кости.
- •48. Остеосинтез при переломе плечевой кости пластиной (а), шурупами (б) и плоскостным аппаратом (в).
- •49. Варианты ч реек ост ной фиксации отломков плечевой кости.
- •50. Варианты переломов дистального метаэпифиза плечевой кости.
- •Чрвзмыщелковый перелом.
- •61. Признак в.О. Маркса.
- •Репозиция отломков при надмыщелковых переломах плечевой кости, а —при сгибательных переломах; б —при разгибательных переломах.
- •Наружный остеосинтез мыщелков плечевой кости.
- •Внутренний остеосинтез мыщелков плечевой кости.
- •Наружный остеосинтез внутрисуставных переломов дистального конца плечевой кости.
- •57. Варианты вправления заднего вывиха предплечья.
- •58. Вывих предплечья кпереди (а) и фиксирующая повязка после вправления вывиха в локтевом
- •59. Переломы локтевого отростка и фиксация отломков при переломах локтевого отростка.
- •Локтевого отростка.
- •Транспортная иммобилизация предплечья.
- •Лечебная иммобилизация предплечья при переломах в проксимальном (а) и дистальном (б)
- •62. Лечебная иммобилизация по л.Вёлеру при диафизарных переломах костей предплечья.
- •66. Внутренний остеосинтез обеих костей предплечья, а — состояние отломков до фиксации; б — накостный остеосинтез; б — внутрикостный остеосинтез.
- •68. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги).
- •Варианты вывихов в лучезапястном суставе (по а и. Ашкенази).
- •Перилунарный вывих кисти.
- •Вправление вывиха полулунной кости.
- •Лечебная иммобилизация при переломах
- •Остеосинтез при переломе тепа ладье-
- •Проводниковая анестезия пальцев и кисти [Усольцева е.В., Маш к ара к.И., 1986].
- •Лечебная иммобилизация при переломах пястных костей, а —наружная; б, в — остеосинтез шурупами и спицами.
- •Переломовывих Беннета.
- •83. Лечебная иммобилизация при переломах фаланг пальцев кисти.
- •84. Чрескостная фиксация спицами переломов и переломовывихов фаланг пальцвв кисти, а —спицами (варианты); б — дистракционным наружным аппаратом.
- •85. Повреждение сухожилий разгибателей пальцев кисти.
- •86. Фиксация фаланг пальцев при отрывах сухожилия разгибателя.
- •87. Исследование функции сгибателей пальца кисти.
- •88. Виды швов сухожилий. А —по Кюнво — Дику; б —по Беннелю; в —по Корнилову — Ломая.
- •Вывихи бедра и положения конечности при них.
- •Вправление вывиха бедра по Джанелидзе (а) и по Кохеру (б).
- •Виды вертельных переломов.
- •100. Скелетное вытяжение при переломах шейки и вертельной области бедренной кости.
- •101. Внутренний остеосинтез вертельной и подвертельной областей бедренной кости (а— г) и остеосинтез двухлопастным гвоздем с диафизарной накладкой (д).
- •Типичные смещения отломков бедренной кости.
- •Транспортная (а) и лечебная (б, в) иммобилизация при диафизарных переломах бедренной кости.
- •104. Скелетное вытяжение при переломах диафиза бедра.
- •105. Интрамедуллярный остеосинтез стержнями (а, б) и накостный остеосинтез (в) при переломе диафиза бедренной кости.
- •108. Остеосинтез при переломах мыщелков бедренной кости.
- •110. Выявление симптома «выдвижного ящика» при повреждении крестообразных связок коленного сустава (а) и определение повреждений коллатеральных связок коленного сустава (б).
- •113. Наложение швов при переломах надколенника.
- •114. Внутренняя фиксация отломков надколенника.
- •112. Варианты переломов надколенника.
- •115. Наружная фиксация отломков надколенника.
- •116. Вывихи голени, а— передний; б —задний.
- •117. Иммобилизация коленного сус- тава гипсовой повязкой.
- •118. Переломы мыщелков большеберцовой кости, а — латерального; б — обоих.
- •119. Скелетное вытяжение при переломах костей гопени.
- •121. Остеосинтез латерального мыщелка большеберцовой кости конструкцией ао (а) и наружный остеосинтез переломов мыщелков большеберцовой кости (б — г).
- •Виды накостного остеосинтеза диафизарных переломов большеберцовой кости (а —в) и наружный остеосинтез переломов большеберцовой кости по г.АИлизарову (г — е).
- •Этапы (а —г) наложения чрескожных швов при разрыве пяточного сухожилия.
- •Варианты переломов лодыжек.
- •Переломы таранной кости, а —без нарушения питания; б —с нарушением питания.
- •Остеосинтез при переломах таранной кости.
- •Переломы пяточной кости
- •Угол Вёлера в норме (а) и при переломах пяточной кости (б).
- •Репозиция отломков пяточной кости с помощью одномоментного скелетного вытяжения.
- •Остеосинтез при переломах пяточной кости. 168
- •134. Скелетное вытяжение при переломах плюсневых костей и фаланг пальцев стопы по д. И. Черкес-заде (а) и остеосинтез плюсневой кости спицей (б).
- •135. Остеосинтез фаланг пальцев стопы.
- •136. Фиксация предплюсне-плюсневых суставов шурупами и спицами.
- •Переломы костей таза.
- •Клинические симптомы переломов костей таза, а — Вернея; б — Ларрея.
- •Фиксация тазового кольца наружными аппаратами.
- •Фиксация отломков костей таза.
- •Внутрибрюшинные ранения:
- •Внебрюшинные ранения:
- •Наложение полукорсета при перепомовывихах шейных позвонков, а —при сгибательных перепомовывихах; б— при разгибательных перепомовывихах.
- •146. Механизмы переломов ребер.
- •148. Вытяжение за грудину по э.Г.Грязнухину.
- •149. Возможные повреждения и осложнения закрытых травм груди.
- •Ушиб и разрыв сердца.
- •150. Этапы (а, б) дренирования плевральной полости по Бюпау.
- •Пункция перикарда.
- •Люмбальная пункция.
- •Типичные места для пальцевого прижатия артерий на протяжении (а) и места наложения
- •Типовые повязки, а —бинтовые; б — косыночные; в —сетчатым трубчатым бинтом.
- •164. Продолжение.
- •Пакет перевязочный индивидуальный.
- •158. Клеевое вытяжение кожи культи бедра (а), культи плеча (б), культи голени при помощи
- •160. Разрезы для вычленения кисти, вычленения и ампутации пальцев кисти.
- •161. Разрезы при ампутациях на нижних конечностях.
- •Вычленение кисти (а), ампутация предплечья по с.Ф.Годунову (б), ампутация пальцев
- •Т веника вычленения стопы по Лисфранку (а —г), жзартикуляция I пальца стопы (д — з).
- •Костно-пластическая ампутация голени по н.ИЛирогову (а — г), фасциопластический метод ампутации голени по в.Д жаклину (д — ж).
- •165. Классификация ожогов по ан.Орлову.
- •167. Лечение ложных суставов шейки бедренной кости (а, б) и большеберцовой кости (в) аппаратом Илизарова.
- •Рецидив вывиха бедра с отрывом края вертлужной впадины.
- •Центральный вывих бедра.
- •Нелеченный подвывих голени кнаружи с отрывом мыщелка большеберцовой кости.
- •181. Разрывы латеральной связки голеностопного сустава (а) и медиальной связки и межберцового синдесмоза (б).
- •182. Посттравм этический остеомиелит.
- •183. Спиирвой остеомиелит.
- •193. Методы остеотомии вертельной области.
- •196. Корригирующая остеотомия.
- •Эндопротез коленного сустава.
- •204. Эндопротезирование локтевого сустава (а), артродез (б) и эндопротезирование (в) лучезапястного сустава.
- •Рентгенограмма таза больного 56 лет с попиоссальной деформирующей остеодистрофией.
- •Рентгенограмма правого бедра того же больного.
- •Рентгенограмма левого плеча больного 56 лет с патологическим переломом на фоне
- •Рентгенограмма правой голени того же больного.
- •4 Года (фаза сочетания остеолиза и реконструкции).
- •Рентгенограмма левого (а, в) и правого (б, г) предплечий больного 55 лет с гиперпара-
- •Болезнь Шейерманна — May.
- •Болезнь Кюммелля.
- •221. Болезнь Осгуда — Шлаттера. А —варианты нормы; б —варианты патологического состояния.
- •Фрагмент позвоночника с клиновидными полу позвонками.
- •Рентгенограмма девочки в возрасте 1 года (а) и 6 лет (б).
- •Рахишизис IV и V поясничных позвонков с микроспондиливй левых половин их и аномалией суставных отростков у девочки 12 лет.
- •Спондилолиз (а) и спондилопистез (б, в). 1—4 —степень выраженности смещения.
- •232. Репозиция при свежем спондилопистезе. А — одномоментная; 6 — постепенная.
- •233. Костно-пластические операции при спондилопистезе (схемы).
- •Затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
- •Острый спондилолистез — под действием травмы (перелом или перело- мовывих).
- •Стабилизирующие—задний спондилодез, передний спондилодез, кор- породез, инструментальная фиксация позвоночника;
- •Декомпрессивно-стабилизирующие — передняя декомпрессия спинного мозга, передний спондилодез, инструментальная (передняя и задняя) костнопластическая фиксация позвоночника;
- •Корригирующие — инструментальная коррекция кифоза в сочетании со стабилизирующими или декомпрессивно-стабилизирующими вмешательствами.
- •Виды сколиозов.
- •Определение степени деформации по- звоночника с помощью отвеса.
- •Измерение величины дуги искривления позвоночника по методу Кобба.
- •Вид больных со сколиозом. А — 1 степени; 6 —г —II степени; д. Е —IV степени.
- •Вытяжение на щите на наклонной плоскости.
- •Укладка трансплантата.
- •Коррекция и стабилизация поясничной кривизны сколиоза и дискотомия по Казьмину.
- •Коррекция и стабилизация позвоночника конструкцией Харрингтона, а —схема операции. 6 — рентгенограмма поспе операции.
- •Задний спондилодез аутотрансплантатом (рис. 251).
- •Связочный аппарат позвоночника в сагиттальном (а) и горизонтальном (б) сечениях (по
- •Позвоночный сегмент.
- •Иннервация позвоночника. Система нерва Лушки (по аа.Отелину).
- •Альная ветвь.
- •255. Распределение вертикальной нагрузки в позвоночнике (а) и развитие межпозвоночного остеохондроза по н.С.Косинской (б —г).
- •256. Отек обеих кистей у больного с шейным остеохондрозом (синдром Стейнброкера).
- •257. Патологическое воздействие на позвоночную артерию и ее нервное сплетение при шейном остеохондрозе.
- •258. Схема распределения болевой и тактильной чувствительности в соответствии с иннервацией кожи корешками спинного мозга (по Кигану).
- •Рентгенограмма шейного отдела позвоночника.
- •Попу жесткий стеганый воротник-ошейник.
- •Рентгенограмма грудного отдела позвоночника (остеохондроз).
- •Вид больного с гомо- латерапьным ишиатическим сколиозом.
- •Рентгенограммы поясничного отдела позвоночника.
- •Грыжа диска Lv/s( Корешок s-)
- •(Формалинизированный)
- •Плоскостопие, плоская и плосковальгусная стопа
- •Плоскостопие.
- •Плантограммы.
- •Определение степени плоскостопия.
- •Плюсневой кости. В норме высота свода равна 55—60 мм с углом 95°.
- •Рентгенограмма плоской стопы.
- •Поперечно распластанная стопа. А— норма; б — предпатологическое состояние; е, г —выраженное поперечное плоскостопие.
- •Плюсневой кости.
- •Врожденный вывих бедра (врожденные деформации бедра по мкб-10)
- •Рентгенограммы при врожденном вывихе бедра у ребенка 4 мес (а) и при врожденном
- •Подушка Фрейка (а) и отводящая шина цит0 (б).
- •Модифицированная шина Кошля (а), лямки для удержания ев в правильном положении
- •Неоперативное лечение врожденного вывиха бедра.
- •285. Схемы вычислений.
- •286. Врожденная двусторонняя косолапость (а —г; в —в сочетании с амниотической перетяжкой).
- •Врожденная мышечная кривошея
- •Дерматогенные формы кривошеи в результате обширных рубцов на шее в результате ожога, травмы глубоких тканей шеи;
- •289. Левосторонняя мышечная кривошея до и после коррекции.
- •Операция при мышечной кривошее по с.Т.Зацепину (а), фиксация головы после операции
- •Симметричный массаж обеих грудиноключично-сосцевидных мышц;
- •Диспансеризация и контроль за результатами лечения после выписки из роддома.
- •Врожденная локтевая косорукость (а, б), врожденная лучевая косорукость (в, г).
- •Синдактилия.
- •Амниотические перетяжки.
- •Амниотические перетяжки
- •Изменения при рахите.
- •Клиновидная остеотомия.
- •Экзостозная хондродисплазия.
- •Мраморная болезнь.
- •299. Злокачественная синовио- ма коленного сустава у ребенка, принятая за опухоль надколенника.
- •303. Места развития остеогенной саркомы.
- •Остеогенная саркома.
- •Гемангиомы.
- •Миеломная болезнь.
- •307. Паралитический сколиоз, вызванный параличом косых мышц живота и слабостью мышц спины.
- •Техника заднего спондиподеза по вд.Чаклину при сколиозе II степени.
- •Укладка трансплантатов и обшивание их мягкими тканями.
- •Паралитические деформации.
- •Больные с неврологическими нарушениями.
- •Перемещение точек прикрепления сгибателей голени на мыщелки бедра.
- •Заболевания кисти
- •323. Синдром запястного канала.
- •324. Тест сгибания запястья (а) и тест разгибания з апястья (б). 325. Тест Тиннеля. 326. Схема введения гидрокортизона в запястный канал.
- •332. Контрактура Дюпюитрена.
- •41Q лнбр*»«е«оа, „_ло
- •Протезы.
- •Вкладываются в стандартную обувь).
- •355. Ортопедическая стелька ос-зж. А —вид снизу; 1 — ортопедический валик (валик Зейтца); 2 — межстелечный слой; б— вид сверху.
- •Иерархическое разделение переломов.
- •2. Обозначения костей.
- •Локтевая, лучевая
- •3. Сегменты длинных костей.
- •4. Типы переломов.
- •Буквенно-цифровое кодирование диагноза.
- •11 Плечевая кость, проксимальный сегмент
- •Повреждения проксимального сегмента плечевой кости.
- •Повреждения диафиза плечевой кости.
- •9. Повреждения дистального сегмента плечевой кости.
- •Повреждения диафизов костей предплечья.
- •Лучевая и локтевая кости, дистальный сегмент
- •Повреждения дистальных сегментов костей предплечья.
- •Повреждения проксимального сегмента бедренной кости.
- •Повреждения диафиза бедренной кости.
- •Повреждения дистального сегмента бедренной кости.
- •Повреждения проксимального сегмента костей голени.
- •Повреждения диафизов костей голени. 459
- •Повреждения дистальных сегментов костей голени.
- •Повреждения лодыжек.
- •Повреждения тазового и поясничного отделов позвоночника.
- •Повреждения тазового кольца.
- •Повреждения вертлужной впадины.
РАНЫ
И РАНЕВАЯ ИНФЕКЦИЯ
кровоостанавливающего
жгута (б).
1
— височная; 2 — нижнечелюстная; 3 —
общая сонная; 4 — подключичная; 5 —
подмышечная;
б — плечевая;
7 — лучевая; 8 — бедренная; 9 — подколенная;
10 — тыльная артерия стопы.
Окончательную
остановку кровотечения производят при
первичной хирургической обработке
раны. При этом производят перевязку
сосудов с помощью лигатуры или
восстанавливают целость сосуда путем
наложения швов или пластического
замещения дефекта.
ОСОБЕННОСТИ
ОГНЕСТРЕЛЬНОЙ РАНЫ
Для
огнестрельной раны характерны:
наличие
дефекта кожи и тканей вследствие
непосредственного воздействия ранящего
снаряда (пуля, осколок, вторичный
снаряд) — первичный раневой канал;
зона
посттравматического первичного некроза
тканей;
возникающее
при прохождении огнестрельного снаряда
нарушение жизнеспособности тканей
в стороне от раневого канала —- зона
сотрясения, коммо- ции, или вторичного
некроза;
микробное
загрязнение;
наличие
в ране инородных тел.
Разделение
ран на асептичные и бактериально
загрязненные, конечно, условно, поскольку
даже хирургические раны содержат
микроорганизмы в большем или меньшем
количестве. При ведении боевых действий
в горах часто наблюдаются сочетания
огнестрельного ранения с множественными
ушибами,
209
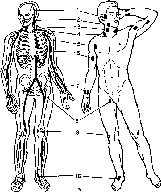
Типичные места для пальцевого прижатия артерий на протяжении (а) и места наложения
ТРАВМАТОЛОГИЯ
а
также открытыми повреждениями мягких
тканей конечностей и туловища, что
утяжеляет состояние раненых.
Раны
могут быть одиночными
и множественными.
Следует различать также сочетанные
раны, когда один ранящий агент повреждает
несколько органов. При повреждении
разными агентами следует говорить о
комбинированном
поражении, например огнестрельная и
ушибленная раны, ожог и пулевое ранение.
Развивающийся
при огнестрельных ранах отек тканей
значительно ухудшает микроциркуляцию,
особенно в тех отделах, где имеются
фасциальные футляры, замкнутые полости
и другие образования, которые препятствуют
увеличению объема тканей при отеке, и
в этих случаях вторичные некротические
изменения тканей будут более значительными.
На это следует обращать особое внимание,
так как уменьшение сдавления тканей
вследствие отека является одним из
основных условий последующего
благоприятного заживления ран.
Наличие
отека является и важным клиническим
признаком, так как его увеличение или
наличие в течение длительного времени
свидетельствует о неблагоприятном
развитии репаративных процессов в
ране, особенно если хирургическая
обработка ран не производилась или
была выполнена недостаточно полно.
Глубину повреждения тканей радиально
от раневого канала не всегда легко
установить ввиду неоднородности
повреждений тканей по ходу раневого
канала.
При
ранениях высокоскоростными неустойчивыми
в полете снарядами значительно
усложняется форма раневого канала,
усиливается его фрагментарность,
становится более обширной область
нежизнеспособных тканей, расширяется
зона кровоизлияний, образования
закрытых полостей, карманов, которые
необходимо раскрывать в ходе
хирургической обработки, и, наконец,
увеличивается область пониженной
жизнеспособности тканей. Исходя из
этих обстоятельств, в огнестрельных
ранах выделяют две области (зоны): зону
тканей с полной потерей жизнеспособности
и развитием первичного некроза и зону
тканей со сниженной жизнеспособностью
с возможным ее восстановлением или
развитием вторичного некроза и гнойных
осложнений. Такой подход позволит более
четко осуществлять хирургическую
обработку, удаляя только явно
нежизнеспособные ткани, гематомы,
инородные тела.
Поражение
ударной волной. Этот вид травмы
рассматривается в разделе огнестрельных
ран, так как причинами ударной волны
наиболее часто являются взрывы боевых
мин. Поражение ударной волной возникает
при действии ударной волны на всю
поверхность тела. Ударная волна может
действовать через воздух, жидкости,
твердые предметы. Размеры повреждений
в результате действия ударной волны
пропорциональны силе взрыва. Наиболее
часто поражаются барабанные перепонки,
грудная клетка, брюшная стенка и
внутренние органы. Пораженный может
находиться в состоянии шока, однако
видимых внешних повреждений у него не
отмечается.
При
действии в воде ударная волна
распространяется гораздо быстрее и на
значительно большее расстояние, чем
по воздуху. Тело человека имеет примерно
такую же плотность, как вода, и ударная
волна проходит через мягкие ткани
довольно свободно. Однако если на ее
пути встречается полость, содержащая
газ, например легкие, кишечник, то могут
возникнуть ее разрывы и повреждения.
Прежде всего страдают органы брюшной
и грудной полостей. Если ударная волна
проходит через твердые предметы, то
она может вызвать поражение, воздействуя
через борт, стенку, броню. В этих случаях
возникают множественные переломы,
разрывы крупных кровеносных сосудов,
внутренних органов, даже удаленных от
непосредственного места действия
ударной волны. Повреждения могут
возникать при сохранении целости кожи.
Раны, которые возникают вследствие
воздействия взрывной волны, не имеют
канала, но обычно представ
210
РАНЫ
И РАНЕВАЯ ИНФЕКЦИЯ
ляют
собой обширный дефект кожи разнообразной
конфигурации с разрушением подлежащих
тканей.
В
отдельную группу следует выделить так
называемые минно-взрывные
ранения,
при которых происходит специфическое
повреждение прежде всего нижних
конечностей, стоп, голеней, реже бедер.
Минами в современных условиях
называют взрывные или зажигательные
боеприпасы, устанавливаемые под землей,
на земле, вблизи земли либо другой
поверхности, взрывающиеся от присутствия
или близости человека либо наземного
транспортного средства. Ранения,
возникающие при взрыве различного рода
противопехотных и других мин, как
правило, очень тяжелые, сопровождаются
множественными раздробленными
переломами, прежде всего костей стопы
и нижней трети голени, с массивными
отслойками мышц и обнажением кости на
большом протяжении.
Минно-взрывные
повреждения носят часто сочетанный
характер вследствие общего воздействия
на организм пострадавшего взрывной
волны значительной интенсивности.
Несмотря
на большое разнообразие ран как по виду
ранящего оружия, так и по характеру их
заживления, клинико-анатомический
процесс может быть сведен к трем основным
видам заживления: по типу первичного
натяжения, вторичного натяжения (через
нагноение) и под струпом.
Заживление
первичиым натяжением. Этот вид заживления
наблюдается при незначительных
повреждениях и плотном соприкосновении
краев раны. Обязательным условием
являются полная жизнеспособность
тканей, образующих края раны,
отсутствие гематом и сером, так как они
создают интерпозицию тканей. Асептичность
раны не обязательна, поскольку наличие
микроорганизмов в количестве менее
105
в 1 г ткани (так называемый критический
уровень) может не препятствовать
заживлению первичным натяжением.
Нагноение
в ране, тщательно обработанной и зашитой
первичными швами, может развиться
вследствие значительного повреждения
тканей, оставления участков нежизнеспособных
тканей, инородных тел, образования
гематом, выраженного микробного
загрязнения, превышающего критический
уровень, общих причин. Развитие
местных осложнений, прежде всего
нагноения, в большинстве случаев
обусловливается местными факторами.
Существенное значение имеет
загрязнение раны заведомо патогенными
микроорганизмами.
Заживление
вторичным натяжением. Этот тип заживления
наблюдается при отсутствии тесного
соприкосновения краев раны и наличии
дефектов тканей, которые в процессе
заживления должны быть заполнены
грануляциями, а в последующем —
рубцовой тканью. Обязательным компонентом
заживления вторичным натяжением
является нагноение раны и ее гранулирование.
Стадийное
течение процесса заживления более
выражено при вторичном натяжении, при
нагноении раны. Однако следует иметь
в виду, что четкой границы между стадиями
не существует.
На
регенеративные и репаративные процессы
в тканях в период заживления огромное
влияние оказывают многочисленные общие
и частные факторы: обезвоживание
организма, анемия, голодание и дефицит
белка, авитаминоз, состояние гормональной
системы, локализация воспалительного
очага и др.
Основные
положения хирургической доктрины
следующие:
все
огнестрельные раны являются первично
бактериально загрязненными;
единственно
надежным методом предупреждения
развития раневой инфекции является
возможно более ранняя хирургическая
обработка;
прогноз
течения и исхода ранения наилучший,
если хирургическая обработка произведена
в ранние сроки.
211
ТРАВМАТОЛОГИЯ
Первичная
хирургическая обработка (ПХО) включает
в себя: 1) разрез;
ревизию;
3) иссечение; 4) дренирование; 5) зашивание;
Необходим
рациональный подход к ПХО, следует
иметь в виду, что опасность возникновения
осложнений при маленьких разрезах
выше, чем при больших. Для получения
хорошего результата хирургического
лечения очень важна правильная оценка
степени повреждений мышц. Начинают с
рассечения кожи и фасции на таком
протяжении, чтобы можно было хорошо
осмотреть все слепые карманы раны.
Рассечение обычно производят вдоль
оси конечности. Если раны множественные,
но не очень глубокие и располагаются
близко друг от друга, то следует соединить
их одним разрезом. Однако если раны
глубокие и расположены на значительном
расстоянии, то каждую рану обрабатывают
отдельно. Если возможно, то ткани
над поверхностно расположенными
костями, например над большеберцовой,
не рассекают. На фасции делают Z-образные
разрезы. Рассечение фасции и
апоневроза, особенно на бедре, с
добавлением боковых разрезов в нижнем
и верхнем углу раны не только обеспечивает
достаточный обзор всех тканей, но и
является средством декомпрессии мышц,
что способствует быстрейшему спадению
отека и нормализации микроциркуляции
в поврежденных тканях. После промывания
раны и удаления обрывков одежды, сгустков
крови, свободно лежащих инородных
тел рану осматривают и определяют
границу поврежденных тканей. В процессе
осмотра возможно возникновение
кровотечения, в этом случае производят
его остановку. В принципе, следует
начинать с иссечения кожи, которая,
в отличие от других тканей, обладает
высокой антибактериальной стойкостью.
Как правило, иссекают узкую полоску
кожи, не более 2—3 мм шириной, вокруг
раны. Кожу всегда следует стремиться
сохранить, но если все-таки необходимо
удалить явно нежизнеспособную кожу,
то лучше это сделать одним блоком с
подлежащими тканями. Загрязненную
подкожную жировую клетчатку следует
иссекать достаточно широко. При обработке
фасций необходимо помнить, что они
бедны кровеносными сосудами и довольно
напряженные, следовательно, склонны к
некрозам, поэтому следует максимально
удалять загрязненные и явно
нежизнеспособные участки фасций.
Хирургическая
обработка мышц —трудная процедура,
поскольку они сокращаются, отдельные
пряди волокон уходят внутрь и увлекают
за собой грязь, инородные тела,
микроорганизмы. Из раны необходимо
удалить сначала лежащие на поверхности,
а затем и находящиеся в глубине сгустки
крови, обрывки одежды, другие инородные
тела.
Осторожно,
но вместе с тем очень тщательно следует
иссекать нежизнеспособную мышечную
ткань. Жизнеспособность мышечной ткани
определяют по ее цвету, консистенции,
кровоснабжению и сократимости. Когда
мышца теряет жизнеспособность, она
становится темной, мягкой, не сокращается
при раздражении и не кровоточит при
пересечении. Жизнеспособная мышечная
ткань отвечает на раздражение
фибриллярными подергиваниями мышечных
волокон, их окраска нормальная, при
повреждении возникают точечные
кровотечения. К сожалению, после
иссечения нежизнеспособных тканей
могут отмечаться деформация и нарушение
функции, но недостаточное удаление
мертвых тканей приводит к развитию
гнойных осложнений, удлинению сроков
лечения и повторным операциям.
Определенную
осторожность следует проявлять при
хирургической обработке поврежденных
сухожилий. Рекомендуется производить
тангенциальные иссечения поврежденных
тканей сухожилия. Особенно внимательным
следует быть при хирургической обработке
ран кисти. При больших повреждениях
сухожилия в момент первичной обработки
не восстанавливают. Поиски инородных
тел следует производить очень осторожно.
Удаляют куски одежды, инородные тела
212
РАНЫ
И РАНЕВАЯ ИНФЕКЦИЯ
больших
размеров, свободные костные отломки.
Не следует осуществлять поиски инородных
тел через неповрежденные ткани. При
удалении нежизнеспособных тканей
важно сохранить проходящие нервы и
неповревденные сосуды. Все мероприятия
выполняют внимательно и осторожно.
Проходимость крупных сосудов необходимо
восстанавливать с помощью временного
протезирования или сосудистого шва
либо пластики. Последовательно производя
рассечение и иссечение нежизнеспособных
тканей, создают условия для отторжения
неизбежно остающихся островков
погибающих тканей, для последующего
очищения раны и ее регенерации.
Перед
окончанием хирургической обработки
раны сосуды, нервы и сухожилия
следует, по возможности, закрыть мягкими
тканями для предупреждения их
высыхания и дополнительного травмирования.
Необходимо обеспечить хороший гемостаз.
Полости суставов закрывают. Если
зашивают синовиальную оболочку, то
закрывают и капсулу сустава. Кожу и
подкожную жировую клетчатку не
зашивают. Обязательно дренирование
ран, особенно глубоких.
Однако
хирургическая обработка ран в таком
объеме не всегда может быть выполнена.
Кроме того, есть категория ран, иссекать
которые нет необходимости, например
множественные раны, ограничивающиеся
кожей и подкожной жировой клетчаткой.
Вид и количество возбудителей,
анатомическая область, характер раны
определяют и сроки развития, и особенности
течения раневых осложнений. Опыт
показывает, что при любых обстоятельствах
нужно стремиться сделать хирургическую
обработку максимально быстро.
Позднюю
хирургическую обработку выполняют, в
общем, по тем же правилам, что и раннюю,
однако иногда она сводится к простому
очищению рапы от грязи, остатков ранящего
снаряда и удалению некротизированных
тканей. Осторожно вскрывают и опорожняют
бухты и карманы, инфицированные гематомы
и абсцессы, обеспечивают условия для
хорошего оттока раневого отделяемого.
При выраженном отеке конечности делают
продольные разрезы с рассечением
фасции. Ткани, как правило, не иссекают,
поскольку возможность генерализации
инфекции исключить нельзя.
Таким
образом, поздней хирургической первичной
обработкой называют такое оперативное
вмешательство, которое предпринимают
по поводу ранения, уже осложнившегося
развитием раневой инфекции, что
определяют главным образом на основании
клинических данных. Такая хирургическая
обработка обеспечивает раскрытие
раневого канала, удаление некротизированных
тканей, раневого детрита, гноя,
создает условия для хорошего дренирования.
Время, по истечении которого
хирургическая обработка из ранней
превращается в позднюю,— чисто условный
фактор. Здесь следует учитывать прежде
всего клинические проявления раневого
процесса, а не время, прошедшее от
момента ранения.
РАНЕВАЯ
ИНФЕКЦИЯ
Все
раны (кроме операционных) первично
загрязнены микробами. Однако развитие
инфекционного процесса в организме
(как местного, так и общего) наблюдается
не при всех ранениях. В патогенезе
раневой инфекции существенную роль
играют количество, состояние и
реактивность микроорганизмов, с одной
стороны, характер биологических,
физико-химических изменений в раневом
субстрате и состояние общей иммунологической
защитной реакции организма — с другой.
Большое значение в развитии инфекции
имеет вторичное микробное загрязнение
раны, профилактика которого обязательна
при оказании первой помощи и в течение
всего последующего лечения. Каждую
рану необходимо закрыть защитной
асептической повязкой (рис. 154). Чем
213
