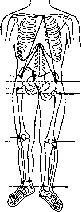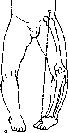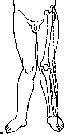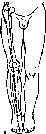- •2. Первый ортопедический институт в Росссии.
- •Профилактика;
- •Организация травматологической помощи;
- •Квалифицированное и специализированное лечение.
- •Классификация травм по мкб-10
- •Лечебно-диагностическая работа
- •Планирование штатов травматологических кабинетов и пунктов
- •Организация стационарной травматолого-ортопедической помощи взрослым
- •5. Ось верхней конечности, а —норма; 6, в —вальгусное и варусное искривления.
- •Измерение длины н и ж ней и верхней конечностей.
- •Измерение амплитуды движений в суставах.
- •Анкилоз (полная неподвижность);
- •Ригидность (возможны качатсльные движения);
- •Контрактура — ограничение подвижности при сгибании (разгибательная контрактура), при разгибании (сгибательная контрактура), при отведении (приводящая контрактура).
- •Лучевые методы исследования
- •Сохранение жизни пострадавшего;
- •Устранение анатомических нарушений скелета, которые препятствуют нормальной деятельности жизненно важных органов (череп, грудная клетка, позвоночник, таз);
- •Восстановление анатомии и функции поврежденных конечностей.
- •Стержни для внутреннего остеосинтеза.
- •10 Нед, в зависимости от локализации перелома.
- •Шурупы для накостного остеосинтеза. 60
- •Реанимация при клинической смерти, а —закрытый массаж сердца; б— искусственная вентиляция легких.
- •Виды трахеотомии.
- •Новокаиновые блокады.
- •24. Составные части костной мозоли.
- •25. Переломы лопатки, а —продольный; 6 — поперечные; в —перелом шейки и акромиона.
- •31. Внутренний остеосинтез перелома ключицы, а —стержнем; б —шурупом; в — компрессирующим винтом.
- •Вывихи ключицы, а —неполный; б —полный вывих акромиального конца; в —вывих грудинного конца.
- •Шины для лечения вывиха акромиального конца ключицы.
- •По Бабичу; г —«повязка-портупея».
- •Фиксация ключично-акромиального и грудиноключичного сочленений.
- •Классификация вывихов плеча по Каплану.
- •Анестезия верхней конечности.
- •40. Схема переломов в проксимальном отделе плечевой кости.
- •41. Транспортная иммобилизация при переломах плечевой кости. А, б —повязка Дезо (1—5 — ход бинта); в —лестничная шина.
- •Типичные смещения отломков плечевой кости при диафизарных переломах на различных уровнях (а) и скелетное вытяжение за локтевой отросток при диафизарных переломах плечевой кости (б).
- •Варианты лечебной иммобилизации переломов плечевой кости.
- •48. Остеосинтез при переломе плечевой кости пластиной (а), шурупами (б) и плоскостным аппаратом (в).
- •49. Варианты ч реек ост ной фиксации отломков плечевой кости.
- •50. Варианты переломов дистального метаэпифиза плечевой кости.
- •Чрвзмыщелковый перелом.
- •61. Признак в.О. Маркса.
- •Репозиция отломков при надмыщелковых переломах плечевой кости, а —при сгибательных переломах; б —при разгибательных переломах.
- •Наружный остеосинтез мыщелков плечевой кости.
- •Внутренний остеосинтез мыщелков плечевой кости.
- •Наружный остеосинтез внутрисуставных переломов дистального конца плечевой кости.
- •57. Варианты вправления заднего вывиха предплечья.
- •58. Вывих предплечья кпереди (а) и фиксирующая повязка после вправления вывиха в локтевом
- •59. Переломы локтевого отростка и фиксация отломков при переломах локтевого отростка.
- •Локтевого отростка.
- •Транспортная иммобилизация предплечья.
- •Лечебная иммобилизация предплечья при переломах в проксимальном (а) и дистальном (б)
- •62. Лечебная иммобилизация по л.Вёлеру при диафизарных переломах костей предплечья.
- •66. Внутренний остеосинтез обеих костей предплечья, а — состояние отломков до фиксации; б — накостный остеосинтез; б — внутрикостный остеосинтез.
- •68. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги).
- •Варианты вывихов в лучезапястном суставе (по а и. Ашкенази).
- •Перилунарный вывих кисти.
- •Вправление вывиха полулунной кости.
- •Лечебная иммобилизация при переломах
- •Остеосинтез при переломе тепа ладье-
- •Проводниковая анестезия пальцев и кисти [Усольцева е.В., Маш к ара к.И., 1986].
- •Лечебная иммобилизация при переломах пястных костей, а —наружная; б, в — остеосинтез шурупами и спицами.
- •Переломовывих Беннета.
- •83. Лечебная иммобилизация при переломах фаланг пальцев кисти.
- •84. Чрескостная фиксация спицами переломов и переломовывихов фаланг пальцвв кисти, а —спицами (варианты); б — дистракционным наружным аппаратом.
- •85. Повреждение сухожилий разгибателей пальцев кисти.
- •86. Фиксация фаланг пальцев при отрывах сухожилия разгибателя.
- •87. Исследование функции сгибателей пальца кисти.
- •88. Виды швов сухожилий. А —по Кюнво — Дику; б —по Беннелю; в —по Корнилову — Ломая.
- •Вывихи бедра и положения конечности при них.
- •Вправление вывиха бедра по Джанелидзе (а) и по Кохеру (б).
- •Виды вертельных переломов.
- •100. Скелетное вытяжение при переломах шейки и вертельной области бедренной кости.
- •101. Внутренний остеосинтез вертельной и подвертельной областей бедренной кости (а— г) и остеосинтез двухлопастным гвоздем с диафизарной накладкой (д).
- •Типичные смещения отломков бедренной кости.
- •Транспортная (а) и лечебная (б, в) иммобилизация при диафизарных переломах бедренной кости.
- •104. Скелетное вытяжение при переломах диафиза бедра.
- •105. Интрамедуллярный остеосинтез стержнями (а, б) и накостный остеосинтез (в) при переломе диафиза бедренной кости.
- •108. Остеосинтез при переломах мыщелков бедренной кости.
- •110. Выявление симптома «выдвижного ящика» при повреждении крестообразных связок коленного сустава (а) и определение повреждений коллатеральных связок коленного сустава (б).
- •113. Наложение швов при переломах надколенника.
- •114. Внутренняя фиксация отломков надколенника.
- •112. Варианты переломов надколенника.
- •115. Наружная фиксация отломков надколенника.
- •116. Вывихи голени, а— передний; б —задний.
- •117. Иммобилизация коленного сус- тава гипсовой повязкой.
- •118. Переломы мыщелков большеберцовой кости, а — латерального; б — обоих.
- •119. Скелетное вытяжение при переломах костей гопени.
- •121. Остеосинтез латерального мыщелка большеберцовой кости конструкцией ао (а) и наружный остеосинтез переломов мыщелков большеберцовой кости (б — г).
- •Виды накостного остеосинтеза диафизарных переломов большеберцовой кости (а —в) и наружный остеосинтез переломов большеберцовой кости по г.АИлизарову (г — е).
- •Этапы (а —г) наложения чрескожных швов при разрыве пяточного сухожилия.
- •Варианты переломов лодыжек.
- •Переломы таранной кости, а —без нарушения питания; б —с нарушением питания.
- •Остеосинтез при переломах таранной кости.
- •Переломы пяточной кости
- •Угол Вёлера в норме (а) и при переломах пяточной кости (б).
- •Репозиция отломков пяточной кости с помощью одномоментного скелетного вытяжения.
- •Остеосинтез при переломах пяточной кости. 168
- •134. Скелетное вытяжение при переломах плюсневых костей и фаланг пальцев стопы по д. И. Черкес-заде (а) и остеосинтез плюсневой кости спицей (б).
- •135. Остеосинтез фаланг пальцев стопы.
- •136. Фиксация предплюсне-плюсневых суставов шурупами и спицами.
- •Переломы костей таза.
- •Клинические симптомы переломов костей таза, а — Вернея; б — Ларрея.
- •Фиксация тазового кольца наружными аппаратами.
- •Фиксация отломков костей таза.
- •Внутрибрюшинные ранения:
- •Внебрюшинные ранения:
- •Наложение полукорсета при перепомовывихах шейных позвонков, а —при сгибательных перепомовывихах; б— при разгибательных перепомовывихах.
- •146. Механизмы переломов ребер.
- •148. Вытяжение за грудину по э.Г.Грязнухину.
- •149. Возможные повреждения и осложнения закрытых травм груди.
- •Ушиб и разрыв сердца.
- •150. Этапы (а, б) дренирования плевральной полости по Бюпау.
- •Пункция перикарда.
- •Люмбальная пункция.
- •Типичные места для пальцевого прижатия артерий на протяжении (а) и места наложения
- •Типовые повязки, а —бинтовые; б — косыночные; в —сетчатым трубчатым бинтом.
- •164. Продолжение.
- •Пакет перевязочный индивидуальный.
- •158. Клеевое вытяжение кожи культи бедра (а), культи плеча (б), культи голени при помощи
- •160. Разрезы для вычленения кисти, вычленения и ампутации пальцев кисти.
- •161. Разрезы при ампутациях на нижних конечностях.
- •Вычленение кисти (а), ампутация предплечья по с.Ф.Годунову (б), ампутация пальцев
- •Т веника вычленения стопы по Лисфранку (а —г), жзартикуляция I пальца стопы (д — з).
- •Костно-пластическая ампутация голени по н.ИЛирогову (а — г), фасциопластический метод ампутации голени по в.Д жаклину (д — ж).
- •165. Классификация ожогов по ан.Орлову.
- •167. Лечение ложных суставов шейки бедренной кости (а, б) и большеберцовой кости (в) аппаратом Илизарова.
- •Рецидив вывиха бедра с отрывом края вертлужной впадины.
- •Центральный вывих бедра.
- •Нелеченный подвывих голени кнаружи с отрывом мыщелка большеберцовой кости.
- •181. Разрывы латеральной связки голеностопного сустава (а) и медиальной связки и межберцового синдесмоза (б).
- •182. Посттравм этический остеомиелит.
- •183. Спиирвой остеомиелит.
- •193. Методы остеотомии вертельной области.
- •196. Корригирующая остеотомия.
- •Эндопротез коленного сустава.
- •204. Эндопротезирование локтевого сустава (а), артродез (б) и эндопротезирование (в) лучезапястного сустава.
- •Рентгенограмма таза больного 56 лет с попиоссальной деформирующей остеодистрофией.
- •Рентгенограмма правого бедра того же больного.
- •Рентгенограмма левого плеча больного 56 лет с патологическим переломом на фоне
- •Рентгенограмма правой голени того же больного.
- •4 Года (фаза сочетания остеолиза и реконструкции).
- •Рентгенограмма левого (а, в) и правого (б, г) предплечий больного 55 лет с гиперпара-
- •Болезнь Шейерманна — May.
- •Болезнь Кюммелля.
- •221. Болезнь Осгуда — Шлаттера. А —варианты нормы; б —варианты патологического состояния.
- •Фрагмент позвоночника с клиновидными полу позвонками.
- •Рентгенограмма девочки в возрасте 1 года (а) и 6 лет (б).
- •Рахишизис IV и V поясничных позвонков с микроспондиливй левых половин их и аномалией суставных отростков у девочки 12 лет.
- •Спондилолиз (а) и спондилопистез (б, в). 1—4 —степень выраженности смещения.
- •232. Репозиция при свежем спондилопистезе. А — одномоментная; 6 — постепенная.
- •233. Костно-пластические операции при спондилопистезе (схемы).
- •Затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
- •Острый спондилолистез — под действием травмы (перелом или перело- мовывих).
- •Стабилизирующие—задний спондилодез, передний спондилодез, кор- породез, инструментальная фиксация позвоночника;
- •Декомпрессивно-стабилизирующие — передняя декомпрессия спинного мозга, передний спондилодез, инструментальная (передняя и задняя) костнопластическая фиксация позвоночника;
- •Корригирующие — инструментальная коррекция кифоза в сочетании со стабилизирующими или декомпрессивно-стабилизирующими вмешательствами.
- •Виды сколиозов.
- •Определение степени деформации по- звоночника с помощью отвеса.
- •Измерение величины дуги искривления позвоночника по методу Кобба.
- •Вид больных со сколиозом. А — 1 степени; 6 —г —II степени; д. Е —IV степени.
- •Вытяжение на щите на наклонной плоскости.
- •Укладка трансплантата.
- •Коррекция и стабилизация поясничной кривизны сколиоза и дискотомия по Казьмину.
- •Коррекция и стабилизация позвоночника конструкцией Харрингтона, а —схема операции. 6 — рентгенограмма поспе операции.
- •Задний спондилодез аутотрансплантатом (рис. 251).
- •Связочный аппарат позвоночника в сагиттальном (а) и горизонтальном (б) сечениях (по
- •Позвоночный сегмент.
- •Иннервация позвоночника. Система нерва Лушки (по аа.Отелину).
- •Альная ветвь.
- •255. Распределение вертикальной нагрузки в позвоночнике (а) и развитие межпозвоночного остеохондроза по н.С.Косинской (б —г).
- •256. Отек обеих кистей у больного с шейным остеохондрозом (синдром Стейнброкера).
- •257. Патологическое воздействие на позвоночную артерию и ее нервное сплетение при шейном остеохондрозе.
- •258. Схема распределения болевой и тактильной чувствительности в соответствии с иннервацией кожи корешками спинного мозга (по Кигану).
- •Рентгенограмма шейного отдела позвоночника.
- •Попу жесткий стеганый воротник-ошейник.
- •Рентгенограмма грудного отдела позвоночника (остеохондроз).
- •Вид больного с гомо- латерапьным ишиатическим сколиозом.
- •Рентгенограммы поясничного отдела позвоночника.
- •Грыжа диска Lv/s( Корешок s-)
- •(Формалинизированный)
- •Плоскостопие, плоская и плосковальгусная стопа
- •Плоскостопие.
- •Плантограммы.
- •Определение степени плоскостопия.
- •Плюсневой кости. В норме высота свода равна 55—60 мм с углом 95°.
- •Рентгенограмма плоской стопы.
- •Поперечно распластанная стопа. А— норма; б — предпатологическое состояние; е, г —выраженное поперечное плоскостопие.
- •Плюсневой кости.
- •Врожденный вывих бедра (врожденные деформации бедра по мкб-10)
- •Рентгенограммы при врожденном вывихе бедра у ребенка 4 мес (а) и при врожденном
- •Подушка Фрейка (а) и отводящая шина цит0 (б).
- •Модифицированная шина Кошля (а), лямки для удержания ев в правильном положении
- •Неоперативное лечение врожденного вывиха бедра.
- •285. Схемы вычислений.
- •286. Врожденная двусторонняя косолапость (а —г; в —в сочетании с амниотической перетяжкой).
- •Врожденная мышечная кривошея
- •Дерматогенные формы кривошеи в результате обширных рубцов на шее в результате ожога, травмы глубоких тканей шеи;
- •289. Левосторонняя мышечная кривошея до и после коррекции.
- •Операция при мышечной кривошее по с.Т.Зацепину (а), фиксация головы после операции
- •Симметричный массаж обеих грудиноключично-сосцевидных мышц;
- •Диспансеризация и контроль за результатами лечения после выписки из роддома.
- •Врожденная локтевая косорукость (а, б), врожденная лучевая косорукость (в, г).
- •Синдактилия.
- •Амниотические перетяжки.
- •Амниотические перетяжки
- •Изменения при рахите.
- •Клиновидная остеотомия.
- •Экзостозная хондродисплазия.
- •Мраморная болезнь.
- •299. Злокачественная синовио- ма коленного сустава у ребенка, принятая за опухоль надколенника.
- •303. Места развития остеогенной саркомы.
- •Остеогенная саркома.
- •Гемангиомы.
- •Миеломная болезнь.
- •307. Паралитический сколиоз, вызванный параличом косых мышц живота и слабостью мышц спины.
- •Техника заднего спондиподеза по вд.Чаклину при сколиозе II степени.
- •Укладка трансплантатов и обшивание их мягкими тканями.
- •Паралитические деформации.
- •Больные с неврологическими нарушениями.
- •Перемещение точек прикрепления сгибателей голени на мыщелки бедра.
- •Заболевания кисти
- •323. Синдром запястного канала.
- •324. Тест сгибания запястья (а) и тест разгибания з апястья (б). 325. Тест Тиннеля. 326. Схема введения гидрокортизона в запястный канал.
- •332. Контрактура Дюпюитрена.
- •41Q лнбр*»«е«оа, „_ло
- •Протезы.
- •Вкладываются в стандартную обувь).
- •355. Ортопедическая стелька ос-зж. А —вид снизу; 1 — ортопедический валик (валик Зейтца); 2 — межстелечный слой; б— вид сверху.
- •Иерархическое разделение переломов.
- •2. Обозначения костей.
- •Локтевая, лучевая
- •3. Сегменты длинных костей.
- •4. Типы переломов.
- •Буквенно-цифровое кодирование диагноза.
- •11 Плечевая кость, проксимальный сегмент
- •Повреждения проксимального сегмента плечевой кости.
- •Повреждения диафиза плечевой кости.
- •9. Повреждения дистального сегмента плечевой кости.
- •Повреждения диафизов костей предплечья.
- •Лучевая и локтевая кости, дистальный сегмент
- •Повреждения дистальных сегментов костей предплечья.
- •Повреждения проксимального сегмента бедренной кости.
- •Повреждения диафиза бедренной кости.
- •Повреждения дистального сегмента бедренной кости.
- •Повреждения проксимального сегмента костей голени.
- •Повреждения диафизов костей голени. 459
- •Повреждения дистальных сегментов костей голени.
- •Повреждения лодыжек.
- •Повреждения тазового и поясничного отделов позвоночника.
- •Повреждения тазового кольца.
- •Повреждения вертлужной впадины.
ОРГАНИЗАЦИЯ
ТРАВМАТОЛОГИЧЕСКОЙ И ОРТОПЕДИЧЕСКОЙ
ПОМОЩИ
В
стационарной помощи, по данным разных
авторов, нуждаются от 5% до 15% пострадавших,
но это больные с наиболее тяжелыми
травмами. По данным исследования,
проведенного в Санкт-Петербурге в 1999
г., в стационары города были госпитализированы
7,4% пострадавших с травмами
опорно-двигательно- го аппарата, или
505 человек на 100 ООО взрослых жителей.
Потребность
в госпитализации зависит от характера
травмы. Так, при ушибах мягких тканей
и инородных телах в госпитализации
нуждаются менее 1% пострадавших, при
неосложненных ранах, повреждениях
связок и сухожилий, переломах костей
кисти и стопы, ожогах и обморожениях —
5—5,9%, при переломах ключицы — 10,7%,
переломах ребер — 17,3%, вывихах — 22,2%,
переломах костей голени — 27,2%,
переломах проксимального отдела
бедренной кости — 85,9%, переломах тел
позвонков — 97,1%.
Потребность
в госпитализации при заболеваниях
костно-мышечной системы составляет
также 7,4%: при периартрите, синовите,
бурсите, эпикондилите — от 0,9% до 1,6%,
при остеохондрозе — 3,6%, при деформирующем
остеоартозе — 8%, при врожденных
заболеваниях — 7,4%, при заболеваниях
кисти — 10,4% при плоскостопии — 19,7%,
при доброкачественных опухолях костей
— 38,9%.
Научно
обоснованные нормативы коечного фонда
травматолого-ортопеди- ческой службы
были регламентированы приказами
Минздрава. Согласно этим нормативам
для организации стационарной
травматологической помощи взрослому
городскому населению необходимо иметь
50 коек на 100 000 жителей, а для сельского
населения — 30 коек на 100 000 жителей. Для
организации стационарной ортопедической
помощи необходимо иметь 15 коек на 100
000 жителей независимо от типа расселения.
Специализированная
стационарная травматологическая
помощь в городах с населением свыше
100 тыс. жителей оказывается в
травматологических (травматолого-ортопедических)
отделениях в составе многопрофильных
городских, центральных районных и
районных больниц, медико-санитарных
частей, клиник научно-исследовательских
институтов и вузов. К травматологическим
относятся отделения, в которых пациенты
с заболеваниями костно-мы- шечной
системы и последствиями травм (т. е.
плановые) составляют не более 15%, к
травматолого-ортопедическим — те, в
которых на долю плановых приходится
от 16% до 50% больных, где оказывают
неотложную помощь при травмах, не
подлежащих лечению в амбулаторных
условиях, а также проводят оперативное
и неоперативное восстановительное
лечение последствий травм
опорно-двигательного аппарата.
В
сельских районах, где нет возможности
организовать специализированное
травматологическое отделение, выделяются
травматологические койки в составе
хирургических отделений (от 15 до 30 коек)
и врач, ответственный за лечение этих
больных. Хирурги больниц, оказывающих
травматологическую помощь, должны
обязательно пройти специализацию по
травматологии и ортопедии.
Ортопедические
отделения для взрослых организуются
на базе областных или крупных городских
многопрофильных больниц,
научно-исследовательских институтов.
Объем
проводимых вмешательств определяется
наличием соответствующих условий,
квалификацией врачей и контингентом
поступающих больных.
37Организация стационарной травматолого-ортопедической помощи взрослым
ТРАВМАТОЛОГИЯ
В
условиях медицинского страхования все
отделения проходят лицензирование
и аккредитацию. Лицензирование — это
оценка возможности заниматься
определенными видами медицинской
деятельности и выдача государственного
документа (лицензии) на право заниматься
ею (в данном случае — оказанием
травматолого-ортопедической помощи).
Обязательному государственному
лицензированию подлежат медицинские
учреждения независимо от формы
собственности и организационно-правового
статуса. Аккредитация — определение
соответствия их деятельности установленным
стандартам. Лицензионно-аккредитационная
комиссия устанавливает учреждениям
категорию в соответствии с
профессиональными стандартами. Решением
органа государственного управления
лицензионная и аккредитационная
комиссии могут быть объединены в
единую лицензионно-аккредитационную
комиссию.
Медицинские
стандарты включают три позиции: поток
обслуживаемых больных (нозологические
формы), объем лечебно-диагностической
помощи (вид и характер производимых
вмешательств) и материальную базу
(условия размещения, санитарно-гигиеническое
состояние, оснащение, уровень подготовки
кадров).
В
отделениях II категории проводятся
наиболее распространенные операции:
одномоментная закрытая репозиция
переломов с последующей фиксацией
гипсовой повязкой, скелетное вытяжение
при переломах длинных трубчатых
костей, металлоостеосинтез (чрескостный,
интрамедуллярный, спицами Киршнера
при переломах фаланг пальцев, пястных
и плюсневых костей), вправление вывихов
всех локализаций, формирование культи
при срочных травматических ампутациях,
удаление мениска коленного сустава,
лечение закрытых повреждений (ушибов)
крупных суставов с гемартрозами.
В
отделениях I категории проводятся
дополнительно операции на связках и
сухожилиях, различные виды кожной,
костной и сухожильной пластики,
внутрисуставные вмешательства, наложение
компрессионно-дистракционных аппаратов
и др. за исключением оперативного
лечения заболеваний позвоночника,
таза, тазобедренного сустава. Здесь
также не производят тотальное
эндопротезирование крупных суставов
и замещение больших дефектов костей.
Высшая
категория устанавливается для отделений,
оказывающих специализированную
высококвалифицированную помощь при
всех видах травм, их последствиях и
ортопедических заболеваниях.
В
больницах, где развернуты отделения
II категории, должны быть следующие
помещения: операционные (чистая и
гнойная), перевязочные (чистая и гнойная),
процедурный кабинет, гипсовальная,
противошоковая и послеоперационные
палаты, материальная (для хранения
инструментов, аппаратов, металлоконструкций),
ординаторская, сестринская, рентгеновский
кабинет, отделения физиотерапии и
ЛФК, клиническая и биохимическая
лаборатории. Врачи отделения должны
пройти первичную специализацию по
травматологии и ортопедии, иметь
сертификат специалиста и удостоверение
о последующем повышении квалификации
на базе МАЛО по циклу «Общие вопросы
травматологии и ортопедии».
Для
функционирования отделений I категории
необходимы дополнительно плановая
операционная с ортопедическим столом,
реанимационно-анестезиологическое
отделение. Врачи отделения должны
пройти цикл усовершенствования не
только по общим, но и по частным вопросам
травматологии и ортопедии.
Материальная
база и оснащение отделений высшей
категории должны полностью соответствовать
объему и характеру проводимых
вмешательств. В больницах должны
функционировать (помимо вышеуказанных)
иммунологическая и бактериологическая
лаборатории, отделение электрофизиологиче-
ских исследований.
38
МЕТОДЫ
ИССЛЕДОВАНИЯ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
Высокоспециализированная
травматолого-ортопедическая помощь
оказывается главным образом в
узкоспециализированных отделениях:
повреждений и заболеваний кисти (в том
числе с микрохирургической техникой),
патологии позвоночника, множественной
и сочетанной травмы, повреждений и
заболеваний суставов конечностей
(артрологии), гнойной остеологии. Они
дислоцируются в научно-исследовательских
институтах травматологии и ортопедии,
клиниках медицинских вузов,
межрегиональных и региональных центрах,
утвержденных приказом Минздрава РФ
№ 140 от 20.04.99 г.
Оснащение
больниц, в которых осуществляют лечение
больных травмато- лого-ортопедического
профиля, регламентировано специальным
табелем оснащения, утвержденным
Минздравом РФ.
Работу
стационарной службы оценивают по
четырем основным показателям, которые
(в среднем по Российской Федерации за
1998 г.) представлены ниже:
средняя
продолжительность лечения одного
больного (в днях):
в
травматологических отделениях — 16,8,
в ортопедических — 22,9;
средняя
длительность работы койки в год (дней):
травматологической
— 323,9, ортопедической — 310,2;
летальность
(%):
в
травматологических отделениях — 1,0, в
ортопедических отделениях — 0,07;
оборот
койки (раз):
травматологической
— 20, ортопедической — 13,5.
В
каждом отдельном лечебном учреждении
эти сроки определяются составом
лечившихся больных (по возрасту, тяжести
патологического состояния, наличию
сопутствующих заболеваний и т. д.),
соотношением плановой и экстренной
помощи, характером и объемом выполняемых
операций, возможностью раннего
направления на восстановительное
лечение в стационарные и амбулаторные
отделения реабилитации, преемственностью
в работе стационара и поликлиники
(травматологического пункта). Без
анализа всех этих факторов оценивать
организацию работы отделения невозможно.
МЕТОДЫ
ИССЛЕДОВАНИЯ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
Правильная
и быстрая диагностика — залог успешного
лечения. Ориентировочный диагноз
определяют по сведениям, которые
сообщают на месте происшествия
очевидцы при вызове «скорой помощи».
Основой для такого диагноза служат
обстоятельства травмы, общее состояние
пострадавшего и явные повреждения,
которые может установить неспециалист.
Более точные сведения сообщают работники
ГИБДД, милиции, медработники.
Предварительный диагноз (догоспитальный)
устанавливает врач бригады «скорой
помощи» и травматолог поликлиники или
травматологического пункта. Главным
в этом диагнозе является определение
опасных для жизни повреждений или
повреждений, которые могут дать
смертельные осложнения. Целенаправленный
поиск таких повреждений составляет
важный принцип диагностики при острой
травме.
Качество
предварительного диагноза зависит от
опыта и знаний травматолога. От
точности предварительного диагноза,
в свою очередь, зависят тактика,
направленность и объем помощи на
догоспитальном этапе.
Окончательный
диагноз поверхностной травмы,
простого перелома (лодыжек, костей
предплечья, кисти, стопы), вывиха
устанавливают, как правило, в
39
ТРАВМАТОЛОГИЯ
травматологическом
пункте при первичном обращении с помощью
стандартной рентгенографии.
Для
окончательного
диагноза сложной травмы
(переломы костей голени, бедра, плеча,
таза, позвоночника, ЧМТ, политравмы)
требуется участие в обследовании
пострадавшего нескольких специалистов:
травматолога-ортоиеда, невропатолога,
нейрохирурга, окулиста, рентгенолога
и др.
Уточняют
характер повреждений с помощью
современных методов лучевой терапии
— рентгенографии, компьютерной
томографии (КТ), магнитно-резонансной
томографии (МРТ), ангиографии,
радионуклидной диагностики;
биомеханических, электрофизиологических,
биохимических, иммунологических методов
диагностики. Вспомогательными
диагностическими средствами являются
ультрасонография, допплерография,
термография, реовазография, полярография
и другие методы исследования.
Общий
вид больного, его двигательная активность,
психическое состояние сразу же
ориентируют врача в отношении тяжести
повреждения. Выяснение механизма травмы
и продолжительности посттравматического
периода определяют тактику обследования
пострадавшего. При изолированной
нетяжелой травме врач имеет возможность
подробно ознакомиться с анамнезом: как
упал, как лежал, что почувствовал, смог
ли самостоятельно встать и т. д. Хороший
контакт с пострадавшим, который четко
высказывает свои жалобы, значительно
облегчает постановку диагноза.
При
тяжелой политравме, сопровождающейся
нарушением сознания у пострадавшего,
диагностическое обследование осуществляют
одновременно с оказанием этапной
помощи, реанимацией и лечением. Несмотря
на многообразие сочетаний различных
поражений, в клинической картине тяжелой
политравмы можно выделить несколько
основных травматических очагов,
непосредственно угрожающих жизни
пострадавшего.
При
множественных травмах одной из основных
причин травматического шока является
кровопотеря.
Если у пострадавшего не удается быстро
установить причину низкого
артериального давления, следует прежде
всего думать о скрытом кровотечении,
источником которого чаще всего являются
повреждения селезенки и печени
(внутрибрюшное кровотечение), переломы
костей таза (забрюшинное кровотечение),
повреждение межреберных артерий при
переломе ребер (внутриплевральное
кровотечение), переломы бедра и голени
(внутритканевое кровотечение). У
пострадавших с обширным размозжением
мышц, с остро развивающейся инфекцией
(газовая гангрена, перитонит) угрожающая
жизни гиповолемия может быть результатом
скапливания крови и потери плазмы в
области обширных воспалительных и
токсических отеков.
Отягощающим
фактором в развитии тяжелого шока и
терминальных состояний является
острая
дыхательная недостаточность
(ОДН). Выраженные расстройства газообмена
в легких возникают при множественных
переломах ребер (особенно при образовании
«реберного клапана»), ушибах легких,
пневмо- и гемотораксе.
При
повреждении
головного мозга
для клинической картины характерны
длительные нарушения сознания, дыхания,
кровообращения. Общемозговые симптомы
проявляются в форме крайних отклонений
от нормы: тахикардии, брадикардии,
артериальной гипер- или гипотензии (в
связи с сопутствующей кровопотерей).
Особой пестротой клинических форм
характеризуются расстройства
дыхания: от полной остановки и грубых
нарушений ритма до центральной
гипер- и гиповентиляции с резким
увеличением или уменьшением частоты
дыхания (ЧД). Терминальные расстройства
вентиляции легких в тя
40
МЕТОДЫ
ИССЛЕДОВАНИЯ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
желых
случаях связаны либо с первичным
разрушением ствола головного мозга,
либо с вторичным его сдавлением гематомой
или отеком. При гипервентиляции
центрального происхождения быстро
развивается гипоксия с ее отрицательным
влиянием на гемодинамику и обменные
процессы. При гиповентиляции возникают
опасные расстройства сердечной
деятельности (вплоть до асистолии) в
связи с гиперкапнией и гипоксемией.
Центральным расстройствам дыхания,
как правило, сопутствуют периферические,
связанные с нарушением проходимости
воздуховодных путей.
В
80% случаев тяжелой ЧМТ непосредственной
причиной гибели пострадавших является
асфиксия. Наиболее тяжелые расстройства
функции аппарата внешнего дыхания
развиваются при сочетании ЧМТ с
множественными переломами ребер.
Длительная,
более суток, утрата сознания, арефлексия,
отсутствие самостоятельного дыхания,
паралитическое расширение зрачков,
электрическое «молчание» головного
мозга обычно свидетельствуют о
необратимых изменениях в клетках
головного мозга, о «мозговой смерти».
Гибель головного мозга может быть
обусловлена сдавлением его гематомой
или отеком. Признаки нарастающего
внутричерепного давления: прогрессивное
ухудшение общего состояния пострадавшего,
углубление мозговой комы, расстройств
дыхания и гемодинамики, нарастание
ригидности мышц шеи и спины, увеличение
ликворного давления. У пострадавших в
состоянии алкогольного опьянения
признаки черепно-мозговой травмы могут
не укладываться в типичную клиническую
картину. Однако объяснять тяжесть
состояния больных с политравмой одним
лишь алкогольным опьянением (отравлением)
— грубая ошибка.
Ушибы
сердца
наиболее часто возникают при
дорожно-транспортных происшествиях
(ДТП) и падениях с высоты, обычно
сочетаются с повреждением грудной
клетки, таза, конечностей, черепа.
Клинически ушибы сердца проявляются
в виде синдрома кардиогенной
гипоциркуляции: боль в области сердца,
беспокойство, страх, ощущение удушья,
онемение пальцев, слабость, спутанность
сознания, землисто-серый с синюшным
оттенком цвет кожи, влажность кожи,
холодный пот. Крупные вены вздуты,
периодически пульсируют, возможно
появление признаков отека легких. Пульс
слабого наполнения, аритмия, выраженная
тахикардия, малое пульсовое давление,
низкое артериальное давление, высокое
ЦВД. Детальную информацию о наличии и
характере поражения сердца дает ЭКГ
(признаки, характерные для инфаркта
миокарда).
У тяжело
пострадавших с политравмой всегда
существует угроза внезапной остановки
сердца.
Она может быть связана с рефлекторным
фактором (например, при рвоте, отсасывании
слизи из трахеи), с резким ухудшением
условий сердечной деятельности (острая
гиповолемия, гипоксемия, нарушения
метаболизма), с патологическими
изменениями миокарда (ушиб, истощение
его энергетических ресурсов). О
прекращении кровообращения свидетельствуют:
потеря сознания, падение артериального
давления до нуля, исчезновение пульсации
сонных артерий, отсутствие сердечных
тонов, остановка дыхания, максимальное
расширение зрачков с исчезновением
реакции их на свет, арефлексия, появление
фибрилляции сердечной мышцы или
асистолии на ЭКГ. Предвестником остановки
сердца может быть резкая смена выраженной
тахикардии на брадикардию, а также
усиление бледности кожи и слизистых
оболочек («мертвенная» бледность).
При
нетяжелой травме осмотр начинают с
области повреждения. Осторожно
освобождают ее от одежды и обуви;
выявляют деформации, гематомы, асимметрии
конечностей, вынужденное положение,
нарушения функций, болевые зоны,
отслойку кожи, разрыв мышц, сухожилий.
41
ТРАВМАТОЛОГИЯ
При
расспросе пострадавшего необходимо
выяснить механизм и силу травмы,
положение пациента в момент травмы,
была ли травма прямой или непрямой.
Выявление пострадавших с определенным
характером и тяжестью травм имеет
большое практическое значение.
Автомобильная травма, кататрав- ма,
баротравма в настоящее время стали
синонимами тяжелых множественных
повреждений — политравмы. При этом
гибель пострадавших чаще связана с
асфиксией, острой кровопотерей, острым
угнетением функций жизненно важных
органов (головного мозга, сердца).
Посистемное
обследование пострадавших проводят в
определенном порядке: голова, шея,
грудь, живот, таз, позвоночник, конечности.
Основными приемами обследования служат
осмотр, пальпация, перкуссия, аускультация,
определение амилитуды движений в
суставах, обзорная и локальная
рентгенография. Основные инструменты
травматолога-ортопеда при обследовании
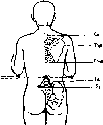
пациентов — сантиметровая лента и
угломер. Сравнительное измерение длины
конечности (относительной, абсолютной),
осевых линий, окружностей, амплитуды
активных и пассивных движений в суставах
необходимо производить у всех больных.
В
отличие от повреждений ортопедические
заболевания не имеют четкой границы
возникновения патологических изменений.
Болевой синдром, вынуждающий пациента
обращаться к врачу, является, как
правило, поздним проявлением
патологического состояния. При сборе
анамнеза необходимо уточнить
наследственные факторы, возможные
родовые травмы, перенесенные инфекционные
заболевания, полученные в детстве, но
забытые травмы.
В
схему обследования входят также
определение морфофункциональных
изменений при дозированных нагрузках,
анализ результатов лабораторных
исследований, хирургические вмешательства
(пункция, биопсия).
При
изучении жалоб больного следует уточнить
сроки и характер начала заболевания,
провоцирующие факторы, особенности
болевых ощущений, обратить внимание
на положение больного при ходьбе,
сидении, лежании, на состояние его
психики и поведение. При сборе анамнеза
важно выяснить перенесенные
заболевания, травмы, аллергические
реакции, условия жизни и работы. Умело
собранный анамнез правильно ориентирует
врача в решении вопросов диагностики,
лечебной тактики, объема вмешательств.
Тщательное
и посистемное обследование помогает
избежать многих диагностических
ошибок. По общему виду и положению
больного, выражению его лица, цвету
кожи можно оценить тяжесть общего
состояния пациента и преимущественную
локализацию патологического очага. По
типичной позе, характерному положению
конечности опытный врач может поставить
диагноз «с первого взгляда». Но это не
исключает необходимости полноценного
обследования. Пассивное положение
конечности может быть следствием ушиба,
перелома, пареза, паралича. Вынужденное
положение наблюдается при выраженном
болевом синдроме (щадящая установка)
в области позвоночника или конечностей,
при нарушениях подвижности в суставах
(вывих, контрактура), как результат
компенсации укорочения конечности
(перекос таза, сколиоз).
При
осмотре выявляют нарушения форм и
очертаний конечностей и частей тела.
Нарушение оси сегмента конечности,
угловая и ротационная деформация
свидетельствуют о переломе, нарушение
оси всей конечности чаще связано с
ортопедическими заболеваниями. Многие
ортопедические заболевания получили
названия по типичным деформациям
скелета — косолапость, косорукость,
кривошея, плоскостопие, сколиоз, кифоз
и т. д.
Для
сравнительных измерений используют
костные выступы на конечностях и
туловище. На руке опознавательными
точками служат акромион, локте-
42
МЕТОДЫ
ИССЛЕДОВАНИЯ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
Схема
сравнительных измерений по костным
выступам.
Ось
нижней конечности, а —норма; 6, в —
варусное и вальгусное искривления.
43